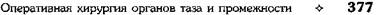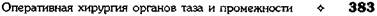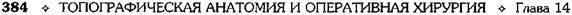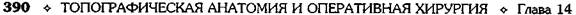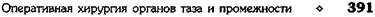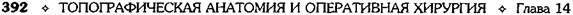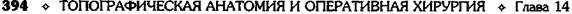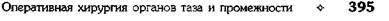ОПЕРАТИВНАЯ ГИНЕКОЛОГИЯ
ПУНКЦИЯ БРЮШНОЙ ПОЛОСТИ
ЧЕРЕЗ ЗАДНИЙ СВОД ВЛАГАЛИЩА
Пункция брюшной полости через задний
свод влагалища — широко распространённый
и эффективный диагностический метод иссле-
дования, с его помощью можно легко подтвер-
дить наличие внутрибрюшного кровотечения.
Отсутствие крови в пунктате нельзя расцени-
вать как признак, полностью исключающий
внутрибрюшное кровотечение, так как нали-
чие спаек в малом тазу может создать такие
условия, когда излившаяся в брюшную полость
кровь не проникает в прямокишечно-маточ-
ное углубление. Если игла попадает в крове-
носный сосуд или матку, то в шприц насасыва-
ется такая же кровь, как при венепункции. При
наличии внутрибрюшного кровотечения кровь
тёмная, с мелкими сгустками, не свёртывается.
При промывании шприца кровь, полученная из
брюшной полости, легко смывается с его сте-
нок. Если кровь взята из сосуда, то она легко
свёртывается и смывание её требует болыших
усилий. У больных гнойным пелъвиоперитони-
том в пунктате обнаруживают гной, что рас-
сматривают как показание к операции.
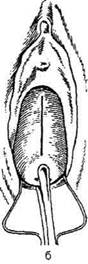
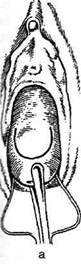
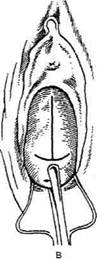
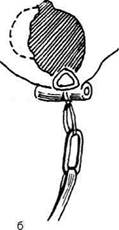
Техника. Для проведения пункции через зад-
ний свод во влагалище вводят влагалищное
зеркало. Заднюю губу шейки матки берут на
пулевые шиппы и подтягивают к лону. При
этом задний свод влагалища растягивается. В
центр растянутого влагалищного свода перпен-
дикулярно поверхности вводят длинную иглу
диаметром не более 2 мм и продвигают на 1-
1.5 см. чтобы получить пунктат (рис. 14-23).
При растянутом своде тазовая брюшина тес-
но прилегает к стенке влагалища, поэтому
вполне достаточно продвинуть иглу в брюш-
ную полость на 1 — 1,5 см, чтобы получить пун-
ктат. При более глубоком продвижении иглы
может произойти ранение кишки или опухо-
ли. Игла при продвижении должна легко пре-
одолевать препятствие. Если при введении иглы
ощущается сильное сопротивление, нужно из-
менить направление иглы или отказаться от
пункции.
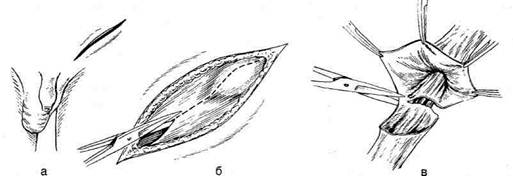
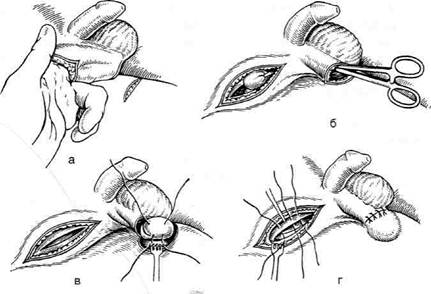
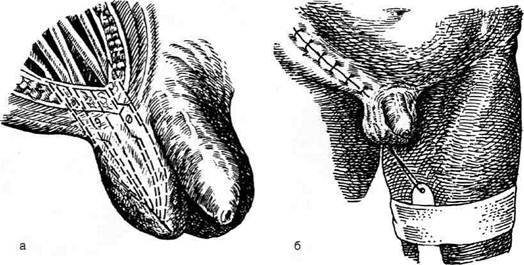
| Рис. 14-22. Этапы соединения дистального участка перепонча- той части мочеиспускательного канала с оставшейся частью мочевого пузыря,а — выкраива- ние лоскута из мочевого пузыря, б — определение длины лоскута, в — формирование трубки, г — наложение анастомоза между сформированной трубкой и моче- испускательным каналом. (Из: Ру- ководство по клинической уроло- гии / Под ред. А.Я. Пытеля. — М., 1970.— Т. 2.)
|
| Рис. 14-23. Пункция заднего свода влагалища.(Из: Хирш X. Оперативная гинекология. — М., 1999.)
|
ОПЕРАТИВНЫЕ ДОСТУПЫ
В ГИНЕКОЛОГИИ
В гинекологии существуют два доступа для
операций на органах малого таза: брюшно-сте-
ночный и влагалищный.
• Влагалищный доступ выполняют по соответ-
ствующим показаниям, например при вы-
падении внутренних половых органов.
• Во всех случаях повторных лапаротомий,
опухолевых поражений внутренних половых
органов, спаечных процессах брюшной по-
лости, а также при необходимости подверг-
нуть ревизии органы брюшной полости при-
меняют брюшно-стеночный доступ. В
гинекологической практике используются
три вида лапаротомий:
♦ нижнюю срединную;
♦ надлобковый поперечный разрез по Пфан-
ненштилю;
♦ поперечный интерилеокальный разрез по
Черни.
НИЖНЯЯ СРЕДИННАЯ
ЛАПАРОТОМИЯ
Нижняя срединная лапаротомия обеспечи-
вает достаточный доступ к операционному полю
при необходимости ревизии органов брюшной
полости, а также при повторных лапаротомиях.
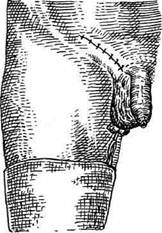
| Рис. 14-24. Нижняя срединная лапаротомия.(Из: Перси- анинов Л.С. Оперативная гинекология. — М., 1976.)
|
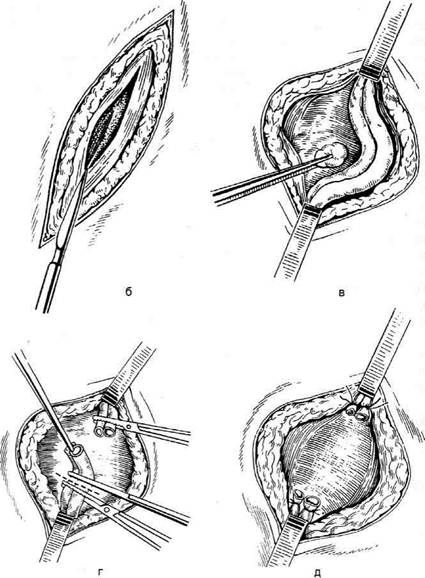
Техника. Проводят послойный линейный
разрез передней брюшной стенки от лобка к
пупку (рис. 14-24),
Рассечение апоневроза производят на всю
длину кожной раны. Отступив на 0,5 см в сто-
рону, вскрывают сухожильное влагалище од-
ной из прямых мышц и отодвигают её лате-
рально. Широко обнажаются предбрюшинная
клетчатка и брюшина. Брюшину захватывают
анатомическими пинцетами и, убедившись в
отсутствии прилегающих к ней петель кишки,
производят вскрытие брюшной полости
(рис. 14-25, а, б, в).
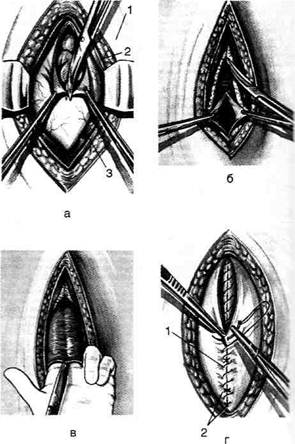
Рис. 14-25. Нижняя срединная лапаротомия. а— начало
вскрытия брюшной полости: 1 — кожа и подкожная жировая
клетчатка, 2 — апоневроз, 3 — прямая мышца живота; б —
смещение предбрюшинной клетчатки с мочевым пузырем;
в— рассечение брюшины под контролем пальца; г— уши-
вание апоневроза: 1 — наложение непрерывного шва на
апоневроз, 2 — подкрепляющие отдельные шёлковые швы
(Из: Давыдов С.Н.,. Ромов В.М., Шейко В.З. Атлас гинеколо-
гических операций. — П., 1973.)
Края брюшины захватываются зажимам?:
Микулича—Радецкого вместе с приложенными к
брюшине марлевыми салфетками и подшива-
ют к коже, прикрыв мышцы и подкожную жи-
ровую клетчатку. Проводят ревизию органов
малого таза. После этого послойно ушивают
переднюю брюшную стенку, причём после сбли-
жения мышц края апоневроза сшивают сверху
зниз, используя шов Ревердена (рис. 14-25, г),
обеспечивающий плотное соединение краёв.
Для надежной гарантии и предупреждения эвен-
терации рекомендуется дополнительно по всей
длине раны провести еще 3—4 узловых шёлко-
вых подкрепляющих шва.
НАДЛОБКОВЫЙ ПОПЕРЕЧНЫЙ
РАЗРЕЗ ПО ПФАННЕНШТИЛЮ
Данный доступ имеет преимущества, так как
не приводит к образованию послеоперацион-
ных грыж и обеспечивает хороший космети-
ческий эффект. Недостатком доступа считают
отсутствие достаточного простора операцион-
ного поля.
Техника. Проводят поперечный послойный
разрез передней брюшной стенки по надлоб-
ковой кожной складке, отступив от лонного
:эчленения на 3—4 см кверху (рис. 14-26).
Рис. 14-26. Поперечная лапаротомия по Пфанненшти-
лю. (Из: Персианинов Л.С. Оперативная гинекология. — М.,
1976.)
Края апоневроза тупым и частично острым
путём отводят кверху и книзу (рис. 14-27, а)
и широко обнажают прямые мышцы живота
рис. 14-27, б). После этого мышцы отделяют
друг от друга в стороны и вскрывают брюши-
ну (рис. 14-27, в). Ушивание раны передней
брюшной стенки производят послойно.
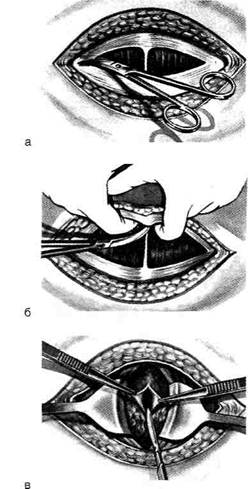
Рис. 14-27. Поперечная лапаротомия по Пфанненшти-
лю. а — послойное рассечение кожи, подкожной клетчатки
и апоневроза, б — выделение апоневроза, в — продольное
вскрытие брюшной полости. (Из: Давыдов СИ., Ромов В.М.,
Шейко В.З. Атлас гинекологических операций. — Л., 1973.)
ЛАПАРОТОМИЯ ПО ЧЕРНИ
При этом виде лапаротомии обеспечивает-
ся достаточно широкий доступ к операцион-
ному полю, позволяющий в равной мере ус-
пешно манипулировать как в нижних, так и в
верхних отделах брюшной полости. Разрез даёт
хороший косметический эффект.
Техника. Вскрытие брюшной полости по ме-
тоду Черни выгодно отличается от способа по
Пфанненштилю благодаря образующемуся ши-
рокому доступу к органам малого таза, особен-
но к его глубоким отделам, независимо от тол-
щины подкожно-жирового слоя. Проводят
послойное рассечение кожи и подкожной клет-
чатки в поперечном направлении на 3—6 см
|
выше лона. Захватив края апоневроза по сред-
ней линии, слегка отсепаровывают его кверху
и книзу и обнажают прямые мышцы живота.
Подведя указательный палец под одну из пря-
мых мышц живота, приподнимают её и рассе-
кают в поперечном направлении (рис. 14-28, а).
То же самое проделывают и с другой сторо-
ны. В ряде случаев при небольших размерах
опухоли можно ограничиться рассечением
мышцы только с одной стороны. При обнаже-
нии брюшины в латеральных отделах раны
обнаруживают идущие параллельно прямым
мышцам живота нижние надчревные сосуды.
Сосуды пережимают, рассекают между зажи-
мами и лигируют. Вскрытие брюшины лучше
производить не по средней линии, а несколь-
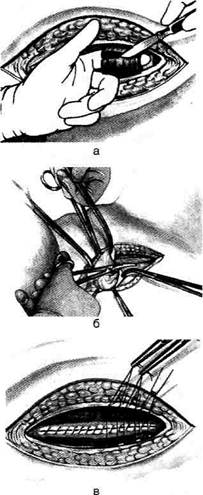
Рис. 14-28. Интерилеокальный доступ по Черни, а — пе-
ресечение прямой мышцы живота, б — поперечное рассе-
чение брюшины, в — вид ушитой брюшины, соединение пе-
ресечённых отделов прямых мышц живота. (Из:
Давыдов СИ., Ромов В.М., Шейко В.З. Атлас гинекологичес-
ких операций. — П., 1973.)
ко сбоку от неё во избежание случайного ра-
нения высокорасположенного мочевого пузы-
ря. Дальнейшее расширение разреза брюши-
ны производят в поперечном направлении под
визуальным контролем (рис. 14-28, б).
Ушивание раны передней брюшной стенки
при данном доступе имеет некоторые особен-
ности: брюшину зашивают непрерывным кет-
гутовым швом, а рассечённые части мышц со-
единяют между собой отдельными П-образными
кеттутовыми швами. При движении иглы па-
раллельно краям разреза рекомендуется на про-
тяжении 0,5—1 см прошивать апоневроз, что
предохраняет мышцу от прорезывания при за-
тягивании шва (рис. 14-28, в). В этих же целях
затягивание швов с обеих сторон производят
одновременно хирургом и ассистентом после
проведения лигатур. Зашивание апоневроза,
подкожной клетчатки и кожи производят обыч-
ным способом.
кольпотомия
ПЕРЕДНЯЯ КОЛЬПОТОМИЯ
Разрезы передней стенки влагалища как пер-
вый этап некоторых операций могут иметь раз-
личные направления в зависимости от общего
плана намеченного хирургического вмешатель-
ства (рис. 14-29, а, б, в). Например, если не
предполагается выполнять какие-либо вмеша-
тельства на самой стенке влагалища или моче-
вом пузыре, то целесообразно провести язы-
кообразный разрез и таким образом отделить
от шейки матки лоскут, содержащий мочевой
пузырь и переднюю стенку влагалища. Напро-
тив, при необходимости вмешательства на мо-
чевом пузыре разрез целесообразно провести
по средней линии, так как в последующем
потребуется отделять стенку влагалища от мо-
чевого пузыря.
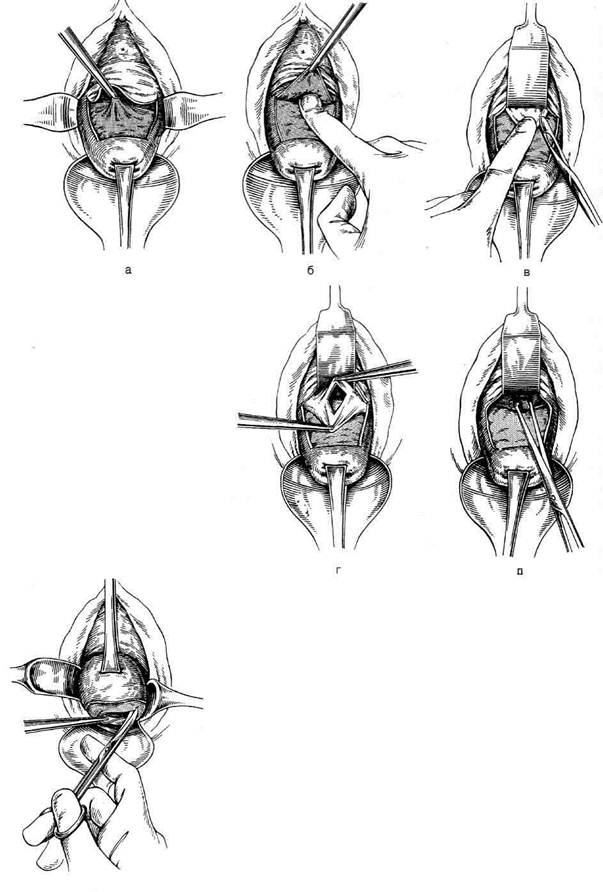
Языкообразный разрез передней стенки вла-
галища проводят после низведения шейки мат-
ки к его наружным отделам (входу во влагали-
ще) щипцами Мюзо. Линия разреза должна
проходить несколько ниже края мочевого пу-
зыря, этому условию удовлетворяет разрез, про-
ведённый в месте перехода гладкой слизистой
оболочки, покрывающей влагалищную часть
шейки матки, в складчатую слизистую оболоч-
ку влагалищного свода, обычно в месте распо-
ложения первой поперечной складки слизис-
Рис. 14-29. Варианты разрезов передней
стенки влагалища. а — языкообразный раз-
рез передней стенки влагалища, как бы очер-
чивающий нижний край мочевого пузыря, б —
продольный срединный разрез передней стен-
ки влагалища, в — дополнительный попереч-
ный разрез в нижнем конце продольного. (Из:
Давыдов С.Н., Ромов В.М., Шейко В.З. Атлас
гинекологических операций. — П., 1973.)
той оболочки влагалища. Стенку влагалища рас-
секают вместе с подлежащей фасцией. При пра-
вильном по глубине разрезе края раны расхо-
дятся и становится хорошо заметной рыхлая
клетчатка с более плотными мелкими тяжами
соединительной ткани, тянущимися по направ-
лению к мочевому пузырю. Пинцетом захваты-
вают верхушку отсечённого лоскута вместе с
подлежащими тканями и приподнимают его
кверху. Этот приём позволяет выявить край
мочевого пузыря и соединительнотканные тяжи,
тянущиеся к нему от шейки матки. В дальней-
шем последовательно производят манипуляции,
показанные на рис. 14-30. Дальнейшее отделе-
ние мочевого пузыря обычно не представляет
трудностей и может быть выполнено острым или
тупым путём [пальцем (рис. 14-30, а, б) или
небольшим марлевым тупфером]. Отслойку
мочевого пузыря удобнее производить при вве-
дённом под него «подъёмнике», которым рас-
ширяется рана и облегчается осмотр появляю-
шейся в глубине раны пузырно-маточной
складки брюшины (рис. 14-30, в). При паль-
пации этого участка определяется более
скользящая (пружинящая) по сравнению с
рыхлой клетчаткой ткань. После обнажения
пузырно-маточной складки брюшины ее зах-
ватывают двумя зажимами и рассекают в по-
перечном направлении в обе стороны, уве-
личивая таким образом внутрибрюшинный
доступ к органам малого таза (рис. 14-30, г).
Для того чтобы в последующем можно бьшо
легко найти пузырно-маточную складку брю-
шины, её верхний (передний) край проши-
вают кетгутом, а концы нити прикрепляют к
простыне.
Через кольпотомическое отверстие можно
ввести один или два пальца и обследовать дос-
тупные органы, при этом основное внимание
обращают на наличие спаек, величину, подвиж-
ность матки и придатков. После ревизии при-
ступают к выполнению необходимого объёма
хирургического вмешательства (рис. 14-30, д).
Закрытие кольпотомического отверстия может
быть произведено по-разному, выбор способа за-
висит от характера основного вмешательства: при
оставшейся матке брюшину пузырно-маточной
складки пришивают 2—3 кетгуговыми швами к
брюшине матки, при её удалении соединяют края
брюшинных листков пузырно-маточной складки
и прямокишечно-маточного углубления. Рану вла-
галищной стенки зашивают кетгуговыми узловы-
ми швами.
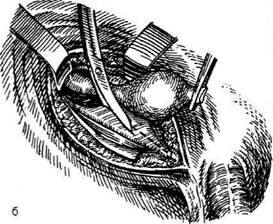
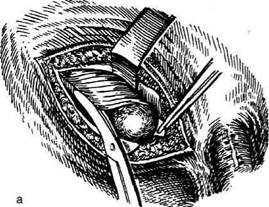
ЗАДНЯЯ КОЛЬПОТОМИЯ
Влагалище обнажают зеркалами, щипцами
Мюзо, наложенными на заднюю губу шейки мат-
ки, отводят матку по направлению к лобку. Так
образуется широкий доступ к заднему своду вла-
галища. По границе между гладкой слизистой
оболочкой, покрывающей влагалищную часть
шейки матки, и складчатой слизистой оболоч-
кой влагалищного свода производят попереч-
ный разрез стенки влагалища и подлежащей
рыхлой влагалищно-прямокишечной клетчатки.
Края раны захватывают зажимами и разводят
их кверху и книзу, обнажая таким образом брю-
шину прямокишечно-маточного углубления,
последнюю рассекают на том же уровне в по-
перечном направлении (рис. 14-31). Обычно
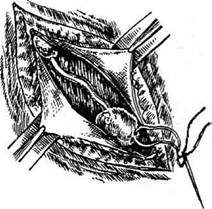
| Рис. 14-30. Передняя кольпотомия.а —
обнажение пузырно-шеечной перегородки, б — отделение мочевого пузыря от шейки матки тупым путём, в — обнажение пузыр- но-маточной складки брюшины, г — вскры- тие брюшины по пузырно-маточной склад- ке, д — обнаженный участок тела матки захвачен пулевыми щипцами. (Из: Перси- анинов Л.С. Оперативная гинекология. — М., 1976
|
| Рис. 14-31. Задняя кольпотомия. Рассечение стенки влагалища, в обла- сти заднего свода. Рассечение прямокишечно-маточного углубления брю- шины. (Из: Персианинов Л.С. Оперативная гинекология. — М., 1976.)
|
ширину раны брюшины ограничивают крест-
цово-маточные связки. Если возникает необхо-
димость в более широком доступе, крестцово-
маточныe связки пересекают, предварительно
перевязав их. Во избежание ранения прямой
кишки не следует увеличивать отверстие за счёт
расширения раны книзу (кзади). Зашивание раны
производят путём наложения кетгутовых швов
отдельно на брюшину и влагалищную стенку.
ОПЕРАЦИИ ПРИ ВНЕМАТОЧНОЙ
БЕРЕМЕННОСТИ
бу рассекают в продольном направлении над
плодным яйцом, удаляют плодное яйцо, а стен-
ку трубы восстанавливают кетгуговыми шва-
ми (рис. 14-32).
Другой вариант операции предполагает ис-
сечение поражённой части трубы вместе с плод-
ным яйцом и затем сшивание её конец в ко-
нец или вшивание в угол матки.
Во время органосохраняющих операций все-
гда следует помнить о деструктивных измене-
ниях, происходящих в маточной трубе в ре-
зультате воспалительного процесса, а также при
развитии в ней беременности.
ОПЕРАЦИИ ПРИ ТРУБНОЙ
БЕРЕМЕННОСТИ БЕЗ УДАЛЕНИЯ
МАТОЧНОЙ ТРУБЫ
Цель подобных операций — сохранение
органа и репродуктивной функции женщины.
Желательно производить эти операции у боль-
ных не старше 30—35 лет. Особенно показаны
такие операции в случаях, когда у больной
имеется лишь одна маточная труба и больная
очень заинтересована в сохранении детород-
ной функции.
Предложено несколько видов органосохра-
няющих операций при трубной беременности.
А. Э. Мандельштам (1939) и другие авторы пред-
ложили операцию, при которой маточную тру-
ОПЕРАЦИИ ПРИ ВНЕМАТОЧНОЙ
БЕРЕМЕННОСТИ С УДАЛЕНИЕМ
МАТОЧНОЙ ТРУБЫ
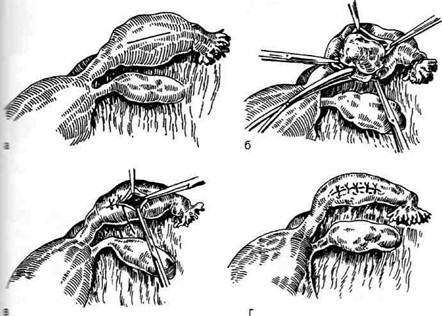
Чаще всего сальпингэктомию (salpingectomia)
производят по поводу трубной беременности
или поражения трубы воспалительным процес-
сом.
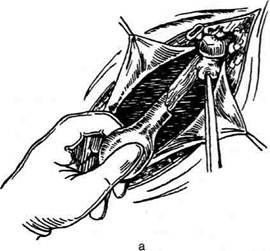
Техника. Путём придания больной положения
Тренделенбурга добиваются смещения петель ки-
шок к диафрагме. После этого вскрывают брюш-
ную стенку, используя один из описанных выше
способов лапаротомии. В рану выводят изменён-
ную маточную трубу (рис. 14-33, а). Приподняв
трубу кверху, натягивают её брыжейку и, после-
довательно захватывая участки брыжейки, пере-
Рис. 14-32. Операция при труб-
ной беременности с сохране-
нием маточной трубы, а — ли-
ния разреза стенки трубы, б —
полость трубы вскрыта, плодное
яйцо удаляют марлевым тупфе-
ром, зажатым в корнцанг, в, г —
зашивание разреза стенки трубы.
(Из: Персианинов Л.С. Оператив-
ная гинекология. — М., 1976.)
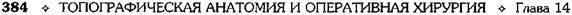
|
секают их и лигируют кетгутом. При этом зажи-
мы должны ложиться параллельно участкам ма-
точной трубы (рис. 14-33, б). Применявшееся
ранее при трубной беременности иссечение внут-
ристеночного отдела трубы из стенки матки в
настоящее время, как правило, не производят,
так как это приводит к образованию на матке
рубца (опасность разрыва матки при последую-
щей маточной беременности). После контроля
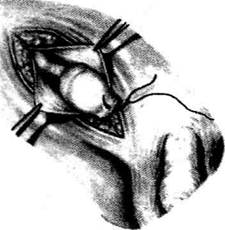
на гемостаз приступают к перитонизации культи
брыжейки. Перитонизация может быть произ-
ведена путём прикрытия культей круглой ма-
точной связкой (рис. 14-33, в, г). При доста-
точной подвижности и величине оставшейся
части мезосальпинкса можно произвести пери-
тонизацию путём перекрытия им культи. Этот
способ перитонизации более анатомичен, так
как при его использовании не наблюдается сме-
щений матки, почти неизбежных при перито-
низации круглой маточной связкой.
Проверяют состояние другой маточной тру-
бы, высушивают кровь в маточно-прямокишеч-
ном и пузырно-маточном пространствах. На
операционную рану брюшной стенки накла-
дывают послойно швы. При выполнении опе-
раций по поводу внематочной беременности
вследствие образовавшихся сращений могут
возникнуть трудности на этапе выведения тру-
бы. В этих случаях поступают так, как при вос-
палительном поражении придатков (предвари-
тельное разделение сращений и восстановление
по возможности нормальных анатомических
отношений).
В отношении второй маточной трубы при
операции по поводу трубной беременности нет
единого мнения. Некоторые авторы предлага-
ют удалять обе трубы одновременно. Однако
существует мнение, что вторую маточную тру-
бу можно оставить даже при наличии в ней
нерезко выраженного воспалительного процес-
са. Сторонники бережного отношения ко вто-
рой маточной трубе основываются на том, что
частота наступления нормальной маточной
беременности после оперативного удаления
одной трубы намного превышает частоту по-
вторной трубной беременности. При оставле-
Рис. 14-33. Операция при внематоч-
ной беременности, а — выведение
трубы в рану, б — наложение зажимов
на брыжейку трубы, в — начальный
этап перитонизации, г— окончатель-
ный этап перитонизации с использова-
нием круглой связки матки. (Из: Давы-
дов СИ., Ромов В.М., Шейко В.З.
Атлас гинекологических операций. —
Л., 1973.)
нии второй маточной трубы важно правильно
оценить её анатомо-функциональное состоя-
ние. Поскольку визуально и пальпаторно сде-
лать это правильно не всегда удаётся, некото-
рые авторы предлагают проверять также
проходимость трубы методом ретроградной
гидротубации. При наличии грубых воспали-
тельных изменений, в частности при нодоз-
ном сальпингите, когда нет оснований наде-
яться на восстановление нормальной функции,
другая труба также подлежит удалению.
После удаления маточной трубы или придат-
ков с поражённой стороны нужно дренировать
полость абсцесса путём выведения резиново-
марлевого тампона через дополнительное отвер-
стие в брюшной стенке. Желательно также про-
извести заднюю кольпотомию и дренировать
полость абсцесса с помощью резиновой труб-
ки, выведенной во влагалище. Трубку извлека-
ют на 5—6-е сутки после операции.
Ведение послеоперационного периода при
внематочной беременности имеет некоторые
особенности. После окончания операции боль-
ную обкладывают грелками, а на живот кладут
на 2—3 ч мешочки с песком для лучшего гемо-
стаза в передней брюшной стенке.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ЖЕНСКОГО
БЕСПЛОДИЯ
Операцию с целью лечения бесплодия
предпринимают только после безуспешной и
длительной консервативной терапии с целью
восстановления детородной функции при от-
сутствии нарушений менструального цикла,
противопоказаний к вынашиванию беремен-
ности и при настойчивом желании женщи-
ны иметь ребёнка. Наиболее целесообразно
производить оперативное вмешательство в се-
редине менструального цикла.
САЛЬПИНГОЛИЗИС
Суть операции заключается в освобожде-
нии маточной трубы из спаек, метод чаше при-
меняют как дополнительное вмешательство
при ретрофлексии матки и др. В последние
годы сальпинголизис стали применять чаще,
так как в настоящее время женское беспло-
дие нередко бывает связано лишь с наличием
спаек, окутывающих проходимую маточную
трубу.
Техника. Брюшную полость вскрывают не-
большим поперечным надлобковым разрезом.
Раздвигают края брюшной раны зеркалом и
производят тщательный осмотр внутренних
половых органов и окружающей их брюши-
ны. Спайки осторожно рассекают кончика-
ми ножниц, используя гидравлическую пре-
паровку. Грубые и поспешные манипуляции
приводят к восстановлению спаечного про-
цесса и повторной непроходимости труб.
После освобождения маточной трубы из спа-
ек тщательно осматривают отверстие в ам-
пулярной её части. Если имеется частичное
слипание краев отверстия, их осторожно раз-
водят анатомическими пинцетами или ма-
леньким тупфером, взятым в зажим. После
освобождения придатков матки из спаек про-
веряют проходимость маточной трубы путём
её продувания. Ретроградную пертубацию
производят со стороны влагалища, вводя в
шейку матки наконечник шприца и вдувая
воздух шприцем через брюшной конец ма-
точной трубы (рис. 14-34).
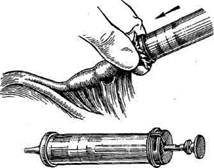
Рис. 14-34. Проверка проходимости маточной трубы.
Вдувание воздуха шприцем через брюшной конец маточной
трубы. (Из: Давыдов СИ., Ромов В.М., Шейко В.З. Атлас ги-
некологических операций. —Л., 1973.)
При ретроградной пертубации в трубу мож-
но вводить тонкую полиэтиленовую трубку,
подсоединяя её к канюле шприца. Вместо пер-
тубации может быть использована и гидротур-
бация с введением подкрашенного раствора.
Убедившись в проходимости труб, брюшную
стенку зашивают послойно наглухо.
13-2052
ОПЕРАЦИИ НА ЯИЧКЕ
И СЕМЕННОМ КАНАТИКЕ
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ВОДЯНКИ
ЯИЧКА
Водянка оболочек яичка (гидроцеле) —
скопление серозной жидкости между парие-
тальной и висцеральной пластинками влага-
лищной оболочки яичка. К настоящему
времени предложено множество способов опе-
ративного лечения водянки оболочек яичка.
Часть предложенных методов широко приме-
няется (операции Винкелъманна и Бергманна),
другие операции (Алфёрова, Оздъёк, Клаппа и
др.) не получили широкого распространения
из-за своей недостаточной эффективности
или относительной сложности. Каждый спо-
соб оперативного лечения водянки оболочек
яичка должен отвечать следующим требова-
ниям:
• Отсутствие рецидивов.
• Минимальная травматизация, сокращение
числа осложнений.
• Сведение к минимуму нарушений функции
яичка.
• Максимальное сокращение периода нетру-
доспособности.
Существуют два принципа оперативного
лечения приобретённой водянки оболочек яич-
ка. Первый заключается в ликвидации сероз-
ной полости между листками влагалищной
оболочки яичка (операции Винкелъманна, Бер-
гманна, Клаппа), второй — в увеличении вса-
сывания серозной жидкости (операции Алфё-
рова, Фолькманна и др.).
Оценивая результаты хирургических вмеша-
тельств по поводу водянки оболочек яичка,
Родригес и соавт. (1981) выявили после опера-
ции Бергманна в 76% случаев выраженный отёк
мошонки, в 20% гематому и в 8% нагноение
раны. После операции Винкелъманна отёк мо-
шонки возник у 91%, гематома — у 22%, на-
гноение раны — у 14% и абсцесс мошонки —
у 4,5% больных.
ОПЕРАЦИЯ ВИНКЕЛЬМАННА
Показания. Водянка оболочек яичка у детей
старше 10 лет, предшествовавшие воспаление,
травма.
Техника. Разрезом длиной до 5—7 см не-
сколько выше паховой складки до переднена-
ружной поверхности мошонки рассекают кожу
и подкожную клетчатку. Рассекают мышцу,
поднимающую яичко, и внутреннюю семен-
ную фасцию, пока не будет виден участок глад-
кой поверхности влагалищной оболочки яич-
ка. В рану осторожно выводят водяночный
мешок с яичком. При значительно выражен-
ной водянке троакаром выпускают жидкость:
захватив двумя хирургическими пинцетами
переднюю часть собственной влагалищной
оболочки яичка, рассекают её в продольном
направлении от верхнего до нижнего полюса.
Далее извлекают яичко в рану (рис. 14-35, а).
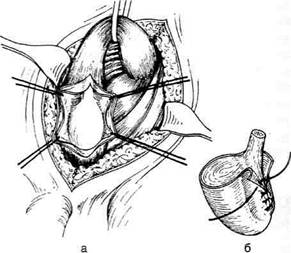
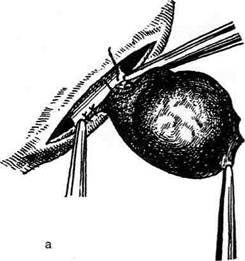
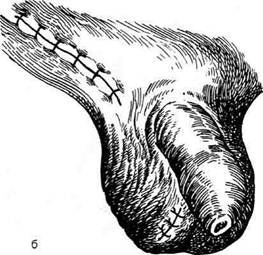
Рис. 14-35. Операция при водянке оболочек яичка по
Винкельманну: а — собственная влагалищная оболочка
яичка рассечена, б — оболочки яичка соединяются узловы-
ми швами позади придатка яичка. (Из: Оперативная хирур-
гия / Под ред. И. Литтманна. — Будапешт, 1981.)
Перевязывают вагинальный отросток и уда-
ляют шеечный и средний его отделы. После
этого собственную оболочку яичка выворачи-
вают вокруг него наизнанку (серозным покро-
вом наружу) так, чтобы яичко, придаток и се-
менной канатик оказались вне её полости.
После этого сшивают края разреза непрерыв-
ным кетгутовым швом (вкол иглы производят
в 0,2—0,3 см от края разреза во избежание по-
вреждения придатка) позади яичка и семен-
ного канатика таким образом, чтобы верхний
конец разреза охватывал семенной канатик
(рис. 14-35, б). Заводят корнцанг в полость
мошонки, раздвигают ткани и погружают яич-
ко в мошонку. Накладывают швы на подкож-
ную клетчатку и кожу.
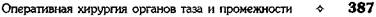
|
Иссечение и выворачивание грыжевого меш-
ка производят с целью ликвидации замкнутой
серозной полости, воспаление стенок которой
может привести к образованию водянки яичка
или семенного канатика. В результате этой
операции яичко находится вне замкнутой се-
розной полости и продуцируемая его висце-
ральной серозной поверхностью жидкость вса-
сывается в клетчатку мошонки. Во всех случаях
при операции по поводу водянки оболочки
яичка производят ревизию по ходу тяжа, иду-
щего к внутреннем) отверстию пахового кана-
ла, чтобы установить, нет ли добавочных кист
по ходу влагалищного отростка брюшины или
паховой грыжи.
ОПЕРАЦИЯ КЛАППА
При операции Клаппа оболочки не вывора-
чивают, а ушивают их в виде валика вокруг
яичка.
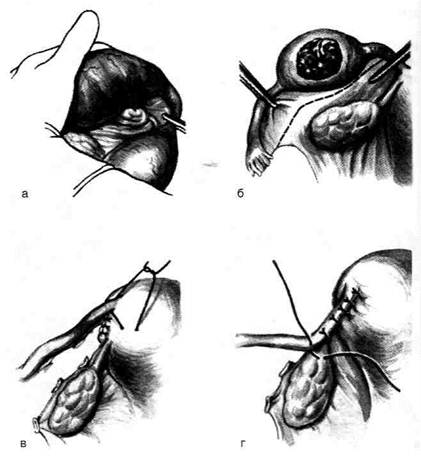
ОПЕРАЦИЯ БЕРГМАННА
Показания. Способ Бергманна применяют,
если собственная оболочка резко утолщена и
склерозирована.
Техника. Вскрывают водяночную опухоль.
Утолщенные оболочки яичка не выворачива-
ют серозной поверхностью наизнанку, а резе-
цируют на большом протяжении, оставляя брю-
шину только на семенном канатике и яичке.
На остатки же собственной оболочки яичка
накладывают непрерывный кетгутовый шов
(рис. 14-36, а, б). После этого яичко погру-
жают в мошонку и рану послойно зашивают
наглухо.
ОПЕРАЦИЯ РОССА (ПЕРЕВЯЗКА
ВЛАГАЛИЩНОГО ОТРОСТКА
БРЮШИНЫ)
Показание. Водянка оболочек яичка или се-
менного канатика у детей в возрасте от 2 до
10 лет.
Техника. Кожу рассекают разрезом в паховой
области длиной 3—6 см. Подход к влагалищно-
му отростку аналогичен операции при паховой
грыже (см. главу 12). Влагалищньгй отросток у
наружного отверстия пахового канала выделяют
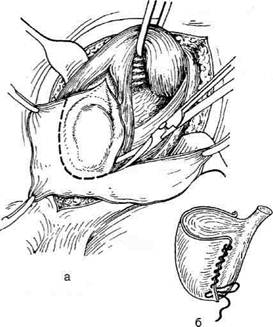
Рис. 14-36. Операция при водянке оболочек яичка по
Бергманну. а — резекция оболочек яичка, б — ушивание
оболочек яичка. (Из: Оперативная хирургия / Под ред.
И. Литтманна. — Будапешт, 1981.)
из элементов семенного канатика, прошивают у
шейки кетгутом и перевязывают с обеих сторон.
При водянке семенного канатика водяночную
полость, представляющую собой необлитериро-
ванный влагалищньгй отросток брюшины, на
всём протяжении выделяют из элементов семен-
ного канатика и удаляют целиком. При водянке
оболочек яичка вагинальный отросток мобили-
зуют только до верхнего полюса яичка, где пе-
ресекают с образованием окошка в оболочках
(способ Росса) (рис. 14-37).
После гемостаза рану послойно ушивают
наглухо кетгутом и шёлком, обычно без плас-
тики пахового канала. Пластику пахового ка-
нала по Краснобаеву (см. главу 12) применя-
ют только в редких случаях значительного
расширения наружного пахового кольца (при
сочетании водянки с паховой грыжей).
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
ВАРИКОЦЕЛЕ
Варикоцеле — варикозное расширение вен
семенного канатика и гроздевидного сплете-
ния. Варикоцеле — довольно распространён-
ное заболевание (100 случаев на 1000 лиц муж-
ского пола). Среди страдающих бесплодием

Рис. 14-37. Операция при водянке оболочек яичка по
Россу. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на
органах мочеполовой системы. — М., 1972.)
больные с варикоцеле составляют более 30%. В
настоящее время предложено свыше 80 спосо-
бов оперативного лечения, что свидетельствует
об их несовершенстве, так как при всех видах
операции отмечается высокий процент реци-
дивов. Все предложенные виды оперативного
лечения можно разделить на четыре группы.
1. Операции, связанные с иссечением вен се-
менного канатика. Операции этой группы
имеют только историческое значение, так
как до 90% вмешательств осложнялись ат-
рофией и фиброзом яичка.
2. Операции, направленные на создание внут-
реннего суспензория, ликвидирующего застой
крови в гроздьевидном венозном сплетении,
что достигается фиксацией париетального
листка собственной влагалищной оболочки
яичка к ножкам наружного отверстия пахо-
вого канала или посредством фиксации яич-
ка к лоскуту, выкроенному из апоневроза на-
ружной косой мышцы живота (операции
Парона, Франка, Гиллианы). Эти операции при-
водят к атрофии яичка у 20—73% больных.
3. Операции, направленные на создание на-
ружного суспензория, что достигается резек-
цией отвислой части мошонки (операции
Хартманна, Купера); после этих операций
рецидивы варикоцеле развиваются в 100%
случаев.
4. Операции, связанные с окклюзией внутрен-
ней семенной вены. Эти операции ликви-
дируют венозный ренотестикулярный реф-
люкс; рецидив варикоцеле после них
развивается в наименьшем проценте случа-
ев. В большинстве лечебных учреждений
России и зарубежных клиник для лечения
варикоцеле производят операции именно
этой группы (перевязка левой яичковой вены
в нижней её трети по Ивашссевичу, эндо-
васкулярная или лапароскопическая окклю-
зия внутренней семенной вены).
В последние годы установлено, что варико-
целе обычно развивается как синдром анома-
лии или заболевание нижней полой вены или
одной из почечных вен (чаще стеноз левой). В
связи с этим есть все основания считать пато-
генетически не обоснованными операции пе-
речисленных выше четырёх групп, так как они
затрудняют сброс венозной крови из почки,
способствуя таким образом развитию и про-
грессированию венозной гипертензии, и мо-
гут спровоцировать форникальные кровотече-
ния, ухудшение функции почки и т.д. В связи
с этим предложены операции, направленные
на создание дополнительных венозных рено-
кавальных анастомозов (5-я группа). К опера-
циям этой группы относят проксимальный те-
стикулоилеокальный (Н.А. Лопаткин, 1973),
тестикулосафенный (К. Ишигами, 1970), про-
ксимальный тестикулонадчревный (Е.Ж. Жал-
багаев, 1994) анастомозы, а также различные
варианты сосудистых анастомозов между дис-
тальным концом яичковой вены и проксималь-
ным отделом глубокой вены, огибающей под-
вздошную кость (П. С. Серняк, В.В. Панков,
1979).
ОПЕРАЦИЯ ИВАНИССЕВИЧА
Суть операции заключается в перевязке яич-
ковой вены в её нижней трети. Операцию Ива-
ниссевича применяют у детей для лечения ва-
рикоцеле, обусловленного стенотическим
поражением почечной вены. Благодаря неза-
вершенности формирования сосудистой сети
забрюшинного пространства и одновременно
её высокой способности к компенсаторной пе-
рестройке в детском возрасте, развивающаяся
сеть венозных коллатералей выше уровня пе-
ревязки компенсирует выключенный кровоток
по яичковой вене. Н.А. Лопаткин считает опе-
рацию Иваниссевича патогенетически обосно-
ванной для ликвидации варикоцеле и даже
единственно возможной при рассыпном типе
яичковой вены.
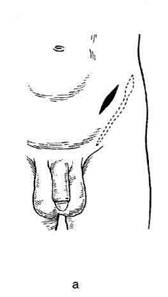
Рис. 14-38. Этапы операции Пало-
мо: а — схема разреза, б — рассе-
чение апоневроза наружной косой
мышцы живота, в — обнажение
яичковых артерии и вены, г— пе-
ревязка и пересечение яичковых
артерии и вены, д — участки сосу-
дов иссечены. (Из: Оперативная
урология. / Под ред. Н.А. Лопатки-
на. — Л., 1986.)
ОБЩИЕ ПРИНЦИПЫ ОПЕРАТИВНОГО
ЛЕЧЕНИЯ ЭКТОПИЙ ЯИЧКА
В настоящее время можно считать доказан-
ным, что наиболее рационально проведение
операции в сравнительно раннем возрасте, до
или в период полового созревания. Операция
в этом возрасте предотвращает в большинстве
случаев дальнейшую атрофию яичка, создаёт
благоприятные условия для его нормального
развития и роста в мошонке, способствует вос-
становлению сперматогенеза и технически бо-
лее проста. В то же время не следует прояв-
лять излишнюю торопливость, так как
существует возможность самопроизвольного
опускания яичка в мошонку, что чаще всего
происходит к 12—15 годам. Если к этому воз-
расту яичко не опустилось в мошонку, следует
прибегнуть к оперативному лечению.
Операция низведения яичка в мошонку и
фиксации его в обычном месте состоит из трёх
моментов:
• Мобилизации и удлинении семенного кана-
тика с освобождением яичка.
• Образования в мошонке ложа для яичка.
• Низведения яичка в мошонку и фиксации его.
Мобилизация и удлинение семенного канатика
с освобождением яичка
Техника. В подвздошно-паховой области
рассекают апоневроз наружной косой мышцы
живота и вскрывают паховый канал. В пахо-
вом канале отделяют от элементов семенного
канатика влагалищный отросток брюшины,
который обычно оказывается припаянным
рыхлыми спайками к стенкам пахового кана-
ла. После освобождения влагалищного отрос-
тка от спаек рассекают его переднюю стенку в
продольном направлении и, захватив её края,
широко вскрывают полость отростка.
Брюшину, покрывающую семенной канатик
с передней стороны, рассекают в поперечном
направлении на уровне внутреннего отверстия
пахового канала и тупым путём отделяют от
семенного канатика кверху, в сторону брюш-
ной полости. Образовавшуюся при этом во-
ронку с отверстием, ведущим в полость брю-
шины, зашивают, как шейку грыжевого мешка
(см. главу 12). Этот этап операции в значи-
тельной мере способствует удлинению семен-
ного канатика. Затем высоко (у края косых
мышц живота) иссекают мышцу, поднимаю-
щую яичко, так как её волокна, вплетаясь в
общую влагалищную оболочку, препятствуют
мобилизации семенного канатика. При посте-
пенном натягивании канатика выявляют иду-
щие от него к окружающим тканям рубцовые
тяжи, перемычки и перепонки и пересекают
их, что также способствует мобилизации се-
менного канатика.
Образование в мошонке ложа для яичка
Важный этап операции низведения яич-
ка — подготовка ложа для него в рудимен-
тарно развитой половине мошонки. Создание
достаточного ложа в мошонке обеспечивает
благоприятные условия для нормального фун-
кционирования яичка. Ложе для яичка про-
кладывают путём раздвижения бранш корн-
цанга.
Методы фиксации яичка
Все виды орхидопексии можно разделить на
две основные группы: методы временной и
окончательной фиксации яичка.
• Методы временной фиксации яичка (мето-
ды вытяжения).
♦ Фиксация яичка к медиальной поверхно-
сти бедра за нити от швов без прошива-
ния кожи бедра или с прошиванием кожи
бедра.
♦ Фиксация яичка при помощи петлеобраз-
ного шва за нижний край влагалищного
отростка брюшины к медиальной повер-
хности бедра (через кожу к широкой фас-
ции), выведенного через небольшой раз-
рез стенки мошонки {Н.Н. Соколов, 1926).
♦ Кровавая временная фиксация яичка к
бедру.
—Фиксация на бедре яичка, обшитого
длинным кожным лоскутом из широ-
кой фасции бедра {В.А. Перимов, 1912).
—Фиксация яичка с образованием зак-
рытого бедренно-мошоночного анасто-
моза и погружением яичка под кожу
бедра (Торек, 1909; П.А. Герцен, 1913).
—Фиксация яичка с образованием закры-
того бедренно-мошоночного анастомо-
за без погружения яичка под кожу бед-
ра {И.Я. Сахарович, 1938; Кифер, 1952).
—Фиксация яичка и мошонки к кругло-
му кожному стеблю, образованному на
передневнутренней поверхности бедра
(В.А. Гусынин, 1937; Б.В. Ларин, 1937).
• Методы окончательной фиксации яичка.
♦ Фиксация к тканям мошонки {Бевен, 1903;
Н.В. Копылов, 1908).
♦ Перемещение задержанного яичка в дру-
гую половину мошонки (Омбреданн, 1911).
♦ Промежностная фиксация {Николадони,
1895; Киршнер, 1910; В.А. Боголюбов, 1926).
♦ Фуниколопексия (Байер, 1896; Гельферих,
1899; АЛ. Мартынов).
ОПЕРАТИВНЫЕ ВМЕШАТЕЛЬСТВА
Операция Торека-Герцена
Техника. Делают разрез в паховой области, как
при грыжесечении (см. главу 12) (рис. 14-39, а).
Послойно вскрывают переднюю стенку пахово-
го канала (рис. 14-39, б). Осторожно отделяют
влагалищный отросток брюшины от окружаю-
щих тканей и рассекают переднюю его стенку в
поперечном направлении (рис. 14-39, в).
Образовавшееся в проксимальной части вла-
галищного отростка брюшины отверстие обра-
батывают, как грыжевой мешок. Семенной ка-
натик удлиняют путём освобождения его от
фиброзных тяжей (рис. 14-40, а). Дистальный
отдел влагалищного отростка отсекают, оставив
небольшую его часть у яичка. Проксимальный
отдел влагалищного отростка прошивают проч-
ной лавсановой нитью, свободные концы пос-
ледней не срезают (рис. 14-40, б). Через ниж-
ний угол раны вводят корнцанг и готовят ложе
для яичка. В самом низком месте кожу мошон-
Рис. 14-39. Этапы орхидопексии по Тореку-Герцену. а — косой разрез кожи, б — вскрытие передней стенки пахового
канала, в— обнажение влагалищного отростка брюшины. (Из: Оперативная урология / Под ред. Н.А. Лопаткина. — М.,
1986.)
ки рассекают над раскрытыми браншами корн-
цанга, введённого через образованный туннель.
Затем корнцанг убирают и вводят его через
рану мошонки, захватывая свободные концы
лавсановой нити, прошитой через тяж Хантера.
Низводят яичко в мошонку и выводят концы
нитей наружу. На внутренней поверхности бед-
ра соответственно уровню разреза на мошонке
разрезом в 2—3 см обнажают широкую фасцию
и подшивают к ней яичко за белочную оболоч-
ку. Края разреза кожи мошонки сшивают с кра-
ями разреза кожи бедра, образуя бедренно-мо-
шоночный анастомоз (рис. 14-41, а, б, в, г).
Паховый канал зашивают, как при грыже-
сечении. Через 2—4 мес путём рассечения бед-
ренно-мошоночного анастомоза перемещают
яичко из временного ложа в мошонку.
Операция Китли
Техника. Паховым разрезом послойно вскры-
вают паховый канал, мобилизуют семенной
канатик и низводят яичко точно так же, как
при операции Торека—Герцена. Яичко из мо-
шонки не выводят наружу, а отдельными шва-
ми фиксируют к фасции бедра за остатки тяжа
Хантера. Края разреза на бедре и мошонке
сшивают.
Второй этап операции заключается в иссе-
чении через 2—3 мес кожного бедренно-мошо-
ночного анастомоза и закрытии ран.
Операция Соколова
Техника. Проводят разрез, как при грыже-
сечении. После мобилизации семенного кана-
Рис. 14-40. Этапы орхидопексии по Тореку-Герцену. а — проксимальную часть влагалищного отростка брюшины обра-
батывают, как при грыжесечении, семенной канатик выделяют из окружающих оболочек, б —тяж Хантера прошит лавсано-
вой нитью. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
Рис. 14-41. Этапы орхидопек-
сии по Тореку-Герцену: а —
формирование ложа для яичка,
б — низведение яичка, в — фик-
сация его за белочную оболочку к
широкой фасции бедра, г— со-
здание бедренно-мошоночного
анастомоза. (Из: Руководство по
клинической урологии / Под ред.
А.Я. Пытеля. — М., 1970. —Т. 1.)
тика выделяют влагалищный отросток, рассе-
кают его переднюю стенку в поперечном на-
правлении. Проксимальный конец влагалищ-
ного отростка, ведущий в брюшную полость,
обрабатывают, как грыжевой мешок: проши-
вают й перевязывают, дистальный конец про-
шивают лигатурой для образования «вожжи»
(рис. 14-42, а). Оба конца лигатуры проводят
через заранее заготовленное ложе в соответ-
ствующей половине мошонки и выводят на-
ружу через небольшой разрез на дне мошон-
ки, как при операции Торека—Герцена. Лигатуру
подтягивают и завязывают на валике, концы
нити привязывают к резиновому кольцу,
прикреплённому к гипсовой лонгете на бедре,
что препятствует ретракции низведенного яич-
ка (рис. 14-42, б).
Паховый канал зашивают, как при грыже-
сечении. Через 3—4 нед «вожжу» пересекают у
кожи мошонки.
Операция Гросса
Техника. Паховый разрез удлиняют кверху
до верхней передней подвздошной ости, кни-
зу — до корня полового члена. После вскры-
тия пахового канала тяж Хантера выделяют у
места его фиксации и вместе с яичком, семен-
ным канатиком и грыжевым мешком тупо вы-
деляют и приподнимают вверх и латерально.
Рис. 14-42. Этапы орхидопексии по Соколову, а — проксимальный конец влагалищного отростка, ведущий в брюшную
полость, обрабатывают, как грыжевой мешок, дистальную прошивают лигатурой для образования «вожжи», б — общий вид
«вожжи», в— яичко низведено в мошонку и фиксировано к гипсовой лонгете на бедре. (Из: Чухриенко Д.П., Люлько А.В.
Атлас операций на органах мочеполовой системы. — М., 1972.)
Рассекают поперечную фасцию живота и ниж-
ние эпигастральные сосуды (рис. 14-43, а, б).
Затем над верхним полюсом яичка надсека-
ют влагалищный отросток брюшины и разрез
продолжают кверху над семенным канатиком
до брюшинной воронки, где шейку брюшин-
ного отростка закрывают глубоким внутрен-
ним кисетным швом. Сначала мобилизуют
яичко путём рассечения волокон т. cremaster
и разделения сращений, а затем — его сосу-
дов в забрюшинном пространстве (рис. 14-
44, а, б).
Удлинив таким образом семенной канатик
и прошив лигатурой остатки тяжа Хантера,
тупым путём создают в мошонке ложе для яич-
ка. Свободные концы указанной выше лига-
туры проводят наружу через дно мошонки, а
яичко помещают во вновь сформированное
ложе. Выведенные нити укрепляют к резино-
вой трубке и липкопластырной манжетке,
фиксированной на противоположном бедре
(рис. 14-45, а, б). Паховый канал зашивают
наглухо.
Операция Омбреданна
Операция сводится к перемещению яичка в
здоровую половину мошонки без сшивания
яичек между собой, фиксация яичка осуще-
ствляется, таким образом, перегородкой мо-
шонки.
Техника. Проводят разрез в паховой облас-
ти, вскрывают переднюю стенку пахового ка-
нала и мобилизуют семенной канатик. Указа-
Рис. 14-43. Этапы орхидопексии по Гроссу, а— рассечение внутренней косой мышцы живота кверху и кнаружи, б —
рассечение поперечной фасции живота. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой систе-
мы. — М., 1972.)
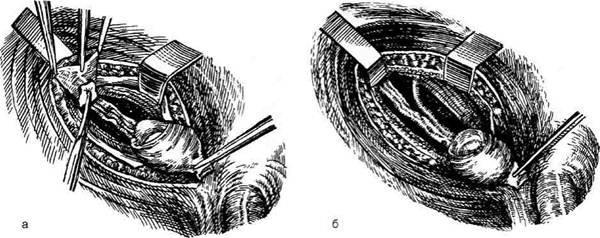
Рис. 14-44. Этапы орхидопексии по Гроссу, а — освобождение сосудисто-нервного пучка от задней брюшины, б — мобили-
зация семенного канатика. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
Рис. 14-45. Этапы орхидопексии по Гроссу, а — проведение фиксационных швов через дно мошонки, б — эластическое
вытяжение к противоположному бедру. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. —
М., 1972.)
тельным пальцем проходят через нижний угол
раны в мошонку и через перегородку натяги-
вают кожу на противоположной её стороне
(рис. 14-46, а). Делают разрез кожи и через
него над кончиком пальца рассекают перего-
родку мошонки. За лигатуру, предварительно
прошитую за остатки тяжа Хантера, через раз-
рез выводят яичко наружу (рис. 14-46, б).
Разрез в перегородке ушивают лавсановыми
нитями до семенного канатика и яичко погру-
жают в мошонку (рис. 14-47, а). Паховый ка-
нал ушивают, как при грыжесечении. Рану мо-
шонки зашивают наглухо (рис. 14-47, б).
Метод принципиально неприемлем, так как
при нём в случае каких-либо послеопераци-
онных осложнений может оказаться под угро-
зой и здоровое яичко, поэтому, несмотря на
сообщаемые в печати хорошие результаты этой
операции, анатомическая и физиологическая
несостоятельность её очевидна.
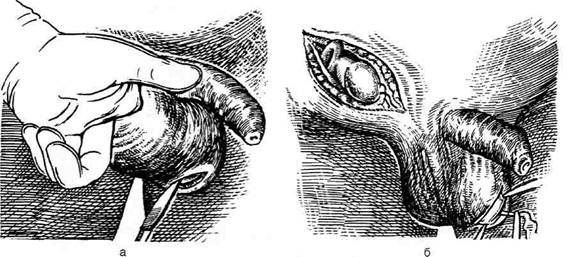
Рис. 14-46. Этапы орхидопексии по Омбреданну. а — разрез кожи мошонки на противоположной её стороне и разрез
перегородки мошонки, б — низведение яичка на противоположную сторону мошонки. (Из: Чухриенко Д.П., Люлько А.В. Ат-
лас операций на органах мочеполовой системы. — М., 1972.)
Рис. 14-47. Этапы орхидопексии по Омбреданну. а — ушивание разреза в перегородке мошонки, б — яичко низведено в
мошонку, паховый канал и рана мошонки ушиты наглухо. (Из: Чухриенко Д.П., Люлько А.В. Атлас операций на органах
мочеполовой системы. — М., 1972.)
Дата добавления: 2015-01-18 | Просмотры: 2061 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 |
|