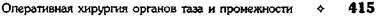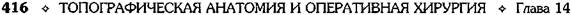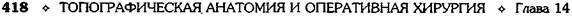ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ГЕМОРРОЯ
Геморроем называют варикозное расшире-
ние венозных сплетений подслизистого слоя
прямой кишки в области геморроидальной
зоны, сопровождающееся тромбофлебитами и
кровотечениями.
• Расширение нижней части прямокишечного
сплетения и тромбофлебит в зоне заднеп-
роходных столбов ниже прямокишечно-зад-
непроходной линии называют наружным
геморроем. При этом геморроидальные узлы
(шишки) выступают из просвета заднего
прохода (рис. 14-63). Наружный геморрой
обычно представлен в виде различных по
форме и размерам заднепроходных бахро-
мок или в виде наружных геморроидальных
узлов, располагающихся на границе слизи-
стой и кожной частей заднего прохода.
• Внутренним геморроем называют расшире-
ние и тромбофлебит верхней части прямо-
кишечного сплетения выше зубчатой линии
(рис. 14-64).
Главными этиологическими факторами раз-
вития геморроя считают отсутствие клапанно-
го аппарата в венах прямой кишки, наличие
препятствий венозному оттоку и наследствен-
ную предрасположенность. Варикозное расши-
рение венозных сплетений прямой кишки, со-
провождаемое кровотечением из них, может
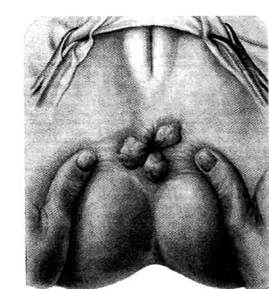
Рис. 14-63. Наружный геморрой в виде различных по
форме и размерам заднепроходных бахромок. (Из: Ры-
жих А.Н. Атлас операций на прямой и толстой кишках. — М.,
1968.)
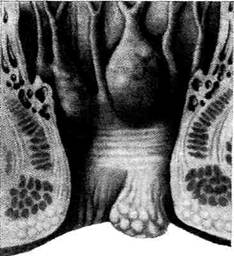
Рис. 14-64. Внешний вид внутренних геморроидальных
узлов. (Из: Рыжих А.Н. Атлас операций на прямой и толстой
кишках. — М., 1968.)
развиваться также при портальной гипертен-
зии. Развитие псевдогеморроя при портальной
гипертензии связано с анатомическими осо-
бенностями оттока венозной крови из прямой
кишки (см. раздел «Кровоснабжение прямой
кишки» в главе 13).
Наличие геморроидальных узлов ещё не
расценивают как показание к оперативному
вмешательству. Абсолютное показание к опе-
рации — острый тромбоз геморроидальны
узлов.
Радикальной геморроидэктомии подлежит
около 30% больных. В остальных случаях впол-
не можно ограничиться консервативным ле-
чением. Успех консервативной терапии колеб-
лется в очень широких пределах: стойкое
клиническое выздоровление отмечено у 8,7-
51% больных, рецидивы в сроки до 3 лет —
30-100% больных.
МЕТОДЫ ОПЕРАТИВНОГО ЛЕЧЕНИЯ
ГЕМОРРОЯ
На сегодняшний день предложено более 250
методов оперативного лечения геморроя. Ус-
ловно их можно разделить на три основные
группы: перевязка геморроидальных узлов
иссечение узлов, пластические операции.
• К наиболее многочисленной, 1-й группе,
относятся различные модификации перевяз-
ки внутренних геморроидальных узлов с от-
дельным иссечением наружных бахромек.
Эту методику много лет разрабатывал и мо-
дифицировал А.Н. Рыжих, представивший в
своих трудах наибольший опыт операций
данным методом.
• Ко 2-й группе относятся различные вариан-
ты операций, разработанные А. В. Мартыно -
вым, — иссечение геморроидальных узлов с
глухим ушиванием образовавшихся ран зад-
непроходного канала.
• К 3-й группе относится опасная, дающая
много ближайших и отдалённых осложне-
ний «сверхрадикальная» операция кругово-
го иссечения слизистой оболочки прямой
кишки по методу Уайтхеда.
Оперативное лечение геморроя можно про-
водить только при отсутствии воспаления и оте-
ка в области удаляемых геморроидальных узлов
Исключение составляют остро затромбировав-
шиеся, выпавшие и причиняющие сильные бол-
геморроидальные узлы. В этих случаях рекомен-
дуют под местным обезболиванием провести
разрез слизистой оболочки над узлами и удалить
тромбированный сгусток.
Практически все операции геморроидэктс-
мии направлены на иссечение трёх основных
геморроидальных узлов, расположенных соот-
ветственно 3, 7 и 11 часам в области геморро-
идальной зоны (в данных областях располо-
жены наиболее крупные клубки вен). Впервые
операцию геморроидэктомии выполнил Майлс
в 1917 г. Основными моментами его операции
были дивульсия заднепроходного канала, ли-
гирование и пересечение трёх основных гемор-
роидальных узлов.
Операция Миллигана-Моргана
В 1927 г. Мшлиган и Морган разработали
геморроидэктомию снаружи внутрь, акценти-
ровав основное внимание на лигировании и
иссечении геморроидальных узлов, располо-
женных соответственно 3, 7 и 11 часам.
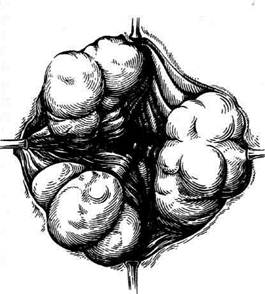
Техника. Производят дивульсию заднепро-
ходного канала. Задний проход растягивают в
трёх симметричных точках зажимами Элисса и
определяют места расположения узлов и их
ножек (рис. 14-65).
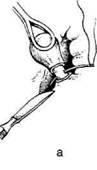
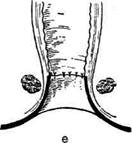
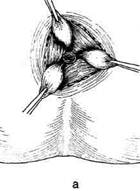
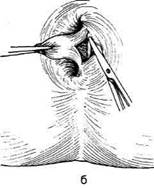
Геморроидальные узлы поочередно оттяги-
вают кверху (рис. 14-66, а), надсекают слизис-
тую оболочку вокруг шейки узла снаружи внутрь
(рис. 14-66, б, в), прошивают узел шёлком,
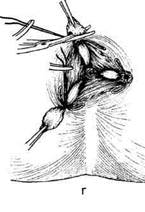
перевязывают и отсекают (рис. 14-66, г). Три
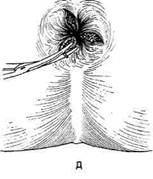
раневые поверхности оставляют открытыми
(рис. 14-66, д), они заживают вторичным на-
тяжением.
Геморроидэктомия по Рыжих
| Рис. 14-65. Основные внутренние геморроидальные узлы, проецирующиеся на 3, 7 и 11 часах.(Из: Ривкин В.Л., Капуллер Л.Л. Геморрой. — М., 1984.)
|
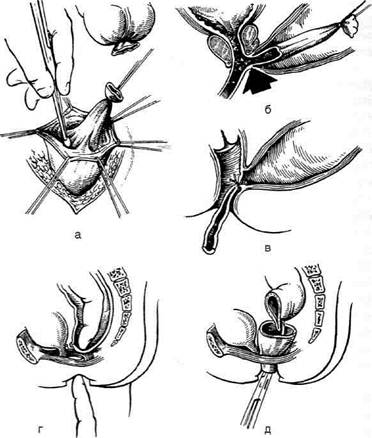
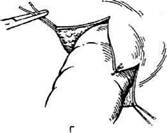
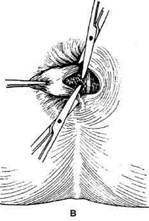
Одна из наиболее распространённых моди-
фикаций иссечения геморроидальных узлов
принадлежит А.Н. Рыжих. Суть данной опе-
рации заключается в следующем: после дивуль-
сии заднепроходного канала указательными
пальцами геморроидальные узлы захватывают
геморроидальным зажимом, надсекают слизи-
стую оболочку вокруг их шейки, прошивают
шёлком (рис. 14-67, а), перевязывают и отсе-
кают (рис. 14-67, б).
ОПЕРАЦИИ ПРИ РАНЕНИЯХ
ПРЯМОЙ КИШКИ
Ранения прямой кишки относят к числу
тяжёлых травм, они часто осложняются пе-
ритонитом, кровотечением, развитием пара-
проктита, анаэробной инфекцией (без учас-
тия клостридий). Эти травмы составляют
3—5% всех повреждений органов брюшной
полости.
Этиология повреждений прямой кишки
включает в себя огнестрельные и ножевые ра-
нения, тупые травмы живота, повреждения
инородными телами, повреждения при паде-
нии на острые предметы, медицинские мани-
пуляции и др.
Различают ранения прямой кишки внутри-
и внебрюшинные, изолированные и комбини-
рованные с повреждением других петель кишеч-
ника, мочевого пузыря и мочеиспускательного
канала, костей таза, тазобедренного сустава,
крестца и ягодиц.
Диагностика ранений прямой кишки осно-
вана на осмотре мест входного и выходного
отверстий, раневого канала, пальцевом иссле-
довании прямой кишки или исследовании при
помощи зеркал. В некоторых случаях диагнос-
тика ранений прямой кишки, в особенности
внутрибрюшинных, очень трудна ввиду боль-
шой глубины её залегания и трудности деталь-
ной ревизии органов малого таза во время
лапаротомии. Катетеризация мочевого пузыря
иногда даёт возможность установить (по
отхождению через катетер газов) комбиниро-
ванное с прямой кишкой ранение пузыря. На-
личие гематомы в позадипрямокишечной клет-
чатке также может говорить о возможности
повреждения стенки прямой кишки. В боль-
шинстве случаев внутрибрюшинного повреж-
дения прямой кишки очень рано появляются
симптомы перитонита. При подозрении на
ранение прямой кишки необходимо произвес-
ти лапаротомию, чтобы проверить целостность
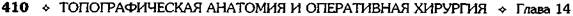
|
|
|
|
|
|
Рис. 14-66. Этапы геморроидэктомии пс
Миллигану-Моргану (а-д). (Из: Оператив-
ная хирургия / Под ред. И. Литтманна. — Бу-
дапешт, 1981.)
её внутрибрюшинной части. При лапаротомии
в нижней половине брюшной полости всегда
следует осматривать дугласово пространство;
наличие подбрюшинной гематомы в этой об-
ласти рассматривают как признак возможного
повреждения прямой кишки.
Лечение должно быть начато в первые 6 ч
после поступления больного и не позднее
12 ч после ранения, так как необходимо пре-
дупредить или купировать явления шока и
успеть оказать хирургическую помощь до раз-
вития анаэробной и гнилостной инфекции
Ранения прямой кишки почти всегда сопро-
вождаются тяжёлым шоком. Хирургическая
обработка раны прямой кишки должна про-
водиться с использованием всего арсенала
противошоковых средств. Основные принци-
пы лечения ранений прямой кишки заклю-
чаются в надёжной герметизации брюшной
полости, отведении кала и газов через про-
тивоестественный задний проход и широком
раскрытии раневой полости.
Рис. 14-67. Этапы геморроидэктомии по Рыжих (а, б). (Из:
Фёдоров В.Д-, Дульцев Ю.В. Проктология. — М., 1984.)
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
ВНУТРИБРЮШИННЫХ РАНЕНИЙ
ПРямой кишки
При внутрибрюшинных ранениях прямой
кишки производят лапаротомию, раны прямой
кишки зашивают в поперечном направлении
двумя или тремя рядами швов, подшивают к
месту ранения сальник и накладывают проти-
воестественный задний проход на сигмовид-
нуюкишку. При двух ранах кишки и более,
при обширных внутрибрюшинных ранениях,
а также в тех случаях, когда не удаётся доста-
точно надёжно зашить рану, необходимо на-
ложить противоестественный задний проход на
сигмовидную кишку из отдельного неболъшо-
го разреза брюшной стенки в левой подвздош-
ной ямке.
ПЕРАТИВНОЕ ЛЕЧЕНИЕ
ВНЕБРЮШИННЫХ РАНЕНИЙ ПРЯМОЙ
КИШКИ
При внебрюшинных ранениях прямой
кишкитактика хирурга зависит от характера
повреждения и требует индивидуального под-
• При огнестрельных ранениях операцию чаще
зсего начинают с наложения противоесте-
ственного заднего прохода на сигмовидную
кишку. Во время лапаротомии проверяют
целостность органа со стороны брюшной
полости. Производят осмотр и дренирова-
ние пузырно-прямокишечного или маточ-
но-прямокишечного пространств. После
окончания брюшного этапа операции ране-
ному придают положение для камнесечения
и переходят к обработке раневого отверстия
з области ягодицы или крестца. По оконча-
нии этого этапа вмешательства необходимо
произвести радикальную хирургическую об-
работку огнестрельной раны со стороны
промежности на всем её протяжении до пря-
мой кишки и обеспечить хорошее дрениро-
зание околопрямокишечного пространства.
В этом случае хирург должен стремиться со-
здать по возможности кратчайший путь для
дренирования тазово-прямокишечного про-
странства, при этом часто приходится резе-
цировать копчик и часть крестца. С этой
целью обычно применяют дугообразный
разрез, открытый кпереди между заднепро-
ходным отверстием и верхушкой копчика.
Мышечную рану широко иссекают, удаля-
ют поднадкостнично копчик и нижние кре-
стцовые позвонки, рассекают фасции и
мышцу, поднимающую задний проход, про-
никают в седалищно-прямокишечную ямку
и доходят до раны кишки. Наложение швов
на внебрюшинную часть кишки нецелесо-
образно, так как чаще всего эти швы расхо-
дятся. После хирургического вмешательства
следует эвакуировать кал из прямой кишки
путём промывания её (под небольшим дав-
лением) малыми порциями тёплого раство-
ра фурацилина. Операцию заканчивают рых-
лой тампонадой раны с использованием
масляно-бальзамической эмульсии. Широ-
кое открытие раны, опорожнение гематомы,
обработка антисептиками и оставление дре-
нажа обязательны. Сфинктер прямой киш-
ки растягивают, в заднепроходное отверстие
вводят дренажную трубку.
• При повреждении прямой кишки в результа-
те падения на острые предметы грубых из-
менений в области заднего прохода обычно
не возникает, но острый предмет при этом
может нанести значительные повреждения,
проникнув через стенку прямой кишки в
брюшную полость или забрюшинную клет-
чатку. Хирургическое пособие заключается в
лапаротомии, санации и дренировании
брюшной полости, ушивании раны прямой
кишки и наложении петлевой сигмостомы.
При необходимости выполняют дренирова-
ние околопрямокишечной клетчатки через
раны промежности с иссечением некротичес-
ких тканей или через дополнительные раз-
резы в околозаднепроходной области. При
профузном кровотечении из околопрямоки-
шечной клетчатки на стороне повреждения
производят перевязку внутренней подвздош-
ной артерии.
• При получении травмы прямой кишки в ре-
зультате изнасилования рану обрабатывают,
ушивают повреждённый сфинктер. Рану
дренируют, наложения колостомы не про-
изводят.
• Нередки случаи поздней диагностики ране-
ний прямой кишки клизменными стеклян-
ными наконечниками, что связано со свое-
образной клинической картиной таких
повреждений (резко возникающая боль
вскоре стихает и возникает вновь на 3-и сут-
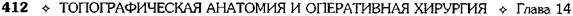
|
ки на фоне повышения температуры тела,
озноба, ухудшения состояния и развития
флегмоны тазовой клетчатки по типу анаэ-
робной инфекции без участия клостридий).
В таких случаях накладывают петлевую сиг-
мостому, выполняют некрэктомию через
широкие разрезы со стороны промежности
и дренируют тазово-прямокишечную клет-
чатку.
• При комбинированном ранении мочевого
пузыря или мочеиспускательного канала
накладывают надлобковый свищ, рану пу-
зыря по возможности ушивают двумя ряда-
ми швов и экстраперитонизируют подши-
ванием к передней брюшной стенке.
Осложнения. Внутрибрюшинные ранения
прямой кишки приводят к развитию перито-
нита. Внебрюшинные ранения часто сопровож-
даются одновременным ранением мочевого
пузыря и образованием пузырно-прямокишеч-
ного свища. Комбинированные ранения мо-
чевого пузыря и прямой кишки почти всегда
смертельны. Ранения прямой кишки иногда
сопровождаются повреждением крестцовой
кости, мягких тканей ягодичной области или
тазобедренного сустава. Раневой канал при
этом инфицируется каловым содержимым пря-
мой кишки, вследствие чего развиваются тя-
желые каловые, гнилостные и анаэробные
флегмоны тазовой клетчатки, промежности,
ягодиц и бедра. Особенности анатомического
строения прямой кишки (глубокое залегание,
близость массивных костных образований и
суставов, богатое патогенной флорой, как
аэробной, так и гнилостной и анаэробной, со-
держимое прямой кишки) способствуют быст-
рому развитию тяжёлых форм инфекции, при-
водящей в короткий срок к смертельному
исходу.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ РАКА
ПРЯМОЙ КИШКИ
Основной метод лечения рака прямой киш-
ки — хирургический. Хирургическое вмеша-
тельство может быть радикальным или палли-
ативным. Лучевую терапию применяют в
качестве предоперационной подготовки и в
комбинации с хирургическим методом как
один из вариантов радикального лечения.
Объём и метод оперативного вмешательства
в значительной мере зависят от гистологичес-
кой структуры опухоли, её локализации в пря-
мой кишке, наличия или отсутствия метаста-
зов и осложнений, сопровождающих опухо-
левый процесс. Помимо этого, на выбор
метода и объёма оперативного вмешательства
существенное влияние оказывают общее со-
стояние больного, его возраст и сопутствую-
щие заболевания.
ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ
Паллиативные операции выполняют при
наличии противопоказаний к радикальным
операциям онкологического и неонкологичес-
кого порядка. Если есть отдалённые метаста-
зы и нет противопоказаний, целесообразно
выполнить паллиативную резекцию прямой
кишки — операцию Хартманна, а в последу-
ющем дополнить её лучевой или лекарствен-
ной терапией. При неудалимых опухолях пря-
мой кишки более целесообразно наложить
двуствольный противоестественный задний
проход. Паллиативные операции могут про-
длить жизнь больного в среднем на 18 мес.
РАДИКАЛЬНЫЕ ОПЕРАЦИИ
При раке прямой кишки выполняют два
типа радикальных операций.
• Сфинктеросохраняющие операции: передняя
резекция прямой кишки и брюшно-аналь-
ная резекция прямой кишки с низведением
сигмовидной кишки.
♦ Передняя резекция прямой кишки пока-
зана при раке верхнеампулярного и рек-
тосигмовидного отделов (нижняя грани-
ца опухоли располагается на 10 см выше
прямокишечно-заднепроходной линии).
♦ Брюшно-анальную резекцию прямой
кишки с низведением сигмовидной киш-
ки выполняют при раке средне- и верх-
неампулярного отделов (нижняя граница
опухоли располагается на расстоянии 7—
12 см от прямокишечно-заднепроходной
линии).
• Сфинктеронесохраняюшие операции, свя-
занные с удалением замыкательного аппа-
рата и наложением противоестественного
заднего прохода: брюшно-промежностная
экстирпация прямой кишки, обструктивная
резекция прямой кишки.
♦ Брюшно-промежностную экстирпацию
прямой кишки выполняют при раке ниж-
не-ампулярного отдела (нижняя граница
опухоли располагается на расстоянии до
6 см от прямокишечно-заднепроходной
линии).
♦ Обструктивную резекцию прямой кишки
(операцию Хартманна) рекомендуют вы-
полнять при опухолевом поражении вер-
хнеампулярного и ректосигмоидного от-
делов (нижняя граница опухоли находится
на расстоянии 10—12 см выше прямоки-
шечно-заднепроходной линии).
ОБЩИЕ ПРИНЦИПЫ ОПЕРАТИВНОГО
ЛЕЧЕНИЯ РАКА ПРЯМОЙ КИШКИ
| Рис. 14-68. Операции при раке прямой кишки.Положение больного на операционном столе. (Из: Петерсон Б.Е. Атлас онкологических операций. — М., 1987.)
|
Независимо от типа предполагаемой опера-
ции больного укладывают на спину. Под кре-
стец подкладывают валик. Копчик, заднепро-
ходное отверстие и ягодицы выводят за край
стола. Ноги, согнутые в тазобедренных и ко-
ленных суставах под углом около 45°, уклады-
зают на подставки в разведённом состоянии.
Головной конец стола опускают под углом 10°
(рис. 14-68).
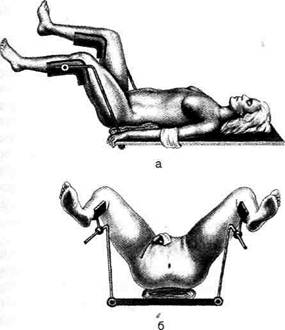
В качестве оперативного доступа обычно
используют нижнюю срединную лапаротомию
от лобка с обходом пупка слева и выше него
на 3—4 см (рис. 14-69).
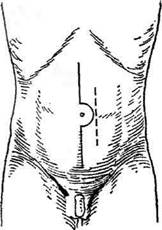
Рис. 14-69. Оперативный доступ при раке дистальной
части прямой кишки. (Из: Петерсон Б.Е. Атлас онкологи-
ческих операций. — М., 1987.)
Ревизию брюшной полости и полости ма-
лого таза начинают с последовательного ос-
мотра и пальпации брыжейки сигмовидной,
нисходящей, поперечной ободочной кишок и
стенок малого таза. Пальпаторно исследуют обе
доли печени, забрюшинное пространство, бры-
жейку тонкой кишки и др. При отсутствии
метастазов приступают к начальному этапу
мобилизации прямой кишки, т.е. к ревизии
вскрытого забрюшинного пространства и клет-
чатки таза. После этого производят мобилиза-
цию брыжейки сигмовидной кишки снаружи
и изнутри (рис. 14-70).
Разрез наружного листка корня брыжейки
сигмовидной кишки продолжают в направле-
нии прямокишечно-маточной (у женщин) или
прямокишечно-пузырной (у мужчин) складки.
Оба разреза у наружного и внутреннего лист-
ков корня брыжейки в дистальном направле-
нии соединяют спереди от прямой кишки, а в
проксимальном — на уровне предполагаемого
пересечения сигмовидной кишки. После рас-
сечения брюшинных листков клетчатку таза
осторожно отсепаровывают тупым путём в сто-
рону прямой кишки вместе с лимфатическими
узлами, расположенными по ходу общих под-
вздошных сосудов, в области их бифуркации
по ходу наружных и внутренних подвздошных
сосудов. Тупым путём проникают в позадипря-
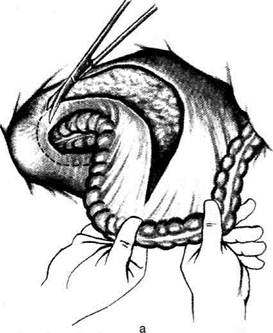
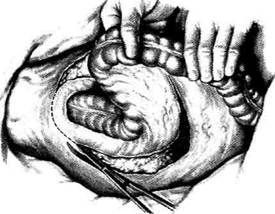
Рис. 14-70. Мобилизация брыжейки сигмовидной кишки.
а — рассечение внутреннего листка брыжейки сигмовидной
кишки, б — рассечение наружного листка брыжейки сигмо-
видной кишки. (Из: Петерсон Б.Е. Атлас онкологических опе-
раций. — М., 1987.)
мокишечное пространство. Надсечение соеди-
нительнотканных тяжей между фасциями пря-
мой кишки и крестца облегчает мобилизацию
прямой кишки (рис. 14-71, а, б). Отслойку
необходимо производить именно между ними.
Повреждение фасции прямой кишки может
привести к нарушению целостности отводящих
лимфатических путей и оставлению части око-
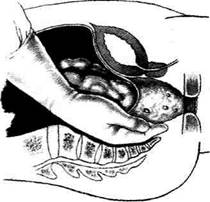
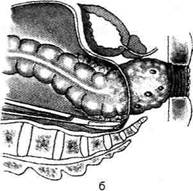
Рис. 14-71. Мобилизация прямой кишки по задней сте-
ке, а —тупым путём, б — острым путём. (Из: Петерсон Е Е
Атлас онкологических операций. — М., 1987.)
лопрямокишечной клетчатки с лимфатически-
ми узлами, содержащими метастазы опухоли.
Повреждение крестцовой фасции может при-
вести к труднооетанавливаемому кровотечению
из крестцового венозного сплетения. При опу-
холи задней стенки прямой кишки возможность
проведения радикальной операции оценить не-
сложно, поскольку для этого необходимо ис-
ключить лишь прорастание опухоли в крестец.
Мобилизацию по задней стенке из брюшной
полости считают законченной, если концы паль-
цев свободно доходят до мышц тазового дна и
ощущают переднюю поверхность копчика.
Ревизия и мобилизация передней стенки
прямой кишки чреваты опасностью повреж-
дения органов таза. Для облегчения ориенти-
ровки в мочеиспускательный канал перед опе-
рацией вводят катетер. Войдя кистью правой
руки (тыльная поверхность кисти обращена к
крестцу) в позадипрямокишечное простран-
ство, стремятся пальцами обхватить кишку
Если этот приём удаётся, то вероятность про-
растания опухоли в органы таза меньше. Пе-
реднюю стенку мобилизуют ножницами по
ходу апоневроза Денонвиллье (во избежание
кровотечения).
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОРОКОВ
РАЗВИТИЯ ПРЯМОЙ КИШКИ
Пороки развития конечного отдела толстой
кишки, возникающие в результате нарушения
процессов эмбрионального развития, встреча-
ются с частотой 1 на 5000—10 000 новорож-
дённых.
КЛАССИФИКАЦИЯ ПОРОКОВ
РАЗВИТИЯ ПРЯМОЙ КИШКИ
В последние годы всеобщее признание полу-
чила классификация пороков развития прямой
кишки, принятая в 1970 г. на Международном
конгрессе детских хирургов в Мельбурне. В ос-
нову этой классификации положено отношение
прямой кишки к мышцам тазового дна, в част-
ности лобково-прямокишечной мышце. Соглас-
но мельбурнской классификации аноректальных
пороков развития, различают высокие (супрале-
ваторные), средние (интермедиальные) и низ-
кие (транслеваторные) аноректальные аномалии.
Из отечественных классификаций следует
упомянуть классификацию Г.А. Баирова (1977),
выделяющую:
• Атрезии простые низкие (подлеваторные) и
высокие (надлеваторные).
• Атрезии со свищами низкие (подлеваторные)
и высокие (надлеваторные).
• Сужения заднего прохода, прямой кишки,
заднего прохода и прямой кишки.
• Клоаку пузырную и вагинальную.
В общей сложности больные с атрезией со-
ставляют 70—85% от общего числа больных с
пороками развития заднего прохода и прямой
кишки. Простая атрезия — наиболее часто
встречающийся порок развития конечного от-
дела кишечника. Чаще всего встречается атре-
зия заднепроходного канала и прямой кишки,
несколько реже — атрезия заднепроходного
отверстия, ещё реже — атрезия прямой кишки.
Атрезию без труда распознают при первич-
ном осмотре по отсутствию заднепроходного
отверстия. После этого необходимо установить
вид атрезии, определить её высоту (высокая или
низкая). О высоте атрезии судят прежде всего
по отношению кишки к леваторным мышцам,
залегающим у новорождённых на глубине око-
ло 2 см от кожи заднепроходной области. Сле-
пой конец кишки может находиться внутри
этой мышцы или выше её. Низким считают
расположение слепого конца кишки на глуби-
не 2—2,5 см от кожи, если он расположен глуб-
же, то атрезию считают высокой.
• Прикрытое заднепроходное отверстие —
наиболее лёгкая форма низкой атрезии. На
месте заднепроходного отверстия располо-
жена полупрозрачная мембрана, ограничен-
ная сфинктером.
• Атрезию заднепроходного канала также от-
носят к разряду низких атрезии. На месте
заднепроходного отверстия обнаруживают
незначительное вдавление пигментирован-
ного участка кожи. О данном виде атрезии
с большой вероятностью можно говорить,
когда при надавливании пальцем на область
заднепроходного отверстия ощущается
флюктуация.
• Атрезию заднепроходного канала и прямой
кишки относят к высоким формам атрезии.
При данной аномалии промежность обычно
уменьшена в размерах, недоразвита, нередко
отсутствует копчик, а иногда и крестец. На
месте, где должно быть заднепроходное от-
верстие, кожа чаще всего гладкая.
• Атрезия прямой кишки (изолированная)
может быть высокой и низкой. При данной
аномалии заднепроходное отверстие с хоро-
шо сформированным наружным сфинкте-
ром расположено на обычном месте. Зад-
непроходной канал сформирован, но выше
прямая кишка отсутствует на том или ином
протяжении. Для установления диагноза
достаточно ввести катетер через заднепро-
ходное отверстие или провести пальцевое
исследование.
Наиболее распространённый метод диагно-
стики уровня атрезии — рентгенография по
Вангестину. Суть метода заключается в том, что
место, где должно быть заднепроходное отвер-
стие, маркируют предметом, задерживающим
рентгеновские лучи (скрепка, монета и т.д.).
Атрезии заднепроходного канала и прямой
кишки корригируют только хирургическим
путём. В первые часы и дни жизни в неотлож-
ном порядке по жизненным показаниям вы-
полняют операцию при всех формах простой
(без свищей) атрезии, а также при свище в
мочевую систему и очень узком промежност-
ном свище. Откладывание операции чревато
возникновением вторичных изменений в орга-
низме. При неполном опорожнении кишечни-
ка происходит постепенное расширение про-
ксимальных отделов кишечника с выраженной
их атонией и развитием вторичного мегаколо-
на. Более или менее свободные манипуляции
в ране без риска повредить соседние анатоми-
ческие образования возможны в возрасте око-
ло 1 года.
Цель хирургического вмешательства — со-
здать на месте отсутствующего заднепроход-
ного отверстия новое, обеспечить его нормаль-
ную функцию и устранить патологическое
соустье прямой кишки с соседними органами.
Достичь этого можно с помощью проктоплас-
тики. В настоящее время существуют два ос-
новных и принципиально различных способа
проктопластики: промежностная и комбини-
рованная (брюшно-промежностная, крестцо-
во-брюшно-промежностная).
• Промежностная проктопластика предусмат-
ривает замещение атрезированной части
вышележащим отделом кишки после моби-
лизации её промежностным доступом и вос-
становлением заднепроходного отверстия на
естественном месте.
• Комбинированная проктопластика отличает-
ся тем, что для подхода к кишке пользуются
2—3 доступами, поскольку высокорасполо-
женный слепой конец кишки невозможно
низвести только через промежностную рану.
Характер оперативного вмешательства зави-
сит от высоты атрезии. При низкой атрезии
(не более 1,5 см от кожи) показана промеж-
ностная, при высокой (более 1,5 см) — ком-
бинированная проктопластика.
КОМБИНИРОВАННАЯ
ПРОКТОПЛАСТИКА
Из предложенных вариантов комбиниро-
ванной проктопластики предпочтительна так
называемая интраректальная брюшно-про-
межностная пластика по Ромуалъди—Ребейну
(рис. 14-72).
| Рис. 14-72. Основные этапы интраректальной брюшно-промежностной проктопластики по Ромуальди-Ребейну в модификации Лёнюш- кина. а — начало демукозации дистального от- дела толстой кишки, б — прямокишечно-мочеис- пускательный свищ у мальчика: отделенная слизистая оболочка перевязана или пересечена в месте перехода в свищ (указано стрелкой), в — влагалищный свищ у девочки: мобилизованная слизистая оболочка вывернута через наружное свищевое отверстие и перевязана со стороны промежности, г — определение центра лобково- прямокишечной пращи встречной пальпацией со стороны заднепроходного канала и промежнос- ти, д— низведение мобилизованной сигмовид- ной кишки на промежность через демукозирован- ный цилиндр и центр лобково-прямокишечной мышцы. (Из: Лёнюшкин А.И. Проктология детс- кого возраста. — М., 1976.)
|
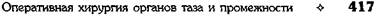
|
Техника. Производят лапаротомию средин-
ным или парамедиальным разрезом. Оценива-
ют состояние толстой кишки и характер её кро-
воснабжения, после чего мобилизуют брыжейку
сигмовидной кишки, сохраняя хорошее пита-
ние участка, подлежащего низведению для за-
мещения прямой кишки.
Сигмовидную кишку пересекают между двумя
зажимами на несколько сантиметров выше пере-
ходной складки брюшины. Периферический (сле-
пой) конец кишки освобождают от мекония, са-
нируют просвет, а затем его демукозируют,
стараясь обойти со всех сторон слизистую обо-
лочку свища и перевязать её, что обычно удаётся
при высоких свищах (в мочевой пузырь, проста-
тическую часть мочеиспускательного канала). При
низкорасположенных свищах (во влагалище, мем-
бранозную часть мочеиспускательного канала)
этот приём не всегда выполним, поэтому чаще
приходится отрывать (или пересекать ножница-
ми) слизистую оболочку в месте соустья.
Переведя больного в литотомическое положе-
ние, проводят разрез на промежности. Формиру-
ют заднепроходной канал в естественном месте и
соединяют его с прямой кишкой, перфорируя
слепо заканчивающийся мешок со стороны брюш-
ной полости с таким расчётом, чтобы туннель
проходил в центре лобково-прямокишечной мыш-
цы. Для этого правый указательный палец вводят
в прямую кишку, а левый — в промежностную
рану; сближая пальцы, нащупывают в центре
мышцы рыхлое пространство, соответствующее
нормальному местоположению прямой кишки.
При этом стараются идти как можно ближе кпе-
реди, а не к крестцу. Чтобы не повредить моче-
испускательный канал или влагалище, в них пред-
зарительно вводят металлический катетер.
Растягивают мышцу и постепенно расширяют
туннель, через который низводят на промежность
конец мобилизованной сигмовидной кишки. Из-
быток кишки резецируют, небольшой отрезок (3—
4 см) оставляют свободно висеть. К нему под-
ливают кожные лоскуты. В просвет кишки
вставляют резиновую трубку, на которой перевя-
зывают край культи. По трубке в первые дни от-
ходят кал и газы.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ НИЗКИХ
ФОРМ АТРЕЗИИ
В случаях прикрытого заднепроходного от-
зерстия, когда просвет кишки отделён от на-
ружной среды тонкой плёнкой, производят про-
стое крестообразное иссечение этой пленки.
Этого бывает достаточно, чтобы в последую-
щем окончательно сформировался заднепроход-
ной канал и в полном объёме восстановилась
функция прямой кишки.
При атрезии заднепроходного канала без
свища выполняют промежностную проктопла-
стику по типу операции Диффенбаха в мо-
дификации Лёнюшкина. Цель операции —
проведение анопластики с восстановлением
физиологической функции вновь созданного
заднего прохода (рис. 14-73).
Техника. Производят крестообразный раз-
рез над центром сфинктера с образованием
2—4 маленьких кожных лоскутов. Последние
отводят в стороны за лигатуры-держалки и об-
нажают волокна наружного сфинктера. В цен-
тральную часть мышцы вводят конец сосудис-
того зажима с сомкнутыми браншами, а затем,
медленно раздвигая их, расширяют сфинктер,
формируя заднепроходной канал.
После обнаружения слепого конца прямой
кишки начинают его выделение и мобилиза-
цию. На данном этапе необходимо попасть в
центр петли лонно-прямокишечной мышцы.
Мобилизацию передней, боковой и задней сте-
нок прямой кишки лучше производить под
контролем металлического катетера, предвари-
тельно введённого в мочеиспускательный ка-
нал у мальчиков (или тонкого бужа, введённо-
го во влагалище у девочек). Мобилизацию
прекращают, когда конец прямой кишки выс-
тупает за пределы кожного разреза на 2,5—3 см.
В отличие от способа Диффенбаха, А.И. Лё-
нюшкин предложил не подшивать края кишки
к краю кожного разреза и оставить избыток
кишки свободновисящим. Выведенную прямую
кишку подшивают за наружную оболочку к на-
ружному сфинктеру заднего прохода или к мыш-
цам тазового дна, а кожные лоскуты фиксиру-
ют к культе выведенной кишки. Оставление
дистального отдела прямой кишки свободным
препятствует расхождению краёв раны и пос-
ледующему рубцеванию заднего прохода. Из-
быток прямой кишки отсекают через 14—
15 дней. За этот срок от кожных лоскутов на
культю нарастает кожная муфта, последнюю
используют в дальнейшем для окончательной
анопластики. С этой целью проводят циркуляр-
ный разрез по краю муфты до слизистой обо-
лочки выступающей культи. Затем слизистую
оболочку отсепаровывают вглубь на 1,5—2 см и
-—2052
Рис. 14-73. Этапы промежностной проктопластики по Диффенбаху в модификации Лёнюшкина. а — общий вид пато-
логии, б — крестообразный разрез кожи, в — низведение мобилизованной кишки, г— подшивание кожных лоскутов к стенке
низведённой кишки, д — ступенчатое отсечение избытка кишки после нарастания кожной муфты, е — сшивание края муфть
со слизистой оболочкой ободочной кишки. (Из: Долецкий С.Я., Исаков Ю.В. Детская хирургия. — М., 1970; Лёнюшкин А.И
Проктология детского возраста. — М., 1976.)
пересекают. Край слизистой оболочки узловы-
ми швами сшивают с предварительно иссечён-
ными краями муфты, в результате чего она в
последующем несколько вворачивается внутрь
заднепроходного канала.
В данной модификации вновь образован-
ное заднепроходное отверстие анатомически
приближается к нормальному, а благодаря со-
зданной кожной части заднепроходного ка-
нала сохраняются лучшая чувствительность я
произвольный контроль за дефекацией. При
тяжёлом общем состоянии накладывают про-
тивоестественный задний проход на прокси-
мальную часть сигмовидной кишки, в даль-
нейшем (через несколько месяцев) производят
второй этап вмешательства — проктопласти-
ку и устранение противоестественного задне-
го прохода.
ТЕСТОВЫЕ ВОПРОСЫ
Пояснение. За каждым из перечисленных вопросов
или незаконченных утверждений следуют обозна-
ченные буквой ответы или завершения утвержде-
ний. Выберите один или несколько ответов или за-
вершение утверждения, наиболее соответствующие
каждому случаю.
1. Выберите показания для дренирования предпузыр-
ного пространства.
A. Мочевые затёки.
Б. Камни мочевого пузыря.
B. Флегмона предпузырной клетчатки, развив-
шаяся в результате ранения мочевого пузыря.
Г. Перитонит.
Д. Паранефрит.
Выберите доступы для дренирования предпузыр-
ного пространства.
A. По срединной линии над лобком.
Б. Трансректальный разрез.
B. По Пфанненштшю.
Г. По Пирогову (параллельно паховой связке).
Д. С боков от срединной линии под медиаль-
ным отделом паховой связки.
Как правильно вскрыть мочевой пузырь?
A. Предварительно пересечь вены.
Б. Наложить две лигатуры.
B. Проколоть между лигатурами стенку.
Г. Спереди назад, сверху вниз.
Д. Строго по средней линии.
Е. Проколоть над лобком трансректально.
4. Какие виды резиновых катетеров обычно приме-
няют для катетеризации мочевого пузыря?
A. Нелатона, Тимана, Петпцера, Малеко.
Б. Кохера, Ривольди, Лесгафта.
B. Аванесяна, Столбина, Петрова.
Г. Померанцева— Фолея.
Д. Кукуджанова, Бассини.
5. Выберите виды аномалий развития прямой кишки
и заднего прохода.
A. Расширение прямой кишки.
Б. Атрезии.
B. Прикрытие заднепроходного отверстия.
Г. Недоразвитие ампулы прямой кишки.
Д. Отсутствие сфинктеров.
Дата добавления: 2015-01-18 | Просмотры: 3625 | Нарушение авторских прав
1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 |
|