|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
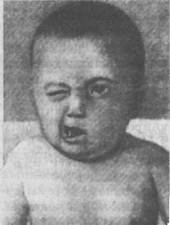
Невриты,полиневритыНеврит лицевого нерва. Причины возникновения неврита лицевого нерва различны. Одной из наиболее частых является переохлаждение нерва, особенно в детском возрасте. Чаще имеет место инфекционная этиология, т.е. воздействие инфекции из близко расположенного инфекционного очага. Таковыми могут быть кариесный зуб, гнойные процессы в ухе. Неврит может быть результатом осложнения после гриппа, эпидемического паротита, дифтерии. Обычно заболевание развивается остро или ему может предшествовать период предвестников, во время которого больной чувствует легкие боли в лице, небольшое неудобство при речи и жевании. Признаком заболевания является чувство онемения и резкое уменьшение или полная неподвижность (одеревенение) мышц в одной половине лица. Возможны сильные боли. При осмотре резко заметны сглаженность но-согубной складки на больной стороне, сглаженность кожи лба, широкое раскрытие глазной щели (глаз не закрывается), отечность кожи, что создает своеобразную асимметрию лица (рис. 76). При попытках больного оскалить зубы рот перетягивается в здоровую сторону, надуть щеку на больной стороне не удается. Не удается также и сомкнуть веки. Иногда наблюдаются небольшие расстройства вкуса, слюнотечение, несколько затруднено удерживание
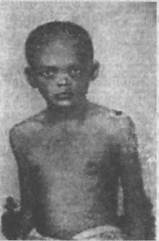
Рис. 76. Паралич лицевого нерва у ребенка 1 года 4 месяцев во рту жидкой пищи. Отмечается выделение слез из глаза на больной стороне, так как нарушен механизм оттока слезной жидкости. Течение болезни может продолжаться в легких случаях 2— 3 недели, а иногда задерживается на несколько месяцев, особенно если не проводится лечение. Встречаются такие формы неврита лицевого нерва, при которых возникшие нарушения (асимметрия лица и др.) не поддаются лечению и принимают хронический характер. Это ведет к обезображиванию лица больного и может вызывать, особенно у подростков, ряд тяжелых переживаний. Неврит тройничного нерва. Заболевание возникает в результате воздействия инфекции (грипп, малярия). Очень большое значение в этиологии данного неврита имеет сдавливание нерва в тех костных отверстиях черепа, через которые тройничный нерв выходит на поверхность мышцы. Это может быть в результате уменьшения просвета костного отверстия при периоститах (патологических разращениях костной ткани), а также под влиянием рубца при травмах (сдавлении). Основные симптомы заболевания — приступообразно наступающие жгучие боли, чаще локализующиеся в местах выхода нерва. Приступы невралгии тройничного нерва крайне мучительны. Охлаждение лица при умывании может вызывать или усиливать приступы. Дети этому заболеванию подвержены редко. Неврит седалищного нерва. Заболевание имеет у взрослых много форм и обусловливается различными причинами. В детском возрасте чаще возникает под влиянием простуды — сидение на холодных камнях, скамье, охлаждение ног, купание в холодной воде, что может служить предрасполагающей причиной для развития инфекционного неврита. Заболевание выражается в появлении легких, постепенно усиливающихся болей в области поясницы, ягодиц и по задней поверхности бедра и голени. Локализация болей может быть разнообразной. При поражении верхних отделов седалищного нерва болевые ощущения больше выражены в пояснице и ягодице, при нижней локализации боли возникают по задней поверхности ноги, особенно голени. Заболевание, помимо болевых ощущений, сопровождается ограничением движений в больной ноге — в тазобедренных и коленных суставах. Имеют Место отечность кожи, покраснение, иногда сухость кожи. Очень характерным признаком при выраженных формах болезни является так называемый "симптом посадки". Если лежащему на кровати больному предложить сесть, то у него больная нога заметно сгибается в коленном суставе. При стоянии больные обычно нагибаются в здоровую сторону с целью избежать напряжения больного нерва, при ходьбе хромают. При исследовании неврологического статуса вначале отмечается повышение сухожильных рефлексов. При попытках поднять ногу вверх ощущается сильная боль в связи с натяжением нерва (диагностический признак). При затянувшихся формах неврита может быть утрата коленных и ахилловых рефлексов и развитие атрофии, снижение чувствительности. В случаях длительного заболевания дети вынуждены надолго отрываться от школы. Неврит плечевого сплетения. Плечевое сплетение, образуемое последними четырьмя шейными и первыми грудными спинномозговыми корешками, дает начало периферическим нервам, иннервирующим мышцы руки, —- это локтевой, лучевой, срединный и подкрыльцовый нервы. По составу волокон они являются смешанными, причем в составе срединного нерва преобладают чувствительные и трофические волокна, а в остальных — двигательные. Невриты плечевого сплетения или отдельных нервных стволов обусловлены разнообразными причинами — инфекционными, токсическими, травматическими. Травмы чаще носят характер механического растяжения или ушиба. Картина острого плечевого неврита выражается в резких болевых ощущениях в области шейно-плечевых мышц, ограничении объема движений в плечевом и локтевом суставах и ослаблении мышечной силы. Обычно наблюдается снижение сухожильных рефлексов и кожной чувствительности. Преимущественное поражение отдельных нервов руки (лучевого, локтевого, срединного, подкрыльцового) сопровождается своеобразной симптоматикой, выражающейся в снижении или ослаблении тех функций, которые выполняет тот или иной нерв. Прогноз в большинстве случаев благоприятный, но имеются формы с затяжным течением, которые сопровождаются парезами и атрофией мышц. Множественные невриты (полиневриты). Под полиневритами подразумевается множественное поражение периферических нервов и их корешков. Причины полиневрита также весьма разнообразны. Различают полиневриты токсической природы, обусловленные воздействием ядовитых веществ (мышьяка, свинца), что чаще встречается у лиц, связанных с вредным производством. При систематическом отравлении алкоголем у лиц, злоупотребляющих спиртными напитками, может развиться особая форма алкогольного поражения нервов (алкогольный полиневрит). Наиболее часты полиневриты инфек-ционно-токсического происхождения. При этой форме заболевание обусловлено непосредственным воздействием нейрови-русов или является осложнением некоторых общих инфекций (гриппа, тифа, дифтерии и др.). Иногда в анамнезе указывается на резкое переохлаждение (купание в холодной воде и т.п.). В детском возрасте чаще имеет место развитие инфекционного полиневрита, обусловленного, по-видимому, влиянием специфического нейровируса; встречаются гриппозные и дифтерийные формы как осложнение гриппа и дифтерии. Начало заболевания инфекционным полиневритом характеризуется в большинстве случаев высокой температурой, головной болью, общей слабостью и наличием выраженных болевых ощущений кожи по ходу крупных нервных стволов, онемением в области стоп и кистей, а также особыми ощущениями типа ползания мурашек под кожей, покалывания и т.п. (парестезии). Вскоре развиваются параличи или парезы в мышцах ног и рук. При неврологическом исследовании отмечается болезненность при надавливании на стволы крупных нервов. Типичны расстройства чувствительности. Наиболее характерно понижение поверхностной чувствительности в области дистальных (концевых) отделов рук и ног. Иногда имеет место и расстройство глубокой чувствительности. Сухожильные рефлексы вначале могут быть повышены, затем угасают. Отмечается понижение тонуса в мышцах (гипотония). Объем движений в мышцах рук и ног резко ослаблен (развитие пареза), постепенно развивается атрофия парализованных мышц. Заболевание инфекционным полиневритом продолжается обычно 2—4 месяца. Исход заболевания чаще благоприятный, происходит полное восстановление функций. Однако в отдельных случаях в связи с поражением диафрагмального и блуждающего нервов могут иметь место тяжелые осложнения со стороны дыхания и сердечной деятельности, что может привести к тяжелым осложнениям и даже смерти больного. Последующие наблюдения за детьми, перенесшими полиневрит, указывают, что у некоторых из них надолго остаются за- метные изменения характера и эмоционально-волевой сферы по типу астенических реакций (быстрая утомляемость, раздражительность, плаксивость). Следует также отметить, что иногда в качестве остаточных явлений наблюдаются нерезкое похудание мышц конечностей, слабость мелких мышц кисти. Эти патологические особенности выявляются только при тонких движениях, например при письме (неравномерность в написании букв, общая неряшливость почерка). Особенно характерны эти нарушения в картине остаточных явлений после дифтерийного полиневрита. Дифтерийная форма полиневрита. Эта форма особенно свойственна детскому возрасту. Обычно поражение нервной системы (чаще периферических нервов) развивается в начале или в исходной стадии дифтерии. Одним из наиболее типичных осложнений является развитие пареза или паралича мягкого нёба, что обусловлено поражением ветвей 9-й и 10-й пары черепно-мозговых нервов. Мягкое нёбо в этих случаях свисает, при фонации не напрягается или напрягается неравномерно. Обычно отмечается и носовой оттенок речи. При поражении сердечных ветвей блуждающего нерва и диафрагмального нерва прогноз становится серьезным. Могут иметь место также парезы и параличи глазодвигателей, в частности 3-й пары нервов, а именно волокон, идущих к аккомодационным мышцам зрачка. Клинически это выражается в расстройстве чтения. Множественное поражение периферических нервов (полиневрит) на почве дифтерии обычно развивается позже, в исходе болезни. Здесь различают две формы — паралитическую, при которой особенно выражены параличи мышц конечностей (чаще ног, иногда шеи), и атактическую (для нее характерно расстройство координации). Лечение — медикаментозное, физиотерапевтическое, применяется лечебная физкультура. Сифилис нервной системы Сифилис нервной системы в дореволюционной России был очень распространен. Большое значение придавали сифилитической этиологии в возникновении различных аномалий (дефектов развития у детей). В советское время в нашей стране была проведена большая борьба с этим заболеванием и уничтожен ряд причин, обусловливающих его развитие. Заболевание сифилисом связано с размножением в организме бледной спирохеты. Входными воротами для инфек- при приобретенном сифилисе служат кожа и слизистые оболочки при наличии хотя бы незначительных нарушений целости покровов (царапин, ссадин). Заражение может осуществляться как половым путем, так и внеполовым: через поцелуи, общую посуду, полотенце и т.д. Сифилис проходит в организме ряд стадий, что связано с постепенным распространением инфекции в различных тканях и органах тела: кожный сифилис, сифилис внутренних органов, сифилис нервной системы. В детской практике врачу-невропатологу чаще приходится иметь дело с так называемым врожденным (конгенитальным) сифилисом. В этом случае сифилис развивается у ребенка в утробе больной матери. Заражение осуществляется через кровоток. Микробы попадают по кровотоку через плаценту. Для врожденного (конгенитального) сифилиса свойственно избирательное поражение нервной системы, что характерно для тре.тичного периода этой болезни. При конгениталь-ном сифилисе поражаются кожа (сыпь, папулы, язвы), внутренние органы, кости; наряду с этим могут быть отдельные нарушения со стороны нервной системы. Поражая плод на различных этапах утробного формирования, сифилис вызывает прежде всего задержку в физическом развитии ребенка, что нередко в связи с поражением нервной системы обусловливает и психическую неполноценность (сифилитическая олигофрения). Нередко во внешнем облике ребенка с конгенитальным сифилисом можно отметить ряд характерных признаков, которые только в совокупности представляют определенный симптомокомплекс, характерный для данного заболевания (рис. 77). Здесь можно отметить общее физическое недоразвитие, некоторый инфантилизм, иногда неправильные формы черепа (бугристый, скошенный череп), Дйспластичность телосложения, Искривление костей (например, Изогнутые, саблевидные голени). Характерными признаками является седловидный нос, деформа-
Рис. 77. Внешний вид больного с врожденным сифилисом ция зубов, имеющих полулунные выемки, трещины и рубцы вокруг рта, гноетечение из уха, помутнение роговицы глаза, выпадение волос (наличие многочисленных плешинок на волосистой части головы). Со стороны нервной системы отмечаются отдельные поражения некоторых черепно-мозговых нервов, понижение сухожильных рефлексов, иногда патологические рефлексы. В ряде случаев у детей плохо выражена моторика, недостаточна координация движений. В случаях протекания в утробном периоде сифилитического менингита или ме-нингоэнцефалита поражение нервной системы может быть выражено более массивно — водянка головного мозга, параличи и т.д. В других случаях выраженного атипизма со стороны физического статуса не отмечается, однако при неврологическом исследовании также могут быть констатированы отдельные признаки органического поражения центральной нервной системы. Нередко страдает интеллект, резко нарушены эмоционально-волевая сфера и характер. Такие дети характеризуются резко неустойчивым настроением, склонностью к аффектам, агрессивным выходкам, у них резко выражены влечения — пищевые, сексуальные. По своему поведению такие дети приближаются к эпилептоидным психопатам. Клинические формы сифилитического поражения нервной системы. Могут быть выделены следующие формы сифилитического поражения нервной системы: помимо случая, описанного выше, конгени-тального сифилиса, где поражение нервной системы может быть сопутствующим, имеют место сифилитические менингиты и менингоэнцефалиты, а также сифилитические менин-гомиелиты и табес (спинная сухотка). В отличие от острых форм менингоэнцефалитов другой этиологии (менингококко-вых, вирусных) сифилитические поражения головного и спинного мозга могут протекать вяло, иногда без лихорадки. Для клинической картины сифилитических менингитов и менингоэнцефалитов характерно наличие выраженных головных болей в связи с повышением черепно-мозгового давления. Нередки невриты отдельных черепно-мозговых нервов — зрительного, слухового, глазодвигательного, что обусловливает понижение зрения и слуха, косоглазие, опущение века (птоз). В одних случаях возможны развитие водянки головного мозга, парезы скелетной мускулатуры, в других ~~ эпилептиформные припадки. При разлитых корковых поражениях, когда в болезненный процесс вовлекаются мелкие кровеносные сосуды мозга, имеет место снижение интеллектуальной деятельности (сифилитическая олигофрения). Как и при некоторых других формах энцефалитов, сифилитические поражения подбугровой области также могут вызывать нарушения обмена (ожирение с недоразвитием половых органов — гипогенитализм). При преимущественном поражении спинного мозга наблюдаются изменения со стороны оболочек, корешков и самого спинного мозга, что характеризует картину сифилитического менингомиелита. Болезнь сопровождается болевыми ощущениями, расстройством чувствительности, спастическими параличами, а также нарушением деятельности сфинктеров (расстройство мочеиспускания и дефекация). В очень редких случаях на почве сифилиса у детей и подростков может развиваться заболевание спинного мозга, получившее название спинной сухотки (табес). Здесь наряду с общим поражением спинного мозга особенно страдают задние столбы и задние (чувствительные) корешки. Основными симптомами указанного заболевания являются расстройства поверхностной и особенно глубокой чувствительности: выпадает глубокое мышечное и суставное чувство, что приводит к расстройству координации движений (атаксии). Больной ходит широко расставляя в стороны ноги. Могут быть стреляющие боли в ногах, а также сильные приступы болей (кризы) во внутренних органах — в желудке, кишечнике. Встречаются спазмы гортани, сопровождающиеся болями и удушьем. При табесе возможна атрофия зрительного нерва, приводящая к слепоте. Для уточнения диагностики большое значение имеют реакция Вассермана в крови и спинномозговой жидкости, а также ряд других белковых реакций. Характерным признаком являются глазные симптомы — разница в величине зрачков (анизокория), вялая реакция зрачков на свет, а также наличие специального симптома, выражающегося в отсутствии реакции зрачков на свет и сохранении ее на конвергенцию. На глазном дне развивается серая атрофия соска зрительного нерва1. Характерны нарушения психики — склонность к аффектам, бредовым идеям, снижение интеллекта. Серая атрофия — тяжелые, необратимые изменения в соске зрительного нерва, при которых сосок принимает сероватый цвет, вызывающие сниже-аИе или потерю зрения. Лечение. Сифилис излечим при условии своевременного и систематического лечения. Для лечения сифилиса употребляются препараты антибиотиков, мышьяка, иода. Большое значение имеют лечебная физкультура и целый ряд лечебно-педагогических мероприятий, укрепляющих организм ребенка. Туберкулезные поражения нервной системы Туберкулезные поражения нервной системы обычно наблюдаются в результате заноса туберкулезных палочек током крови из имеющегося уже очага туберкулезной инфекции (легких, лимфатических желез). При попадании туберкулезных бацилл в мягкие мозговые оболочки развивается туберкулезный менингит. Заболевание туберкулезным менингитом всегда обусловлено наличием в организме туберкулезного очага в каком-либо органе или рассеянного туберкулезного процесса (миллиарный туберкулез). Продолжительность заболевания 25 — 30 дней, иногда затягивается до 2 — 3 месяцев. Клинические признаки острого периода во многом сходны с другими формами менингита, в частности с менингококковым: головная боль, иногда рвота, напряжение затылочных мышц, резкое повышение тонуса в мышцах ног, обострение общей чувствительности и др. Однако течение болезни более вялое, иногда без температурной реакции. Постепенно происходит резкое истощение ребенка (кахексия). В прошлом исход туберкулезного менингита, за исключением крайне редких случаев, был всегда летальным. В современных условиях применение с целью лечения антибиотиков оказало большое влияние на течение и исход этого заболевания и смертность от туберкулезного менингита резко уменьшилась. В картине остаточных явлений после туберкулезного менингита отмечаются параличи и парезы скелетной мускулатуры, невриты отдельных черепно-мозговых нервов, нарушение характера и эмоционально-волевой сферы, в отдельных случаях снижение интеллекта. Созданы специальные интернаты, где обучаются дети, перенесшие это заболевание. Поражение нервной системы при туберкулезном спондилите. Туберкулезный спондилит чаще развивается у детей, уже страдающих туберкулезом лимфатических желез, суставов, легких. Ослабление организма ребенка, перенесение ряда инфекций, малокровие, а также травмы позвоночника способствуют развитию туберкулезного процесса в костном веществе отдельных позвонков. Сущность заболевания прежде всего состоит в том, что туберкулезный процесс, разрушая костную ткань позвонков, вызывает ее разрежение и рассасывание, в связи с чем позвонки теряют свою обычную форму и в результате давления тяжести тела претерпевают различные деформации. Это приводит к искривлению самого позвоночника, что обусловливает появление горба (кифоз). Деформация позвоночника в отдельных случаях (особенно при переломе позвонков) может приводить к поражению спинного мозга и его корешков, которые подвергаются сдавливанию. Однако чаще сдавливание вызывается развивающимся в позвоночнике абсцессом или разросшейся грануляционной тканью1 в местах поражения позвонков туберкулезным процессом. Сдавливание корешков и ствола спинного мозга приводит к целому ряду расстройств — опоясывающим болям, расстройствам чувствительности, повышению тонуса в мышцах, наконец, к развитию парезов и параличей конечностей. Все это может осложниться расстройствами сфинктеров мочевого пузыря и прямой кишки, сопровождающимися расстройством мочеиспускания и дефекации. Механическое сдавливание спинного мозга вызывает вторичные нарушения его функций в связи с нарушением кровообращения и развития отека, пагубно влияют также туберкулезные токсины. В результате всего этого может развиться вторичное воспаление спинного мозга (миелит). Заболевание туберкулезным спондилитом может продолжаться от 1 года до 2—3 лет и больше. Обычно не отмечается Параллелизма между интенсивностью протекания болезненного процесса в позвоночнике и патологическими проявлениями со стороны спинного мозга. Так, может иметь место про-грессирование костных изменений, а патологические симптомы со стороны нервной системы могут затихать. В других случаях могут быть обратные соотношения. Исходом туберкулезного спондилита может быть полное выздоровление, иногда остаются отдельные дефекты как со стороны позвоночника (деформация), так и со стороны нервной системы (парапарезы и т.п.). Грануляционная ткань — молодая соединительная ткань. Течение туберкулезного спондилита, особенно в острое периоде, требует создания больному полного покоя. Это достигается длительным постельным режимом. Обычно больных укладывают на твердый матрац в горизонтальном положении. Лежачее положение сочетается с вытяжением позвоночника, имеющим целью избежать взаимного давления пораженных частей. Такой вынужденный режим иногда приходится сохранять очень длительный период — 1 — 3 года Постельный режим сопровождается общеукрепляющим лечением, а также специальным лечением туберкулезного процесса. Тяжелый режим лечения, связанный с необходимостью длительно лежать на спине, несомненно, вызывает развитие в психике детей различных форм астенизации личности (тоскливое настроение, апатия, иногда раздражительность, злобность, слезливость и т.п.). Вынужденный отрыв от жизни, школы, привычных занятий способствует некоторой задержке интеллектуального развития. Поэтому организация системы специальных занятий с этими детьми приобретает актуальное значение. В настоящее время с детьми, находящимися на излечении в специальных санаториях, проводятся систематические занятия. Уроки проходят в палате. Здесь требуется некоторая специфика. Поскольку дети чаще лежат в горизонтальном положении на спине, целесообразно использование эпидиаскопа, чтобы проецировать нужный материал (картины, чертежи, формулы и т.п.) на потолке, который в данном случае является как бы своеобразной классной доской. Проведение подобных уроков в палате для детей с туберкулезным спондилитом требует особых знаний и внимания со стороны педагога. §3. Травматические и сосудистые поражения нервной системы В детском возрасте травматические поражения центральной нервной системы могут возникать в различные возрастные периоды. В связи с этим можно выделять пренатальные (внутриутробные), натальные (родовые) и постнатальные (после рождения ребенка) травмы. Внутриутробные травмы могут возникать при травматиза-ции матери (сдавлении или ушибах в области живота и поясничной области). Травмы плода могут отражаться на его дальнейшем развитии: задерживается развитие мозга, уменьшает- ся двигательная активность, могут возникнуть досрочные ро-дЫ- Некоторые посттравматические симптомы проявляются после рождения ребенка в форме нарушений двигательных, речевых и психических функций. Природовые травмы связаны с неблагоприятным течением родов. Наиболее травматичным для плода является применяемое при сложных нарушениях родового акта и затяжных родах накладывание щипцов. Это всегда травмирующая операция, последствия которой проявляются в форме мелкоточечных и крупных кровоизлияний в субарахноидальное пространство, кору головного мозга, подкорковые образования, в белое вещество (внутренняя капсула) и ствол мозга. Последствия такой травмы могут сочетаться с длительной и глубокой асфиксией. После такого тяжелого поражения мозга остаются сложные формы психоневрологических и речевых расстройств. Травмы черепа, возникающие после рождения ребенка, могут быть выражены в разной степени: сотрясение, ушиб и раз-мозжение (сдавление). Различают открытые и закрытые травмы черепа. Сотрясение мозга развивается главным образом при закрытой черепномозговой травме. При этом утрачивается взаимосвязь между клетками мозга и разными отделами, что приводит к функциональным нарушениям. Сотрясение головного мозга проявляется потерей сознания различной продолжительности. После выхода из бессознательного состояния отмечаются головная боль, тошнота, иногда рвота. Последствия перенесенного сотрясения мозга проявляются в форме общей слабости, головных болей, сосудистой лабильности, неустойчивости эмоциональной сферы (легкий переход к слезливости), выраженной астении. Дети в течение некоторого времени нуждаются в облегченной программе обучения и наблюдения специалиста. Ушибом головного мозга называют местное повреждение мозгового вещества. Незначительное повреждение вызывает в пострадавшем участке мелкие кровоизлияния и отек, тяжелое — разрывы сосудов и разрушение мозговой ткани. Ушиб возможен и при закрытой, и при открытой травме. Клиническая картина характеризуется потерей сознания до нескольких часов и дней. Признаками местного повреждения мозга служат очаговые симптомы: нарушения движений и чувствительности на противоположной месту ушиба стороне тела, речевые расстройства. При легких ушибах некоторые симптомы могут сглаживаться в течение 2—3 недель. Следы перенесенного ушиба проявляются в слабости пострадавшей конечности, нарушении сухожильных рефлексов, головных болях, периодически возникающих приступах головокружения, сосудистых расстройствах. При более тяжелых ушибах остаются стойкие последствия: парезы и параличи, расстройства речи. На месте образования рубца возникают различные изменения мозговой ткани с последующей выраженной неврологической симптоматикой. Сдавление (размозжение) вещества мозга всегда является наиболее тяжелой травмой и может наблюдаться как при закрытой, так и при открытой травме черепа. Сдавление головного мозга вызывается внутричерепным кровоизлиянием, вдавлением кости при переломе черепа, отеком мозга. Длительность бессознательного периода может быть различной и зависит от особенностей поражения. Из открытых черепно-мозговых травм наиболее часто встречаются переломы основания черепа, сопровождающиеся носовым и ушным кровотечением и истечением спинномозговой жидкости. Особенно опасны проникающие ранения с повреждением твердой мозговой оболочки и вещества мозга, всегда сопровождающиеся первичным инфицированием внутричерепного содержимого. Клиническим проявлением открытой черепно-мозговой травмы, помимо общемозговых симптомов (нарушение сознания, головная боль, тошнота, рвота), является наличие выраженных очаговых симптомов, характер которых определяется функциональными особенностями области ранений мозга (парезы, параличи, нарушение чувствительности, речевые расстройства и др.). Осложнениями являются возникающие воспаления мозговой оболочки (менингиты), вещества мозга (энцефалиты), очаги воспаления (абсцессы) и т.п. Пострадавшие нуждаются в длительном лечении в условиях стационара. В результате травматического поражения центральной нервной системы могут возникнуть сложные патофизиологические механизмы, нарушающие взаимодействие основных нервных процессов (возбуждения и торможения). Этому способствуют расстройство мозгового кровообращения, нарушения циркуляции спинномозговой жидкости, отек мозга и др. По данным Э.А. Асратяна, А.Г. Иванова-Смоленского и К.М. Быкова, сразу после травмы в клетках центральной нерв- р системы развивается разлитое охранительное торможение, которое держится в зависимости от тяжести травмы более или менее продолжительное время. Возникнув в коре головного мозга, оно затем охватывает и нижележащие отделы. Объективно это выражается в потере сознания, ослаблении сердечной и дыхательной функций. В дальнейшем от торможения освобождаются отделенные области коры, клетки которых не пострадали, а также подкорковые образования. Охранительное торможение концентрируется ближе к месту поражения. Сознание восстанавливается, общемозговые симптомы постепенно исчезают, и тогда выступают локальные нарушения, которые могут быть различными. После острой стадии болезни начинается выздоровление, характеризующееся восстановлением нарушенных функций. В детском возрасте травма головы не всегда дает тяжелые последствия, в большинстве случаев имеется благоприятный исход. Это объясняется тем, что центральная нервная система детей очень пластична, а это благоприятствует развитию компенсаторных механизмов и, следовательно, ведет к восстановлению нарушенных функций. Однако в ряде случаев имеют место различные патологические симптомы как последствия травмы, которые могут проявляться на протяжении нескольких лет. Г.Е. Сухарева выделила и описала пять посттравматических синдромов, сохраняющихся у детей длительное время, которые требуют медицинской и педагогической коррекции. Энцефалоастения (цереброастения) появляется после легкой травмы черепа, выражающейся преимущественно в форме сотрясения мозга. Характерным признаком являются головные боли, возникающие чаще к вечеру после умственной нагрузки. На занятиях дети легко истощаются, отмечается нестойкость активного внимания, увеличение количества ошибок в устных ответах и в письме, ослабляется процесс запоминания. Дети нуждаются в лечебных мероприятиях и помощи педагога в целях профилактики задержки психического развития. Нарушения носят функциональный характер. Энцефалопатия (церебропатия) является последствием выраженной травмы черепа (ушиба). Характерны двигательные (парезы, параличи), вестибулярные (головокружения, укачивание при езде в транспорте, расстройства координации), речевые (афазии, алалии, дизартрии, заикание), ги- перкинетические и сенсорные нарушения. Все расстройства носят органический характер. Дети нуждаются в систематических лечебных мероприятиях для снятия гипертензионного синдрома и ослабления паретических явлений. Поведенческий синдром проявляется в особенностях поведения. Эта группа неоднородна. Одни дети вялые, адинамичные, медлительные, малоактивные, не мешают в детском коллективе и не привлекают к себе внимания. Такое состояние получило название апатико-адинамического синдрома. Дети часто задерживаются в своем развитии, что выявляется при подготовке к поступлению в школу. Другая группа детей отличается гипердинамическим синдромом. Они двигательно расторможены, суетливы, шумливы, взрывчаты, аффективны. У них часто завышена самооценка, они недостаточно критичны к своим поступкам. Внимание неустойчивое, интерес к работе быстро падает. У детей отмечается некоторое снижение интеллектуальной деятельности, они плохо усваивают новый материал, возникают трудности при школьном обучении. Нуждаются в лечении и помощи педагога и родителей. Судорожный синдром (эписиндром) возникает сразу после травмы, указывая на значительный ушиб или кровоизлияние в вещество мозга. Судороги, появляющиеся спустя несколько месяцев после травмы, являются следствием руб-цового процесса, возникающего на месте бывшей травмы. Судороги могут быть различны по частоте и времени возникновения. Частые дневные судороги довольно быстро приводят к снижению интеллекта. У всех больных отмечается изменение характера по травматическому типу: аффективностъ, снижение настроения (дисфория), плохая переключаемость в трудовой деятельности, ослабление памяти. Раннее выявление болезни и систематическое лечение могут сделать судорожные приступы более редкими, что дает возможность ребенку усваивать необходимые знания. Слабоумие. В зависимости от возраста пострадавшего могут развиться различные формы интеллектуальных расстройств (олигофрения, деменция). Если травма перенесена ребенком в пренатальном, натальном и раннем постнаталь-ном периоде, то она может стать причиной нарушения развития мозгового вещества, на фоне которого происходит ослабление всего познавательного процесса и формируется выраженная задержка интеллектуального развития — олигофрения. Если тяжелая травма черепа происходит в возрасте стар-ще трех лет, наступает распад психической деятельности: ощущения, восприятия, внимания, памяти, представлений, умозаключений, т.е. речь идет о психоорганическом дефекте деменции. Медицинская помощь состоит в организации лечебных мероприятий, улучшающих деятельность клеток коры головного мозга, задерживающих процесс деструкции психики. Независимо от тяжести травмы и последствий, пострадавшие нуждаются в систематическом наблюдении врача-специалиста, организации правильного режима чередования труда и отдыха. Дозирование учебной нагрузки должно контролироваться врачом и педагогом. В отдельных случаях занятия должны проводиться по индивидуальному плану; показано временное пребывание в детском санатории. У детей, перенесших травму, в качестве отдаленных последствий могут: наблюдаться приступообразные головные боли, обусловленные гипертензионным синдромом, усиливающиеся после физической или умственной нагрузки. Последствия травмы в картине остаточных явлений нередко выражаются в резком ослаблении памяти, что, конечно, снижает успеваемость ученика. Изучение динамики развития таких детей показывает, что подобные нарушения памяти могут иметь временный характер и под влиянием систематической педагогической работы выправляются. Другим нередким патологическим симптомом являются расстройства со стороны письма (дисграфия) и чтения (дислексия). Чаще встречаются формы акустической дисграфии в связи со снижением фонематического анализа. Диктант таких детей изобилует массой ошибок, перестановками букв и слов, смешением глухих и звонких звуков. Чтение резко затруднено, ребенок путает буквы, заменяет другими, читает по догадке. Дата добавления: 2015-01-18 | Просмотры: 1232 | Нарушение авторских прав |