|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ. Миеломная болезнь возникает в результате злокачественной пролиферации плазматических клеток, происходящей главным образом в костном мозге
Миеломная болезнь возникает в результате злокачественной пролиферации плазматических клеток, происходящей главным образом в костном мозге, но иногда и в экстрамедуллярных очагах. На моделях с использованием экспериментальных животных было показано, что в развитии злокачественных плазмоцитов участвуют как генетические, так и средовые факторы. Вместе с тем у человека роль ни одного из этих факторов до сих пор не доказана. У мышей чувствительных линий BALB/c иNZB плазмоцитомы удается индуцировать путем воздействия определенных химических веществ [Potter, 1973]. У мышей других линий такое воздействие не вызывает развития плазмоцитомы. Есть отдельные сообщения о семейных случаях миеломной (болезни, однако надежных свидетельств генетической предрасположенности у человека нет. Гипотеза «двух ударов» [Salmon, Seligmann, 1974] постулирует роль двух средовых факторов в этиологии миеломы. Доброкачественная моноклональная гаммапатия довольно широко распространена среди лиц пожилого возраста. Она возникает в результате моноклональной пролиферации плазматических клеток, которые секретируют иммуноглобулин одного и того же идиотипа. Число клеток (по-видимому, меньше 1011) довольно стабильно, и только в небольшом числе случаев возникает злокачественная опухоль. У некоторых больных миеломной болезнью парапротеин обладает специфичностью к определенным антигенам (например, к стрептолизину или g-глобулину). Salmon, Seligmann (1974), исходя из результатов экспериментов на мышах, предположили, что миелома начинается с образования, в ответ на антигенный стимул, клона доброкачественных В-клеток (доброкачественная гаммапатия). Позднее, в ответ на онкогенный стимул, возможно, вирусной природы, этот клон может подвергнуться злокачественной трансформации, и когда число клеток достигнет 1011—1012 (миелома), возникает клиническая картина заболевания.
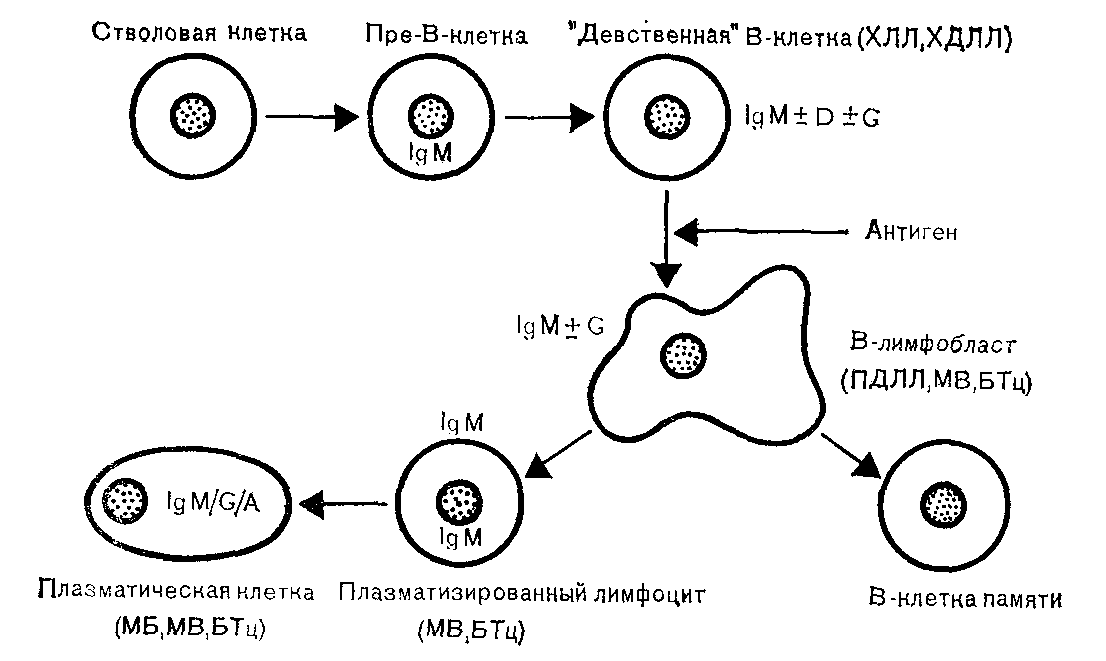
21. Схема созревания В-лимфоцитов и предполагаемые клетки-мишени при развитиилимфопролиферативных заболеваний В-клеточной природы. ХЛЛ — хронический лимфолейкоз; ХДЛЛ — хорошо дифференцированная лимфоцитарная лимфома; ПДЛЛ — плохо дифференцированная лимфоцитарная лимфома; БТц — болезнь тяжелых цепей; МВ — макроглобулинемия Вальденстрема; МБ — миеломная болезнь.
Причина возникновения миеломы во многом неясна, однако сейчас уже довольно много известно о клеточном субстрате и кинетике роста этой опухоли. Созревание нормальных В-лимфоцитов и их эволюцию вплоть до антителообразующих плазмоцитов удается теперь проследить с помощью антител к легким или тяжелым цепям молекул иммуноглобулинов (рис. 21). Использование иммунофлюоресцентных или иммунопероксидазных методик позволяет идентифицировать ранние пре-В-клетки, в цитоплазме которых содержится IgM. По мере созревания эти клетки утрачивают цитоплазматический иммуноглобулин, но зато иммуноглобулин (IgM и IgD) появляется на их поверхностной мембране. Такие «девственные» В-клетки способны отвечать на специфические антигены. Контакт с антигенами приводит к созреванию до стадии лимфобласта, что сопровождается усилением синтеза поверхностных иммуноглобулинов, а затем и до стадии плазматизированного лимфоцита, способного синтезировать цитоплазматические иммуноглобулины. В конечном счете эти клетки превращаются в полностью зрелые плазмоциты, которые окончательно теряют поверхностные иммуноглобулины, однако способны секретировать иммуноглобулины соответствующего подкласса в межклеточную среду. Используя названные методы идентификации клеточных маркеров, можно полагать, что многие разновидности злокачественных опухолей лимфоидной ткани имеют В-клеточное происхождение. Так, хронический лимфолейкоз (В-ХЛЛ) обусловлен пролиферацией клеток на стадии «девственных» В-лимфоцитов, тогда как большинство неходжкинских лимфом происходят из клеток той же стадии дифференцировки, что и В-ХЛЛ (хорошо дифференцированная лимфома, ХДЛЛ), или из лимфобластов (плохо дифференцированные лимфомы, ПДЛЛ). При макроглобулинемии доминируют плазматизированные лимфоциты (наряду с плазмоцитами), и клональная экспансия клеток этой стадии дифференцировки приводит к секреции IgM, который можно легко идентифицировать в сыворотке. При миеломной болезни в процесс вовлекаются только плазматические клетки, а клональный характер их пролиферации приводит к тому, что и сывороточный парапротеин, и цитоплазматический иммуноглобулин имеют одни и те же тяжелые (g или a) и легкие (k или l)цепи. Возможность идентификации клеточного фенотипа имеет важное диагностическое значение. Клетки в тканевых срезах можно окрасить с помощью антител, конъюгированных пероксидазой. Такие иммунопероксидазные красители со специфичностью к тяжелым или легким цепям помогают определить, является ли плазмоклеточный инфильтрат реактивным (поликлональным) или злокачественным (моноклональным).
Дата добавления: 2015-11-25 | Просмотры: 678 | Нарушение авторских прав |