 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Итак, какие факторы влияют на тяжесть и обратимость патофизиологических последствий острой кровопотери?Потеря 10-15% ОЦК легко компенсируется небольшим венозным спазмом и не сопровождается клиническими проявлениями. Потеря 20-40% ОЦК вызывает весь комплекс описанных изменений. Централизация кровообращения обеспечивает выживание организма в период циркуляторных расстройств даже при потере 50% ОЦК, однако в последующем развивается острая почечная недостаточность, тромбозы, инфекционные осложнения. Потеря свыше 50% ОЦК приводит к истощению компенсаторного периферического спазма – коллапс – если не лечить, то наступает смерть. Следует учитывать величину кровопотери с ее темпом. Кровопотеря 25% ОЦК может быть смертельной, если кровит крупный артериальный сосуд, и хорошо будет компенсировано многочасовое паренхиматозное кровотечение 40-50% ОЦК. Летальный исход обусловлен выраженными изменениями в органах, наиболее выраженных – в сердце – снижение сократительной активности миокарда; в легких – финалом указанных изменений метаболизма и микроциркуляции является развитие прогрессирующего интерстициального отека, нарушения легочно-капиллярной мембранной проницаемости – приводит к развитию «шокового легкого»; в почках – снижение почечного кровотока – снижение клубочкового давления – уменьшение или прекращение клубочковой фильтрации – анурия; в печени – снижение кровотока артериального – развивается центролабулярный некроз – гепатит – желтуха – печеночная недостаточность.
Клиника Клиническая картина кровотечения определяется степенью кровопотери, особенностями повреждений ткани, видом и калибром поврежденных сосудов, а также – это основное – куда происходит кровопотеря: во внешнюю среду, в полость тела, в просвет органа или в ткани организма. Общие симптомы кровотечения: 1. Слабость, головокружение, «мушки» перед глазами, тошнота, беспокойство, бледные покровы, тахикардия, снижение А/Д, заторможенность, гиподинамия, снижение диуреза. 1. Местные симптомы кровотечения: а) артериальное наружное кровотечение: кровь алого цвета, вытекает, пульсируя струей, быстро развивается острая анемия, гипоксия мозга и т.д.; б) капиллярное и паренхиматозное кровотечение: кровоточит вся раневая поверхность. Внутреннее кровотечение: диагностика более сложная, если кровотечение в просвет полых органов (желудок, кишечник), то кровь выделяется вскоре в виде рвоты «кофейной гущей», или это «мелена». В то же время, природу такого кровотечения трудно определить – выделение крови через рот может быть связано с легочным кровотечением, или верхних дыхательных путей (кровохарканье, гематурия). Кровотечение в замкнутую полость тела в связи с тем, что кровь никуда не выделяется наружу, может быть распознана лишь как по общим признакам анемии (слабость, бледность, низкий пульс, артериальное давление), так и по местной симптоматике, по симптомам скопления жидкости в той или иной полости. Кровотечение в брюшную полость – гемоперитонеум (симптом Щеткина), вздутие живота, исчезновение перистальтики, шум плеска, притупление в отлогих местах, выпячивание заднего свода влагалища, примесь желчи, кишечного содержимого затрудняет диагностику кровотечения, поэтому важно определить общий анализ крови, гематокрит, гемоглобин. Гематоракс – перкуссии, аускультации, плевральной пункцией, рентгеноскопией. Гемоперикард – не сопровождается симптомами острой анемии: место отмечается расширением зоны сердечной тупости, которая принимает форму треугольника. Нарастают явления тампонады сердца (ослабление сердечной деятельности, цианоз, повышение ЦВД).
Специальные методы диагностики: 1. Диагностические пункции 2. Эндоскопия 3. УЗИ, компьютерная томография, магнотно-ядерный резонанс (ЯМР).
Лабораторные показатели: 1. Количество эритроцитов в периферической крови в норме 4-5 х 1012 /г 2. Содержание гемоглобина в периферической крови в норме 125-160 г/л 3. Гематокрит – отношение объема форменных элементу к объему цельной плазмы в норме – 44-47%. 4. Удельный вес крови в норме 1057-1060. Существуют прямые способы определения объема кровопотери: а) по непосредственному количеству излившейся крови, б) по весу перевязочного материала (во время операции). Указанные методы неточны. Значительно ценнее определение относительного показателя – степени потери ОЦК у конкретного больного. 1) Оценка тяжести кровопотери по индексу шока. Индекс Алговера (отношение частоты пульса к величине систолического давления в норме – 0,5)
10 20 30 40 50 (объем кровопотери)
80 индекс шока 0,1
2) Дефицит ОЦК можно условно определить при изменении ЦВД – внорме 5-10 см водного столба, его снижение характеризует 15-20% ОЦК. 3) Полиглюкиновый тест – для определения объема кровопотери в/в струйно – 200 мл полиглюкина и измеряют ЦВД – если низкое ЦВД на этом фоне повышается – кровопотеря умеренная, если повышения не происходит – массивная (> 30% ОЦК). Алгоритм лечения острой кровопотери слагается из решения следующих задач: 1. Установление диагноза и характера кровотечения 2. Остановка кровотечения 3. Определение степени кровопотери 4. Восполнение ОЦК.
Дата добавления: 2015-11-25 | Просмотры: 655 | Нарушение авторских прав |

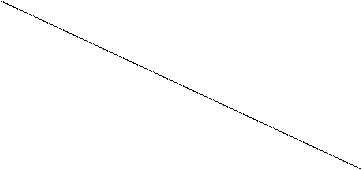 ЧСС
ЧСС 140 чсс
140 чсс 130
130 100
100