|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
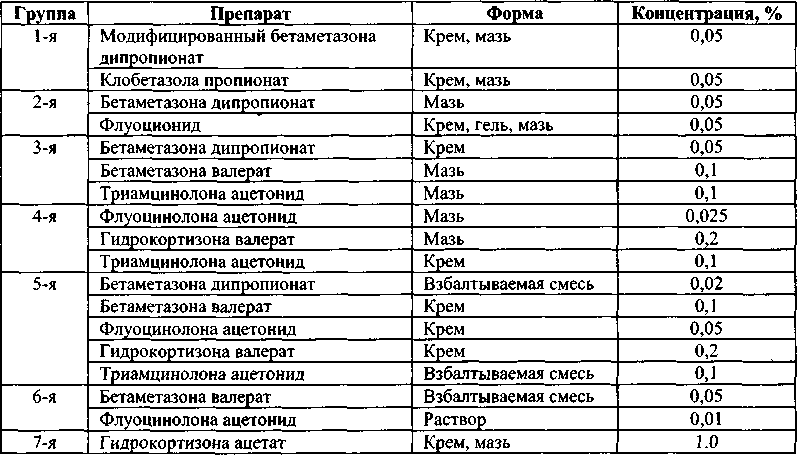
Смягчающие средстваВ качестве смягчающих средств в дерматологии применяют кератопласти-ческие (или рассасывающие) мази с нафталаном, дегтем, ихтиолом, салициловой и молочной кислотами. 474 ♦ Клиническая фармакология и фармакотерапия А Глава 26 Окклюзионная терапия. Применение цинкового желатина позволяет создать окклюзивную повязку (повязка Унны). Такие окклюзивные повязки значительно увеличивают всасывание и повышают эффективность глюкокортикостерои-дов местного действия и используются при лечении псориаза и атопического дерматита. Обычно на ночь кожу больного смазывают кремом или мазью, а сверху покрывают полиэтиленовой пленкой или слоем цинкового желатина. 26.2. Применение глюкокортикостероидов в фармакотерапии кожных заболеваний (подробно клиническая фармакология глюкокортикостероидов рассматривается в главе 24) Адсорбция глюкокортикостероидов п р и их местном применении. Глюкокор-тикостероиды для местного применения лучше адсорбируются из воспаленных областей, чем со здоровых участков кожи. Кожа детей лучше поглощает эти ЛС. Разные области кожи обладают различной способностью к адсорбции глюкокортикостероидов: х у ж е всего эти ЛС адсорбируются кожей подошв и ладоней, а максимальная адсорбция наблюдается на коже лица и гениталий. Так, при местном применении кожа подошв адсорбирует 0,14% глюкокор-тикостероида, ладоней - 0,83%, предплечья - 1 %, волосистой части головы -3,6%, лба - 6%, челюсти - 13%, гениталий — 42%. Применение после ванны или увлажнение кожи другими способами значительно увеличивает эффективность всасывания местных глюкокортикосте-роидов. Ф а р м а к о д и н а м и к а глюкокортикостероидов п р и местном применении. Противовоспалительную активность глюкокортикостероидов для местного применения оценивают по сужению сосудов кожи (тест побледнения кожи). По эффективности глюкокортикостероиды для местного применения делят на 7 групп (табл. 26.2). Наиболее активные ЛС относятся к 1 - й группе, они приблизительно в 1 0 0 0 раз более эффективны, чем 1% гидрокортизон. Препараты этой группы используют только при тяжелых дерматозах — псориазе, тяжелом атопическом дерматите, тяжелом контактном дерматите (но не области лица и гениталий, где их высокая адсорбция может вызвать системные НЛР и местные изменения в виде атрофии кожи). Они особенно эффективны при терапии заболеваний ладоней и стоп, так как в этих областях адсорбция низкая. Препараты с высокой активностью (2 — 3 - я группа) назначают при умеренно выраженных дерматозах, но не в области лица и гениталий. Дерматозы в области век и половых органов требуют лечения глюкокортикостероидами с промежуточной активностью (4-5-я группа). При лечении больших областей кожи следует применять средства 2-4-й группы из-за риска системных НЛР. Продолжительность лечения препаратами 1 - й группы не должна превышать 3 нед, а ЛС с промежуточной активностью (4-5-я группа) - 3 мес. НЛР. Препараты с максимальной активностью (1-я группа) у ж е через 3 дня после начала применения могут вызвать атрофию кожи, а при использовании в суточной дозе 2 г уже через 2 нед отмечается угнетение функции надпочечников. В целом глюкокортикостероиды при местном применении
способствуют инфекциям кожи, угревой сыпи. Ряд препаратов может вызывать аллергические реакции. Тахифилаксия - прогрессивное снижение клинической эффективности местных ЛС при многократном использовании из-за развития толерантности клеток кожи к их фармакологическому действию. Особенно часто отмечается при местном применении глюкокортикостероидов, поэтому при длительном назначении рекомендуется их временно отменять и назначать альтернативные препараты с другим механизмом действия. Дерматит Дерматит - воспалительное поражение кожи, возникающее в результате воздействия на нее внешних факторов. Различают простые (артифициальные) и аллергические (сенсибилизационные) дерматиты. • Дерматиты простые возникают при воздействии на кожу облигатных (обязательных) химических, физических, биологических и механических раздражителей. Выраженность явлений зависит от силы раздражителя и времени его действия на кожу. Выделяют 3 стадии: эритематозную, везикулобуллезную и некротически-язвенную. Воспалительные изменения на коже строго соответствуют месту воздействия раздражителя и возникают без скрытого периода. • Дерматиты аллергические возникают под влиянием факультативных раздражителей у лиц с повышенной чувствительностью к ним и представляют собой аллергическую реакцию замедленного типа. Скрытый период составляет 7-10 дней и более. Клинически различают эритематозную, везикулезную, мокнущую, корковую и сквамозную стадии. Процесс сопровождается зудом. 476 ♦ Клиническая фармакология и фармакотерапия -* Глава 26 Лечение. Основная цель - устранение раздражителя. При эритеме показаны примочки, глюкокортикостероидные мази, при везикулобуллезных высыпаниях пузыри вскрывают, применяют дезинфицирующие холодные примочки, мази с глюкокортикостероидами и антибиотиками. Лечение некротически-язвенных проявлений проводят в стационаре. Контроль эффективности и безопасности лечения. Об эффективности лечения можно судить по исчезновению высыпаний. 26.4. Экзема Экзема - хроническое рецидивирующее заболевание кожи. 11роявляется полиморфной сыпью, прежде веет пузырьками. Вызывается экзо- и эндогенными факторами. Симптшюкомнлекс. Выделяют экзему истинную, микробную, себорейную1, детскую, профессиональную. Каждая из них может бьпь острой, полострой или хронической. Острая стадия проявляется эритемой, отеком, везикуляци-ей, мокнутием. корками, подострая эритемой, лихенификацией, чешуйками и ссадинами, хроническая эритемой, лихенификацией и гипо- или гиперпигментацией. Течение заболевания, как правило, хроническое рецидивирующее. Методы обследования и диагностика. Диагноз экземы устанавливают, как правило, на основании анамнеза и данных осмотра дерматологом. Клинико-фармакологические подходы к выбору ЛС для лечения экземы. Лечение комплексное, в его основе лежит устранение провоцирующих факторов. Назначают ангигистаминные препараты внутрь. Наружно при острой мокнущей экземе применяют примочки, после прекращения мокнутия - болтушки, затем пасты или кремы с глюкокортикостероидами. Кроме того, при микробной экземе местно назначают препараты с антибактериальным действием. При лихенификапии после обострения используют мази с кератолитическими средствами, содержащие 5—20% нафталана, 3-10% ихтиола и т.д. Контроль эффективности и безопасности лечения. Об эффективности лечения можно судить по исчезновению зуда и высыпаний. Псориаз Псориаз — одно из самых распространенных системных хронических заболеваний с поражением не только кожи, но и ряда внутренних органов. Мономорфная сыпь состоит из плоских папул различных размеров, склонных к слиянию, быстро покрывающихся рыхлыми серебристо-белыми чешуйками. Этиология и патогенез. Причины заболевания неизвестны. Определенное значение, возможно, имеет наследственность, гак как псориаз нередко встре- 1 Себорея (от лат. sebum - сало н греч. rheo - теку) йолгикшюе состояние кожи вследствие усиленного салоотделения. Кожные болезни ♦ 477 чается у родственников. Иногда появлению сыпи предшествуют местные травмы кожных покровов или (чаше у детей) вирусные инфекции. Эпидемиология. Псориазом страдает примерно 2—4% населения. Симптомокомплекс псориаза. Чаше всего единственной жалобой больного является внешний вид кожи, реже (при тяжелом течении заболевания) возникают боли в суставах, ограничиваюшие движения (псориатический артрит очень похож на ревматоидный артрит; см. главу 24). Псориатические поражения захватывают преимущественно разгибательные поверхности конечностей, спину, ягодицы. После заживления бляшки не оставляют следов. Болезнь обычно не сопровождается зудом. Т е ч е н и е заболевания. Псориаз чаше развивается в возрасте от 10 до 40 лет. Течение заболевания хроническое рецидивирующее: в периоды ремиссии обычно сохраняются 1 — 2 «дежурные» псориатические бляшки, чаше всего в области локтей. Продолжительность и частота обострений могут быть различными. Тяжесть заболевания варьирует от 1-2 элементов до тяжелого дерматоза с артритом и обильным шелушением кожи. Обычно обшее состояние остается удовлетворительным (если не считать психологического дискомфорта, вызванного внешним видом поражений кожи), но развитие псориатического артрита лишает больного трудоспособности. М е т о д ы обследования и диагностика. Диагноз псориаза устанавливают, как правило, на основании анамнеза и данных осмотра; специальных исследований не требуется. Клинико-фармакологические подходы к выбору ЛС для лечения псориаза. Эффективных методов лечения псориаза мало. Лечение должно быть комплексным, включающим обшее и местное воздействие, соблюдение режима и диеты. Местно назначают противовоспалительные (при прогрессировании процесса), кератолитические (в стационарной стадии) и редуцирующие (в регрессивной стадии) средства. В качестве противовоспалительного средства широко используют 1 — 2 % салициловый крем или мазь. КератолитическиЙ эффект дает 2 — 5 % салициловая мазь, к редуцирующим препаратам относят 5% ихтиоловую, 5 — 1 0 % нафталановую, 2-5% серно-дегтярную мази. На в с е х стадиях заболевания возможно применение глюкокортикостероидных кремов и мазей. Добиться длительной ремиссии иногда удается с помощью облучения ультрафиолетовыми лучами высокой интенсивности (ПУВА-терапия), что применяют при тяжелом течении псориаза. При тяжелом псориазе и псориати-ческом артрите бывают эффективными глюкокортикостероиды и цитостатики (см. главу 24). В последнее время перспективными препаратами стали ароматические ретиноиды и кальципотриол (витамин D3). Контроль эффективности и безопасности лечения. Об эффективности лечения можно судить по регрессу высыпаний на коже. Контроль за безопасностью применения глюкокортикостероидов и цитостатиков описан в главе 24. Дата добавления: 2015-12-15 | Просмотры: 643 | Нарушение авторских прав |