|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
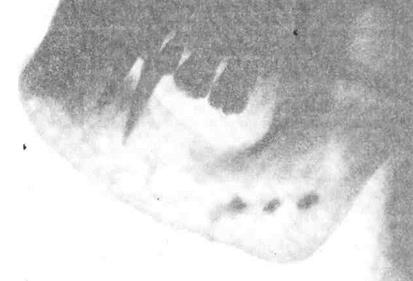
Хроническая стадия остеомиелита челюсти.Постепенно, обычно на 4-5-й неделе, происходит переход в хроническую стадию остеомиелита челюсти, которая может быть самой длительной. Общее состояние больного с хронической стадией остеомиелита челюстей продолжает улучшаться и не внушает серьезных опасений. Температура тела снижается до нормы, но у отдельных больных в течение длительного времени она периодически повышается до 37,3-37,5 °С. При исследовании больных хроническим остеомиелитом челюстей определяется изменение конфигурации лица в результате инфильтрации окружающих челюсть мягких тканей и периостального утолщения кости. Кожа над утолщенной костью несколько истончена и натянута. Поражение ветви нижней челюсти обусловлено значительным уплотнением жевательной мышцы на стороне поражения и утолщением кости. В хронической стадии остеомиелита происходит дальнейшее заживление операционных ран. На месте их остаются свищевые ходы, идущие до кости, из которых выделялся гной, выбухают пышные легкокровоточащие грануляции. Ряд свищей рубцуется и втягивается внутрь. Лимфатические узлы уменьшаются в размерах, становятся плотными, менее болезненными при пальпации. При поражении угла и ветви нижней челюсти открывание рта ограничено. В полости рта слизистая оболочка, покрывающая альвеолярный отросток и тело челюсти, рыхлая, гиперемированная или синюшная, часто утолщенная. Из свищевых ходов на месте вскрытия поднадкостничных очагов или самопроизвольно вскрывшихся гнойников выделяется густой гной и выбухают грануляции. Подвижность зубов в области пораженной кости увеличивается. В хронической стадии остеомиелита наблюдаются отдельные обострения. Они характеризуются ухудшением общего состояния и самочувствия, подъемом температуры тела. В одних случаях задержка гноя ведет к открытию свищевого хода, и через него экссудат изливается наружу, в других - инфекция может распространяться в области головы и шеи, где образуется абсцесс или флегмона. В последние два десятилетия значительно увеличилось число атипичных форм хронического остеомиелита челюсти, когда в патологическом процессе продуктивные реакции преобладают над некротическими. Поражаются преимущественно нижняя челюсть, ее тело, угол и ветвь. Чаще всего наблюдается так называемая гнездная форма остеомиелита челюсти, когда расплавление костного вещества происходит диффузно с образованием отдельных мелких очагов резорбции, в которых заключены небольшие участки некротизированной кости, часто подвергающиеся рассасыванию. Клиническое течение этой формы остеомиелита длительное, сопровождающееся обострениями. Клинически можно отметить утолщение участка нижней челюсти. Мягкие ткани над челюстью не спаяны и часто атрофичны. На месте бывших свищевых ходов наблюдаются рубцовые изменения и спаянность этих тканей с прилегающей костью, утолщение мышц, прикрепляющихся к нижней челюсти. В полости рта пальпируется периостальное утолщение альвеолярного отростка. Зубы остаются интактными. У ряда больных длительное течение остеомиелита челюсти не сопровождается образованием свищей. Эндостальное и периостальное новообразование кости бывает выражено весьма значительно. Многие авторы трактуют это проявление как продуктивную, гиперпластическую или гиперостозную форму хронического остеомиелита нижней челюсти. Бывает и первично-хроническое течение болезни, когда острый период заболевания не выделяется, а в анамнезе есть указание только на воспалительные явления в области зуба. Заболевание наблюдается чаще у молодых людей. В зависимости от общего состояния больных, их возраста, иммунной реактивности, а также особенностей омертвевших участков челюсти секвестрация протекает в различные сроки. Так, у лиц молодого возраста тонкие, пористые наружные стенки альвеол верхних зубов отделяются уже через 3-4 недель. Секвестрация плотных, кортикальных участков тела нижней челюсти требует не менее 6-7 недель, а иногда и дольше - до 12-14 недель и более. Нередко мелкие секвестры, омываясь гноем, разрушаясь грануляциями, распадаются. Они могут подвергаться резорбции или выделяться с гноем через свищевые ходы. Имеется ряд особенностей отторжения секвестров челюстей. В области верхней челюсти часто происходит отторжение ограниченных участков кости и преимущественно альвеолярного отростка. Секвестры в области тела верхней челюсти отделяются в виде тонких пластинок. Иногда диффузное поражение верхней челюсти приводит к секвестрации ее тела вместе с участком нижнего края глазницы. На нижней челюсти ограниченные формы остеомиелита ведут к секвестрации стенок зубной альвеолы, небольших участков альвеолярного отростка или тела челюсти. Диффузный остеомиелит характеризуется секвестрацией больших участков тела, ветви нижней челюсти. Рентгенологическая картина хронического остеомиелита достаточно разнообразна. На рентгенограмме видны один или несколько очагов резорбции кости, чаще неправильной формы, в центре которых - тени секвестров, чаще небольших. Между отдельными участками некротизированной кости располагаются зоны неомертвевшей ткани (рис. 1). На рентгенограмме наряду с отделением секвестров видно новообразование костной ткани, из-за чего изменяются контуры челюсти - утолщается и становится неровным ее край. При длительном течении хронического остеомиелита в различных отделах челюсти образуются участки уплотнения костной ткани - очаги остеосклероза, дающие на рентгенограмме более интенсивную тень, чем нормальная кость. Отторжение омертвевших участков переднего отдела верхней челюсти иногда создают сообщение между полостью рта и носовой полостью. На рентгенограмме так называемой гнездной формы хронического остеомиелита нижней челюсти видны очаги деструкции в кости в области тела и ветви нижней челюсти, внутри которых располагается множество мелких секвестров.
Рис. 1. Хронический остеомиелит тела и ветви нижней челюсти. Виден обширный участок просветления, на фоне которого просматриваются изъеденные плотно участки (секвестры). В области основания челюсти видна полоска (более плотная) - тень секвестральной коробки. В дальнейшем большинство этих секвестров резорбируется, иногда инкапсулируется. В течение нескольких лет в толще нижней челюсти остаются округлые мелкие очаги с небольшими секвестрами или без них, но выполненные грануляциями. С годами процессы склерозирования становятся более выраженными и видно чередование очагов деструкции кости с очагами остеосклероза. Выраженность продуктивных изменений при хроническом остеомиелите нижней челюсти на рентгенограмме характеризуется эндостальной и периостальной перестройкой костной ткани. Отмечаются нечеткость губчатого строения, значительная его плотность, склероз кости. С трудом удается отметить небольшие очаги разрежения костной ткани. Образовавшаяся секвестральная капсула через некоторое время становится достаточно устойчивой и выдерживает значительную нагрузку. Однако у больных ослабленных и старческого возраста из-за снижения процессов регенерации, особенно в случаях омертвения обширных участков нижней челюсти, достаточно мощной секвестральной капсулы не образуется. В хронической стадии одонтогенного остеомиелита челюсти при отторжении омертвевших участков кости происходит дальнейшая нормализация картины крови: повышается уровень гемоглобина, количество эритроцитов, снижается число лейкоцитов. СОЭ нормализуется значительно позднее. Хронический одонтогенный остеомиелит челюсти дифференцируют от специфических поражений челюстей (актиномикоз, туберкулез, сифилис), доброкачественных и злокачественных опухолей. Заболевание кости при актиномикозе может быть первичным и вторичным. Вторичные поражения кости возникают в результате распространения специфической инфекции со стороны инфильтрованных около челюстных мягких тканей. Инфильтрат обычно плотный. Впоследствии образуются множественные свищи с крошковатым гноем. Значительно труднее отличать от остеомиелита, особенно его гиперпластической формы, первичный актиномикоз челюстей. Кость при актиномикозе вздута, имеет вид плотной веретенообразной опухоли, внутри которой выявляются кистовидные пространства. Для туберкулезного поражения кости характерны медленное течение (месяцы, годы), резкая болезненность, выраженный лимфаденит. В патологический процесс вовлекаются другие кости лица, образуются втянутые рубцы. Сифилис челюстей возникает в результате гуммозного поражения кости или надкостницы. В случаях перехода процесса с мягких тканей на челюсть диагностика не представляет трудностей. Чаще при сифилисе поражаются кости носа, центральная часть небных отростков верхней челюсти, альвеолярный отросток в области передних зубов. Для сифилитического поражения костей характерно образования очагов размягчения (некротическая форма) и оссифицирующего периостита (гиперпластическая форма). После отторжения секвестра на твердом небе возникает сообщение между полостью рта и полостью носа или верхнечелюстным синусом. В результате секвестрации перегородки носа и носовых костей образуется характерная деформация - седловидный нос. При дифференциальной диагностике специфических поражений кости решающее значение придается лабораторным исследованиям. Хронический остеомиелит челюсти следует дифференцировать от доброкачественных опухолей и опухолеподобных заболеваний (нагноившаяся одонтогенная киста, остеокластома, остеоид-остеома и т.д.), а также злокачественных новообразований. Рост доброкачественных и злокачественных опухолей обычно безболезненный, не сопровождается острыми воспалительными явлениями, симптомами гнойно-резорбтивной лихорадки, особенно в начале заболевания. Для новообразований не характерно периодическое увеличение или уменьшение его объема. Исключением является саркома Юинга, исходящая из ретикулярной ткани костного мозга. Эта опухоль имеет симптомы, сходные с таковыми при остеомиелите (повышение температуры тела, отек мягких тканей, иногда гиперемия кожи). Саркома Юинга вначале развивается медленно, затем быстро прогрессирует. Для опухоли, в отличие от остеомиелита, не характерны острое, подострое и хроническое течение, образование секвестров. Важную роль в дифференциальной диагностике хронического остеомиелита челюсти отводится рентгенографии, томографии, цитологическому исследованию, а при необходимости биопсию. Осложнения при одонтогенном остеомиелите челюстей появляющиеся в подострой и хронической стадиях является следствием не обратимых изменений со стороны тканей челюстно-лицевой области и жизненно важных органов и систем. К ним относят общий амилоидоз, проявляющийся чаще всего нарушением функции почек, абсцесс головного мозга, патологический перелом и образование ложного сустава нижней челюсти, деформация костей лица, анкилоз височно-нижнечелюстного сустава (чаще у детей). Дата добавления: 2015-12-15 | Просмотры: 694 | Нарушение авторских прав |