|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
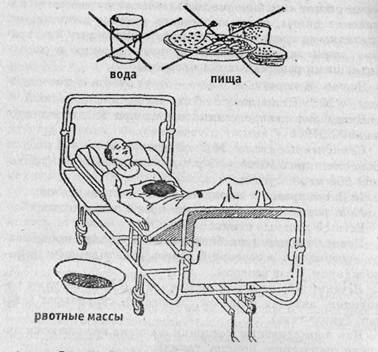
Сестринский процесс при язвенной болезни желудка и двенадцатиперстной кишкиЯзвенная болезнь (ЯБ) желудка и 12-перстной кишки является одним из самых распространенных заболеваний среди взрослого населения. На учете состоят более 3 млн человек. Язвенная болезнь — хроническое, рецидивирующее заболевание, в основе которого лежит воспаление слизистой оболочки желудка и 12-перстной кишки и образование язв, в большинстве случаев вызванных хеликобактерией пилорической (НР). По локализации выделяют язву (язвенную болезнь) желудка и язву 12-перстной кишки; По морфологическому субстрату — язва острая, рубцующаяся, хроническая, постязвенная деформация (рубец). По фазе течения — обострение и ремиссия. Этиология язвенной болезни полностью не изучена. Однако данные многочисленных клинических и экспериментальных исследований позволяют представить себе процесс развития этого заболевания. К местным факторам, способствующим развитию заболевания, относятся высокая протеолитическая активность желудочного сока, низкая устойчивость слизистого барьера внутренней стенки желудка к переваривающему действию желудочного сока. К возникновению язвенной болезни могут приводить не только сильные отрицательные эмоции (гнев, испуг), но и мелкие повседневные раздражения как объективного (нервозная обстановка на работе, в семье), так и субъективного (постоянное ипохондрическое настроение, вспыльчивость) характера. Длительное тревожное состояние, настороженность, ожидание неприятностей — наиболее часто встречающиеся в повседневной жизни эмоциональные напряжения. Способствовать развитию язвенной болезни может курение, так как никотин приводит к спазму кровеносных сосудов и нарушению кровоснабжения желудка, особенно вредно курить натощак. Злоупотребление алкоголем, систематическое употребление грубой и раздражающей слизистую оболочку желудка пищи (слишком острые пищевые приправы — перец, уксус, горчица, хрен) также способствуют развитию язвенной болезни. Гастриты, ассоциированные сНР, играют значительную роль в развитии язвенной болезни. Не исключено влияние и некоторых других факторов. Существуют сезонные обострения язвенной болезни желудка и двенадцатиперстной кишки весной и осенью, что может быть связано со значительными перепадами температуры воздуха и атмосферного давления. Возникновение язвенной болезни иногда связывают с приемом некоторых медикаментов (аспирин, бутадион, гормоны). Способствующие факторы: наследственная склонность, наличие 0 (I) группы крови, генетически обусловленное увеличение обкладочных клеток и гиперпродукция соляной кислоты, В развитии язвенной болезни играет роль преобладание факторов агрессии над факторами защиты слизистой оболочки желудка и 12-перстной кишки. К факторам защиты относят кровоток через слизистую оболочку, секрецию слизи и панкреатического сока, регенерацию покровного эпителия и др. Факторы агрессии: соляная кислота, пепсин, желчные кислоты. В образовании язвы имеют значение нарушение равновесия процессов возбуждения и торможения в коре головного мозга, дисфункция гипоталамуса, вегетативной нервной системы, эндокринной системы, инфицирование НР. Патанатомически язва бывает простая и каллезная (с утолщением краев и воспалительно-рубцовыми изменениями). Она может проникать в соседний орган и тогда носит название пенетрирующей. Если язва открывается непосредственно в брюшную полость, она носит название перфоративной. Чаще всего язва локализуется на малой кривизне желудка или в луковице 12-перстной кишки. Язва — патологический очаг, поддерживающий развитие и углубление болезни в целом и дистрофических изменений в слизистой оболочке гастродуоденальной зоны, способствует хроническому течению болезни и вовлечению в патологический процесс других органов и физиологических систем. Клиническая картина. В большинстве случаев клинические особенности язвенной болезни весьма характерны. Механизм развития язвенной болезни как желудка, так и двенадцатиперстной кишки, одинаков. Клиническая картина может быть несколько различна. При язвенной болезни желудка боль в надчревье возникает значительно быстрее (через 30—60 мин.) после приема пищи, чем при язвенной болезни двенадцатиперстной кишки (1— 1,5 часа). Язвенная болезнь желудка, как правило, протекает более вяло. Это выражается в менее яркой симптоматике, а также в большей склонности к различным осложнениям процесса. Боль при пальпации живота незначительна. Симптомы язвенной болезни многообразны. В типичных случаях боль является основным симптомом. Она локализуется в эпигастрии или правом подреберье (пилоро-дуоденальная зона), характеризуется периодичностью (связь с приемом пищи), может возникать рано (1—1,5 ч после еды) или поздно (2—3 ч) в зависимости от локализации язвы. Поздние боли стихают после приема пищи (стакан молока, сухарь). Усиливаются боли во второй половине дня и в осенне-зимние и весенние месяцы (сезонность боли). Периоды болей сменяются безболевыми периодами, которые могут длиться от нескольких месяцев до нескольких лет. У некоторых пациентов болевой синдром отсутствует. Это скрыто протекающие («немые») язвы, которые клинически проявляются осложнениями. Изжога — ранний симптом язвенной болезни. Она предшествует или сочетается с болью. Возможна поздняя (ночная, голодная) изжога. Отрыжка, тошнота, рвота — редкие симптомы. Они чаще встречаются при субкардиальной локализации язвы. Запоры — частый спутник болезни. Аппетит у пациентов с язвенной болезнью обычно сохранен, иногда даже повышен и бывает снижен только при обострении. При объективном обследовании выявляются симптомы расстройства вегетативной нервной системы: цианоз кистей, влажность ладоней, потливость, красный или белый дермографизм, температурная асимметрия, одиночные эрозии на языке и др. Язык обычно обложен белым налетом. При пальпации и перкуссии — ограниченная болезненность в подложечной области. Течение болезни. У женщин болезнь протекает более благоприятно. У лиц юношеского и молодого возраста — на фоне гастродуоденита и имеет яркую симптоматику. В пожилом возрасте — малосимптомное течение. По характеру течения различают легкую, средней тяжести и тяжелую форму язвы. Осложнения. Желудочно-кишечное кровотечение — симптомы: рвота содержимым цвета кофейной гущи, мелена или слабость, жажда, бледность, тахикардия, снижение АД — при профузном кровотечении. Перфорация (прободение) язвы в брюшную полость («кинжальная» острая боль, шок, напряжение мышц живота — доскообразный живот). Пенетрация (проникновение) язвы в соседний орган (поджелудочную железу) — присоединение симптомов поражения этого органа. Стеноз привратника, или пилоростеноз. Сущность этого осложнения заключается в том, что язва в узкой выходной части желудка (привратнике) заживает рубцом, этот участок суживается и пища проходит через него с большим трудом. Полость желудка расширяется, пища застаивается, возникает брожение и усиленное газообразование. Желудок растягивается до такой степени, что заметно увеличивается верхняя часть живота. В рвотных массах видны остатки пищи, съеденной накануне. Из-за недостаточного переваривания пищи и неполного всасывания наступает общее истощение организма, человек худеет, слабеет, кожа становится сухой, что является одним из признаков обезвоживания организма. Пациент подавлен, Теряет работоспособность. К осложнениям относятся вегетативно-сосудистая дистония, спастическая дискинезия кишечника, часто сопровождающаяся запорами, поражениями гепатобилиарной системы (дискинезия желчного пузыря, хронический холецистит, жировой гепатоз) и поджелудочной железы (реактивный панкреатит). Злокачественная трансформация язвы — перерождение каллезной язвы в рак (постоянный характер боли, извращение и снижение аппетита, похудание, бледность кожи). Рентгенологический признак язвы — симптом «ниши» (плюс тень к тени желудка). Иногда ниша выявляется не на контуре исследуемого органа, а на рельефе слизистой оболочки в виде контрастного пятна, в котором задерживается некоторое количество контрастного вещества после прохождения его основной части в более дистальные отделы кишечника. Даже при самом тщательном рентгенологическом исследовании язвенная ниша обнаруживается только у 80—85 % больных во время обострения болезни. Гастрофиброскопия позволяет выявить язву, установить ее размеры, степень рубцевания, отдифференцировать пептическую язву желудка, в том числе с помощью прицельной биопсии, от раковой, проследить процесс заживления вплоть до полного рубцевания язвы. При диагностике язвенной болезни важно систематически (каждые 2—4 дня в период обострения) исследовать кал на скрытую кровь. С помощью бензидиновой пробы (реакция Грегерсена) выявляется даже незначительное кровотечение. В настоящее время для диагностических целей применяют деритонеоскопию (лапароскопия) — осмотр органов брюшной полости с помощью лапароскопа. Л е ч е н и е. Необходимо проводить комплексное и строго индивидуальное лечение язвенной болезни, то есть сочетать назначенные медикаменты с диетой, физиотерапией и другими методами лечения. Лечение язвенной болезни строится прежде всего на рациональной организации труда и быта пациента. В короткие периоды обострения он находится в стационаре, а во время длительных ремиссий продолжает работать и лечиться амбулаторно. Для лечения язвенной болезни применяется большой комплекс лекарственных препаратов, которые нормализуют функцию пищеварительных желез, устраняют боль. Лекарственная терапия. Консервативное лечение проводится при неосложненной ЯБ. Все выявленные случаи ЯБ лечатся в стационаре в течение 7—10 дней, а затем долечиваются амбулаторно. Консервативная терапия предусматривает ограничение двигательной активности, назначение диеты, медикаментозное лечение антацидами, седативными средствами; бактериостатическими препаратами, нормализующими желудочную секрецию и стимулирующими репараптивные процессы. Диета. В первую неделю — диета № 1а, в последующем — № 1. Пища должна быть витаминизированный. Назначают лекарственные схемы при ЯБ, ассоциированной с НР. Семидневные схемы. № 1: омепразол 20 мг — 2 р в д.+ кларитомицин 250 мг — 2 р в д. + метронидазол (трихопол) 500 мг — 2 р в д. № 2: омепразол + амоксициллин + метронидазол № 3: ранитидин + кларитромицин + метронидазол Есть 10-дневные схемы. После окончания комбинированной терапии продолжают лечение еще в течение 5 недель ранитидином или фамотидином 1 раз вечером. Лечение ЯБ, не ассоциированной с НР. Назначают ранитидин, антацид (маалокс, ремагель), сукральфат (вентер, сукрат-гель). Для нормализации моторики желудка назначаются церукал, папаверин, но-шпа, галидор. Эффективность лечения контролируется эндоскопически. Лечение при осложнениях. При кровотечении запрещается прием пищи, воды, лекарств внутрь, накладывают пузырь со льдом на живот. Внутривенно вводится 10 мл 10% раствора кальция хлорида, 1 мл 1% раствора викасола или 2 мл 12,5% раствора этамзилата. Пациент доставляется в хирургическое отделение (см. рисунок 38). При перфорации — если АД низкое, вводится 2 мл кордиамина в/м или 1 мл 1% раствора мезатона. Обезболивание не проводится. Пациент экстренно госпитализируется в хирургическое отделение. При пенетрации и стенозе привратника — пациенты направляются к хирургу для решения вопроса об оперативном лечении. При малигнизации язвы — пациенты направляются к онкологу.
Рис. 38. Помощь при желудочном кровотечении После периода обострения ЯБ показано санаторно-курортное лечение. Организуя сестринский уход при гастритах и язвенной болезни, медсестра должна помнить о возможных проблемах пациента: боль, изжога, отрыжка, рвота, дефицит знаний о болезни - потенциальная угроза здоровью, трудности в принятии изменений в диете, отказ от приема пищи из-за тошноты и рвоты, риск аспирации рвотными массами, вздутие живота и др. Действия медсестры по уходу организуются в соответствии с принципами моделей Д. Орэм (организация и обучение пациента самоуходу), В. Хендерсон (участие пациента во всех этапах сестринского процесса) и Д. Ален («здоровье через развитие» путем взаимодействия медсестры, пациента и его семьи). Профилактика. Первичная профилактика включает в себя рациональное питание с раннего детства, организацию труда и отдыха, борьбу с табакокурением, создание благоприятного психологического микроклимата в семье, на производстве, борьбу с алкоголизмом, здоровый образ жизни, занятия физкультурой и спортом. Вторичная профилактика. Для предупреждения обострений и осложнений рекомендуется 2 типа профилактического лечения: 1) непрерывная (в течение нескольких месяцев, лет) поддерживающая терапия антисекреторным препаратом в половинной дозе (фамотидин, квамател и др.) ежедневно вечером; 2) профилактическая терапия «по требованию»: при появлении симптомов обострения язвенной болезни рекомендуют прием одного из антисекреторных препаратов (ранитидин, фамотидин, омепразол) в полной суточной дозе в течение 2—3 дней, затем в половинной дозе — 2 месяца. Диспансерное наблюдение проводится в течение 5 лет после обострения. Периодически производят ФГДС, рентгеноскопию. Направляют на санаторное или стационарное (по показаниям) лечение. Пациент считается выздоровевшим и снимается с учета при отсутствии рецидивов болезни в течение 5 лет.
Дата добавления: 2014-12-12 | Просмотры: 5898 | Нарушение авторских прав |