|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
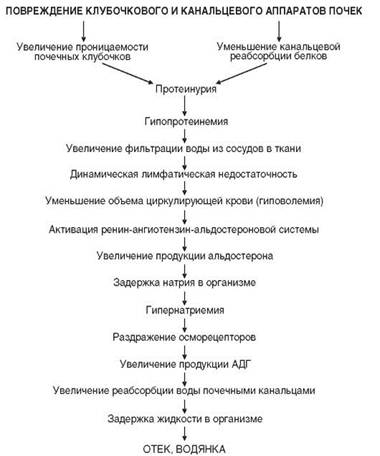
Общие синдромы при заболеваниях почекПочечные артериальные гипертензии условно подразделяют на 2 группы: ренопаренхиматозные и реноваскулярные. Ренопаренхиматозная АГ (ренопривная, от лат. ren – почка, privo – лишать чего-либо), вызванная врождённым или приобретённым заболеванием почек (гломерулонефрит, диабетическая нефропатия, пиелонефрит, опухоль, травма и др.). Патогенез: уменьшение массы паренхимы почек, вырабатывающей БАВ с гипотензивным действием (простагландины группы E, брадикинин и каллидин). Реноваскулярная АГ (вазоренальная) вызвана ишемией почки (или почек) вследствие окклюзии почечных артерий, в результате активируется секреция ренина в юкстагломерулярном аппарате почек (активация РААС): ренин → энзиматическое расщепление ангиотензиногена → образуется ангиотензин-I, который под влиянием ангиотензинпревращающего фермента → переходит в ангиотензин-II → повышается тонус артерий. Кроме того, ангиотензин II вызывает ↑ секреции альдостерона → ↑ реабсорбция ионов Na+ в почках → ↑ осмолярности плазмы крови → ↑ секреции АДГ → ↑ ОЦК, ↑ АД. Почечная анемия. Патогенез: угнетение эритропоэза вследствие недостаточного образования эритропоэтина в почках. Определенную роль играют гематурия, угнетение деятельности костного мозга продуктами азотистого обмена, потеря трансферрина с мочой при значительной протеинурии. Тромбогеморрагический синдром. Факторами, ответственными за состояние гиперкоагуляции при нефротическом синдроме, являются повышение содержания прокоагулянтов – фибриногена и плазменных ф.V и ф.VIII, снижение содержания антикоагулянта антитромбина III, снижение активности фибринолитической системы (↓содержания плазминогена); кроме того, происходит ↑ количества тромбоцитов. В терминальной стадии ХПН развивается гипокоагуляция с геморрагическим синдромом Причины: дефицит факторов свёртывания крови, тромбоцитопения, нарушение агрегационно-адгезивной способности тромбоцитов (из-за адсорбции на поверхности Тр уремических токсинов), ломкость капилляров, активация фибринолиза, повышение уровня плазменных антикоагулянтов (гепаринов) как следствия избыточной продукции гепарина тучными клетками, нарушения выведения гепарина пораженными почками, замедления инактивации гепарина гепариназой почек. Отёчный синдром. Характерной локализацией почечных отеков являются веки, лицо, при прогрессировании развивается отечность всего тела (анасарка), скопление жидкости в серозных полостях (асцит, гидроторакс, гидроперикардиум и др.). Нефротический отёк (при нефротическом синдроме).Ведущее звено в формировании отека принадлежит резкому уменьшению содержания белков плазмы крови – гипопротеинемии. Это обусловлено потерей белков плазмы крови с мочой (главным образом альбуминов). Протеинурия связана с повышением проницаемости почечных клубочков для белков и нарушением реабсорбции белков в почечных канальцах. Данный отек по патогенезу называется онкотическим (см. рис). Нефритический отёк (гломерулонефрит).В патогенезе отеков при хроническом гломерулонефрите большое значение имеет: • ↓ клубочковой фильтрации → ведёт к задержке воды и солей в организме → ↑ОЦК. • нарушением внутрипочечной гемодинамики с включением РААС, активной задержки электролитов и воды (↑ секреции альдостерона, АДГ) → ↑ОЦК. • ↑ ОЦК → ↑ гидростатического давления крови→ ↑ фильтрационного давления → выход жидкости из кровеносного русла в ткани. • ↑ проницаемостиобширной части капиллярной системы организма («генерализованный капиллярит»)→ гипопротеинемия → выход жидкости из кровеносного русла в ткани.
Рис.Патогенетические факторы в развитии отёков при нефротическом синдроме Дата добавления: 2014-09-07 | Просмотры: 934 | Нарушение авторских прав |