|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
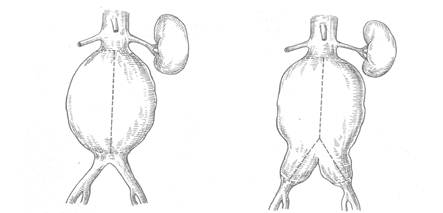
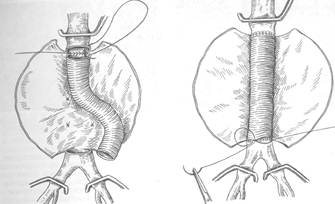
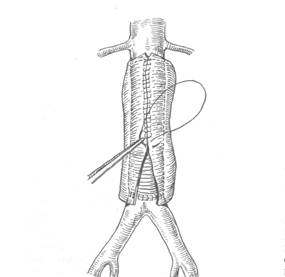
Техника резекции аневризмы инфраренального отдела аорты с внутримешковым протезированиемПосле полной срединной лапаротомии рассекают задний листок брюшины и связку Трейтца. Тонкую и двенадцатиперстную кишку отводят вправо и вверх. Первоначально выделяют аорту проксимальнее аневризмы, при этом освобождают только переднюю и боковые ее стенки. Аналогично мобилизуют терминальный отдел аорты или подвздошные артерии. Если выделению аорты и наложению проксимального зажима мешает обычно распластанная на аневризматическом мешке левая почечная вена, она должна быть выделена на протяжении и отведена, в крайнем случае временно пересечена. После внутривенного введения 5000 ЕД гепарина аорта тотчас выше шейки аневризмы медленно под контролем артериального давления пережимается. На нижнюю брыжеечную артерию накладывают зажим. После пережатия подвздошных артерий аневризматический мешок продольно по передней стенке широко вскрывают, удаляют тромботическую чашу и изнутри прошивают устья функционирующих поясничных артерий. У проксимального конца разреза боковые стенки аорты поперечно рассекают, создавая конфигурацию в форме буквы "Т" (рис. 8). Заднюю стенку аорты не пересекают. В зависимости от протяженности аневризмы аналогично рассекают терминальный отдел аорты или общие подвздошные артерии. Сохранение непересеченных задних стенок аорты и подвздошных артерий позволяет избежать случайного ранения подвздошных вен и укрепить заднюю полуокружность анастомоза. Линейный или (при поражении подвздошных артерий) бифуркационный протез анастомозируют с аортой изнутри полости аневризмы непрерывным обвивным швом монофиламентной нитью 3/0 (рис. 9). При поражении подвздошных артерий бранши протеза выводят на бедра и анастомозируют с предварительно выделенными бедренными артериями по типу "конец в бок". При сохраненной проходимости но плохом ретроградном кровотоке в нижней брыжеечной артерии ее имплантируют в протез площадке из стенки аорты, при необходимости в сочетании с эндартерэктомией. После пуска кровотока по нижней брыжеечной артерии стенки аневризматического мешка частично иссекают и сшивают над протезом для изоляции его от кишечника (рис. 10). Забрюшинное пространство дренируют через контрапертуру. Данная методика является общепринятой, она значительно уменьшает продолжительность и травматичность операции, снижает риск повреждения смежных органов и сосудов. Одним из новых методов лечения аневризм брюшной аорты является дистанционное эндоваскулярное протезирование пораженного сегмента аорты трансплантатом, вводимым через разрез бедренной или чаще подвздошной артерии и фиксируемым в области шейки и дистально от аневризматического мешка с помощью каркасных конструкций стентов. В целом подобные вмешательства обычно позволяют свести до минимума риск у тяжелых больных и получить хорошие результаты.
А Б Рис.8. Разрез передней стенки аневризматического мешка. А - разрез передней стенки аневризматического мешка, когда в аневризму не вовлекаются подвздошные артерии; Б - форма разреза при вовлечении в аневризму общих подвздошных артерий.
Рис. 9. Наложение анастомоза. А - наложение проксимального анастомоза. Б – наложение дистального анастомоза.
Рис. 10. Сшивание аневризматического мешка над аортальным протезом.
2.12.4. Возможные послеоперационные осложнения: - внутриполостное кровотечение; - динамическая кишечная непроходимость; - тромбоэмболические осложнения; - острая сердечно – легочная недостаточность 2.12.5. Неотложные состояния К осложненным аневризмам брюшной аорты относятся разрыв (неполный и полный) и тромбоз аневризматического мешка. Разрыв аневризмы наиболее частое и тяжелое осложнение данного заболевания и при отсутствии своевременной хирургической помощи сопровождавшееся стопроцентной летальностью. Выделение среди осложненных аневризм брюшной аорты форм с угрожающим или неполным разрыв имеет важное практическое значение, так как ранние, до развития массивного кровотечения, операции сопровождаются гораздо меньшей летальностью. Больные с подозрением на этот вид осложнения должны быть немедленно госпитализированы в ангиохирургическое отделение для экстренной операции. Неполный разрыв — это надрыв стенки аневризмы с образованием субадвентициальной гематомы, иногда с дистальной фенестрацией в области бифуркации. Неполный разрыв аневризмы с течением времени всегда становится полным, особенно при наличии артериальной гипертензии и является закономерным исходом, этого заболевания. Для разрыва аневризмы необходимы два главных условия: деструктивно-некротические изменения в стенке аневризматического мешка и гемодинамические нарушения (прогрессивно увеличивающееся боковое давление крови на его стенку). Клиническая картина осложненных аневризм брюшной аорты разнообразна и зависит от формы и локализации разрыва, но при всех вариантах основным клиническим признаком является болевой синдром. Предвестниками разрыва может быть усиление болей на фоне появления значительной болезненности и "вколоченности" аневризмы при пальпации. Обычно у больных с неполным разрывом аорты отмечаются резкие боли "морфинного" характера без коллапса и нарастающей анемии. Боль локализуется в середине живота, чаще слева, и иррадиирует в поясницу, паховую область и промежность. В брюшной полости определяется пульсирующее образование, над которым выслушивается систолический шум. Если больной наблюдался ранее, то можно отметить увеличение аневризмы и появление болезненности при ее пальпации. У большинства больных происходит прорыв аневризмы в забрюшинное пространство (65—85 %). На втором месте (26 %) стоит прорыв в двенадцатиперстную кишку, на третьем — в свободную брюшную полость (14—23 %) и наиболее редко — в нижнюю полую вену. Очень важно, что у большинства больных разрыв аневризмы брюшной аорты не приводит к моментальной смерти. Лишь 13 % из них погибают в течение первых 6 ч, 45 % живут до 24 ч, 36 % — от 1 до 6 дней, а 6 % — даже до 9 дней с момента разрыва. Длительность этого периода связана с локализацией разрыва и наличием артериальной гипертензии. Высокое артериальное давление способствует большей кровопотере и быстрой смерти больного. Наоборот, коллапс может быть положительным фактором, так как при низком артериальном давлении образовавшийся тромб в состоянии временно закрыть место разрыва и приостановить кровотечение. Клиническая симптоматика и течение разрыва аневризмы брюшной аорты в первую очередь зависят от локализации данного осложнения. Наиболее характерна триада симптомов: боль, пульсирующее образование в животе и гипотония. При прорыве аневризмы в забрюшинное пространство больные отмечают внезапное появление или усиление болей в животе, пояснице. Локализация и иррадиация боли зависят от распространения гематомы. Так, если образовавшаяся гематома распространяется книзу и достигает малого таза, то характерна иррадиация болей в паховую область, бедро, половые органы. При высоком расположении гематомы боли иррадиируют вверх, чаще в область сердца. Важным обстоятельством является то, что у большей части больных интенсивность болевого синдрома не соответствует объективным данным со стороны брюшной полости, которые выражены весьма умеренно. Перитониальные симптомы отсутствуют или слабоположительны, живот диффузно вздут, малоболезненный при пальпации. Это несоответствие объясняется, с одной стороны, небольшим (обычно около 200 мл) количеством крови в свободной брюшной полости, а с другой — значительной компрессией нервных стволов и сплетений в забрюшинном пространстве. Важным симптомом является обнаружение пульсирующего образования в брюшной полости, причем контуры аневризмы становятся нечеткими, а само ранее пальпировавшееся образование изменяется в размерах. Решающую роль в установлении диагноза разрыва аневризмы брюшной аорты играют признаки внутреннего кровотечения, выраженные в различной степени. У большинства больных синдром кровопотери выражен умеренно, так как кровотечение в забрюшинное пространство происходит сравнительно медленно. Наиболее острые проявления кровопотери (коллапс, потеря сознания) наблюдаются лишь у 20 % больных. Прорыв аневризмы в забрюшинное пространство нередко протекает в два этапа: вначале небольшой разрыв обычно левой заднебоковой стенки аневризмы тампонируется сгустками крови на фоне развившейся гипотензии. Окончательный разрыв со смертельным кровотечением может наступить через различные промежутки времени. Поздними признаками состоявшегося кровотечения могут быть обширные кровоизлияния в боковых отделах живота, в паху, на бедрах. Важно подчеркнуть, что у большинства больных с разрывом аневризмы брюшной аорты установить правильный диагноз можно на основании обычных клинических данных: у 80 % из них имеются боли в животе и пояснице, коллапс, пульсирующее образование в брюшной полости; в 65 % случаев наблюдается быстрое увеличение размеров образования; у 70 % больных имеется анемия. При внутрибрюшном разрыве, когда быстро развиваются симптомы острого кровотечения, у всех больных наблюдаются острые боли в животе, тошнота, рвота, тяжелый коллапс. Обращают на себя внимание резкая бледность больного, холодный пот. Пульс частый, нитевидный, артериальное давление низкое. Живот вздут, резко болезненный во всех отделах, выражены симптомы раздражения брюшины. В брюшной полости выявляется свободная жидкость. Вследствие гипотонии обычно наблюдается олигурия или анурия. Прорыв аневризмы в органы желудочно-кишечного тракта чаще всего происходит в двенадцатиперстной кишке. Основной симптом разрыва — острая внезапная боль в животе, обычно в эпи- или мезогастральной области. Выражены признаки профузного желудочно-кишечного кровотечения: внезапный коллапс, кровавая рвота. Более поздними симптомами являются дегтеобразный cтул, анемия. При осмотре больного, как правило, обнаруживается болезненное пульсирующее образование брюшной полости с шумовой симптоматикой над ним. У большинства больных с аорто-кишечными свищами первое кровотечение не бывает смертельным и половина из них живет более суток. При прорыве аневризмы в нижнюю полую вену характерны жалобы на одышку, сердцебиение, отеки нижних конечностей, боли в нижней половине живота и пульсирующее образование в нем. Быстро нарастает сердечная недостаточность по правожелудочковому типу с увеличен печени и отеками на ногах. Патогномоничным симптомом является внезапное появление грубого систолодиастолического шума, который проводится по току венозной крови, и дрожания по типу "кошачьего мурлыканья". Указанные симптомы неуклонно прогрессируют, приводя к тяжелой сердечной недостаточности и смерти, больных через несколько дней с момента появления первых симптомов. Расслаивающая аневризма брюшной аорты в абсолютном большинстве случаев является продолжением слоения грудного отдела аорты, возникновению расслаивающей аневризмы способствует артериальная гипертензия. В течении данного осложнения принято выделять два периода. Первый соответствует разрыву интимы и образованию интрамуральной гематомы с диссекцией стенки аорты на том или ином протяжении. Внезапно появляются сильнейшие в животе и пояснице, сопровождающиеся тошнотой, рвотой. Развивается коллапс. Живот вначале мягкий, без признаков раздражения брюшины, в дальнейшем появляются вздутие и болезненность при пальци. Этот период длится от нескольких минут до нескольких часов. Второй период наступает в момент разрыва наружной стенки аневризмы с массивным кровотечением, обычно фатальным. В ряде случаев при расслоении брюшной аорты вследствие сдавления устий почечных и висцеральных артерий развивается клиника острой ишемии органов желудочно-кишечного тракта, вазоренальной гипертензии. Вследствие выключения из кровообращения поясничных и корешковых артерий возможны неврологические нарушения с расстройством функции органов таза и нижних конечностей (параплегия). В момент разрыва больные отмечают усиление болей в животе, пояснице, паховой области. Быстро нарастают симптомы внутреннего кровотечения с коллапсом. Прогрессируют слабость, одышка, удушье. Брюшная стенка напряжена, болезненна при пальпации. В брюшной полости определяется пульсирующее образование. По времени между первым и вторым этапом многие авторы выделяют острую и хроническую формы этого осложнения. Хроническое течение расслоения аорты наблюдается у 10—20 % больных. Дата добавления: 2014-05-22 | Просмотры: 1320 | Нарушение авторских прав |