|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Клінічні симптоми. Об'єктивне обстеження дає інформацію тільки в період загострення захворювань, синдромів і симптомів
Об'єктивне обстеження дає інформацію тільки в період загострення захворювань, синдромів і симптомів, пов'язаних із вживанням харчових алергенів. Рідкісне волосся і поява пушковых волосся на спині свідчать про тривале голодування. При зниженні кількості білків крові (гіпопротеїнемії) спостерігаються набряки. Клінічні прояви харчової алергії різноманітні і можуть проявлятися ізольованим ураженням окремих органів або важкою загальною (генералізованою) анафілактичною реакцією. Найчастіше зустрічаються шкірні прояв харчової алергії: висипання, що зудять, гостра кропив'янка, алергічний (ангіоневротичний) набряк, атопічний дерматит. З боку шлунково-кишкового тракту можуть з'являтися нудота, блювота, переймоподібні болі в животі, розлад стільця (діарея). При шлунково-кишкових порушеннях, якщо вага і ріст не відповідають нормі, незважаючи на правильне харчування, слід виключити синдром порушеного всмоктування. Клінічним проявом цього синдрому, особливо у дітей молодшого віку, являються роздутий живіт, атрофія м'язів, можливе збільшення розмірів печінки (гепатомегалія), обумовлена жировою дистрофією печінки. Можуть спостерігатися еозинофілія і эозинофильная інфільтрація слизової оболонки ШКТ. Алергічний гастроентерит (чи алергічна эозинофильная гастроентеропатія) в 50% випадків пов'язаний з алергією на коров'яче молоко, сою. Це захворювання може супроводжуватися затримкою росту, схудненням, периферичними набряками, железодефицит-ной анемією, підвищенням кількості еозинофілів в периферичній крові, позитивною реакцією на кров в калі. Описані випадки непрохідності з перфорацією кишкової стінки, эозинофильного поразки очеревини з розвитком вираженого асциту. Эозинофильная гастроентеропатія досить часто зустрічається в дитячому віці. У 50% дорослих хворих з алергічним (эозинофильным) гастроентеритом захворювання супроводить бронхіальна астма, алергічний риніт, підвищений рівень алергічних антитіл (загального IgE), визначається полівалентна харчова алергія, підтверджена позитивними результатами шкірних тестів. При харчовій алергії симптоми з боку серцево-судинної системи можуть проявлятися відчуттям нудоти, різкій слабкості, непритомністю, низькими показниками кров'яного тиску (гіпотонією), аритмією, прискореним серцебиттям (тахікардією). Очні симптоми характеризуються свербежем, сльозотечею, набряком, кон'юнктивітом. Характерними симптомами з боку нижніх дихальних шляхів є задишка, свистяче дихання, обструкція бронхів при спірометрії. Можуть спостерігатися клінічні симптоми з боку статевих органів — свербіж в піхві, свербіж мошонки, хворобливе скорочення матки. Порушення психічного статуса-страх, відчуття смерті. Анафілаксія (генералізовані алергічні реакції) може розпочатися з набряку гортані, ангионевро-тического набряку слизової порожнини рота з обструкцією, дихальних шляхів, бронхоспазму (задухи), різкого падіння артеріального тиску, анафілактичного шоку.
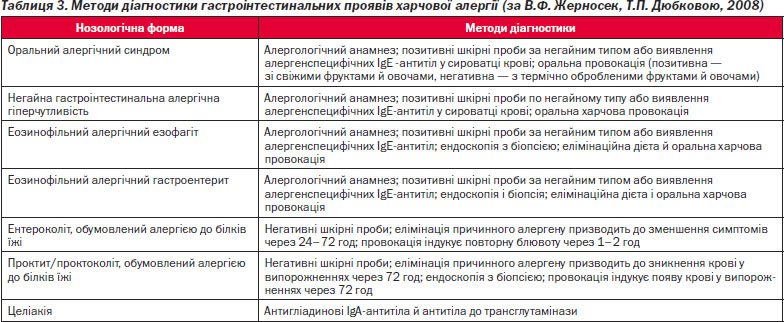
Діагностика
Діагностика гастроінтестинальних проявів харчової алергії передбачає наявність таких клінічних даних, що вказують на харчову алергію або непереносимість їжі: — негайна реакція з боку травного тракту після проковтування їжі (сверблячка в порожнині рота, набряк слизової оболонки, блювота, рідкий кал); — домішки слизу й крові в калі в дітей першого року життя; — синдром мальабсорбції або ентеропатія з утратою білків; — хронічна блювота, діарея або дисфагія; — затримка росту; — наявність симптомів ураження травного каналу у хворих з атопією (наприклад, у пацієнтів з атопічним дерматитом); — дитячі кишкові коліки, що погано піддаються лікуванню; — хронічний запор, резистентний до традиційної терапії. Ознаки можливої участі харчової алергії в розвитку захворювань травного каналу: — зв'язок характерних симптомів з прийомом певної їжі за часом; — виключення природжених аномалій, обмінних порушень, інфекційних й інших причин запалення; — еозинофілія периферичної крові (загальний клінічний аналіз); — повторення або відновлення симптомів при проковтуванні харчового продукту, що містить алергенні фракції (для даного пацієнта); — виявлення в крові алергенспецифічних харчових IgE при IgE-опосередкованих алергічних захворюваннях; — асоціація симптомів ураження органів травлення з атопічними захворюваннями іншої локалізації (атопічний дерматит, бронхіальна астма); — відсутність ефекту від загальноприйнятої терапії при анатомічних, функціональних, обмінних й інфекційних захворюваннях із залученням травного каналу; — зменшення або зникнення симптомів при елімінації причинного харчового продукту; — клінічна відповідь на лікування алергічного запалення (включаючи глюкокортикостероїди); — відповідність клінічних синдромів тому або іншому доведеному або передбачуваному імунному механізму; — відсутність інших пояснень клінічних проявів, схожих з алергічною реакцією. Імовірність постановки точного діагнозу вище при поєднанні декількох методів діагностики і збігу результатів лабораторних та інструментальних методів дослідження з клінічними даними. Лікування
Основні напрями лікування уражень травного каналу при харчовій алергії: — елімінаційні заходи; — протизапальна терапія; — антимедіаторна терапія; — симптоматична терапія з урахуванням локалізації ураження; — замісна ферментотерапія; — корекція вторинного дисбіозу кишечника. Елімінаційні заходи полягають у виключенні з раціону харчування дитини причинно-значущих харчових продуктів і перехресно-реагуючих продуктів із схожими антигенними детермінантами. Оральна харчова провокація доводить етіологічну значущість кожного харчового продукту, що містить алергенні фракції. Єдине протипоказання для харчової провокації — анафілаксія на підозрюваний продукт в анамнезі. Позитивні результати алергологічних шкірних проб або лабораторних методів дослідження за відсутності клінічних проявів харчової алергії не мають самостійної діагностичної цінності (можливість хибнопозитивних результатів). Раціональна дієтотерапія є основою лікування гастроінтестинальних проявів харчової алергії у дітей. Є думка, що при розвитку алергії на фоні грудного вигодовування з раціону харчування матері-годувальниці виключаються коров'яче молоко, куряче яйце, риба, горіхи дерев. При дефіциті грудного молока або його відсутності прикорм або штучне вигодовування дітей першого року життя проводять лікувальними високогідролізованими сумішами (повний гідроліз білків коров'ячого молока!) із заміною лактози на інші вуглеводи і включенням середньоланцюжкових тригліцеридів. Виключення лактози необхідне у зв'язку з частим поєднанням у дітей грудного віку алергії до білків коров'ячого молока з лактазною недостатністю. Часткова заміна довголанцюжкових тригліцеридів на середньоланцюжкові необхідна, враховуючи наявність у більшості дітей вторинної панкреатичної недостатності. При гастроінтестинальних проявах харчової алергії суміші на основі білка сої протипоказані. Згідно з останніми рекомендаціями Комітету із харчування ESPGHAN, здоровим дітям першого року життя прикорм рекомендується вводити не раніше 17-го і не пізніше 26-го тижня життя. При харчовій алергії прикорм вводять не раніше шести місяців життя. На першому році життя дітям з гастроінтестинальними проявами харчової алергії в раціон не вводять коров'яче молоко, сир, рибу, яйце, до трьох років протипоказані горіхи дерев. Дітям старшого віку призначається індивідуальна гіпоалергенна дієта з обов'язковим виключенням харчових продуктів, етіологічна значущість яких строго доведена харчовою провокацією. Тривалість елімінаційної дієти — не менше шести місяців. При високій чутливості до білків коров'ячого молока тривалість виключення даного продукту харчування з раціону дитини може становити 1–2 роки. У зв'язку з тим, що білок є пластичним матеріалом для організму, що росте, добова потреба в ньому задовольняється збільшенням кількості м'яса. Отже, будь-яка елімінаційна дієта в дитячому віці повинна передбачати заміну продукту, що виключається, іншим, добре переносимим і повноцінним за харчовою й енергетичною цінністю. Дефіцит макро- і мікронутрієнтів при харчовій алергії в дітей недопустимий, оскільки він збільшує наявні порушення й погіршує нутритивний статус, призводячи до затримки росту і нервово-психічного розвитку. Виключення коров'ячого молока з харчування дитини або матері-годувальниці вимагає додаткового введення в раціон кальцію і вітамінів групи B. У лікуванні гастроінтестинальних проявів харчової алергії антимедіаторна терапія дозволяє зменшити або усунути деякі симптоми хвороби. Для дітей віком до шести місяців використовуються антигістамінні препарати першого покоління: хлоропірамін і диметиндену малеат дозволені з першого місяця життя, прометазин — з двох місяців, хіфенадин — з трьох місяців. Починаючи з шести місяців можуть бути призначені препарати другого та третього поколінь (цетиризин, дезлоратадин) і кетотифен. У віці понад один рік арсенал антимедіаторних препаратів розширяється: з одного року — лоратадин, з шести років — фексофенадин, дезцетиризин, ебастин. Антигістамінні засоби першого покоління застосовуються 7–10 днів, при необхідності тривалого лікування їх чергують. Дезлоратадин, дезцетиризин, фексофенадин, ебастин можуть призначатися протягом одного місяця, якщо в цьому є необхідність. Цетиризин можна безперервно приймати протягом 2–6 міс. На тривалий період призначається також лоратадин. Фрібріс (дезлоратадин) — антигістамінний препарат третього покоління, перший активний метаболіт лоратадину, який в 4–15 разів активніший за свого попередника. Також дезлоратадин виявляє протиалергічну та протизапальну дію в результаті блокування виділення гістаміну з тучних клітин. Препарат пригнічує ланку цитотоксичних реакцій, на яких грунтується розвиток алергічного запалення: виділення прозапальних цитокінів (ІЛ-4, ІЛ-6, ІЛ-8, ІЛ-23), продукування супероксидного аніону, активованого поліморфноядерними нейтрофілами, адгезію та хемотаксис еозинофілів, експресію молекул адгезії, ІgЕ-залежне виділення гістаміну, простагландину D2 (ПГD2) та лейкотрієну С4 (ЛТС4). Фрібріс не проникає через гематоенцефалічний бар'єр, не викликає седативного ефекту, добре всмоктується після прийому всередину. Не викликає побічних дій з боку травного каналу. Не потребує специфічних застережень при прийомі пацієнтами з нирковою та печінковою недостатністю. Фрібріс має високий профіль безпечності, не викликає збільшення інтервалу QT та не має впливу на інші параметри серцевої провідності. Випускається в таблетках та сиропі, що містить виключно ареактогенні допоміжні речовини. Фрібріс призначають дорослим та дітям від 2 років (сироп). Застосування в дорослих — 1 табл. (5 мг) 1 раз на добу до 30 днів. Застосування у дітей від 2 до 5 років (сироп) — 1/2 мірної ложечки, від 6 до 11 років — 1 мірна ложечка, від 12 років — 2 мірних ложечки 1 раз на добу до 10 днів. Фрібріс — сучасний протиалергічний препарат, який швидко ліквідує симптоми алергічного процесу, забезпечує виражену клінічну ефективність та безпечність при лікуванні гострих та хронічних алергічних захворювань. Його застосування сприяє швидкому зникненню симптомів захворювання та підвищує якість життя пацієнтів. Протизапальна терапія передбачає застосування всередину препаратів кромогліцієвої кислоти. Проте при лікуванні ЕЕ кромоглікат натрію і кетотифен недостатньо ефективні. Відзначена позитивна динаміка ЕЕ на фоні прийому топічного кортикостероїду — флутиказону пропіонату, який звичайно використовується для корекції бронхіальної астми. На фоні його прийому у віковій дозі протягом 8 тижнів відзначається досягнення клінічної (до кінця першого тижня прийому) і морфологічної ремісії (істотно зменшується ступінь еозинофільної інфільтрації). Єдиним описаним ускладненням такої терапії був кандидоз стравоходу, що спостерігався при застосуванні флyтиказону в дозі 220 мг два рази на день. Топічні кортикостероїди з успіхом застосовуються і при інших еозинофільних ураженнях травного каналу в дітей з перших місяців життя. Зокрема, відзначена позитивна динаміка на фоні прийому будесоніду при деяких формах алергічного ентероколіту й проктоколіту. У ряді випадків при тяжких і рефрактерних формах харчової алергії виникає необхідність призначення системних кортикостероїдів і навіть імуносупресантів за життєвими показаннями. Liacouras застосовував метилпреднізолон у дозі 1,5 мг/кг в два прийоми протягом чотирьох тижнів. Після лікування в 19 з 20 пацієнтів відзначено значне клінічне й гістологічне поліпшення. Проте в дев'яти хворих симптоми з'явилися знов при терміні спостереження до одного року. У даний час активно вивчається застосування антицитокінових і антилейкотрієнових препаратів при деяких формах еозинофільного ураження органів травлення, у тому числі й при ЕЕ. Зокрема, в західних країнах активно вивчається ефективність інгібітору експресії рецептора лейкотрієну (cys-LT1) — препарату монтелукаст (montelukast). Він блокує дію лейкотрієну D4, який є специфічним еозинофільним хемоатрактантом. Показана ефективність монтелукасту як при еозинофільному езофагіті, так і при еозинофільному ентероколіті. Іншим агентом, що активно вивчається, є антиінтерлейкін-5 — препарат меполізумаб (mepolizumab). При проведенні відкритого клінічного випробування антиінтерлейкіну-5 у пацієнтів з ЕЕ показана істотна позитивна динаміка. На фоні прийому препарату меполізумаб відзначається зменшення периферичної та тканинної еозинофілії, зникають клінічна симптоматика й морфологічні зміни в стравоході. Подібні дослідження проводяться і при еозинофільному гастроентериті. Симптоматична терапія з урахуванням локалізації ураження полягає в застосуванні при гастроезофагеальному рефлюксі прокінетиків, антацидів і антисекреторних препаратів, при гастродуоденіті — антацидів і антисекреторних препаратів. За показаннями проводиться антихелікобактерна терапія. Абсолютним показанням до призначення замісної ферментотерапії при харчовій алергії є вторинна панкреатична недостатність. Замісна ферментотерапія може використовуватися в комплексній терапії уражень тонкого і товстого кишечника. Перевагу віддають ферментним препаратам, отриманим з підшлункової залози свиней. При алергії до білків коров'ячого молока ферментні препарати з підшлункової залози великої рогатої худоби протипоказані через можливу перехресну алергію. З метою відновлення нормального мікробіоценозу кишечника застосовуються лікарські засоби п'яти основних груп: біфідовмісні препарати; препарати лактобактерій; колівмісні засоби; препарати, що містять культури бактерій з антагоністичною активністю; комплекси пробіотиків і їх метаболітів. Необхідно пам'ятати, що лікарські засоби, що містять домішки середовища культивування, можуть викликати у дітей з гастроінтестинальними проявами харчової алергії загострення патологічного процесу, а препарати, до складу яких як наповнювач входить лактоза, можуть погіршувати симптоми вторинної лактазної недостатності. У зв'язку з цим перевага віддається лікарським засобам, які позбавлені вищеназваних домішок.
Дієтотерапія
На ринку України є досить широкий вибір гіпоалергенного харчування провідних світових фірм. До гідролізатів білків молочної сироватки з низьким ступенем гідролізу належать суміші: Хумана ГА-0 — спеціалізована суміш для недоношених та дітей з малою вагою, гіпотрофією та сімейною схильністю до алергії. Хумана ГА-1 і Хумана ГА-2 — гіпоантигенні продукти для дітей першого року життя з ризиком харчової алергії. Вони використовуються для вигодовування дітей першого року життя з груп ризику по атопії, дітей з легкими і середньотяжкими формами інтестинальної алергії, а також при целіакії, непереносимості фруктози і сахарози, хронічних порушеннях травлення на фоні різних соматичних захворювань. За необхідності Хумана ГА-1 призначається з перших днів життя, Хумана ГА-2 вводиться як гіпоантигенне харчування після 4-х місяців, з 6 місяців додають гіпоантигенний прикорм — Хумана ГА кашу, що містить 12 вітамінів, збагачена кальцієм, залізом і йодом. Хіпп ГА-1 і Хіпп ГА-2 використовуються як основне харчування для немовлят з підвищеним ризиком алергії. З перших днів до 4-х місяців призначається Хіпп ГА-1, а далі переходять на Хіпп ГА-2, який використовують до завершення першого року життя немовляти. Антигенні властивості протеїнів молочної сироватки зменшені за допомогою глибокого ферментативного гідролізу білка з наступною ультрафільтрацією. Суміш містить виключно рослинні жири у співвідношенні насичених і ненасичених жирних кислот 40/60. Комбінація вуглеводів (мальтодекстрин, лактоза, мальтоза і глюкоза) сприяє легкому засвоєнню суміші. Хіпп ГА збагачена залізом, йодом, містить таурин, холін, L-карнітин та інозіт, не містить глютен. У суміші немає сахарози. Енергетична цінність відповідає такій, що рекомендована для замінників жіночого молока. НАН ГА — гіпоалергенна суміш, у якій для зниження алергенності білків застосовано унікальний метод, що використовує ферментативний гідроліз у сполученні з м’якою тепловою обробкою. Це дозволяє знизити кількість епітопів, розбиває великі пептидні фракції на дрібніші, змінює третинну структуру білка. Протеїн у суміші виключно сироватковий і має амінокислотний профіль, близький до амінокислотного профілю материнського молока. Жировий компонент суміші містить омега-6 та омега-3 жирні кислоти. Линолева та a-линолева кислоти, представлені у відношенні 8:2,1, забезпечують адекватний синтез арахідонової та доксозагексонової кислот, необхідних для оптимального розвитку психомоторної та зорової функцій дитини. Вуглеводи представлені на 70 % лактозою та на 30 % — мальтодекстрином. Суміш містить всі вітаміни, мікроелементи та мінеральні речовини, необхідні новонародженим та дітям першого року життя. Вітамін D3 та максимально наближене до материнського молока співвідношення кальцію і фосфору забезпечують профілактику рахіту, мінералізацію кісток. Рівень йоду адаптований згідно з останніми рекомендаціями ВООЗ. Цинк та вітамін С забезпечують імунний захист, розвиток та зріст дитини, селен та вітамін Е — антиоксидантний захист, залізо — профілактику анемії. Гіпоалергенними є молочні продукти, вироблені на основі гідролізованих білків коров’ячого молока з високим ступенем гідролізу: · прегестіміл — гіпоалергенна лікувальна суміш, створена на основі повного гідролізату білків коров’ячого молока. Жировий компонент суміші містить середньоланцюгові тригліцериди, що легко засвоюються. Суміш використовують при тяжкій харчовій алергії, муковісцидозі, недостатності лактози та інших порушеннях травлення, які супроводжуються тривалою діареєю; · нутраміген — лікувальна суміш для немовлят і старших дітей, які мають тяжкі форми харчової алергії. Нутраміген спеціально створено для дітей з алергією на білки коров’ячого і материнського молока, сої, з непереносимістю лактози. Суміш адаптована і повністю збалансована за основними харчовими інгредієнтами, мінеральним і вітамінним складом. Вона забезпечує повноцінне харчування і розвиток дитини з народження до року життя і старше. Адаптовані суміші на основі ізоляту білка сої (Алсой, Соя-Семп, Нутрі-Соя, Прособі) призначаються як замінники коров’ячого молока дітям віком від 6 до 18 місяців. Термін використання соєвої суміші залежить від ступеня сенсибілізації і тяжкості клінічних проявів харчової алергії. Слід пам’ятати, що останнім часом збільшується число дітей, які сенсибілізуються до сої. Зазвичай ці суміші забезпечують високу харчову цінність при регулярному годуванні і мають широкі показання до застосування. Наприклад, Алсой рекомендують для харчування здорових дітей за умови відсутності грудного молока, в харчуванні дітей-вегетаріанців, при алергії до білків коров’ячого молока, при лактазній недостатності, при харчуванні дітей з частими порушеннями травлення (коліки, зригування), як перехід на пероральне харчування після тяжкої діареї. При полівалентній алергії до білків коров’ячого молока і сої, синдромі мальабсорбції, тяжкій діареї рекомендують суміш Алфаре. У лікуванні харчової алергії дуже актуальною проблемою постає відновлення нормального мікробіоценозу кишківника. Корекція дисбіотичних порушень проводиться сумішами, що містять пребіотики і пробіотики, мультикомпонентні пробіотики. Фірмою Нестле була розроблена молочна суміш “NAN кисломолочний” для вигодовування дітей з перших днів життя. Перевагами цієї суміші є живі біфідумбактерії у кількості 2х107 в грамі сухого порошку та термофільні стрептококи, що забезпечує їй пробіотичну активність. Проте слід пам’ятати, що у дітей з істинною непереносимістю термостабільного b-лактоглобуліну кисломолочні суміші можуть бути алергенними. За наявності порушення мікробіоценозу кишківника, яке супроводжується закрепами, можна використати Семпер Біфідус — адаптовану суміш, що містить лактулозу. Остання є м’яким регулятором функції кишківника і природним послаблюючим засобом. Препарат лактулоза (дуфалак) сприяє росту власних біфідо- і лактобактерій у кишківнику дитини і пригнічує ріст патогенних мікроорганізмів. Як прикорм для дітей з ризиком харчової алергії з 6 місяців життя використовуються гіпоантигенні каші без молока та овочеві пюре. Показаннями для їх призначення вважають: · вигодовування дітей першого року життя з груп ризику по харчовій алергії при відсутності грудного молока; · вигодовування дітей з легкими та середньотяжкими формами непереносимості білків коров’ячого молока та сої; · целіакія, непереносимість фруктози і сахарози; · хронічні розлади харчування і травлення; · залізодефіцитна анемія. На основі ізоляту соєвого білка виготовлено Хумана СЛ кашу, яку призначають дітям з ризиком харчової алергії з 6 місяців життя. Характер медикаментозної терапії залежить від клінічних проявів окремих нозологічних форм, що виникають при харчовій сенсибілізації. Специфічна алерговакцинація харчовими алергенами при сучасних можливостях дієтотерапії практичного значення не має. Виважена елімінаційна дієта ефективна за певних умов для визначення “відповідального” за клінічні прояви алергену. Застосування гіпоалергенних сумішей є патогенетично обґрунтованим, має профілактичне значення у групах ризику, попереджає розвиток клінічних проявів на шкірі, поєднаних дерматореспіраторних та дерматоінтестинальних синдромів. Дієтотерапія найбільш ефективна у дітей раннього віку.
Висновок
Харчова алергія — одна з найактуальніших проблем педіатрії, тому що клінічні прояви атопії в ранньому дитячому віці пов’язані саме з гіперчутливістю до харчових алергенів. Вони є першими у великому переліку причинно значущих для дитини антигенів навколишнього середовища. Небажана реакція на їжу називається харчовою гіперчутливістю. Термін “харчова алергія” можна використовувати, коли доведено імунологічні механізми реакції. Харчова алергія може бути IgE-залежною та не-IgE-залежною. Усі інші реакції зараховуються до неалергічної гіперчутливості до продуктів харчування. Клініка харчової алергії може бути дуже різноманітною як за симптомами, так і за їх тяжкістю. Загальним правилом є підвищення резистентності гастроінтестинального бар’єра до антигенної експозиції з віком, тому тяжкі анафілактичні реакції на харчові продукти більш типові для раннього дитинства. У дітей раннього віку харчова алергія може протікати як анафілактичний шок, інтестинальна алергія, непереносимість глютенів, гостра кропив’янка, ангіоневротичний набряк, алергічний діатез, екзема (атопічний дерматит), риніт, астма. У підлітків та дорослих можливі гостра та хронічна кропив’янка, атопічний дерматит, ринокон’юнктивіт, алергічний гастрит, алергічний еозинофільний гастроентерит, мігрень, астма. За харчової алергії застосовують специфічні і неспецифічні методи лікування. До специфічних належать: елімінація харчового алергену і алерген-специфічна імунотерапія. У сім’ях з атопією профілактика харчової алергії починається ще до народження дитини. До останнього часу існувала думка про велике значення корекції дієти вагітної і виключення з неї найбільш поширених облігатних алергенів для попередження розвитку алергії у немовляти. На жаль, існує дуже мало робіт, в яких було б доведено формування внутрішньоутробної алергії, а вплив гіпоалергенної дієти вагітних на подальший розвиток алергічних захворювань у дітей виявився значно меншим, ніж про це думали. З іншого боку, більшість авторів серйозним фактором ризику ранніх клінічних симптомів алергії вважають паління матері. Отже, різноманіття проявів харчової алергії в дітей можливе на будь-якому рівні: у порожнині рота, стравоході, шлунку, тонкому й товстому кишечнику, спостерігається у багатьох дітей поєднане ураження різних відділів травного каналу. Залежно від віку дитини змінюється спектр харчових алергенів, відповідальних за розвиток гастроінтестинальних проявів алергії. Коров'яче молоко є одним із найчастіших алергенів у дітей грудного і раннього віку. Лікування проявів харчової алергії повинне бути комплексним: елімінація причинного харчового продукту, застосування антимедіаторних, протизапальних, пробіотичних, ферментних препаратів.
Список використаної літератури:
1. Даценко І. І., Габович Р. Д. Профілактична медицина. – К.: Здоров’я,2004. – 792 с. 2. Загальна гігієна: Посібник для практичних занять / За загальною ред.. Даценко І. І. – Львів: Світ, 2001. – 472 с., іл. 3. Гігієна та екологія – Вінниця: Нова книга,2006, 720 с. Іл. 4. Основи внутрішньої медицини: Пропедевтика внутрішніх хвороб / Децик Ю. І., Яворський О. Г., Нейко Є. М. та ін.; За ред. О. Г. Яворського. – К.: Здоров’я, 2004. – 500 с. 5. Інтернет ресурси. Дата добавления: 2015-11-25 | Просмотры: 700 | Нарушение авторских прав |