|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
СПЕЦИФИЧЕСКИЕ ВОСПАЛИТЕЛЬНЫЕ ПРОЦЕССЫ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИАКТИН0МИК03 Актиномикоз челюстно-лицевой области (aktinomycosis regionis faciei) у детей наблюдается редко — в 3,3-6,3 % случаев от общего количества больных актино-микозом, чаще в возрасте 7-12 лет. Возбудителем актиномикоза является лучистый гриб, анаэробные проактино-мицеты. Большинство видов лучистого гриба — это сапрофиты, которые находятся в организме человека (например, полости рта). Возбудитель актиномикоза попадает в челюстно-лицевую область одонтогенным, стоматогенным, риногенным, тонзиллогенным, отогенным путями. Развитию болезни способствуют воспалительные процессы и травмы тканей челюстно-лицевой области. В ответ на деятельность гриба в тканях развивается актиномикозная гранулёма (чаще всего в рыхлых и васкуляризированных тканях). У детей, как и у взрослых, выделяют такие формы актиномикоза: накожную, подкожную, подкожно-мышечную, актиномикоз лимфатических узлов и первичный актиномикоз кости, актиномикоз тканей и органов полости рта (языка, слюнных желез, миндалин). Актиномикоз у детей чаще поражает лимфатические узлы подчелюстной, щечной и шейной областей. Клиническая картина актиномикоза лимфатических узлов подобна таковой при хроническом гиперпластическом или абсцедирующем лимфадените, но течение его вялое и медленное, лимфатические узлы плотные, одеревеневшие, кожа над ними синюшного цвета, со свищами. В актиномикотической гранулёме происходит разрастание грануляционной ткани, прорастающей в направлении кожи; в дальнейшем наблюдается самостоятельное вскрытие очага воспаления с образованием свищей, после чего течение заболевания протекает волнообразно с незначительными обострениями и периодами ремиссии. Гной из свищей не выделяется, а появляется при присоединении вторичной инфекции, и в нем очень тяжело обнаружить отдельные крупинки. Актиномикотический периостит нижней челюсти у детей клинически подобен продуктивному периоститу. При актиномикозе челюсти наблюдаются деструктивно-продуктивные изменения, рентгенологически проявляющиеся рыхлыми периостальными наслоениями, иногда в кости возникают плотные участки типа остеом, секвестры не формируются. Одонтогенная актиномикотическая гранулёма наблюдается у детей старшего возраста крайне редко, клиническое течение — с повторными обострениями и с образованием гранулём кожи, подкожной жировой клетчатки, подслизистой оболочки. Диагноз актиномикоза ставят на основании жалоб (увеличенные на протяжении продолжительного времени, одеревенелые подчелюстные и щечные лимфатические узлы; одностороннее увеличение челюсти при костной форме, наличие свищей на коже), данных объективного исследования (выявление одеревеневших -1Й7 Раздел 3 Воспалительные заболевания челюстно-ли
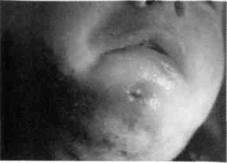
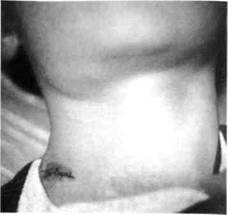
лимфатических узлов с синюшным оттенком кожи над ними, одностороннее утолщение челюсти, чаще со стороны преддверия, наличие свищей в подчелюстной области и на щеке, из которых выделяется раневое содержимое с крупинками или гной при присоединении вторичной инфекции) (рис. 71); данных дополнительных исследований, среди которых наиболее весомым является микробиологическое исследование гноя в нативном препарате (определяют друзы лучистого гриба и его мицелий); положительной кожно-аллергической реакции с актинолизатом, а также данных рентгенологического исследования челюстей при их поражении (определяются пе-риостальные наслоения). Дифференциальный диагноз. Актиномикоз необходимо дифференцировать с хроническим одонтогенным и неодонтогенным гиперпластическим лимфаденитом, хроническим гиперпластическим периоститом, хроническим деструктивно-продуктивным остеомиелитом. При осложнении актиномикоза вторичной инфекцией — с абсцессами, флегмонами, а также сиалоаденитами, специфическими процессами мягких тканей (туберкулезом), фурункулами и фурункулезом, карбункулами околочелюстных участков. Лечение. Специфическое лечение актиномикоза состоит из внутримышечного (по Сутееву) или внутрикожного (по Ленину) введения актинолизата, согласно схеме с учетом возраста и массы тела ребенка. По показаниям назначают иммунокорректоры, а также проводят антигистаминную и витаминотерапию. Обязательно применяют противогрибковые препараты per os, а также для промывания ран. При присоединении вторичной инфекции проводят антибактериальную терапию. Хирургическое вмешательство предусматривает вскрытие очага воспаления, удаление грануляций из актиномикотических гранулём, дополнительных наслоений кости и лимфатических узлов, пораженных актиномикозом. В послеоперационный период назначают физиопроцедуры — электрофорез хлорида кальция, димедрола, йодида калия, ферментов, а также УВЧ; лечебный массаж и физкультуру. При неадекватном лечении или из-за его отсутствия следствием актиномикоза могут быть разные виды деформаций челюстей, мягких тканей, нарушение функции жевания. ТУБЕРКУЛЕЗ По данным Министерства здравоохранения, в Украине в 1995 г. зарегистрирована эпидемия туберкулеза. В настоящее время больных туберкулезом насчитывается свыше 680 тыс., что составляет 1,3 % всего населения Украины. Туберкулез периферических лимфатических узлов у детей составляет до 30 % всех активных форм внелегочного туберкулеза. Чаще всего поражаются лимфатические узлы шеи (40 %), надключичные (18 %) и подчелюстные узлы (12 %). Туберкулез челюстно-лицевой области (tuberculosis regionis faciei) у детей развивается как вторичное проявление туберкулеза легких и сопровождается поражением слизистой оболочки полости рта или лимфатических узлов. Клинические проявления туберкулеза слизистой оболочки полости рта у детей наблюдаются при остром милиарном (диссеминированном) туберкулезе и вторичной туберкулезной инфекции. Острый милиарный туберкулез может возникнуть у детей раннего возраста. При нем поражаются слизистые оболочки, кожа, внутренние органы, менинге-альные оболочки. В полости рта появляется большое количество бугорков, в дальнейшем превращающихся в эрозии с последующим их изъязвлением. Язвы при остром милиарном туберкулезе слизистой оболочки полости рта имеют характерный вид. Они поверхностные, покрытые желтоватым налетом, с мягкими краями, безболезненные, на их месте после эпителизации остаются гладкие блестящие рубцы. Заподозрить туберкулезное поражение слизистой оболочки полости рта можно на основании неблагоприятного эпидемиологического анамнеза (болезнь у родителей или родственников, низкий уровень жизни — плохое питание и уход за детьми), если ребенок не привит (не сделана БЦЖ), наличия язв на'слизистой оболочке, покрытых желтоватым налетом, безболезненных гладких блестящих рубцов на месте эпителизации язв, положительных накожных туберкулиновых проб, выявления микобактерий туберкулеза при микроскопическом исследовании материалов соскоба со дна язвы и гигантских эпителиоидных клеток Пиро-гова-Лангханса. Туберкулез лимфатических узлов у детей — это всегда проявление общего заболевания организма. Входными воротами могут быть миндалины, но чаще поражение лимфатических узлов обусловлено лимфогенной или гематогенной диссе-минацией процесса, первичный очаг которого расположен в легких или внутри-грудных лимфатических узлах. При туберкулезе увеличение и поражение лимфатических узлов у ребенка обязательно сопровождается слабостью, ознобом, повышением температуры тела, потливостью ночью, снижением аппетита, нарушением сна, повышенной утомляемостью, раздражительностью, неадекватным возбуждением — эйфорией, тахикардией, одышкой и т.п. Пораженные лимфатические узлы спаиваются в пакеты. Характерным признаком туберкулезного лимфаденита является периаденит. При пальпации определяются узлы, спаянные между собою, кожей и подкожной жировой клетчаткой в единый конгломерат, в котором не удается прощупать их в отдельности (рис. 72). Сам конгломерат безболезненный, неподвижный. В дальнейшем кожа над ним красне- Раздел 3 Воспалительные заболевания челюстно-лицевой области
ет, потом приобретает синюшный оттенок и постепенно истончается. На ней возникают язвы с неровными краями, из которых выделяется беловатая творожистая масса или сливкоподобный гной без запаха. Язвы могут существовать 2-3 года, заживают продолжительное время. Часто могут самопроизвольно открываться и закрываться свищи. После заживления последних остаются грубые рубцы. Иногда в лимфатических узлах могут определяться участки каменистой плотности из-за образования в них кальцинатов. На рентгеновских снимках последние имеют вид густых плотных теней в мягких тканях подчелюстной области или по внешнему контуру шеи. Различают локализованный и генерализованный туберкулез периферических лимфатических узлов. О генерализованном поражении говорят тогда, когда в процесс вовлекается не менее 3 групп лимфатических узлов. У 80-90 % больных весной или осенью туберкулезный процесс обостряется, что проявляется усилением болезненности в очаге поражения, спаянностью лимфатических узлов между собой и с близлежащими тканями из-за явлений периаденита. При затихании воспаления лимфатические узлы уменьшаются, уплотняются, свищи закрываются, образуя грубые рубцы. Туберкулез мягких тканей может проявляться так называемыми "холодными" абсцессами, а поражение челюстей — периоститами. Последние вскрывают параллельно переходной складке, получая сливкоподобный гной, и продолжительно дренируют. Ранняя диагностика туберкулеза периферических лимфатических узлов у детей представляет значительные трудности. Это связано с отсутствием выраженных признаков данного заболевания в челюстно-лицевой области и низкой эффективностью стандартных бактериологических методов диагностики. Ди агноз туберкулеза лимфатических узлов у детей основывается на данных эпидемиологического обследования (проживание в очаге инфекции, болезнь родителей или родственников, контакт с источником туберкулеза), анамнезе (вираж пробы Манту, проявление туберкулеза других локализаций), классических клинических признаках (повышение температуры тела, пакеты болезненных лимфатических узлов, наличие свищей и рубцов на коже), данных флюорографии или рентгенографии органов грудной клетки, позволяющих с наибольшей достоверностью обнаружить признаки легочного туберкулеза, а также пункции периферического лимфатического узла с последующим цитологическим исследованием пунктата (определяются микобактерии туберкулеза и клетки Пирого-ва-Лангханса). Дифференциальная диагностика. Сравнительно частое острое и подо-строе начало туберкулезного лимфаденита затрудняет его дифференциальную диагностику с лимфаденитом неспецифической этиологии, в особенности на ранней стадии заболевания, когда диаметр лимфатического узла не превышает 1 см. Из лимфопролиферативных заболеваний туберкулезный лимфаденит надо дифференцировать с лимфаденитами различного генеза — респираторно-вирусными инфекциями, краснухой, корью, инфекционным мононуклеозом, туляремией, токсоплазмозом, системными опухолевыми процессами (лимфогранулематоз, лейкоз, лимфобластозы). Лечение туберкулеза проводится в условиях специализированного противотуберкулезного диспансера. Вскрытие нагноившегося пораженного лимфатического узла или его биопсия в ранние сроки при подозрении на туберкулезный лимфаденит не только не оказывает отрицательного влияния на течение болезни, но часто и содействует значительному улучшению его. После установления диагноза больных направляют для продолжения лечения в специализированные диспансеры. Диагностика атипичных форм микобактерии (L-форм) затруднена, поскольку выявить их традиционными методами исследования не удаётся. 70 % больных туберкулезом, у которых не находят микобактерии путем применения имеющихся методик, являются источником распространения заболевания. Проведение эффективного лечения осложняется при ассоциированных формах туберкулеза и формировании первичной и вторичной устойчивости микобактерии к противотуберкулезным препаратам. СИФИЛИС С 1997 г. по данным экспертов ВОЗ и МЗ Украины сложившаяся эпидемиологическая ситуация с заболеваемостью сифилисом расценена как эпидемия (с 1989 по 1997 гг. количество больных сифилисом возросло в 36 раз). Сифилис (Lues) возникает при проникновении возбудителя (бледная трепо-нема) сквозь слизистую оболочку полости рта. В детском возрасте наблюдается врожденный сифилис или приобретенный (инфицирование от больных родителей или половым путем). Различают ранний врожденный сифилис грудных детей и детей раннего возраста, поздний и скрытый врожденный сифилис. Проявления раннего врожденного сифилиса у детей грудного возраста очень разнообразные. При этом одновременно в процесс вовлекаются ряд органов и систем (кожа, слизистые оболочки, кости, внутренние органы, нервная система и т.п.). Кроме сифилитической пузырчатки и распространенных розеолезно-папу-лезных высыпаний, для этого периода сифилиса характерна диффузная инфильтрация кожи Гохзингера, которая наблюдается на лице, преимущественно в области губ и подбородка. На инфильтрированных участках появляются глубокие трещины (в особенности в углах рта), после заживления которых остаются радиарные (по отношению к овалу рта) рубцы. Эти рубцы являются характерным признаком при установлении диагноза врожденного сифилиса. Поздний врожденный сифилис развивается после 5 лет жизни ребенка. В этот период возникают наиболее тяжёлые и характерные для врожденного сифилиса изменения. Клинические проявления позднего врожденного сифилиса имеют
Раздел 3 Воспалительные заболевания челюстно-лицевой области
много общего с приобретенным третичным сифилисом (высыпание бугорков, появление гумм, поражение костей и разнообразные дистрофии). У большинства детей с поздним врожденным сифилисом наблюдаются положительные классические серологические реакции. При инфицировании от больных родителей течение болезни у ребенка типичное, т.е. первичный, вторичный и третичный сифилис. Для первичного сифилиса (от 1 до 3 нед с момента инфицирования) типичной реакцией слизистой оболочки полости рта является появление язвы с уплотнением, инфильтрацией и сальным безболезненным дном. Этот так называемый твердый шанкр. Для вторичного сифилиса (9-10-я неделя с момента инфицирования) характерным является появление бело-красных розеолезно-папулезных высыпаний на коже и слизистой оболочке полости рта. Элементы высыпаний имеют размеры от 5 до 10 мм и склонны к эрозированию. Регионарные лимфатические узлы плотные, увеличенные, однако безболезненные. Этот период чрезвычайно контагиозный. При третичном сифилисе (1-3 года с момента заражения) на слизистой оболочке полости рта возникают гуммы, расположенные в толще тканей. Они очень плотные, безболезненные при пальпации, резко отграниченные от здоровых тканей. Слизистая оболочка над ними гиперемирована. При распаде их возникают язвы, имеющие кратерообразную форму. После заживления ран на слизистой оболочке остаются характерные звездчатые рубцы. Если распадается гумма, расположенная на нёбе, то возникает сообщение полости рта с носовой. Поскольку основным элементом при первичном сифилисе является язва (твердый шанкр), возникает необходимость дифференцировать ее с язвой туберкулёзной и травматической. Язвы при туберкулёзе обычно множественные, болезненные, с неровными подрытыми краями, на дне которых расположены желтые капельки — зёрна Тре-ла (симптом яблочного желе). Травматическая язва обычно не имеет правильной округлой формы, в отличие от первичной сифиломы. Края ее неровные, дно покрыто желто-серым налетом. При пальпации язва мягкая, болезненная, окруженная гиперемированной слизистой оболочкой, инфильтрат подлежащих тканей отсутствует. Регионарные лимфатические узлы увеличенные, болезненные при пальпации. Сифилитическую ангину следует дифференцировать с банальной катаральной ангиной, при которой наблюдается боль при глотании на фоне ухудшения общего состояния и повышения температуры тела. Слизистая оболочка вокруг миндалин значительно гиперемирована, отечная, внешние признаки являются свидетельством острого воспаления. В отличие от сифилитической, при банальной ангине процесс двусторонний. Регионарные лимфатические узлы увеличенные и болезненные при пальпации с обеих сторон. Для дифференциальной диагностики большое значение имеет бактериологическое исследование материала, взятого из элементов поражения для выявления бледной спирохеты, и положительные специфические серологичные исследования (RW - реакция Вассермана; РИФ - реакция иммунофлюоресценции; РИБТ — реакция иммобилизации бледной трепонемы). Реакции РИБТ и РИФ наиболее специфичны в лабораторной диагностике сифилиса. Лечение сифилиса у детей проводят в условиях кожно-венерологического диспансера. Дата добавления: 2015-12-16 | Просмотры: 893 | Нарушение авторских прав |