|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Разрезы передней стенки живота.Разрезы брюшной стенки весьма разнообразны и могут быть подразделены на следующие пять групп: продольные, косые, угловые, дугообразные и комбинированные. Мы приведем основные применяемые разрезы.
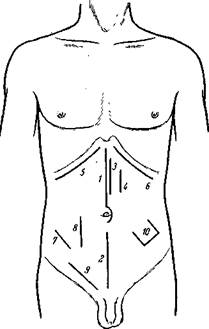
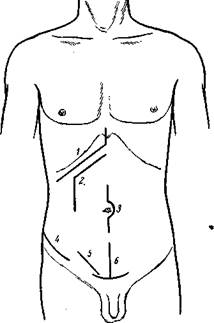
I. Продольные разрезы Проводятся в вертикальном направлении. l. Верхний срединный разрез – разрез от мечевидного отростка до пупка или с обходом последнего слева. Рациональный, часто применяемый разрез. Создает удобный доступ к желудку, двенадцатиперстной кишке, поджелудочной железе, иногда к печени. Нервы, сосуды и мышцы не повреждаются, так как разрез проводится по белой линии живота. Единственным недостатком являются иногда возникающие послеоперационные грыжи, что объясняется плохой регенерацией белой линии вследствие незначительного содержания в ней сосудов. 2. Средний срединный разрез - Ведется от середины расстояния между мечевидным отростком и пупком по белой линии живота с обходом пупка слева (чтобы не повредить lig. teres hepatis) до середины расстояния между пупком и симфизом. Разрез рационален, его преимущества и недостатки те же, что и у предыдущего разреза. Применяется для операций на кишечнике. 3. Нижний срединный разрез - Проводится от пупка – или несколько ниже – до лобка. Разрез рационален; применяется для обнажения мочевого пузыря, матки, придатков. 4. Парамедианный разрез - Проводится на 1,5–2 см кнаружи от белой линии живота со вскрытием переднего и заднего листков влагалища прямой мышцы и с оттягиванием медиального края этой мышцы кнаружи. Разрез рационален, создает достаточный доступ, ведется параллельно верхнему срединному разрезу; нервы, сосуды, мышцы не повреждаются. Применяется в тех случаях, когда белая линия рубцово изменена (например, при повторных операциях и т. п.). 5. Трансректальный разрез - Проводится вертикально через середину левой прямой мышцы живота параллельно укороченному верхнему срединному разрезу. Применяется при наложении пищеприемного свища по способу Топровера. При этой операции прямая мышца служит жомом для выведенного через отверстие в этой мышце конусовидного участка желудка, что препятствует вытеканию желудочного содержимого через пищеприемный свищ. 6. Параректальный разрез - Ленандера-Добротворского. Проводится по наружному краю правой прямой мышцы живота для обнажения червеобразного отростка. Большие разрезы нерациональны, так как при них пересекаются сегментарно идущие межреберные нервы, что приводит к атрофии соответствующих сегментов прямой мышцы живота. Небольшие разрезы рациональны, если указанные нервы осторожно раздвигаются, но не пересекаются. С целью сохранения нервов Добротворский предложил производить разрезы обеих стенок влагалища прямой мышцы живота (с отодвиганием самой мышцы в медиальную сторону в поперечном направлении) (рис. 131 и 132).
II. Косые разрезы 1. Переменный разрез - Волковича-Дьяконова – для доступа к червеобразному отростку. Проводится через точку Мак Бурнея под перпендикуляром к прямой между spina iliaca anterior superior и umbilicus, с таким расчетом, чтобы половина разреза приходилась выше, а другая половина ниже описанной линии. Доступ «переменный» или «кулисный», так как после рассечения по ходу волокон апоневроза наружной косой мышцы живота внутренняя косая и поперечная мышцы рассекаются уже в перпендикулярном к предыдущему разрезу направлении. Доступ вполне рационален, так как при этом сосуды и нервы не пересекаются; мышцы рассекаются по ходу волокон. Недостаток: при нагноении сложный «переменный» или «кулисный» ход раны затрудняет заведение тампонов к области слепой кишки и отведение гноя.
Рис. 131. Разрезы брюшной стенки. 1 – верхний срединный; 2 – нижний срединный; 3 – парамедиальный; 4 – трансректальный; 5 – разрез Риделл-Кохера; 6 – Шпренгеля; 7 – Волковича-Дьяконова; 8 – параректальный Ленандера-Добротворского; 9 – разрез для грыжесечения; 10 – П-образный Лямбрэ.
Рис. 132. Разрезы брюшной стенки. 1 – угловой Федорова; 2 – латерально-угловой Мейо-Робсона; 3 – средний срединный; 4 – Бергмана-Израэля; 5 – «в клетку» Фрумкина; 6 – якореобразный для резекции мочевого пузыря.
2. Правосторонний косой подреберный разрез Риделя-Кохера – для обнажения печени и желчного пузыря. Проводится на поперечный палец ниже правой реберной дуги и параллельно ей. Создает достаточный доступ к печени и желчному пузырю. 3. Левосторонний косой подреберный разрез Шпренгеля – для обнажения селезенки. Проводится на поперечный палец ниже левой реберной дуги. Вполне аналогичен предыдущему. 4. Паховой разрез для грыжесечения - Проводится на поперечный палец над пупартовой связкой под острым к ней углом; при паховомошоночных грыжах разрез распространяется на корень мошонки. 5. Разрез «в клетку» А. П. Фрумкина - Аналогичен переменному разрезу Волковича-Дьяконова, но проводится ниже последнего. Применяется как справа, так и слева для обнажения мочеточника. В зависимости от высоты расположения конкремента в мочеточнике разрез делается выше или ниже, но всегда параллельно ходу волокон наружной косой мышцы живота. Как и при переменном разрезе Волковича-Дьяконова, наружная косая мышца живота рассекается по ходу волокон, внутренняя косая и поперечная – в перпендикулярном к ней направлении. Разрез весьма рационален; с помощью его удается извлечение конкрементов даже из надпузырной части мочеточника, pars juxtavesicalis ureteris. 6. Разрез Израэля для обнажения почки - Ведется по биссектрисе угла между m. sacrospinalis и XII ребром до середины пупартовой связки на два поперечных пальца выше последней.
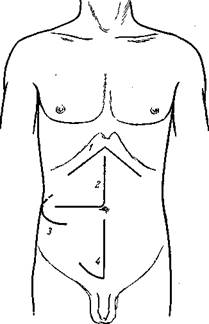
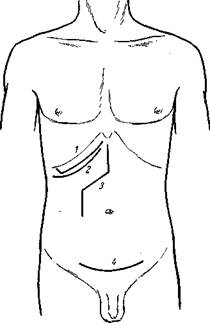
III. Угловые разрезы (рис. 133) 1. Угловой подреберный разрез С. П. Федорова – для обнажения печени. Является одним из лучших. Начинается от мечевидного отростка по средней линии, ведется вниз, затем под углом параллельно правой реберной дуге на поперечный палец ниже ее. Создает доступ лучший, чем правый косой подреберный разрез. 2. Медиально-угловой разрез (Рио Бранко) – для обнажения печени. Представляет собой сочетание верхнего срединного разреза до пупка и поперечного разреза от пупка вправо с пересечением правой прямой мышцы живота. 3. Латерально-угловой разрез (Мейо-Робсона) – для обнажения печени. Представляет собой сочетание подреберного разреза с параректальным, проведенным параллельно верхнему серединному разрезу. Доступ удобен, но разрез более травматичен, чем предыдущий, так как при этом пересекается часть межреберных нервов, вступающих в прямую мышцу, в результате чего может наступить атрофия этой мышцы в ее верхнем отделе. 4. Л-образный разрез Ильина – для обнажения печени и желудка. Представляет собой сочетание двух подреберных разрезов. Создает обширный доступ к органам верхнего этажа брюшной полости. Нервы и сосуды при этом не повреждаются, но сшивание пересеченных сократившихся мышц живота затруднено. 5. Штыкообразный разрез (Кера) – для обнажения печени. Проводится от мечевидного отростка до середины расстояния между ним и пупком, затем под прямым углом поворачивают направо, пересекая правую прямую мышцу живота, далее вновь под прямым углом заворачивает книзу по наружному краю прямой мышцы до уровня пупка. Создает хороший доступ к печени; параректальная часть разреза приводит к пересечению межреберных нервов, что может вызвать атрофию соответствующего отдела прямой мышцы (рис. 134). 6. П-образный разрез Лямбрэ – при наложении anus praeternaturalis. Составляется из трех под прямым углом друг к другу разрезов с выкраиванием четырехугольного лоскута кожи. Нижний разрез не менее 10 см длины проводится параллельно пупартовой связке на два поперечных пальца выше ее; два других такой же длины боковых разреза идут перпендикулярно к первому. Основание этого П-образного лоскута направлено кверху. (Кожный лоскут в дальнейшем используется для формирования культи толстой кишки.) 7. Угловой подреберный разрез – с формированием угла у латерального конца раны для обнажения печени. Ведется по типу косого подреберного разреза, но справа под прямым углом заворачивает к XII ребру. Доступ несколько удобнее, чем при обычном косом подреберном разрезе.
IV. Дугообразные разрезы 1. Дугообразный разрез С. П. Федорова – для обнажения почки. Начинается на середине XII ребра, ведется вниз, заворачивает дугообразно в поперечном направлении и заканчивается, не доходя до наружного края прямой мышцы живота. Хороший доступ особенно удобен у широкотелых тучных субъектов. 2. Разрез Пфанненштиля – для обнажения матки. Проводится выше симфиза на границе волосистой части дугообразно выпуклостью книзу. После пересечения этим разрезом всех слоев до прямой мышцы живота далее (по современной модификации) остальные слои вскрываются уже продольно разрезом по белой линии. 3. Дугообразный разрез (Рубена) – для обнажения печени. Проводится от мечевидного отростка дугообразно ниже правой реберной дуги. Никаких преимуществ перед косым подреберным разрезом, а особенно перед угловым разрезом Федорова, не имеет.
Рис. 133. Разрезы брюшной стенки. 1 – А-образный Ильина; 2 – медиально-угловой Рио-Бранко; 3 – дугообразный Федорова; 4 – полуякореобразный для резекции мочевого пузыря.
Рис. 134. Разрезы брюшной стенки. 1 – угловой Шпренгеля; 2 – дугообразный Рубена; 3 – штыкообразный Кера; 4 – дугообразный Пфанненштиля.
V. Комбинированные разрезы 1. Якореобразный разрез – для резекции мочевого пузыря. Представляет сочетание нижнего срединного разреза с дугообразным разрезом Пфанненштиля. 2. Полуякореобразный разрез – для резекции мочевого пузыря. Отличается от предыдущего тем, что пересекается только одна прямая мышца живота (а не две). 3. Подреберный разрез с временной резекцией реберной дуги (Ланнелонга) – для обнажения глубоких отделов печени. Разрез проводится по краю правой реберной дуги, VII, VIII и IX реберные хрящи перекусываются и дуга запрокидывается кверху. 4. Подреберный разрез с оттягиванием реберной дуги (Марведеля) – для обнажения печени. Аналогичен предыдущему с той разницей, что ребра не перекусываются, а тупым крючком оттягиваются кверху. Приведенные последние два способа применяются преимущественно при операциях на верхней поверхности печени.
ПОЯСНИЦА
Поясница, lumbo, составляет заднюю стенку полости живота. Область поясницы является парной, имеет четырехугольную форму и ограничена сверху costa XII–XII ребро; снизу – crista iliaca – гребешок подвздошной кости; изнутри – linea vertebralis – позвоночная линия; снаружи – граница условная и представлена продолжением задней подмышечной линии, linea axillaris posterior.
Внешние очертания По средней линии соответственно позвоночнику залегает борозда спины, sulcus dorsi, по бокам от которой располагаются валикообразные утолщения, зависящие от заключенных здесь выпрямителей спины, mm. erectores trunci. При осмотре поясницы замечается отчетливо выраженный «поясничный ромб», rhombus lumbalis, или ромб Михаэлиса. Он имеет довольно отчетливо очерченные границы: две нижние его стороны образуют подвздошные гребни, cristae iliacae, две верхние представлены промежуточной линией, между апоневротической и мышечной частями m. latissimus dorsi, что заметно снаружи, так как мышечная часть значительно толще апоневротической. Различные формы поясничного ромба имеют значение в акушерской практике для суждения об анатомических особенностях в каждом отдельном случае строения таза и всего родового аппарата женщины в целом.
Деление Внутренний и наружный отделы поясничной области имеют различные слои. По этой причине эта область подразделяется на две подобласти: наружную, subregio lumbalis lateralis, и внутреннюю, subregio lumbalis medialis.
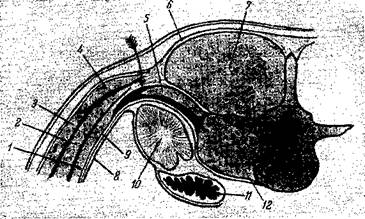
Слои наружной поясничной подобласти 1. Derma – кожа – несколько более толста, чем на передней брюшной стенке. 2. Panniculus adiposus – различно выраженный слой подкожной жировой клетчатки. 3. Fascia superficialis – поверхностная фасция – отделяет поверхностный жировой слой от расположенной глубже жировой массы, в виде пласта выстилающей fascia lumbodorsalis. 4. Massa adiposa lumboglutaealis – жировая пояснично-ягодичная масса. Расположена на m. sacrospinalis и m. latissimus dorsi, прикрывая также и поясничный треугольник, trigonum lumbale s. Petiti. Это жировое скопление, лежащее в виде широкого пласта, ограничено пределами поясничной области, а книзу оно простирается непосредственно на ягодичную область. 5. M. latissimus dorsi – широкая мышца спины –начинается от остистых отростков всех поясничных и нижних пяти или шести грудных позвонков, а также от задней трети labium externum cristae iliacae. Идет постепенно суживающимся пластом вверх и прикрепляется к crista tuberculi minoris humeri. Мышца покрывает апоневротической частью почти всю поясничную область, кроме небольшого участка в наружноверхнем отделе. 6. M. obliquus abdominis externus – наружная косая мышца живота – покрывает описываемую подобласть мышечной своей частью. 7. M. obliquus abdominisinternus – внутренняя косая мышца живота – выстилает только наружнонижнюю часть изучаемой подобласти. Край мышцы проходит через наружную поясничную подобласть в косом направлении (по диагонали); во внутренневерхнем отделе остается участок без внутренней косой мышцы (так называемый четырехугольник Грюнфельда-Лесгафта см. ниже). 8. Aponeurosis m. transversi abdominis – апоневроз поперечной мышцы живота – тянется в поперечном направлении и занимает изучаемую область полностью. 9. M. quadratus lumborum – квадратная поясничная мышца – залегает своей наружной частью только в медиальном отделе наружной поясничной подобласти. Следовательно, при разрезах в этой области с целью обнажения почки пересекается только наружная половина этой мышцы. 10. Fascia quadrata – квадратная фасция – представляет собой часть общей фасции живота, fascia endoabdominalis, выстилающей все стенки полости живота изнутри и получающей различные названия в зависимости от местоположения: fascia transversa, diaphragmatica, quadrata, psoatis, iliaca и т. п.). 11. Textus cellulosus retroperitonaealis – забрюшинный клетчаточно-жировой пласт – в виде толстого слоя жировой клетчатки тянется от диафрагмы до fascia iliaca, где сливается с жировой клетчаткой таза. Расходясь в стороны, этот пласт на переднюю брюшную стенку продолжается в виде предбрюшинного жира, stratum adiposum praeperitonaeale. 12. Fascia retrorenalis – позадипочечная фасция – в виде тонкой пластинки располагается позади почки и прилежащих к ней образований. Она разделяет два жировых слоя: сзади расположенный textus cellulosus retroperitonaealis от околопочечной жировой капсулы, capsula adiposa renis s. paranephron, лежащей впереди. 13. Capsula adiposa renis s. paranephron – жировая почечная капсула или околопочечная жировая клетчатка – равномерным слоем покрывает со всех сторон почку, прилегает к ней рыхло и снимается легко. 14. Ren – почка с ее плотной фиброзной капсулой, capsula fibrosa renis. Впереди почки расположены следующие слои: 15. Capsula adiposa renis – жировая капсула почки – покрывает ее переднюю поверхность (аналогично жировому пласту, залегающему на задней ее поверхности). 16. Fascia praerenalis – предпочечная фасция – вверху и с боков эта фасция сливается с позадипочечной фасцией, и лишь книзу эти фасциальные листки следуют, не срастаясь, свободно, благодаря чему обе фасции формируют нечто вроде чехла, открытого книзу. Благодаря такому расположению этих фасций при резком исхудании и значительном уменьшении жировой околопочечной ткани создаются условия для патологического опускания почки, которая беспрепятственно в этих случаях следует вниз, раздвигая предпочечную и позадипочечную фасции. 17. Paracolon – околоободочный жировой пласт – представляет собой третье скопление в околопочечной области жировой ткани. Этот жировой слой сосредоточен позади от восходящей и нисходящей ободочной кишки. 18. Fascia retrocolica – позадиободочная или тольдова фасция – в виде тонкой пластинки лежит между paracolon и colon (ascendens s. descendens), разделяя эти образования. 19. Colon – ободочная кишка – в правой поясничной области – colon ascendens; в левой – colon descendens. 20. Peritonaeum viscerale – висцеральная брюшина.
Слои внутренней поясничной подобласти В практическом отношении описанные выше слои наружной поясничной подобласти имеют большее значение, так как здесь производятся разрезы для обнажения почек. В медиальной поясничной подобласти, subregio lumbalis medialis, располагаются слои другие, чем в латеральной. Благодаря наличию больших мышц (m. erector trunci, m. psoas major и др.) в этой подобласти не производятся обнажения забрюшинных органов. 1. Derma – кожа. 2. Panniculus adiposus – подкожная жировая клетчатка. 3. Fascia superficialis – поверхностная фасция. 4. Aponeurosis m. latissimi dorsi – апоневроз широкой мышцы спины. 5. Lamina superficialis fasciae lumbodorsalis – поверхностная пластинка пояснично-спинной фасции – представляет собой очень плотный фиброзный листок, покрывающий т. sacrospinalis. Начинается от остистых отростков поясничных позвонков. 6. M. sacrospinalis s. erector trunci – крестцов о-остистая мышца или выпрямитель спины – представляет собой мощную мышцу, расположенную сбоку от позвоночника между остистыми и поперечными отростками поясничных (а выше – грудных) позвонков. Эта мышца охватывается спереди и сзади листками fascia lumbodorsalis. 7. Lamina profunda fasciae lumbodorsalis – глубокая пластинка пояснично-спинной фасции. Начинается от поперечных отростков поясничных позвонков и, охватив m. erector trunci, соединяется с поверхностным листком fascia lumbodorsalis. Ее продолжением является апоневроз поперечной мышцы живота. 8. Мышечный слой состоит из двух мышц: медиально располагается m. psoas major, а латерально – внутренняя часть m. quadratus lumborum (наружная ее часть залегает в латеральной поясничной подобласти). Таким образом, мышцы медиальной поясничной подобласти образуют два мышечных ложа: дорсальное и вентральное. В первом заключен m. sacrospinalis, а во втором – m. psoas и пи quadratus lumborum.
Рис. 135. Поясничная область. 1 – m. transversus abdominis; 2 – m. obliquus abdominis interims; 3 – m. obliquus abdominis externus; 4 – m. latissimus dorsi; 5 – m. quadratus lumborum; 6 – fascia lumbodorsalis; 7 – m. sacrospinalis; 8 – peritonaeum; 9 – fascia transversa; 10 – ren; 11 – кишка; 12 – m. psoas major.
9. Fascia endoabdominalis – внутренняя фасция живота – покрывает описанные две мышцы, и в зависимости от этого фасция, лежащая на m. psoas, называется fascia psoatis, а фасция, покрывающая m. quadratus lumborum, – fascia quadrata. 10. Textus cellulosus retroperitonealis – забрюшинный клетчаточно-жировой пласт. 11. Fascia retrorenalis – позадипочечная фасция. 12. Ren – почка (только ее внутренний край). 13. Fascia praerenalis – предпочечная фасция. 14. Stratum adiposum praeperitoneale – предбрюшинный жировой слой. 15. Peritonaeum parietale – пристеночная брюшина (рис. 135). Кровоснабжение Артериальное снабжение поясничной области осуществляется за счет четырех пар поясничных артерий, аа. lumbales, отходящих в сегментарном порядке от брюшной аорты. Отойдя от аорты, эти артерии отдают спинные ветки, rami dorsales, которые проникают между поперечными отростками поясничных позвонков на заднюю стенку, где и кровоснабжают мышцы медиальной поясничной подобласти (главным образом m. erector trunci, m. psoas и т. quadratus. lumborum). Конечные веточки этих сосудов снабжают кровью кожу этой подобласти. Наружная подобласть получает ветви от основных стволов поясничных артерий, которые проходят вначале между внутренней косой и поперечной мышцами, а затем ложатся между обеими косыми мышцами живота. Венозный отток происходит по одноименным венам, vv. lumbales, в систему v. cava inferior. Большой практический интерес представляют в настоящее время доказанные широкие анастомозы между почечными и брыжеечными венами, несущими кровь в разные венозные системы: в нижнюю полую и воротную вены (Файтельберг, Торкачева). Благодаря таким портокавальным анастомозам нередко при заболеваниях кишечника возникают осложнения со стороны почек: гематогенно распространившиеся воспалительные процессы.
Лимфатическая система Лимфооттоки от поверхностных слоев поясничной области осуществляются книзу в паховые лимфатические узлы, 1-di inguinales, и кверху – в подмышечные лимфатические узлы, 1-di axillares. Иннервация поясничной области происходит из дорсальных ветвей поясничных нервов, rami dorsales nervorum lumbalium, а также из ветвей поясничного сплетения, plexus lumbalis. Мышцы дорсального ложа и кожа медиальной подобласти иннервируются за счет пяти пар дорсальных ветвей поясничных нервов, rami dorsales nervorum lumbalium. Переднее поясничное ложе иннервируется за счет ветвей поясничного сплетения, plexus lumbalis. Сюда относятся: 1. N. subcostalis – подреберный (XII межреберный) нерв. 2. N. iliohypogastricus – подвздошно-подчревный нерв – проходит по передней поверхности m. quadratus lumborum и далее в промежутке между m. transversus abdominis и т. obliquus abdominis internus. 3. N. ilioinguinalis – подвздошно-паховой нерв – выходит из-под края m. psoas major, а ниже вступает во внутреннее отверстие пахового канала.
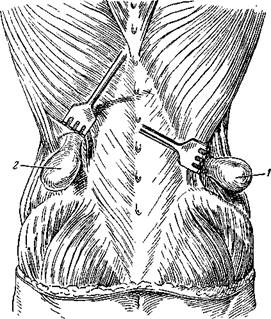
Поясничные треугольники В задней поясничной области залегают два треугольника, в пределах которых нередко образуются поясничные грыжи (рис. 136) или прорываются гнойники забрюшинного пространства, или вскрываются так называемые «холодные» абсцессы, abscessus frigidus, при туберкулезных спондилитах. 1. Trigonum lumbale inferius (s. Petiti) – нижний поясничный треугольник или треугольник Пти. Его границы: снаружи – m. obliquus abdominis externus, изнутри – m. latissimus dorsi, снизу – crista iliaca. Дном треугольника является m. obliquus abdominis internus. При возникновении грыжи ее содержимое (тонкая кишка, либо сальник, либо нисходящая или восходящая ободочная кишка) выпячивают следующие слои: 1) пристеночную брюшину (если содержимое – тонкая кишка); 2) предбрюшинный жировой слой; 3) поперечную фасцию; 4) поперечную и внутреннюю косую мышцы. Грыжа раздвигает m. latissimus dorsi и m. obliquus abdominis externus и показывается под кожей над crista iliaca. 2. Trigonum lumbale superius – верхний поясничный треугольник (треугольник или четырехугольник Лесгафта-Грюнфельда), иначе – spatium tendineum lumbale, расположен выше петитова треугольника. Является вторым слабым местом задней брюшной стенки. Границы описываемого дефекта при треугольной его форме: сверху – m. serratus posterior inferior, изнутри – m. erector trunci, с наружно-нижней – m. obliquus abdominis internus.
Рис. 136. Поясничные грыжи. 1 – нижний петитов треугольник; 2 – верхний треугольник Лесгафта-Грюнфельда.
Если этот же дефект имеет четырехугольную форму, его границы следующие: сверху – m. serratus posterior inferior, снизу – т. obliquus abdominis internus, изнутри – m. erector trunci, снаружи – XII ребро. Дном верхнего поясничного треугольника является lamina profunda fasciae lumbodorsalis, от которой далее отходит поперечная мышца живота. Таким образом, слои поясничной грыжи в пределах верхнего поясничного треугольника следующие: 1. Derma – кожа. 2. Panniculus adiposus – подкожный жировой слой. 3. Fascia superficial – поверхностная фасция. 4. M. latissimus dorsi – широкая мышца спины. 5. Lamina profunda fasciae lumbodorsalis – глубокая пластинка пояснично-спинной фасции. 6. Fascia transversa – поперечная фасция. 7. Stratum adiposum praeperitonaeale – предбрюшинный жировой слой. 8. Peritonaeum parietale – пристеночная брюшина. Как видно из перечисленных слоев, только m. latissimus dorsi и lamina profunda fasciae lumbodorsalis препятствуют в этом треугольнике формированию грыж. Поэтому и этот треугольник является весьма слабым местом задней брюшной стенки, имеющим наклонность к образованию поясничных грыж.
Дата добавления: 2016-03-26 | Просмотры: 3950 | Нарушение авторских прав |