|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
НИЖНЯЯ СТЕНКА ЖИВОТАПолость живота внизу сообщается с полостью малого таза. Поэтому нижняя ее стенка является условной. Можно принять за нижнюю стенку брюшной полости подвздошные ямы, fossae iliacae, ограничивающие с боков вход в малый таз, introitus pelvis s. apertura pelvis superior. Костная основа подвздошной ямы представлена одноименным углублением, fossa iliaca подвздошной кости. Она выполнена подвздошной мышцей, m. iliacus, которая соединяется с m. psoas major и m. psoas minor, образуя m. iliopsoas. Последняя мышца проникает через lacuna musculorum и прикрепляется к trochanter minor femoris. M. iliacus покрыт плотной одноименной фасцией, fascia iliaca, являющейся прямым продолжением fascia transversa. Эта фасция книзу утолщается и у края introitus pelvis прочно прикрепляется к linea terminalis. M. psoas также покрыт фасцией, fascia psoatis, представляющей собой продолжение той же fascia transversa. Обе описанные плотные фасции образуют костно-фиброзный чехол для m. iliopsoas, что имеет большое практическое значение при нагноениях, исходящих из поясничной части позвоночника; гной по описанному чехлу спускается по ходу мышцы вниз и, пройдя через lacuna musculorum, проникает на бедро к области малого вертела. Иногда гной может проникнуть и в слизистую подвздошную сумку, bursa mucosa iliaca, лежащую на передней поверхности суставной капсулы тазобедренного сустава. Если эта сумка сообщается с полостью сустава, нередко в этих случаях возникают вторичные кокситы. Благодаря тому что fascia iliaca прочно прикреплена к linea terminalis, натечные абсцессы, исходящие из поясничной части позвоночника, никогда не спускаются в малый таз. В этих случаях мышечная ткань представляет собой для гноя меньшее сопротивление, чем прочная fascia iliaca, и поэтому гной, имбибируя m. iliopsoas, следует вниз в костно-фиброзном чехле указанной мышцы и проникает на бедро.
Сосуды Сосуды подвздошной ямы частью залегают в описанном выше костно-фиброзном чехле, частью лежат вне этого ложа. В пределах подвздошных ям живота залегают следующие сосуды: vasa iliaca communis, vasa iliaca externa, vasa spermatica interna, vasa lumbalia, ветви a. circumflexa ilium profunda и a. iliolumbalis. 1. Vasa iliaca communis – общие подвздошные сосуды – окаймляют вход в таз, при этом правая v. iliaca communis лежит кнаружи от одноименной артерии, а левая – кнутри от нее. А. и v. iliaca communis перекрещиваются у места их деления с мочеточниками. 2. А. и v. iliaca externa – наружные подвздошные артерия и вена – является продолжением общих подвздошных сосудов, vasa iliaca communis, и могут быть перевязаны без вскрытия брюшинного мешка по методу Н. И. Пирогова разрезом над пупартовой связкой с оттягиванием брюшины кверху. 3. А. и v. spermatica interna – внутренние семенные артерия и вена – расположены непосредственно за пристеночной брюшиной и лежат на fascia psoatis. 4. Аа. и w. lumbalia – поясничные артерии и вены. Артерии отходят в метамерном порядке от аорты, идут в поперечном направлении, отдают веточки к m. iliopsoas и направляются к широким брюшным мышцам. Сопровождающие их поясничные вены впадают в v. cava inferior. 5. A. iliolumbalis – подвздошно-поясничная артерия – отходит от a. hypogastrica, вступает в ложе m. iliopsoas и следует вниз вдоль crista iliaca, встречаясь со стволом a. circumflexa ilium profunda. 6. A. circumflexa ilium profunda – глубокая подвздошная окружающая артерия – начинается от iliaca a. externa в пределах vasa spermatica interna, поднимается кверху вдоль crista iliaca, анастомозируя с a. iliolumbalis. Из перечисленных сосудов вне костно-фиброзного ложа лежат vasa iliaca communis, vasa iliaca externa и vasa spermatica interna; остальные сосуды заключены в указанном ложе.
Нервы Нервы подвздошной ямы являются производными поясничного сплетения, plexus lumbalis. Последнее образовано передними ветвями I, II, III поясничных нервов (Li, L2, L3) и частью XII грудного (Th12) и I поясничного (L4) нервов, rami ventralis nervorum lumbalium. Сплетение лежит на m. quadratus lumborum и выходит между пучками m. psoas major. В пределах подвздошной ямы залегают: 1. N. femoralis – бедренный нерв – лежит в желобке, sulcus iliopsoatis, между m. iliacus и m. psoas major. 2. N. cutaneus femoris lateralis – наружный кожный бедренный нерв – выходит в верхнем отделе подвздошной ямы из-под наружного края m. psoas major, появляясь из упомянутого желобка, sulcus iliopsoatis. Нерв в косом направлении пересекает m. iliacus и, перекинувшись через crista iliaca, проходит на бедро. 3. N. genitocruralis – нерв половых органов и бедра – лежит на передней поверхности m. psoas major. В нижнем отделе мышцы нерв делится на свои конечные ветви: n. spermaticus externus – наружный срамной нерв, направляющийся через паховой канал к семенной железе, и n. lumboinguinalis – пояснично-паховой нерв – направляется через lacuna vasorum в подпаховую область, которую и иннервирует. Таким образом, в пределах подвздошной ямы располагаются три нерва, идущие снаружи внутрь в таком порядке: п. cutaneus femoris lateralis, n. femoralis, n. genitofemoralis (s. genitocruralis).
ПОЛОСТЬ ЖИВОТА Необходимо различать понятия «полость живота», cavum abdominis, и «полость брюшины» или «брюшная полость», cavum peritonaei. Под первой понимается вместилище для внутренних органов, ограниченное спереди и с боков стенками живота, сзади – поясничной областью, сверху – диафрагмой и снизу – условной плоскостью по linea innominata s. terminalis, отделяющей большой таз от полости малого таза. В этой полости заключены все внутренние органы живота. Вторая полость представляет собой вместилище для органов, покрытых брюшиной. Таким образом, в полости живота залегают как органы внутри-брюшинные (желудок, печень, селезенка и др.), так и забрюшинные органы (почки, мочеточники и др.); в полости же брюшины заключены внутрибрюшинные (интраперитонеальные), либо мезоперитонеальные органы.
БРЮШНАЯ ПОЛОСТЬ
Полость брюшины, cavum peritonaei, представляет собой самую большую из внутренних полостей тела и является целомической полостью тела. Она выстлана серозной оболочкой и представляет у мужчин вполне замкнутое пространство; у женщин эта полость сообщается отверстиями маточных труб с полостью матки, resp. с окружающей средой и, следовательно, является полостью незамкнутой.
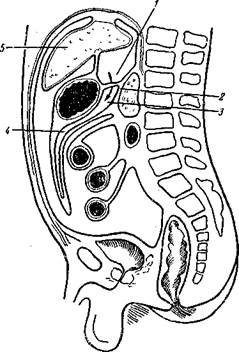
Топография брюшины Брюшная полость изнутри выстлана серозной оболочкой – брюшиной, peritonaeum (рис. 137). Листок брюшины, выстилающий стенки живота изнутри, получил название пристеночной или париетальной брюшины, peritonaeum parietale; брюшина, покрывающая внутренние органы, именуется внутренностной или висцеральной брюшиной, peritonaeum viscerale. Оба листка брюшины являются непосредственным продолжением один другого. Развивающиеся вне брюшинного мешка органы брюшной полости, постепенно разрастаясь, выпячиваются внутрь в полость брюшины и при этом одеваются листком этой серозной оболочки, который и получает название висцерального листка брюшины. Полость брюшины увлажнена небольшим количеством (около 30 см3) серозной жидкости, liquor peritonaei, благодаря чему скольжение кишечных петель осуществляется с большой легкостью и без трения. Пристеночный листок брюшины прилегает к внутренней стороне брюшных стенок и отделяется от них слоем клетчатки. Являясь серозной оболочкой, брюшина обладает весьма большой способностью к растяжению, что часто наблюдается как при нормальных условиях (беременность), так и при различных патологических состояниях. Некоторые патологические процессы ведут к весьма резкому развитию водянки живота с транссудацией в брюшную полость до 15–20 л жидкости (Я. М. Брускин). Брюшина обладает весьма большой способностью к всасыванию различных кристаллоидных растворов (например, физиологический раствор и др.); хуже и медленнее всасываются коллоидные растворы. Путями для всасывания кристаллоидных растворов являются кровеносные сосуды, коллоидных растворов – лимфатические (Я. М. Брускин).
Рис. 137. Сагиттальный разрез брюшной полости (ход брюшины). 1 – cavum omenti minoris; 2 – lig. gastropancreaticum; 3 – recessus gastropancreaticus; 4 – cavum omenti majoris; 5 – hepar.
Всасыванию способствует прогревание брюшной стенки, холод задерживает всасывание. Эту способность брюшины в настоящее время используют для общего наркоза путем непосредственного вливания в брюшную полость, например, раствора гексенала. Аналогичным образом нередко во время операции в брюшную полость вливают физиологический раствор.
Ход брюшины Пристеночный листок брюшины, выстилая стенки живота изнутри, образует целый ряд складок, различных углублений и выступов. На верхней стенке полости живота пристеночный листок равномерно выстилает диафрагму. Переходя на заднюю стенку, этот листок ложится на позвоночник, прикрывая крупные сосуды и вычерчивая по средней линии валик, соответствующий выступающему кпереди позвоночному столбу. По бокам от позвоночника на той же задней стенке пристеночная брюшина с обеих сторон покрывает почки с образованием здесь почечных возвышений, eminentiae renales dextra et sinistra. Кроме того, справа от позвоночника пристеночная брюшина дает еще одно валикообразное возвышение, зависящее от расположенной здесь нисходящей части двенадцатиперстной кишки, pars descendens duodeni. Пристеночный листок брюшины выстилает заднюю стенку полости живота не полностью. Так, часть мышечного отдела диафрагмы справа лишена брюшины в участке, где печень прирастает своей задней поверхностью к диафрагме. Задняя стенка представляет собой область, откуда с пристеночного листка брюшины перебрасываются на целый ряд внутренних органов брюшинные связки. Боковые стенки живота изнутри покрыты пристеночной брюшиной равномерно, без образования значительных выступов или углублений. На передней стенке живота наблюдается несколько складок брюшины: между верхушкой мочевого пузыря, vertex vesicae urinariae и пупком, umbilicus, – средняя пузырно-пупочная складка, plica vesicoumbilicalis media, и боковые пупочно-пузырные складки, plicae vesicoumbilicales laterales, направляющиеся также вниз к боковым поверхностям пузыря, и идущая кверху к левой сагиттальной борозде печени круглая связка печени, lig. teres hepatis. Висцеральная брюшина, покрывающая внутренние органы, имеет различное отношение к этим органам. В одних случаях брюшина выстилает орган полностью с образованием брыжейки, в других случаях она выстилает его с трех сторон, обыкновенно оставляя непокрытой заднюю его поверхность, и, наконец, в ряде случаев орган оказывается покрытым брюшиной только спереди. Отсюда все органы полости живота подразделяются на три группы: 1. Интраперитонеальные (внутрибрюшинные) органы, покрытые брюшиной со всех сторон (желудок, селезенка, тонкий кишечник и др.). 2. Мезоперитонеальные органы, покрытые брюшиной с трех сторон и непокрытые сзади, – colon ascendens, colon descendens, hepar и др. 3. Ретроперитонеальные (забрюшинные) органы, покрытые брюшиной только спереди (почки, мочеточники, крупные сосуды).
Карманы В пределах верхнего этажа брюшной полости различают следующие карманы серозной оболочки. 1. Saccus coecus lienis – слепой мешок селезенки – расположен в левой подреберной области над левой диафрагмально-ободочной связкой, lig. phrenicocolicum sinistrum. Является вместилищем для селезенки. 2. Recessus superior omentalis – верхний выворот сальниковой сумки – представляет собой свод сальниковой сумки; залегает под хвостатой и левой долями печени. 3. Recessus cardialis cavi omenti minoris – кардиальный карман полости малого сальника – незначительное углубление, расположенное в левой части полости малого сальника непосредственно над желудочно-поджелудочной складкой, plica gastro-pancreatica. При заведении через сальниковое отверстие Винслова тонкого инструмента справа налево в горизонтальной плоскости последний упирается в описываемый карман. 4. Recessus lienalis – селезеночный выворот – располагается в полости большого сальника близ ворот селезенки; ограничен спереди желудочно-селезеночной связкой, lig. gastrolienale; сзади – поджелудочно-селезеночной связкой, lig. pancreaticolienale; слева – воротами селезенки; справа селезеночный выворот свободно сообщается с полостью большого сальника, cavum omenti majoris. 5. Recessus duodenopancreaticus – двенадцатиперстно-поджелудочный выворот – расположен в правом отделе полости большого сальника, cavum omenti majoris, и представляет собой переход с головки поджелудочной железы и нисходящей части двенадцатиперстной кишки в желудочно-ободочную связку, lig. gastrocolicum. 6. Recessus gastropancreaticus – желудочно-поджелудочный выворот – представляет собой глубокую полость между задней стенкой желудка и поджелудочной железой. Верхней границей этого кармана является желудочно-поджелудочная связка. При заведении кисти руки через пересеченную желудочно-ободочную связку, lig. gastrocolicum, можно проникнуть в желудочно-поджелудочный карман и упереться в желудочно-поджелудочную связку, следуя вверх по задней стенке желудка. 7. Recessus inferior omentalis – нижний выворот сальниковой сумки – расположен в самом нижнем отделе полости большого сальника, cavum omenti majoris. Он ограничен спереди желудочно-ободочной связкой, lig. gastrocolicum, сзади – брыжейкой поперечноободочной кишки, mesocolon. При наличии в полости сальниковой сумки какого-либо патологического содержимого последнее в силу тяжести скапливается и задерживается в описываемом кармане. В нижнем этаже брюшной полости залегают следующие карманы или вывороты брюшины. 8. Recessus intersigmoideus – межсигмовидный выворот – располагается в виде углубления в петле S-образной кишки. 9. Recessus duodenojejunalis – двенадцатиперстно-тощий выворот – заключен между двумя складками брюшины, plica duodenojejunalis superior и plica duodenojejunalis inferior в пределах flexura duodenojejunalis. Между этими складками формируется углубление, которое и называется двенадцатиперстно-тощим карманом, duodenojejunalis. Этот карман имеет весьма важное значение в образовании внутренних забрюшинных грыж живота или грыж Трейцa, herniae retroperitoneales. В верхней складке, plica duodenojejunalis superior заключена нижняя брыжеечная вена, v. mesenterica inferior. 10. Recessus iliocoecalis superior – верхний подвздошно-слепокишечный карман – заключен в верхнем углу между подвздошной и слепой кишкой. Он ограничен сверху особой подвздошно-ободочной складкой, plica iliocolica; снизу – горизонтально идущей конечной частью подвздошной кишки и снаружи – начальным отделом восходящей ободочной кишки, colon ascendens. 11. Recessus iliocoecalis inferior – нижний подвздошно-слепокишечный карман – представляет собой углубление, расположенное ниже дистальной части подвздошной кишки. Карман ограничен: сверху – подвздошной кишкой, сзади – брыжейкой червеобразного отростка, mesenteriolum processus vermicularis, и спереди – подвздошно-слепокишечной складкой брюшины, plica iliocoecalis, натянутой между дистальной частью подвздошной кишки и слепой кишкой. 12. Recessus retrocoecalis s. fossa subcoecalis – позадислепокишечный карман или ямка – расположен за начальным отделом толстого кишечника и ограничен спереди висцеральной брюшиной, покрывающей кишку, сзади – пристеночной брюшиной. 13. Recessusparacolici – околоободочные вывороты – представляют собой различно выраженные углубления, расположенные в пределах боковых каналов брюшной полости. Пристеночная брюшина, переходя на ободочную кишку, формирует различно представленные складки брюшины, между которыми и образуются описываемые непостоянные околоободочные вывороты.
Сумки В брюшной полости различают четыре сумки, bursae. 1. Bursa omentalis – сальниковая сумка, или cavum peritonaei minus – малая брюшная полость – представляет собой щелевидную полость, расположенную позади желудка. В этой полости можно различать следующие шесть стенок: переднюю, заднюю, верхнюю, нижнюю, правую и левую. Передняя стенка сальниковой сумки, если идти сверху вниз, образована: малым сальником, задней поверхностью желудка и желудочно-ободочной связкой; задняя стенка представлена пристеночной брюшиной, выстилающей поджелудочную железу и крупные сосуды, лежащие на позвоночнике; верхняя стенка образована левой и хвостатой долями печени; нижняя стенка – поперечноободочной кишкой и ее брыжейкой, mesocolon; левая и правая границы сумки образованы переходными складками брюшины. Желудочно-поджелудочные связки подразделяют полость сумки на отчетливо выраженные два этажа: верхний – полость малого сальника, cavum omenti minoris, и нижний этаж – полость большого сальника, cavum omenti majoris. Полость малого сальника меньше и значительно уже полости большого сальника; она расположена справа от позвоночника и не простирается влево от средней линии позвоночника дальше 1–2 см. Эта полость имеет следующие границы: спереди ее формируют связки малого сальника (lig. hepatogastricum, lig. hepatopyloricum и lig. hepatoduodenale). Задняя стенка полости малого сальника образована пристеночной брюшиной, лежащей на аорте; верхняя стенка представлена левой и хвостатой долями печени; нижняя стенка – желудочно-поджелудочными связками. Левая стенка представлена брюшиной, лежащей на правой поверхности брюшной части пищевода, а также выстилающей заднюю поверхность кардии. Расположенное здесь углубление можно именовать кардиальным выворотом полости малого сальника, recessus cardialis cavi omenti minoris. Этот выворот расположен на уровне сальникового отверстия Винслова; при заведении зонда через указанное отверстие последний проникает и упирается в описываемый выворот. Правая стенка полости малого сальника образована тремя брюшинными связками, между которыми формируется сальниковое отверстие Винслова, foramen epiploicum (Winslovii). Через это отверстие сальниковая сумка сообщается с «большой брюшной полостью», cavum peritonaei majus. Границы отверстия следующие: спереди располагается печеночно-двенадцатиперстная связка, lig. hepatoduodenale; сзади – печеночно-почечная связка, lig., hepatorenale; сверху – хвостатая доля печени, Lobus caudatus (Spigelii), и снизу – двенадцатиперстно-почечная связка, lig. duodenorenale. Как видно из описания, сальниковое отверстие ограничено тремя связками, натянутыми между тремя внутренними органами: печенью, двенадцатиперстной кишкой и правой почкой. Проникнуть через это отверстие без рассечения связок можно только пальцем или тонким инструментом. Однако пальцевое обследование полости малого сальника, cavum omenti minoris, возможно только в пределах правой его части, т. е. в области преддверия сальниковой сумки, vestibulum bursae omentalis. Размеры полости малого сальника невелики. Верхняя ее часть, упирающаяся в печень, известна под названием верхнего выворота сальниковой сумки, recessus superior omentalis. Обнаружить эту полость легче всего путем пересечения связок малого сальника. Полость малого сальника сообщается с полостью большого сальника желудочно-поджелудочным отверстием, foramen gastropancreaticum. (см. рис. 137, показано стрелкой). Это отверстие в 60% является широко «открытым»; так как желудочно-поджелудочные связки отстоят друг от друга далеко; в 23% оно является «полуприкрытым», когда связки значительно сближены, но не достигают друг друга; в 10% отверстие является «прикрытым», когда обе связки находятся на одном уровне, и, наконец, в 7% связки наслаиваются одна на другую с образованием косо идущего слева направо канала. Надо помнить, что при этом кпереди и нише располагается привратнико-поджелудочная, а кзади и выше – желудочно-поджелудочная связки. Примерно в 8% случаев обе связки, сливаясь с образованием непрерывной желудочно-поджелудочной связки, lig. gastropancreaticum completum, полностью перегораживают сальниковую сумку на верхний и нижний ее этажи. Можно полагать, что такая изоляция полостей малого и большого сальников может иметь известное значение в клинике прободной язвы желудка. Полость большого сальника имеет следующие границы: спереди ее формируют задняя стенка желудка и желудочно-ободочная связка, lig. gastrocolicum; сзади она представлена пристеночной брюшиной, лежащей на поджелудочной железе, а также частично желудочно-поджелудочной связкой; снизу эта полость ограничена поперечно-ободочной кишкой и ее брыжейкой; сверху – желудочно-поджелудочными связками с желудочно-поджелудочным отверстием между ними; слева – селезеночным выворотом полости большого сальника, recessus lienalis cavi omenti majoris, и справа – поджелудочно-двенадцатиперстным карманом полости большого сальника, recessus pancreaticoduodenalis cavi omenti majoris. Как уже указывалось, размеры полости большого сальника значительно превышают размеры полости малого сальника. Поперечный размер полости большого сальника превышает его длину, ибо ширина его простирается справа от поджелудочно-двенадцатиперстного желобка, sulcus pancreaticoduodenalis, до ворот селезенки – слева. В тех случаях, когда листки большого сальника являются сросшимися с полной облитерацией щели большого сальника (а это бывает чаще всего), длинник полости большого сальника короче и нижний уровень полости в этих случаях соответствует расположению поперечноободочной кишки и ее брыжейки. В тех же редких случаях, когда листки большого сальника не спаиваются, его полость простирается вниз иногда вплоть до переходной складки передних двух листков большого сальника в его задние два листка. В полости большого сальника различают четыре выворота: верхний, наиболее значительный выворот, расположенный между поджелудочной железой и задней стенкой желудка, – желудочно-поджелудочный выворот, recessus gastropancreaticus; снизу – углубление между проксимальной частью листков большого сальника – нижний выворот, recessus inferior omentalis; слева – селезеночный выворот, recessus lienalis, образованный клиновидным схождением к воротам селезенки двух связок: спереди – желудочно-селезеночной, lig. gastrolienale, и сзади – поджелудочно-селезеночной, lig. pancreaticolienale. Последняя связка натянута между хвостом поджелудочной железы и воротами селезенки. Справа расположен поджелудочно-двенадцатиперстный выворот, recessus pancreaticoduodenalis, представляющий собой переход брюшины желудочно-ободочной связки в пристеночную брюшину, лежащую на поджелудочной железе. Широкое обнажение сальниковой сумки может быть произведено спереди пересечением желудочно-ободочной связки или рассечением брыжейки поперечноободочной кишки снизу, или путем рассечения печеночно-желудочной связки для проникновения в полость малого сальника. 2. Bursa hepatica dextra – правая печеночная сумка – располагается между диафрагмой и правой долей печени. Она ограничена: сверху – сухожильным центром диафрагмы; снизу – верхней поверхностью правой доли печени; сзади – правой венечной связкой печени, lig. coronarium hepatis dextrum; изнутри – подвешивающей или серповидной связкой, lig. falciforme s. suspensorium hepatis; снаружи – мышечной частью диафрагмы, pars muscularis diaphragmatis. Эта сумка нередко служит вместилищем для поддиафрагмальных гнойников. 3. Bursa hepatica sinistra – левая печеночная сумка – расположена между левой долей печени и диафрагмой. Ее границы: спереди – мышечная часть диафрагмы, pars muscularis diaphragmatis; сзади – левая венечная связка печени, lig. coronarium hepatis sinistrum; изнутри – подвешивающая или серповидная связка печени, lig. suspensorium s. falciforme hepatis, и снаружи – левая треугольная связка печени, lig. triangulare hepatis sinistrum. 4. Bursa praegastrica – преджелудочная сумка – располагается между желудком и левой долей печени. Более точные ее границы следующие: спереди – нижняя поверхность левой доли печени; сзади – передняя стенка желудка; сверху – малый сальник и ворота печени. Описанные последние три сумки из четырех – правая и левая печеночные, а также преджелудочная сумка, с нижней стороны свободно сообщаются с остальными частями верхнего и нижнего этажей брюшной полости.
Связки Под связками брюшины, ligamenta peritonaei, понимается либо переход брюшины с одного органа на другой, либо переход брюшины с органа на брюшную стенку. В части случаев перебрасывающаяся с одного органа на другой брюшина состоит из двух брюшинных листков; такие связки имеют две поверхности, которые могут быть легко прощупаны исследующими пальцами. В других случаях связки представляют собой простой переход брюшины с одного органа на другой или с органа на брюшную стенку. Такие связки состоят из одного листка брюшины. Наконец, нередки случаи, когда какой-либо орган (например, сосуд) выпячивает брюшину с образованием валика. Такие брюшинные тяжи получили название складок. В особую группу следует выделить связки, в своей основе состоящие не из брюшины, а представляющие собой либо облитерированные сосуды (lig. venosum Arantii), либо просто соединительнотканно-мышечные тяжи (lig. teres uteri и др.). Следует оговориться, что подобные облитерированные образования или соединительнотканно-мышечные тяжи в большинстве случаев также покрыты серозной оболочкой с образованием брюшинных складок или связок. Примером может служить облитерированный первичный мочевой ход, urachus, превращающийся в связку, lig. vesicoumbilicale medium; выпяченная же этой связкой брюшина образует складку. Исходя из сказанного, следует подразделить все связки брюшной полости на четыре группы. А. Связки – дупликатуры. Б. Связки – одинарные пластинки брюшины. В. Складки брюшины. Г. Связки в основе небрюшинного происхождения.
А. Связки – дупликатуры 1. Lig. gastrocolicum – желудочно-ободочная связка – натянута между большой кривизной желудка и поперечноободочной кишкой. 2. Lig. gastrolienale – желудочно-селезеночная связка – натянута между левой частью большой кривизны и воротами селезенки. В ней залегают селезеночные сосуды, vasa lienalia. 3. Lig. hepatogastricum – печеночно-желудочная связка – является частью малого сальника, omentum minus, натянута между воротами печени и малой кривизной желудка; подразделена на напряженную часть, pars condensa, и ненапряженную часть, pars flaccida. 4. Lig. hepatopyloricum – печеночно-привратниковая связка – также является частью малого сальника, omentum minus; тянется в виде тяжа от ворот печени к привратнику; является пограничной связкой между расположенной слева печеночно-желудочной связкой, lig. hepatogastricum, и справа – печеночно-двенадцатиперстной связкой, lig. hepatoduodenale. 5. Lig. pyloropancreaticum – привратнико-поджелудочная связка – замыкает желудочно-поджелудочный угол, angulus gastropancreaticus; натянута между предпривратником желудка и передненижним краем правой половины поджелудочной железы. 6. Lig. gastropancreaticum completum – «непрерывная» желудочно-поджелудочная связка – формируется при слиянии привратнико-поджелудочной, желудочно-поджелудочной связок. Необходимо учитывать, что в правой половине связка представляет собой дупликатуру брюшины, а в левой – одинарную пластинку. Связка непостоянная: встречается в 8% случаев. 7. Lig. triangulare hepatis dextrum – правая треугольная печеночная связка – является прямым продолжением вправо правой венечной связки печени, lig. coronarium hepatis dextrum. Имеет три края: передний, задний и наружный (направленный вправо). Передний край связки фиксирован на задней поверхности печени, задний – на диафрагме, наружный край связки свободен. 8. Lig. triangulare hepatis sinistrum – левая треугольная связка печени – расположена у левого края левой венечной связки печени, lig. coronarium hepatis sinistrum, продолжением которой она является. Передний ее край фиксирован к левой доле печени, задний – к диафрагме, наружный (левый) ее край свободен. 9. Ligamentum falciforme s. suspensorium hepatis – серповидная или подвешивающая связка печени – идет в сагиттальном направлении в виде паруса от диафрагмы к верхней поверхности печени; подразделяет печень сверху на правую и левую ее доли. 10. Lig. hepatoduodenale – печеночно-двенадцатиперстная связка – натянута от ворот печени к верхней горизонтальной части двенадцатиперстной кишки; ограничивает спереди сальниковое отверстие Винслова, foramen epiploicum Winslovi; содержит три важных образования: желчный проток, ductus choledochus, воротную вену, v. portae, и собственную печеночную артерию, a. hepatica propria. Эти образования располагаются справа налево в следующем порядке: ductus choledochus, v. portae и a. hepatica propria (анатомический шифр «ДВА»). 11. Lig. suspensorium duodeni – подвешивающая связка двенадцатиперстной кишки – идет от левой ножки диафрагмы к flexura duodenojejunalis, которую и поддерживает. В связке заключена одноименная мышца m. suspensorius duodeni, s. Treitzii. 12. Lig. appendiculoovaricum – аппендикулярно-яичниковая связка – непостоянная, тянется от червеобразного отростка к правому яичнику. Может иметь значение в распространении инфекции от яичника к червеобразному отростку или обратно. 13. Lig. suspensorium ovarii dextrum s. lig. infundibulopelvicum dextrum – правая подвешивающая связка яичника или правая воронко-тазовая связка – обусловлена заключенными в ее толще яичниковыми сосудами, vasa ovarica. Она начинается от области бифуркации подвздошных сосудов, опускается в малый таз несколько кпереди от articulatio sacroiliaca и заканчивается в пределах ostium abdominale tubae uterinae. Помимо сосудов, содержит гладкие мышцы и плотную волокнистую соединительную ткань. 14. Lig. suspensorium ovarii sinistrum s. lig. infundibulopelvicum sinistrum – левая подвешивающая связка яичника или левая воронко-тазовая связка – аналогична предыдущей (двусторонне-симметричная связка). 15. Lig. ovarii proprium dextrum – правая собственная связка яичника – натянута между extermitas uterina ovarii и правым углом дна матки; представляет собой кругловатый шнурок из фиброзной ткани и гладких мышц. Связка входит в состав lig. latum uteri, брюшину которой она приподнимает с образованием брыжейки яичниковой связки, mesovarium. 16. Lig. ovarii proprium sinistrum – левая собственная связка яичника – аналогична предыдущей (двусторонне-симметричная связка). 17. Lig. cardinale uteri dextrum – правая кардинальная связка матки – представляет собой плотный фиброзный пучок, идущий во фронтальной плоскости на уровне наружного маточного зева, orificium uteri externum, к боковой стенке таза. Вместе со своей симметричной левой кардинальной связкой образует как бы фронтальную ось, вокруг которой матка может осуществлять движения кпереди и кзади. 18. Lig. cardinale uteri sinistrum – левая кардинальная связка матки – аналогична предыдущей (двусторонне-симметричная связка). Обе кардинальные связки являются нижней границей распространения брюшинного мешка, excavatio rectovesicalis s. retrouterina, дно которого фиксировано к этим связкам. 19. Lig. latum uteri dextrum – правая широкая связка матки – представляет собой правую часть брюшинной дупликатуры, отходящей во фронтальной плоскости от боковых поверхностей матки к правой стенке малого таза. Связка имеет четырехугольную форму и подразделяется на четыре части: верхняя 1/3 брыжейка маточной трубы, mesosalpinx, нижние 2/3 – собственно брыжейка матки, mesometrium, и происходящие из заднего листка широкой маточной связки (путем его выпячивания кзади) брыжейка яичника и собствен- ной связки яичника, mesovarium, и из переднего листка – брыжейка круглой связки матки – mesodesma. 20. Lig. latum uteri sinistrum – левая широкая связка матки – аналогична предыдущей (двусторонне-симметричная связка). 21. Lig. teres uteri dextrum – правая круглая маточная связка – отходит от угла матки кпереди и кнаружи, вступает в паховой канал, пройдя который веерообразно рассыпается в пределах верхних 2/3 больших половых губ; состоит из фиброзной ткани, гладкой и поперечнополосатой мускулатуры. 22. Lig. teres uteri sinistrum – левая круглая маточная связка – аналогична предыдущей (двусторонне-симметричная связка). 23. Lig. sacrouterinum dextrum – правая крестцово-маточная связка – представляет собой мышечно-фиброзный пучок, начинающийся приблизительно на середине задней поверхности шейки матки и идущий к крестцовой кости на уровне II–III крестцового позвонка. На пути волокна связки вплетаются в мышечные элементы прямой кишки. Связка содержит одноименную мышцу, m. sacrouterinus, часть которой от матки до прямой кишки именуется прямокишечно-маточной мышцей. 24. Lig. sacrouterinum sinistrum – левая крестцово-маточная связка – аналогична предыдущей (двусторонне-симметричная связка).
Б. Связки – одинарные пластинки брюшины 25. Lig. gastrophrenicum – желудочно-диафрагмальная связка – натянута между диафрагмой и дном желудка, располагаясь слева от пищевода. Встречается двух типов: в одних случаях связка фиксирована на задней стенке дна и в этих случаях дно свободно; связки второго типа прикрепляются ко дну в пределах большой кривизны и поэтому все дно является фиксированным. При связках первого типа позади дна формируется углубление – верхний карман дна, recessus fundalis superior. 26. Lig. phrenicooesophageum – диафрагмально-пищеводная связка (К. П. Сапожков, 1945) – натянута между диафрагмой и кардией желудка, располагаясь на передней поверхности пищевода; является пограничной связкой в системе поверхностных связок желудка между лежащей слева желудочно-диафрагмальной связкой, lig. gastrophrenicum, и расположенной справа печеночно-желудочной связкой, lig. hepatogastricum. 27. Lig. gastropancreaticum – желудочно-поджелудочная связка – представляет собой переход брюшины с верхнего края поджелудочной железы на заднюю поверхность тела, кардии и дна желудка. Правый свободный край связки образует желудочно-поджелудочную складку, plica gastropancreatica, в которой заключена левая желудочная артерия, a. gastrica sinistra, вместе с сопровождающей ее венечной веной, v. coronaria ventriculi. Левые 2/3 связки состоят из одного листка брюшины, правая 1/3 представляет собой дупликатуру брюшины. Встречаются два морфологические варианта связки: длинная (3–4 см) и короткая (0,5–1 см). 28. Lig. coronarium hepatis dextrum – правая венечная связка печени – расположена во фронтальной плоскости; перекидывается с задней поверхности правой доли печени на диафрагму; справа граничит с правой треугольной связкой печени, lig. triangulare hepatis dextrum, а слева – с серповидной ее связкой, lig. falciforme hepatis. При заведении кисти руки в правую печеночную сумку, bursa hepatica dextra, исследующие пальцы вверху касаются описываемой связки. 29. Lig. coronarium hepatis sinistrum – левая венечная связка печени – натянута между задней поверхностью левой доли печени и диафрагмой; слева граничит с левой треугольной связкой печени, справа – с серповидной связкой печени, lig. falciforme hepatis; является верхней границей левой печеночной сумки bursa hepatica sinistra. 30. Lig. hepatorenale – печеночно-почечная связка – тянется от ворот печени к верхнему полюсу правой почки; ограничивает сзади сальниковое отверстие Винслова, foramen epiploicum (Winslovi). 31. Lig. phrenicolienale – диафрагмально-селезеночная связка – в виде пластинки перекидывается с диафрагмы на верхний полюс селезенки. 32. Lig. pancreaticolienale – поджелудочно-селезеночная связка – тянется от хвоста поджелудочной железы к воротам селезенки. 33. Lig. phrenicocolicum. sinistrum – левая диафрагмально-ободочная связка – представляет собой мощную связку, перекидывающуюся с мышечной части диафрагмы в области IX–XI ребер слева на flexura coli sinistra. Эта связка поддерживает снизу селезенку, формируя для нее селезеночный мешок, saccus coecus lienis. 34. Lig. phrenicocolicum dextrum – правая диафрагмально-ободочная связка – непостоянная; натянута между мышечной частью диафрагмы справа и flexura coli dextra. 35. Lig. duodenorenale – двенадцатиперстно-почечная связка – в виде пластинки перекидывается от нисходящей части двенадцатиперстной кишки на медиальную поверхность правой: почки; ограничивает снизу сальниковое отверстие Винслова, foramen; epiploicum (Winslovi).
В. Складки брюшины 36. Plica gastropancreatica – желудочно-поджелудочная складка – расположена по свободному правому краю желудочно-поджелудочной связки; заключает в себе левую желудочную артерию, a. gastrica sinistra, лежащую слева, и венечную вену желудка, v. coronaria ventriculi, расположенную справа от артерии. 37. Plica duodenojejunalis superior – верхняя двенадцатиперстно-тощая складка – представляет собой складку брюшины, связывающую flexura duodenojejunalis с пристеночной брюшиной; в этой складке заключена нижняя брыжеечная вена, v. mesenterica inferior. 38. Plica duodenojejunalis inferior – нижняя двенадцатиперстно-тощая складка – расположена ниже предыдущей и представляет собой также переход висцеральной брюшины двенадцатиперстно-тощего перегиба, flexura duodenojejunalis, в пристеночную брюшину. Между обеими складками формируется углубление – двенадцатиперстно-тощий карман, recessus duodenojejunalis, могущий являться причиной внутренних забрюшинных грыж Трейца, herniae retroperitoneales. 39. Plica vesicoumbilicalis media – средняя пузырно-пупочная складка – образована заключенной в ней одноименной связкой, lig. vesicoumbilicale medium, представляющей собой облитерированный первичный мочевой ход, urachus; тянется от верхушки мочевого пузыря, vertex vesicae urinariae, к пупку, umbilicus. 40. Plica vesicoumbilicalis lateralis dextra – правая боковая пузырно-пупочная складка – образована заключенной в ней облитерированной пупочной артерией, a. umbilicalis, тянется от боковой стенки мочевого пузыря к пупку. 41. Plica vesicoumbilicalis lateralis sinistra – левая боковая пузырно-пупочная складка – аналогична предыдущей (двусторонне-симметричная складка). 42. Plica epigastrica dextra – правая надчревная складка – расположена на передней брюшной стенке кнаружи от пузырно-пупочной складки; обусловлена заключенной в ней одноименной артерией, a. epigastrica, выпячивающей брюшину. 43. Plica epigastrica sinistra – левая надчревная складка – аналогична предыдущей (двусторонне-симметричная складка). 44. Plica iliocolica – подвздошно-ободочная складка – в виде треугольного паруса натянута между верхней поверхностью дистальной части подвздошной кишки и медиальной поверхностью начального отдела восходящей ободочной кишки; принимает участие в формировании recessus iliocoecalis superior, 45. Plica iliocoecalis – подвздошно-слепокишечная складка – в виде треугольной пластинки натянута между нижней поверхностью дистальной части подвздошной кишки и слепой кишкой принимает участие в формировании recessus iliocoecalis inferior. 46. Plica rectovesicalis dextra s. semilunaris (Douglasi) dextra – правая прямокишечно-пузырная складка – расположена на боковой стенке малого таза и тянется от ампулярной части прямой кишки к мочевому пузырю. Величина складки находится в прямой зависимости от степени наполнения ампулы прямой кишки: при наполнении кишки – складка сглаживается, после опорожнения ее – выступает рельефнее. 47. Plica rectovesicalis sinistra s. semilunaris (Douglasi) sinistra – левая прямокишечно-пузырная складка – аналогична предыдущей, но расположена в малом тазу часто на разной высоте: выше или ниже предыдущей складки. 48. Plica rectouterina dextra – правая прямокишечно-маточная складка – расположена горизонтально и тянется от боковой поверхности матки к боковой стенке ампулы прямой кишки. В ее толще залегает одноименная гладкая мышца, m. rectouterinus. 49. Plica rectouterina sinistra – левая прямокишечно-маточная складка – аналогична предыдущей (двусторонне-симметричная складка). 50. Plica vesicouterina dextra – правая пузырно-маточная складка – тянется от тела матки к мочевому пузырю; представляет собой резервную дупликатуру брюшины, изменяющую свои размеры в зависимости от степени наполнения ампулы прямой кишки. 51. Plica vesicouterina sinistra – левая пузырно-маточная складка – аналогична предыдущей (двусторонне-симметричная складка).
Г. Связки в основе небрюшинного происхождения 52. Lig. venosum (Arantii) – венозная связка – представляет собой облитерированное соединение пупочной вены с нижней полой веной; расположена в заднем отделе левой сагиттальной борозды печени. 53. Lig. teres hepatis – круглая связка печени – представляет собой округлый тяж, тянущийся от пупка к переднему отделу левой сагиттальной борозды печени; является заросшей пупочной веной. 54. Lig. vesicoumbilicale medium – средняя пузыри о-пупочная связка – представляет собой облитерированный первичный мочевой ход, urachus; тянется от верхушки мочевого пузыря, vertex, vesicae urinariae, к пупку, umbilicus. Заключена в одноименной складке, plica vesicoumbilicalis media. 55. Lig. vesicoumbilicale laterale dextrum – правая наружная пузырно-пупочная складка – представляет собой облитерированную правую пупочную артерию, a. umbilicalis dextra. 56. Lig. vesicoumbilicale laterale sinistrum – левая наружная пузырно-пупочная связка – аналогична предыдущей (двусторонне-симметричная связка). Заканчивая раздел связок, необходимо упомянуть еще об особых связках, чаще всего воспалительного происхождения, возникающих в результате тех или иных патологических процессов в брюшной полости. Эти обычно воспалительные брюшинные образования именуются связками Лена. Весьма часто они формируются в пределах подвздошно-слепокишечного угла, angulus ilioceocalis, и тянутся до linea terminalis или имеют иное направление (Резанов).
Сальники В отличие от обычных связок дупликатура брюшины с очень тонкой структурой своих пластинок, а также с содержанием между этими нежными листками, как правило, значительного количества жировой клетчатки именуется сальником, omentum. В брюшной полости различают два сальника. 1. Omentum majus – большой сальник – начинается от большой кривизны желудка и в виде фартука свисает вниз нередко до уровня лобковых костей. Часто большой сальник собирается в складки и в этих случаях не достигает лонных костей, заканчиваясь на различной высоте брюшной полости. Проксимальная его часть (от желудка до поперечноободочной кишки) выделяется под названием желудочно-ободочной связки, lig. gastrocolicum. Она состоит из двух брюшинных пластинок, являющихся продолжением брюшины передней и задней стенок желудка. Соединившись, обе указанные пластинки следуют вниз кпереди от colon transversum и на различном уровне заворачивают вновь кверху, проходя кпереди от colon transversum, к taenia omentalis, к которой на пути прикрепляются. Таким образом, lig. gastrocolicum состоит из двух листков брюшины, а свободная часть сальника, pars libera omenti majoris, 3 из четырех. В тех случаях, когда внутренний листок большого сальника, образованный брюшиной, спустившейся с задней стенки желудка, заворачивает кверху раньше, наружный листок в нижнем отделе большого сальника также состоит только из двух листков брюшины. Промежуток между листками большого сальника выполнен в различном количестве жировой клетчаткой, достигающей часто весьма большой степени развития. Эта жировая ткань заполняет бывшую в зародышевом состоянии щель между передними и задними листками большого сальника в процессе дальнейшего развития эта щель полностью зарастает. Таким образом, полость большого сальника, cavum omenti majoris, обычно распространяется вниз только до уровня поперечноободочной кишки. Сросшиеся два передние листка образуют переднюю пластинку большого сальника, lamina anterior omenti majoris; задние два листка, срастаясь, формируют заднюю пластинку большого сальника, lamina posterior omenti majoris. Между большим сальником и передней брюшной стенкой заключено щелевидное пространство, называемое предсальниковым промежутком, spatium praeepiploicum. 2. Omentum minus – малый сальник – представляет собой дупликатуру брюшины, тянущуюся от ворот печени, а также от задней половины левой сагиттальной борозды печени к малой кривизне желудка и начальному отделу верхней горизонтальной части двенадцатиперстной кишки. Он состоит из трех связок: печеночно-желудочной, печеночно-привратниковой и печеночно-двенадцатиперстной. Малый сальник имеет вид трапеции с нижним основанием около 15–18 см и верхним коротким основанием – около 6 см. Подобно большому сальнику между листками малого сальника заключены кровеносные и лимфатические сосуды, лимфатические узлы, а также некоторое количество жировой клетчатки, постепенно уменьшающейся по направлению от малой кривизны кверху к аранциеву желобу. Возле ворот печени и аранциева желоба, где фиксируется малый сальник, обе его пластинки, как правило, жировой клетчатки не содержат. Это имеет большое практическое значение при мобилизации желудка во время обширных резекций его, так как при пересечении малого сальника близ ворот печени удаляется весь лимфатический аппарат этих связок полностью.
Брыжейки Под наименованием брыжейки, mesenterium, понимается дупликатура брюшины, на которой фиксируется кишечная трубка. Она состоит из двух сросшихся листков серозной оболочки с заключенными в ней многочисленными лимфатическими и кровеносными сосудами, лимфатическими узлами и нервами. Особенностью строения брыжейки тонкой кишки является то, что она образует многочисленные складки у края, прилежащего к кишечнику. Задняя половина брыжейки и ее задний край прикреплен к позвоночнику, складок не образует. Благодаря такому строению брыжейка по извлечении ее из брюшной полости приобретает форму винтообразной плоскости с несколькими оборотами. Корень брыжейки, radix mesenterii, пересекает в косом направлении позвоночник слева направо и сверху вниз от уровня левой боковой поверхности II поясничного позвонка до правого крестцово-подвздошного сочленения, articulatio, точнее synchondrosis sacroiliaca dextra. Ширина брыжейки различна на различных уровнях ее фиксации. Наибольшей ширины, до 15–17 см, она достигает на границе верхней и средней трети тонкой кишки, а также на расстоянии 20–40 см. до места ее впадения в толстую кишку. Таким образом, от начала тощей кишки ширина ее брыжейки постепенно увеличивается; аналогичным образом перед впадением подвздошной кишки в толстую ширина брыжейки постепенно уменьшается, а близ слепой кишки брыжейка теряется совершенно. Различают следующие виды брыжеек. 1. Mesenterium intestini tenue – брыжейка тонкой кишки. 2. Mesenteriolum processus vermiformis – брыжеечка червеобразного отростка – представляет собой треугольной формы пластинку, натянутую между стенкой большого таза и червеобразным отростком. 3. Mesocolon transversum – брыжейка поперечноободочной кишки – представляет собой широкую пластинку, тянущуюся в поперечном направлении, и вместе с попёречноободочной кишкой подразделяющую брюшную полость на два этажа: верхний и нижний. 4. Mesocolon sigmoideum – брыжейка S-образной кишки – представляет собой дупликатуру брюшины, тянущуюся от середины левой подвздошной ямы, fossa iliaca sinistra, до мыса, promontorium. Средняя длина ее корня 6–8 см свободный ее край имеет большую длину, почему в отличие от mesocolon transversum здесь также наблюдается большое количество складок. 5. Mesorectum – брыжейка н ад ампулярной час т и прямой кишки. Эта брыжейка расположена только в пределах pars supraampullaris recti, а ниже – на уровне II крестцового позвонка – полностью исчезает. Благодаря этому большая часть прямой кишки, т. е. ее ампулярная и анальная части, pars ampullaris и pars analis recti, совершенно лишены брыжейки.
Пазухи В нижнем этаже брюшной полости расположены две пазухи правая и левая брыжеечные пазухи, sinus mesentericus dexter и sinus mesentericus sinister. Оба синуса имеют треугольную форму. Правый синус ограничен справа восходящей ободочной кишкой, colon ascendens, слева – корнем брыжейки, radix mesenterii, и Сверху -попёречноободочной кишкой, colon transversum. Левый брыжеечный синус ограничен слева ни сходящей ободочной кишкой, colon descendens, справа косо идущим корнем брыжейки, radix mesenterii, и снизу S-образной кишкой. Основание правого брыжеечного синуса обращено кверху; основание левого брыжеечного синуса направлено вниз. Правый синус замкнут, левый свободно сообщается с полостью малого таза, что имеет значение при наличии выпотов в брюшную полость.
Каналы Различают в брюшной полости два канала, canales, расположенные в продольном направлении – правый и левый боковые каналы, canales longitudinales s. laterales dexter et sinister. Правый боковой канал расположен между пристеночной брюшиной и восходящей ободочной кишкой. Он простирается от нижней поверхности печени, где сообщается с печеночной сумкой, до слепой кишки, возле которой переходит в позадислепокишечный выворот. Левый боковой канал располагается между пристеночной брюшиной и нисходящей ободочной кишкой. Он начинается ниже левой диафрагмально-ободочной связки, тянется вниз и между пристеночной брюшиной и S-образной кишкой свободно сообщается с полостью малого таза. В патологических условиях описываемые каналы нередко являются вместилищем для скопления различных эксудатов или крови (при ранении). Наличие выпота определяется методом перкуссии с изменением положения тела больного.
Отверстия В полости брюшины описываются два отверстия, foramina, сформированные за счет брюшинных связок. 1. Foramen epiploicum (Winslovi) – сальниковое отверстие Винслова – сообщает полость сальниковой сумки, bursa «mentalis, точнее полость малого сальника, cavum omenti minoris, с большой полостью брюшины, cavum peritonaei majus. Его границы: спереди – lig. hepatoduodenale, сзади – lig. hepatorenale, снизу – lig. duodenorenale, сверху – lobus caudatus (Spigelii). Легче всего запомнить границы сальникового отверстия, представив себе три органа, между которыми и натягиваются отмеченные три связки. Этими органами являются: печень, двенадцатиперстная кишка и почка. 2. Foramen gastropancreaticum – желудочно-поджелудочное отверстие. Его границы: справа – привратнико-поджелудочная связка, lig. pyloropancreaticum, слева – желудочно-поджелудочная связка, lig. gastropancreaticum, спереди – малая кривизна желудка, curvatura minor, сзади – передняя поверхность поджелудочной железы. Различают четыре вариации желудочно-поджелудочного отверстия: открытое желудочно-поджелудочное отверстие – при далеком отстоянии желудочно-поджелудочных связок друг от друга; полуприкрытое желудочно-поджелудочное отверстие – при некотором сближении указанных связок; прикрытое желудочно-поджелудочное отверстие, когда левый край привратнико-поджелудочной связки располагается на уровне желудочно-поджелудочной складки и в виде канала, когда привратнико-поджелудочная связка наслаивается на желудочно-поджелудочную. В последнем случае наблюдается косо идущий слева направо канал, что при сближении желудочно-поджелудочных связок приводит к разобщению большого и малого сальников.
О тонком строении брюшины Брюшина в хирургической практике имеет весьма большое значение. По современным воззрениям, как висцеральная, так и пристеночная брюшина состоит из нескольких слоев. В висцеральной брюшине различают шесть следующих слоев: 1. Мезотелий – представляет собой непрерывный покров, в котором в отличие от прежних взглядов никаких стомат и стигмат не существует. 2. Пограничная мембрана – бесструктурная пластинка, связывающая слой мезотелия с волокнистым коллагеновым слоем. 3. Поверхностный волокнистый коллагеновый слой – с весьма характерной волокнистостью своих волокон. Этому слою приписывается роль запасных складок для практически нерастяжимого коллагена. При вытяжении брюшины запасные складки постепенно расправляются. 4. Поверхностная эластическая сеть – характеризуется чрезвычайной густотой расположения эластических волокон. 5. Глубокая продольная эластическая сеть характеризуется толстыми волокнами, расположенными вдоль длинной оси кишечника. 6. Глубокий решетчатый коллагеновый слой представляет собой отчетливо выраженную систему коллагеновых волокон, отделенную от поверхностного волокнистого коллагенового слоя двумя эластическими сетями. Жировая ткань, откладывающаяся в толще брюшины, также сосредоточивается только в этом слое.
Кровоснабжение брюшины По исследованиям Б. В. Огнева, как пристеночная, так и висцеральная брюшина содержит огромное количество сосудов. Как показал Барон (1937), кровеносные и лимфатические сосуды брюшины у взрослых свойственны только наиболее глубокому решетчатому коллагеновому слою. Остальные слои брюшины совершенно лишены сосудов. Движение жидкостей через них как при резорбции, так и при транссудации возможно лишь путем циркуляции по тканевым щелям.
Иннервация Чувствительная иннервация брюшины происходит за счет многочисленных ветвей симпатического характера, отходящих от солнечного сплетения, plexus Solaris. В пристеночной брюшине нервная сеть выражена значительно лучше, чем в висцеральной брюшине, благодаря чему наибольшей чувствительностью обладает пристеночная брюшина. В результате воспалительных процессов в брюшной полости наступает резкое повышение чувствительности брюшины. Нередко при перитонитах под воздействием инфекционного начала возникает паралич этих нервов, что приводит к значительному снижению кровяного давления у больных.
Схема пищеварительного канала Изложению топографии отдельных органов брюшной полости мы предпошлем перечень частей всей пищеварительной трубки в описательном порядке, начиная с ротовой полости. Cavum oris: 1. Rima oris – ротовая щель. 2. Vestibulum oris – преддверие рта. 3. Cavum oris proprium – собственно ротовая полость. Pharynx: 4. Pars nasalis pharyngis, s. nasopharynx, s. epipharynx – носоглотка (эта часть глотки относится не к пищеварительной трубке, а воздухоносным путям). 5. Pars oralis pharyngis, s. oropharynx, s. mesopharynx – ротоглотка, средняя часть глотки. 6. Pars laryngea pharyngis, s. laryngopharynx, s. hypopharynx – гортаноглотка, нижняя часть глотки. Oesophagus: 7. Pars cervicalis oesophagi – шейная часть пищевода. 8. Pars thoracalis oesophagi – грудная часть пищевода. 9. Pars abdominalis oesophagi – брюшная часть пищевода. Ventriculus, s. gaster, s. stomachus: 10. Pars cardiaca ventriculi, s. cardia ventriculi – входная часть желудка. 11. Fundus ventriculi – дно желудка. 12. Corpus ventriculi – тело желудка. 13. Pars praepylorica ventriculi, s. antrum pyloricum – предпривратниковая часть желудка. 14. Pars pylorica ventriculi, s. pylorus ventriculi – привратник желудка. Intestinum tenue: 15. Pars horizontalis duodeni superior – верхняя горизонтальная часть двенадцатиперстной кишки. 16. Flexura duodeni superior – верхний изгиб двенадцатиперстной кишки. 17. Pars descendens duodeni – нисходящая часть двенадцатиперстной кишки. 18. Flexura duodeni inferior – нижний изгиб двенадцатиперстной кишки. 19. Pars horizontalis duodeni inferior – нижняя горизонтальная часть двенадцатиперстной кишки. 20. Flexura duodeni tertia – третий изгиб двенадцатиперстной кишки. 21. Pars ascendens duodeni – восходящая часть двенадцатиперстной кишки. 22. Flexura duodenojejunalis – двенадцатиперстно-тощий изгиб. 23. Intestinum jejunum – тощая кишка. 24. Intestinum ileum – подвздошная кишка. 25. Ileum terminale – конечная подвздошная кишка. Intestinum crassum: 26. Intestinum coecum – слепая кишка. 27. Colon ascendens – восходящая ободочная кишка. 28. Flexura coli dextra s. hepatica – правый ободочный изгиб или печеночный изгиб. 29. Colon transversum – поперечноободочная кишка. 30. Flexura coli sinistra s. lienalis – левый ободочный изгиб или селезеночный изгиб. 31. Colon descendens – нисходящая ободочная кишка. 32. Pars abdominalis colonis sigmoidei – брюшная часть S-образной кишки. 33. Pars pelvina colonis sigmoidei – тазовая часть S-образной кишки. 34. Pars supraampullaris recti – надампулярная часть прямой кишки. 35. Pars ampullaris recti – ампулярная часть прямой кишки. 36. Pars analis recti – анальная часть прямой кишки. 37. Anus – заднепроходное отверстие. 38. Areola ani – анальный кружок.
Верхний этаж брюшной полости В расположенном над поперечноободочной кишкой и ее брыжейкой верхнем этаже брюшной полости залегают брюшинная часть пищевода, интраперитонеально расположенные желудок и селезенка, а также мезоперитонеально расположенная печень.
Брюшная часть пищевода Брюшная часть пищевода простирается от пищеводного отверстия диафрагмы до кардии желудка. Средняя длина этой части равняется 1,5–2 см. Пищевод но е отверстие, hiatus oesophageus – расположено на уровне X–XI грудного позвонка и отстоит от средней линии влево на 2–3 см. При своем впадении в желудок пищевод несколько расширяется и делает крутой изгиб справа налево, благодаря чему на месте перегиба образуется на левой стороне просвета пищевода нечто вроде заслонки. Эта заслонка до известной степени препятствует обратному поступлению пищи из желудка в пищевод. В участке, где пищевод проникает через диафрагму, его мышечная оболочка тесно переплетается с мышечными пучками диафрагмы с образованием в этом месте мышечного жома (сфинктер Губарева). По отношению к брюшине различают два варианта перитонизации пищевода: мезоперитонеальное и интраперитонеальное. При мезоперитонеальном пищеводе брюшина покрывает его спереди и с боков; задняя поверхность пищевода остается непокрытой брюшиной. В этих случаях брюшная часть пищевода в виде валика значительно выдается кпереди. При интраперитонеальном положении....пищевода, брюшина покрывает его со всex стopон. Кровоснабжение брюшной части пищевода осуществляется за счет мелких веточек, отходящих от аа. phrenicae inferigres, а также от a. gastrica sinistra.
Желудок Желудок является объектом повседневных хирургических вмешательств. Для применения рациональной операции в настоящее время хирурги пристально изучают не только морфологию, но и функцию желудка с современных позиций павловской физиологии. Функция желудка многогранна. Это орган секреторный – экскреторный, инкреторный, моторный. Напомним секреция желудка – выделение главными и обкладочными клетками пепсина и соляной кислоты; экскреция его – способность выведения в просвет желудка различных парентерально введенных веществ [например, при введении 1 см3 1% раствора нейтральрота в ягодичную мышцу краска появляется в желудочном содержимом (проба Р. А. Лурия)]; инкреция – выделение в кровь антианемического фактора Кэстля; моторная функция – способность производить движения: охват – перистолу и мелкие сокращения – перистальтику. Являясь резервуаром для приема пищи, желудок несет и защитную (бактерицидную) функцию, а также обладает викарной способностью выделять некоторые ядовитые вещества (мочевину, нуклеопротеиды и др.) при нарушении функции почек. В эмбриональном периоде желудок, ventriculus s. gaster, расположен между двумя брыжейками – mesogastrium dorsale и mesogastrium ventrale. Дорсальная брыжейка натянута между задней стенкой брюшной полости и большой кривизной желудка и вентральная брыжейка – между передней стенкой брюшной полости, а также диафрагмой и малой кривизной желудка. В дальнейшем в результате двойного поворота вокруг вертикальной и горизонтальной осей (в сагиттальном направлении) левая стенка желудка делается передней, правая – задней, mesogastrium dorsale идет на формирование omentum majus, lig. gastrolienale и других связок, а из mesogastrium ventrale развивается omentum minus и lig. falciforme hepatis.
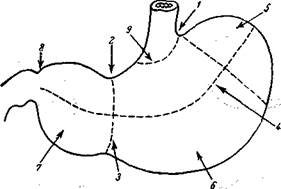
Деление В желудке различают переднюю и заднюю стенки, paries anterior и paries posterior, малую и большую кривизны, curvatura minor и curvatura major, и пять следующих отделов входная часть, pars cardiaca ventriculi s. cardia ventriculi, дно, fundus ventriculi, предпривратниковая часть, pars praepylorica s. antrum pyloricum и привратниковая часть или привратник, pars pylorica ventriculi s. pylorus ventriculi. Три первые отдела объединяются в понятие пищеварительного мешка, saccus digestorius, и противопоставляются остальным, определяемым как пищеварительный канал, canalis egestorius ventriculi. В практическом отношении является очень важным установление более или менее точных границ между описанными выше пятью отделами желудка, хотя подчас это и представляется довольно затруднительным в силу крайней индивидуальной изменчивости и мобильности желудка. В большинстве случаев все же можно подметить имеющиеся естественные границы.
Рис. 138. Деление желудка (схема). 1 – incisura cardiaca; 2 – incisura angularis; 3 – sulcus intermedius; 4 – проводная ось желудка; 5 – fundus ventriculi; 6 – corpus ventriculi; 7 – pars praepylorica; 8 – pylorus; 9– cardia.
Такой естественной границей является между дном и кардией желудка входная вырезка, incisura cardiaca, опустив от которой перпендикуляр на продольную ось желудка, мы отсекаем его дно. Труднее всего бывает установить точную границу между кардией и телом желудка. Условно можно считать входной частью пространство, расположенное подковообразно вокруг пищеводного отверстия и заканчивающееся наверху около входной вырезки. Границей между телом и предпривратником желудка является в большинстве случаев хорошо заметная между ними промежуточная бороздка, sulcus intermedius, которой на малой кривизне соответствует так называемая угловая вырезка, incisura angularis (рис. 138). Обычно в нормально залегающем и не растянутом желудке первые три его отдела расположены вертикально; предпривратник же и привратник лежат горизонтально. Благодаря этому на малой кривизне и формируется упомянутая угловая вырезка.
Форма В зависимости от целого ряда условий размеры и форма желудка подвержены большим колебаниям. Степень наполнения пищевыми массами или растяжение газами – все отражается не только на размерах, но и на его форме. Генле сравнивает желудок с грушевидной формы мешком, Тийо (Tillaux) – с волынкой, Кродель – с сифоном, Р. А. Лурия – с мы шечной трубкой, Н. К. Лысенков – с мешковидным растяжением, приобретающим в растянутом состоянии грушевидную форму. Несколько условно можно принять следующие пять форм желудка. Некоторые из них показаны на рис. 139. I. Ретортообразная форма – обычная, нормальная, чащевстречающаяся форма желудка. Она свойственна как детским, так и желудкам взрослых, у которых не наблюдается весьма часто возникающих возрастных растяжений желудка, изменяющих его форму. Этой форме свойственны четкие границы между пищеварительным мешком и каналом желудка, т. е. здесь хорошо выражены как sulcus intermedius, так и incisura angularis.
Дата добавления: 2016-03-26 | Просмотры: 1115 | Нарушение авторских прав |