|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Операция наложения анастомоза конец в конец
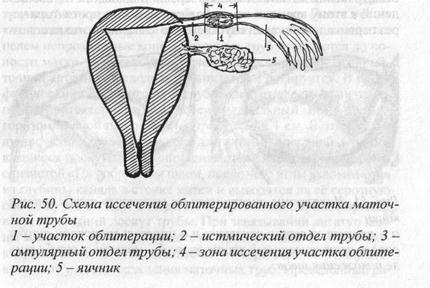
Эта операция выполняется в случае окклюзии маточной трубы в её истмическом отделе. Граница возможного анастомоза определяется по данным гистеросальпингографии и ретроградной хромогидротубации в ходе оперативного вмешательства.
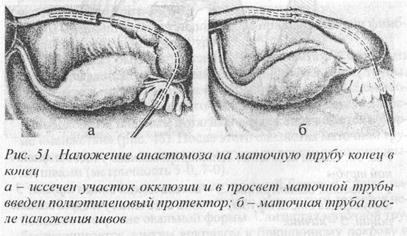
Операция выполняется в следующей последовательности: 1. через мезосальпинкс в 1 см от места окклюзии проводятся лигатуры-держалки; 2. маточная труба пересекается сначала выше места облитерации на 0,5 см; 3. через ампулярный отдел трубы проводится полиэтиленовый протектор до места облитерации и после этого маточная труба пересекается повторно. Протектор бережно проводится через центральный отрезок маточной трубы в полость матки. Глубина погружения протектора определяется легкостью его продвижения. По мере ощущения сопротивления дальнейшее продвижение протектора следует прекратить. Концы маточной трубы сшиваются между собой узловыми швами из тонкого вик-рила, а линия швов может быть обработана биологическим клеем МК-7.
Периферический конец протектора необходимо срезать на расстоянии 1 см от фимбриального конца маточной трубы. Для этого конец трубы смещается пальцами в направлении матки, после чего протектор пересекается. Некоторые хирурги рекомендуют выводить периферический конец протектора через прокол на переднюю брюшную стенку; что, с нашей точки зрения, является нецелесообразным. Через 2-3 дня проводится осмотр шейки матки с помощью зеркал. В большинстве наблюдений к этому времени конец полиэтиленового протектора через цервикальный канал спускается во влагалище, что дает возможность фиксировать его к шейке матки капроновым швом. В зависимости от течения послеоперационного периода протектор извлекается через 4-6 недель. Лекарственная терапия при этом проводится по клиническим показаниям.
Операция трансплантации маточной трубы в матку
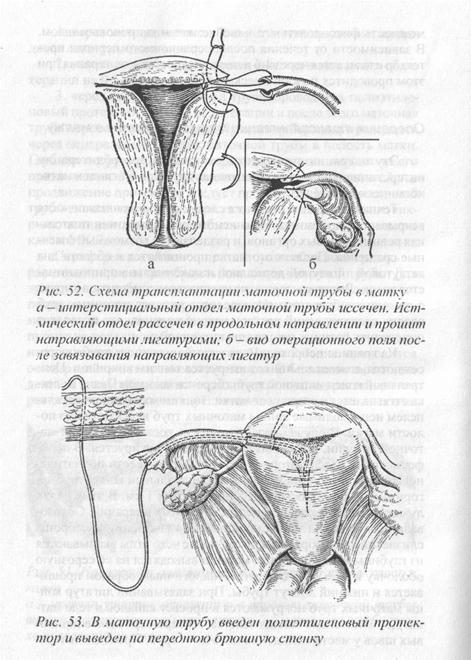
Эту операцию приходится выполнять при облитерации интерстициального отдела маточных труб или близком к матке истмическом отделе. Техника операции состоит в следующем; брюшная полость вскрывается разрезом по Пфанненштилю, проводится тщательная ревизия тазовых органов, и разделяются возможные спаечные сращения. После этого матка прошивается в области дна кетгутовой лигатурой-держалкой и максимально приподнима-ется вверх. Лигатура-держалка передается ассистенту; а хирург с помощью обтуратора поочередно в просвет маточных труб вводит изотонический раствор натрия хлорида, что позволяет определить границу непроходимого участка. На границе непроходимого участка маточные трубы пересекаются, а мезосальпинкс лигируется тонким викрилом. Центральный конец маточной трубы берется зажимом Пеана и слегка оттягивается в сторону от матки. Тонким копьевидным скальпелем непроходимые концы маточных труб иссекаются до полости матки. В случае кровотечения из восходящей ветви маточной артерии, последняя обшивается и лигируется. В периферический отдел маточной трубы следует ввести полиэтиленовый протектор и на нем рассечь медиальный конец трубы в горизонтальной плоскости на протяжении 1 см. В этих целях лучше использовать скальпель для глазных операций. Образовавшиеся лоскуты трубы прошиваются викрилом со стороны слизистой «П» — образным швом, после чего иглы вкалываются из глубины канала в стенке матки и выводятся на её серозную оболочку в 1 см друг от друга. Аналогичным образом прошивается и нижний лоскут трубы. При завязывании лигатур концы маточных труб погружаются в просвет каналов в теле матки. Дополнительно накладывается 4-5 серо-серозных викриловых швов у места вхождения маточных труб. Проведенный ранее полиэтиленовый протектор бережно продвигается в полость матки, так как это было описано в предыдущей операции. Пластические операции на маточных трубах дают возможность восстановить их проходимость у 72-76% больных, в то время как восстановление фертильности не превышает 20-24%.
Дата добавления: 2014-12-11 | Просмотры: 1266 | Нарушение авторских прав |