|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ВЛАДИКАВКАЗ 2012г
Р е ц е н з е н т ы:
доктор медицинских наук, профессор Х у т и е в Ц.С. доктор медицинских наук, профессор Х е с т а н о в А.К. I.Цель изучения темы: Научиться правильно ставить диагноз прободной язвы, решать вопросы выбора метода операции в каждом конкретном случае, правильно вести больных в послеоперационном периоде. II.Вопросы для повторения: 1.Анатомия желудка и двенадцатиперстной кишки. 2.Физиология желудка и двенадцатиперстной кишки. 3.Язвенная болезнь желудка и двенадцатиперстной кишки. 4.Современные представления об этиологии и патогенезе язвенной болезни. 5.Осложнения язвенной болезни желудка и двенадцатиперстной кишки. 6.Виды операций на желудке. 7.Методы исследования применяемые при язвенной болезни желудка и двенадцатиперстной кишки и ее осложнениях. 8.Методы лечения применяемые при язвенной болезни желудка и двенадцатиперстной кишки и ее осложнениях. III.Вопросы для самоконтроля знаний по теме: 1.Топографическая анатомия желудка и двенадцатиперстной кишки. 2.Кроволимфообращение и иннервация желудка и двенадцатиперстной кишки. 3.Строение стенки желудка и двенадцатиперстной кишки. 4.Функции желудка и двенадцатиперстной кишки. 5.Определение язвенной болезни желудка и двенадцатиперстной кишки. 6.Классификация язвенной болезни желудка и двенадцатиперстной кишки. 7.Этиология язвенной болезни желудка и двенадцатиперстной кишки. 8.Патогенез язвенной болезни желудка и двенадцатиперстной кишки. 9.Клиника язвенной болезни желудка и двенадцатиперстной кишки. 10.Диагностика язвенной болезни желудка и двенадцатиперстной кишки. 11.Дифференциальная диагностика язвенной болезни желудка и двенадцатиперстной кишки. 12.Осложнения язвенной болезни желудка и двенадцатиперстной кишки. 13.Лечение язвенной болезни желудка и двенадцатиперстной кишки и ее осложнений. IV.Прободная язва желудка и двенадцатиперстной кишки: Под прободением (перфорацией) язвы желудка и двенадцатиперстной кишки в клинике принято понимать прорывязвы в свободную брюшную полость с поступлением в нее желудочно-дуоденального содержимого. Это одно из тяжелейших и опасных для жизни осложнений язвенной болезни, ведущее к быстрому развитию разлитого перитонита. Осложнение язвенной болезни прободением наблюдается у 5-10% больных, а среди больных с осложненной язвой — в 20-25 % случаев. Этиология и патогенез. Перфорация гастродуоденальных язв в большинстве случаев возникает в результате прогрессирования хронического деструктивно-воспалительного процесса в язве. Редко наблюдаются остро протекающие язвы, когда деструктивный процесс в них настолько выражен, что они вскоре перфорируют. Способствовать прободению могут механические факторы, ведущие к повышению внутрибрюшного давления (резкое физическое напряжение, поднятие тяжести, травма живота); прием грубой пищи и алкоголя, вызывающих обильную секрецию с повышенной переваривающей способностью желудочного сока; нервно-психические травмы, и др. Перфорация язв чаще отмечается осенью и весной, что связывают с обострением язвенной болезни в эти периоды, авитаминозами, влиянием климатических и других факторов. Прободение язвы у мужчин встречается гораздо чаще, чем у женщин (10:1). Большинство больных с прободной язвой приходится на возраст 20-40 лет. В молодом возрасте преобладает перфорация язв двенадцатиперстной кишки, в среднем и пожилом — язв желудочной локализации. Патологическая анатомия. Перфорируют в большинстве случаев хронические каллезные язвы (80-85%). Перфоративное отверстие всегда располагается в центре язвы. Обычно оно круглой или овальной формы, с ровными, гладкими краями, как бы выбитое пробойником и чаще небольшое (0,3-0,5 см в диаметре). У 90-95% больных перфоративные язвы возникают на передней стенке желудка или двенадцатиперстной кишки и только у 5-10 % — на задней. Прободения язв двенадцатиперстной кишки наблюдаются в 60-70 %, а язв желудка — в 30-40 % случаев. Последние локализуются в пилорическом и препилорическом отделах, в средней и нижней трети малой кривизны, реже — в субкардиальном и кардиальном отделах. Чаще всего прободные язвы бывают одиночными, но могут быть и двойными, на передней и задней стенке желудка (так называемые «зеркальные», или «целующиеся»). Излившееся в брюшную полость желудочно-дуоденальное содержимое при прободении язвы вызывает разлитой перитонит. В первые 6 ч, в связи с бактерицидным действием желудочного сока, воспалительный процесс имеет характер небактериального, химического воспаления. Затем начинает развиваться бактериальный перитонит, вызываемый стафилококками, стрептококками, кишечной палочкой и др. Соответственно в первые часы выпот в брюшной полости бывает серозным, затем серозно-фибринозным и гнойным. На серозной поверхности вокруг прободного отверстия отмечаются гиперемия, отечность тканей, фибринозные наложения. При острой или хронической простой язве края ее мягкие, при каллезной — плотные, хрящевой консистенции. Классификация прободных язв. По этиологии: 1.Язвенные 2.Гормональные. По локализации: I.Язвы желудка: 1.малой кривизны (кардиальные, антральные, препилорические, пилорические); 2.передней стенки (антральные, препилорические, пилорические); 3.задней стенки (антральные, препилорические, пилорические). II.Язвы двенадцатиперстной кишки: 1.передней стенки; 2.задней стенки. По течению: 1.прободение в свободную брюшную полость, 2.прободение прикрытое, 3.прободение атипичное. Клиника. У большинства больных прободение язв желудка и двенадцатиперстной кишки начинается внезапно, сопровождается резчайшими болями в животе и клинической картиной, характерной для острейшей формы перитонита. Боли бывают настолько сильными, что больные сравнивают их с «ударом кинжала». Они носят постоянный характер, локализуются вначале в эпигастральной области или в правом подреберье, а затем сравнительно быстро распространяются но всему животу, чаще но правому боковому каналу. У 30- 40 % больных боли иррадиируют в плечо, лопатку или надключичную область: справа — при перфорации пилородуоденальных язв, слева — язв желудка. Напряжение мышц передней брюшной стенки — второй постоянный симптом прободной язвы. При этом у большинства больных отмечается доскообразное напряжение мышц живота. Оно может охватывать весь живот, реже — верхний отдел его или верхний отдел и правую половину. Только в редких случаях у больных пожилого возраста напряжение мышц может быть нерезко выраженным. У 80-90 % больных до прободения язвы имеется типичный язвенный анамнез или неопределенные желудочные жалобы, на фоне которых и наступает прободение. Оно может наступить и в период ремиссии среди полного благополучия. У 10-15 % больных встречаются «безанамнезные», или «немые», перфоративные язвы, когда прободение является как бы первым симптомом язвенной болезни. У 50-60% больных отмечаются продромальные симптомы прободения или обострение язвенной болезни (усиление болей, общая слабость, ознобы, субфебрильная температура, тошнота, рвота). При перфорации язвы наблюдаются и общие симптомы: сухость во рту, жажда, тошнота. У 30-40 % больных бывает рвота рефлекторного характера, учащающаяся при прогрессировании перитонита. Состояние больных всегда тяжелое. Отмечаются бледность, похолодание конечностей, холодный пот на лице. Дыхание частое, поверхностное, больной не может сделать глубокий вдох. Пульс в первые часы после прободения замедленный или нормальной частоты, а с развитием перитонита учащается. АД снижается. Температура тела вначале нормальная или субфебрильная, а в поздние сроки повышается до 38°С и больше. Отмечается также задержки стула и газов. Характерен вид больных. Они принимают вынужденное положение на спине или на боку с приведенными к животу коленями, избегают его изменения. Выражение лица испуганное, страдальческое. Характерные симптомы прободения выявляются при объективном исследовании. Живот часто ладьеобразно втянутый или плоский, не участвует в акте дыхания. У 40-50 % больных выявляется симптом В.Н.Дзбановского—поперечная складка кожи на уровне или выше пупка. При пальпации кроме напряжения мышц отмечаются резкая болезненность, больше в верхнем отделе живота, симптом Щеткина—Блюмберга. Перкуторно выявляются зона высокого тимпанита в эпигастральной области (симптом И.К.Спижарного), притупление в боковых отделах живота и чрезвычайно важный признак — исчезновение печеночной тупости или уменьшение размеров ее в результате попадания свободного газа в брюшную полость (пневмоперитонеум). Свободный газ обнаруживается также при обзорной рентгеноскопии или рентгенографии. В вертикальном положении больного он выявляется в виде серпа или полулуния под правым, реже под левым или обоими куполами диафрагмы. При тяжелом состоянии больного исследование можно проводить в положении на спине или на боку. Пневмоперитонеум при перфорации язвы обнаруживается у 60-80 % больных и является прямым симптомом прободения, но отсутствие его не исключает прободной язвы. Из аускультативных симптомов в диагностике имеют значение отсутствие перистальтики кишечника, прослушивание сердечных тонов до уровня пупка (симптом Гюстена), жесткого дыхания в верхнем отделе живота (симптом Э. Я. Кенигсберга). При пальцевом ректальном исследовании выявляется резкая болезненность в дугласовом пространстве (симптом Куленкампффа). В клиническом течении прободных гастродуоденальных язв различают: период внезапных резких болей, или шока; период мнимого благополучия, или временного кажущегося улучшения: период прогрессирующего перитонита. Период шока соответствует непосредственно фазе перфорации язвы, когда в брюшную полость через прободное отверстие внезапно изливается желудочно-дуоденальное содержимое, вызывая резкое раздражение нервного аппарата брюшины. Длится он 6-7 ч и проявляется типичной клинической картиной перфорации язвы. Общее состояние больных тяжелое, может наблюдаться шок. Нередко больные возбуждены, кричат от болей. Отмечается бледность. Лицо покрыто холодным потом, выражает страх и страдание, на вопросы больные отвечают с трудом и неохотно. Дыхание частое, поверхностное, пульс нередко замедлен, АД понижено. Температура тела нормальная или субфебрильная. Выявляется клиника острейшей формы перитонита со всеми симптомами, перечисленными выше. В период мнимого благополучия общее состояние и вид больного несколько улучшаются. Уменьшаются боли в животе и напряжение мышц передней брюшной стенки. Выравниваются дыхание, АД, пульс. Этот период может наблюдаться между 7 и 12ч с момента прободения язвы и ввести в заблуждение как больного, так и хирурга. Первый в связи с некоторым улучшением состояния может отказаться от операции, а второй в результате диагностической ошибки — упустить наиболее подходящее время для оперативного вмешательства. Период прогрессирующего перитонита наступает примерно через 12 ч с момента перфорации, когда начинает развиваться бактериальный гнойный перитонит. Клиническая картина прободной язвы в этот период не отличается от таковой при разлитом перитоните любой другой этиологии. В результате интоксикации общее состояние ухудшается, повышается температура тела до 38°С и больше, учащается пульс, снижается АД, появляется вздутие живота. Типичная клиника перфоративной язвы отмечается у 80-90% больных. Атипичные формы перфорации наблюдаются при прикрытой перфорации; сочетании прободения язвы с профузным кровотечением; прободении язв задней стенки желудка или двенадцатиперстной кишки; выраженном спаечном процессе в верхнем отделе брюшной полости, когда желудочное содержимое изливается в ограниченное спайками пространство. Прикрытая перфорация язвы встречается (5-8%) в тех случаях, когда прободное отверстие небольших размеров и в желудке мало содержимого в момент перфорации, при благоприятных анатомических взаимоотношениях соседних органов, способствующих быстрому прикрытию перфоративного отверстия сальником, печенью, спайками, фибрином, кусочками пищи. В клинической картине прикрытой перфорации различают: 1) фазу перфорации, когда желудочно-дуоденальное содержимое свободно изливается в брюшную полость, клиника в этот период ничем не отличается от типичной перфорации; 2) фазу угасания клинических симптомов, при которой прободное отверстие спустя 30-60 мин после прободения прикрывается и прекращается поступление желудочно-дуоденального содержимого в брюшную полость. Клиническое течение перфорации как бы обрывается: стихают острые боли, улучшается общее состояние, уменьшаются напряжение мышц живота и болезненность при пальпации. Но и в этой фазе остается ряд симптомов, указывающих на перфорацию язвы: различной степени мышечное напряжение, болезненность при пальпации, перитонеальные симптомы, субфебрильная температура, в крови лейкоцитоз со сдвигом лейкоцитарной формулы влево и др. Если прикрытие прободного отверстия наступило вскоре после прободения и в брюшную полость излилось мало желудочного содержимого, то исход такой перфорации может быть благоприятным при соответствующем режиме и лечении (голод, антибиотики, парентеральное питание). Однако у большинства больных прикрытие бывает непрочным, прикрывающий орган отслаивается, и желудочное содержимое снова поступает в брюшную полость (двухфазное прободение). У части больных даже при прочном прикрытии прободного отверстия нередко прогрессирует перитонит либо образуются подпеченочные, поддиафрагмальные абсцессы, при которых тяжесть течения, сложность и риск оперативного вмешательства не меньше, чем при перфоративной язве. Перфорация гастродуоденальных язв сочетается с профузным кровотечением в 10-12% всех случаев перфоративных язв. При этом перфорация и кровотечение могут наступить одновременно, язва может перфорировать на фоне профузного кровотечения либо кровотечение появляется после перфорации. Кровоточить может перфорировавшая или другая язва желудка или двенадцатиперстной кишки. При сочетании этих двух тяжелейших осложнений язвенной болезни, особенно, если перфорация язвы наступает на фоне продолжающегося профузного кровотечения у ослабленного, обескровленного больного, клиника перфоративной язвы бывает атипичной. Менее выражены болевой синдром и перитонеальные симптомы, может отсутствовать резкое напряжение мышц живота. Перфорация язвы у таких больных нередко диагностируется поздно, риск операции значительно увеличивается, послеоперационная летальность в несколько раз выше (20-25%), чем при прободной либо только кровоточащей язве. При перфорации язв задней стенки желудка, когда содержимое его изливается в сальниковую сумку, а затем постепенно через винслово отверстие в свободную брюшную полость, а также язв двенадцатиперстной кишки с излиянием в забрюшинное пространство могут отсутствовать главные симптомы прободения язвы: острое начало заболевания с резкими болями в животе, доскообразное напряжение мышц, быстрое развитие перитонита. Так же атипично может протекать перфоративная язва у больных с выраженным спаечным процессом в верхнем этаже брюшной полости, что встречается чаще при повторных перфорациях язв, прободении пептических язв после гастроэнтеростомии, резекции желудка или других операций на органах брюшной полости. Гастродуоденальное содержимое в таких случаях попадает в ограниченное спайками пространство, и клиника прободения может быть слабо выраженной. Диагноз. В типичных случаях перфоративной язвы диагноз основывается на внезапном возникновении резчайших болей в верхнем отделе живота; язвенном анамнезе до прободения; доскообразном напряжении мышц передней брюшной стенки; наличии свободного газа в брюшной полости: быстром нарастании перитонита. Затруднения в диагностике обычно возникают при бессимптомном течении язвенной болезни до прободения язвы, поступлении больных в стационар в период мнимого благополучия или разлитого перитонита, при атипичных формах прободения. При «немых» прободных язвах диагноз ставится на основании острого начала заболевания и имеющихся клинических симптомов. У больных, поступивших в стационар в период мнимого благополучия, несмотря на некоторое улучшение состояния и стертость клинических симптомов, имеется ряд важных симптомов, указывающих на катастрофу в брюшной полости. Кроме того, вскоре начинает прогрессировать перитонит, ухудшается и общее состояние. В период общего прогрессирующего перитонита распознаванию прободной язвы помогают тщательно собранный анамнез, указывающий на язвенный симптомокомплекс в прошлом, острое начало заболевания, чередование трех фаз в клиническом течении перфорации и правильная оценка имеющихся симптомов. Диагностика прикрытой перфорации нередко представляет значительные трудности, особенно после прикрытия прободного отверстия, в период угасания клинических симптомов. Она затрудняется еще и тем, что свободный газ в брюшной полости у таких больных обнаруживается реже, чем при открытом прободении. В диагностике этой формы перфорации важны: язвенный анамнез в прошлом, острое начало заболевания, две фазы в клиническом течении—выраженного синдрома перфорации и угасания клинических симптомов. Большую диагностическую ценность при атипичных формах перфорации имеют: обзорная и контрастная рентгенография, лапароскопия, фиброгастродуоденоскопия. Обнаружение при рентгенографии свободного газа в брюшной полости — прямой симптом прободной язвы. При отсутствии его в крайнем случае можно применить пневмогастрографию (введение в желудок через зонд 200-300см2воздуха с последующей рентгеноскопией или рентгенографией), после которой свободный газ в брюшной полости обычно выявляется. Фиброгастродуоденоскопия позволяет обнаружить язву, а иногда и прободное отверстие в ней. После этого исследования при рентгеноскопии обычно выявляется и свободный газ в брюшной полости, если он раньше не обнаруживался. Дифференциальная диагностика. Дифференциальную диагностику чаше всего приходится проводить с острыми хирургическими заболеваниями других органов брюшной полости, сопровождающимися резким болевым синдромом или развитием перитонита (аппендицитом, холециститом, панкреатитом, прободным раком желудка, кишечной непроходимостью, острым расширением и заворотом желудка и др.). Острый аппендицит. В клинике острого аппендицита и прободной язвы в некоторых случаях бывает много сходного, и тогда дифференциальная диагностика их представляет известные трудности. Так, при остром аппендиците боли часто начинаются в подложечной области, затем локализуются справа, а при перфорации отростка резко усиливаются боли, развивается разлитой перитонит. При этом эпигастральная фаза болей при аппендиците может быть принята за обострение язвенной болезни с последующим прободением, а перфорация червеобразного отростка — за прободение язвы. При перфоративной язве содержимое желудка нередко по правому боковому каналу спускается в правую подвздошную область, вызывая здесь иногда наибольшую болезненность при пальпации. Особенно это характерно для прикрытой перфорации язвы, когда боли в верхнем отделе живота стихают. Однако при остром аппендиците начало заболевания более постепенное, боли, в том числе и при перфорации отростка, менее интенсивные и общее состояние больных не бывает таким тяжелым, как при прободной язве. При остром холецистите боли тоже острые, но никогда не достигают такой силы, как при перфоративной язве. Наблюдаются частая рвота, высокая температура тела. Характерно повторение подобных приступов болей или желтухи в прошлом, редко бывает доскообразное напряжение мышц живота, часто пальпируется увеличенный, болезненный желчный пузырь. Резкими болями в правом подреберье сопровождается печеночная колика при желчнокаменной болезни, но в отличие от прободной язвы боли при ней схваткообразные, быстро купируются спазмолитическими средствами, отсутствуют перитонеальные явления и воспалительные реакции (повышение температуры тела, лейкоцитоз в крови). Острый панкреатит сопровождается резкими болями в верхнем отделе живота соответственно расположению поджелудочной железы, многократной рвотой, вздутием живота, но напряжение мышц передней брюшной стенки отсутствует. Больные часто беспокойны, мечутся от болей. Отмечаются симптомы Мейо-Робсона, Воскресенского и др., нехарактерные для прободной язвы. Высокие показатели диастазы мочи и амилазы крови, отсутствие свободного газа в брюшной полости позволяют исключить прободную язву. При прободном раке желудка клиническая картина такая же, как и при перфоративной язве. В отличие от последней для рака желудка характерны более пожилой возраст больных, некоторые анамнестические данные до прободения опухоли (желудочные жалобы, общая слабость, похудание, снижение аппетита и др.). При пальпации живота может определяться опухолевидное образование. Заболеванию может предшествовать ахилический гастрит. Но в некоторых случаях и зги симптомы отсутствуют, тогда правильный диагноз устанавливают только во время операции. Острая кишечная непроходимость характеризуется сильными, но в отличие от прободной язвы не постоянными, а схваткообразными болями в животе и частой рвотой. При ней не наблюдается напряжения мышц, но отмечаются вздутие, асимметрия живота, усиленная перистальтика кишечника. Анамнез заболевания, рентгенологические и другие исследования почти всегда дают возможность отличить кишечную непроходимость от перфоративной язвы. Острое расширение и заворот желудка начинаются, как и прободная язва, внезапно и сопровождаются сильными болями в животе. Больные обычно беспокойны, кричат от болей, мечутся в постели. Быстро появляется резкое вздутие живота, но мышцы не напряжены. При рентгеноскопии определяется резко увеличенный желудок с широким горизонтальным уровнем жидкости, свободный газ в брюшной полости не выявляется. При остром расширении желудка через введенный в желудок зонд аспирируется большое количество жидкости и газа, а при завороте провести зонд в желудок не удается. Если заворот или острое расширение желудка осложняется разрывом его, клиническая картина не отличается от таковой при прободной язве и поставить правильный диагноз до операции трудно. В некоторых случаях прободение язв желудка и двенадцатиперстной кишки приходится дифференцировать с заболеваниями, не вызывающими перитонита и не требующими оперативного вмешательства (нижнедолевая пневмония, плеврит, инфаркт миокарда, стенокардия). При инфаркте миокарда и приступе стенокардии вначале могут наблюдаться острые боли в эпигастральной области. От прободной язвы их отличает более пожилой возраст больных, болезненный в эпигастрии, но мягкий живот, отсутствие перитонеальных симптомов. При объективном обследовании обнаруживаются выраженные нарушения со стороны сердечно-сосудистой системы (частый, аритмичный, слабого наполнения пульс, глухие тоны сердца, снижение АД, свежие очаговые изменения коронарного кровообращения на ЭКГ). Нижнедолевая пневмония и плеврит также могут начинаться с острых болей в верхнем отделе живота. Но больные эти активны, у них отсутствуют перитонеальные симптомы, сохранена печеночная тупость, выявляется ряд симптомов со стороны органов дыхания. Трудности в дифференциальной диагностике прободной язвы могут наблюдаться и при редких острых заболеваниях органов брюшной полости, сопровождающихся развитием разлитого перитонита (тромбозе мезентериальных сосудов, расслаивающей аневризме аорты, флегмоне желудка и тонкой кишки, перфорации или разрыве тонкой или толстой кишки и др.). Клиническая картина при них может быть весьма сходной с клиникой перфоративной язвы, особенно в фазе разлитого перитонита. В таких случаях единственно правильным решением будет прибегнуть к диагностической лапаротомии. Лечение. Основной метод лечения прободной язвы желудка и двенадцатиперстной кишки - хирургический. Показания к операции абсолютные, а результаты лечения строго зависят от сроков оперативного вмешательства с момента прободения. Так, если после операций, произведенных в первые 6ч, летальность составляет 2-4% или равна нулю, то с каждым последующим часом она возрастает, достигая 20-30 % после 12-24ч с момента прободения язвы. Противопоказанием к операции может служить лишь агональное состояние больного. При диагностированной прикрытой прободной язве также показана срочная операция независимо от общего состояния больного и клинических проявлений. В поздние сроки поступления (2-3-и сутки) при общем удовлетворительном состоянии больного, отсутствии перитонеальных явлений, т. е. при прочном прикрытии перфорации, можно воздержаться от операции и проводить консервативное лечение (голод 3-4 дня, парентерально кровезамещающие растворы, электролиты и белковые препараты, антибиотикотерапия, назогастральный зонд с аспирацией желудочного содержимого) при динамическом наблюдении за больным. Консервативное лечение перфоративных гастродуоденальных язв по методу Тейлора может проводиться только при отказе больного от операции, временно — при отсутствии хирурга, у крайне тяжелых больных. Методика его основана на постоянной аспирации желудочно-дуоденального содержимого в течение 4-5 сут через назогастральный зонд с одновременным парентеральным питанием, коррекцией водно-электролитных нарушений и антибиотикотерапией. Предоперационная подготовка. Перед операцией проводят в течение 1,5-2ч противошоковую и дезинтоксикационную терапию, особенно больным в тяжелом состоянии. Внутривенно переливают кровь, полиглюкин, растворы электролитов, подкожно вводят анальгетики. Обезболивание. Основным видом обезболивания является эндотрахеальный наркоз с миорелаксантами. При невозможности его проведения, если предполагается минимальное оперативное вмешательство (ушивание язвы), может применяться местное обезболивание по А.В.Вишневскому с нейролептанальгезией. Оперативная диагностика. При вскрытии брюшной полости верхним срединным разрезом после рассечения апоневроза выявляют один из первых признаков перфорации. Если в брюшной полости имеется свободный газ, он приподнимает брюшину в виде паруса («парусит»). В момент вскрытия брюшины с характерным шипением может выделяться небольшое количество газа. В брюшной полости в большем или меньшем количестве обнаруживают мутную жидкость с примесью желчи, слизи или кусочков пищи. Если перфоративное отверстие язвы располагается на передней стенке желудка или двенадцатиперстной кишки, обнаружить его легко. Вокруг него всегда имеются гиперемия серозы, фибринозные наложения, а из прободного отверстия выделяется гастродуоденальное содержимое с пузырьками воздуха. Область язвы пальпируется в виде различной плотности инфильтрата с углублением в центре со стороны слизистой оболочки. Труднее обнаружить перфорацию при низко расположенной язве двенадцатиперстной кишки, высоко расположенных язвах малой кривизны, при выраженном спаечном процессе, прикрытой перфорации и прободении язв задней стенки желудка и двенадцатиперстной кишки. В таких случаях необходимо обследовать все отделы желудка и двенадцатиперстной кишки, осторожно разделить рыхлые сравнения желудка с соседними органами, вскрыть сальниковую сумку и осмотреть заднюю стенку желудка. Последнее делается и при перфорации язвы передней стенки, так как может наблюдаться перфорация «зеркальных» язв (на передней и задней стенке). Если перфоративная язва была принята за острый аппендицит и операция начата с косого разреза в правой подвздошной области, то червеобразный отросток обычно бывает вторично воспален. Для прободной язвы в этом случае характерны: жидкость в брюшной полости с примесью пиши, желчи, несоответствие изменений в отростке с тяжестью перитонита. Можно при этом провести пробу с йодом: к 2-3 мл жидкости из брюшной полости добавить 4-5 капель настойки йода. Окрашивание жидкости в пробирке в синий цвет свидетельствует о наличии в ней желудочного содержимого (крахмала). Выбор метода операции. После предварительного ушивания прободного отверстия, удаления желудочно-дуоденального содержимого из брюшной полости с помощью тампонов и электроотсоса решается вопрос о выборе метода оперативного вмешательства. При этом следует учитывать как основную цель операции — устранение причины и ликвидацию развившегося перитонита, так и по возможности излечение язвенной болезни. При хирургическом лечении прободной язвы желудка и двенадцатиперстной кишки применяют: 1. Ушивание перфоративной язвы; 2. Ваготомию с ушиванием или иссечением язвы и дренирующими операциями; 3. Ваготомию с экономной резекцией желудка; 4. Резекцию желудка. Ушивают прободную язву в следующих случаях: 1. При поступлении больного в стационар через 6-12 ч и более после перфорации при наличии разлитого перитонита; 2. Если в связи с тяжелым общим состоянием и наличием сопутствующих заболеваний радикальные операции противопоказаны; 3. У больных молодого возраста без морфологических признаков хронического воспаления и язвенного анамнеза; 4. При перфорации стрессовых и лекарственных язв; 5. Если хирург не владеет техникой более сложных операций или нет условий для их выполнения. Селективная ваготомия с антрумэктомией показана при резко выраженной деформации антрального отдела желудка и двенадцатиперстной кишки при отсутствии явлений разлитого перитонита. Селективная проксимальная ваготомия с ушиванием или иссечением язвы применяется в случаях поступления больных до 6ч с момента прободения при отсутствии явлений разлитого перитонита и наличии абсолютных или относительных показаний к радикальным вмешательствам. Однако ввиду тяжести состояния больных в целях экономии времени могут выполняться и другие виды ваготомии (селективная, стволовая), которые обязательно сочетают с дренированием желудка. Первичную резекцию желудка выполняют при каллезных язвах желудка с большими воспалительными инфильтратами и подозрением на малигнизацию, а также при множественных язвах. Она может быть выполнена у больных в возрасте до 60 лет, если у них нет тяжелых сопутствующих заболеваний, при раннем поступлении в стационар (через 6-7ч) и отсутствии распространенного перитонита. При сочетании перфорации язвы со стенозом выходного отдела желудка или кровотечением производят широкое иссечение язвы ромбовидным разрезом в продольном направлении в пределах здоровых тканей вместе с привратником и последующей пилоропластикой по Финнею или Гейнеке-Микуличу. Дефект в стенке кишки ушивают в поперечном направлении двурядным швом. Операцию дополняют преимущественно селективной или стволовой поддиафрагмальной ваготомией. При перфорации на фоне резко выраженного стеноза и обширного воспалительного инфильтрата в пилородуоденальной зоне, когда выполнение других операций технически невозможно, оптимальным вариантом является ушивание перфорационного отверстия с параллельным наложением гастродуоденоанастомоза по Жабуле в сочетании с ваготомией или наложение переднего гастродуоденоанастомоза с брауновским анастомозом. Операция ушивания прободной язвы технически проста, доступна хирургу любой квалификации и выполнима в условиях любого хирургического стационара. Швы на язву обычно накладывают в направлении продольной оси желудка, чтобы шов располагался поперечно этой оси. При этом применяют однорядный сближающий шов без вворачивания краев его в просвет желудка, с последующим наложением второго ряда серозно-мышечных швов и пластикой сальником на ножке. При перфорации каллезных язв с широко инфильтрированными краями, когда швы, наложенные на язву, прорезываются и ушить язву невозможно, рекомендуются пластические способы закрытия прободного отверстия: пластика треугольным серозно-мышечным лоскутом, выкроенным из стенки желудка выше прободного отверстия с основанием, обращенным к язве, складкой из стенки желудка, подшиваемой вокруг прободного отверстия, изолированным сальником и мышцей, соседними органами, париетальной брюшиной, и др. Наибольшее же практическое применение получила тампонада прободного отверстия язвы по В.А.Оппелю-П.Н.Поликарпову: прободную язву тампонируют прядью сальника на питающей сосудистой ножке. Конец пряди прошивают кетгутовой нитью, оба конца которой с противоположных краев прободного отверстия проводят в просвет желудка или двенадцатиперстной кишки и прошивают насквозь стенку в 1-1,5см от краев язвы. Нити натягивают и завязывают, при этом сальник плотно тампонирует прободное отверстие. Поверх и вокруг язвы подшивают складку из ножки сальника. Способ позволяет надежно закрыть большие перфоративные отверстия, не вызывая сужения просвета органа. При забрюшинной перфорации язвы двенадцатиперстной кишки рассекают париетальную брюшину вдоль латерального края нисходящей ветви двенадцатиперстной кишки. Последнюю мобилизуют по Кохеру. Обнажают и ушивают прободное отверстие. К месту ушивания через дополнительный разрез в правом подреберье подводят резиновый дренаж и трубку. Если при ушивании перфоративной язвы суживается просвет пилорического отдела желудка или двенадцатиперстной кишки, особенно у ослабленных больных, вынужденно приходится дополнять операцию гастроэнтеростомией. Однако операция ушивания прободной язвы имеет и существенные недостатки. В некоторых случаях не достигается полный герметизм при ушивании язвы, наблюдаются расхождение швов, кровотечение из ушитой или другой язвы. Являясь паллиативным оперативным вмешательством, она не влияет на патогенетические механизмы возникновения язвенной болезни. У большинства больных (от 50 до 80%) язва после операции не заживает или вскоре рецидивирует, а у 30-40% из них развиваются тяжелые осложнения язвенной болезни (повторное прободение, кровотечение, пилородуоденальный стеноз, пенетрация, малигнизация), требующие повторной операции, более сложной и опасной, чем при неосложненной язвенной болезни. Более радикальна при прободении гастродуоденальных язв резекция желудка. При ней удаляют инфицированную зону (перфорировавшую язву), избавляют от множественных язв, сочетают лечение перитонита, возникшего в связи с перфорацией, и язвенной болезни. Летальность после этой операции при правильном выборе показаний ниже, чем при ушивании язвы. Значительно лучше и отдаленные результаты: рецидивы язв сравнительно редки (1,5-3%), а 80-90% оперированных чувствуют себя вполне удовлетворительно. Обычно производят резекцию 1/2-2/3 желудка преимущественно по способу Бильрот-2 в модификации Гофмейстера—Финстерера. При благоприятных анатомических условиях можно выполнить более физиологичную резекцию по методу Бильрот-1 либо экономную резекцию (пилороантрумэктомию) в сочетании с ваготомией. При выраженном рубцовом процессе в области привратника и двенадцатиперстной кишки после ушивания прободной язвы, стволовой или селективной ваготомии можно выполнить гастродуоденостомию по Жабуле: наложить боковой анастомоз между дистальной частью желудка и нисходящим отделом двенадцатиперстной кишки. Важный этан операции - тщательная санация брюшной полости. Необходимо удалить желудочно-дуоденальное содержимое и экссудат из брюшной полости, особенно тщательно - из поддиафрагмальных пространств, малого таза, левого и правого боковых каналов. При большом количестве желудочно-дуоденального содержимого или гнойного экссудата в брюшной полости следует ее промыть и тщательно осушить. По окончании операции в этих случаях брюшную полость дренируют полихлорвиниловыми трубками (в верхнем отделе, подвздошных областях) для постоянного введения антибиотиков в течение 4-6 дней после операции. В послеоперационном периоде лечебные мероприятия в первую очередь должны быть направлены на борьбу с перитонитом и профилактику гнойно-воспалительных осложнений. Внутрибрюшинно, внутримышечно и внутривенно вводят антибиотики широкого спектра действия. При гнойном перитоните прибегают к постоянному или фракционному промыванию брюшной полости. Применяют также дренирование грудного лимфатического протока, гемо- и лимфосорбцию с целью дезинтоксикации. Для регуляции водно-электролитных нарушений внутривенно вводят кровь, плазму, белковые препараты, 5%-ный раствор глюкозы и хлорида натрия. Для профилактики легочных осложнений больным придают возвышенное положение в постели, проводят дыхательную гимнастику. По показаниям назначают сердечные препараты. Реабилитация, экспертиза нетрудоспособности. После выписки из стационара больные с прободной язвой ставятся на диспансерный учет у терапевта. Для данной группы больных является обязательным осмотр терапевта и хирурга два раза в год, в периоды обострений, весной и осенью, в это же время больные проходят противоязвенное лечение с обязательным эндоскопическим контролем желудка и двенадцатиперстной кишки, показана диетотерапия, по возможности санаторно-курортное лечение. Средние сроки временной нетрудоспособности после операции 1,5-2 месяца. V.Учебные ситуационные задачи: 1. У больного Н., 36 лет, около часа назад, после употребления алкоголя появилась резкая боль в эпигастрии типа "ножевого удара", однократная рвота. В анамнезе - язвенная болезнь ДПК. При осмотре: вынужденное положение тела на боку с приведением к животу ногами, живот втянут, в акте дыхания не участвует. При пальпации живот доскообразно напряжен, болезненный, симптом Щеткина-Блюмберга положительный, пульс-40 уд.в мин., АД-110/60 мм рт.ст. Печеночная тупость не определяется. Рентгеноскопия брюшной полости - "серп" газа под диафрагмой. Диагноз? Тактика? 2. Больной О., 67 лет доставлен в больницу с жалобами на боли в эпигастрии, боли появились внезапно около 12 часов назад, носили интенсивный характер, но спустя несколько часов значительно уменьшились. В анамнезе язвенная болезнь желудка. При осмотре: живот мягкий, при пальпации болезненный в области эпигастрия, симптомы раздражения брюшины отрицательны. Перистальтика кишечника удовлетворительная. Пульс-70 уд.в мин., АД-120/80 мм рт.ст. Рентгеноскопия брюшной полости - "серп" газа под диафрагмой. От возможного оперативного вмешательства больной категорически отказывается. Диагноз? Тактика? 3. У больного У., 45 лет, 4 часа назад внезапно появились резкие боли в животе по типу «кинжальных». В анамнезе язвенную болезнь не отмечает. При осмотре: вынужденное положение тела на боку с приведением к животу ногами, живот втянут, в акте дыхания не участвует. При пальпации живот доскообразно напряжен, болезненный, симптом Щеткина-Блюмберга отрицательный, пульс-60 уд.в мин., АД-100/60 мм рт.ст. Печеночная тупость не определяется. Рентгеноскопия брюшной полости – свободный газ под диафрагмой не обнаружен. Диагноз? Тактика? VI.Литература: 1.Астапенко В.Г., Максимов С.С. Ошибки и осложнения хирургии «острого живота». Минск, 1982. 2.Астаненко В.Г., Малиновский Ж.Г. Практическое руководство по хирургии, т.I, 1983, с.94-129. 3.Григорьев П. Я. Диагностика и лечение язвенной болезни желудка и ДПК. Москва, Медицина, 1986. 4.Кнапик З. и др. Роль заражения Неlicobacter pilori в этиопатогенезе болезней верхнего отдела пищеварительного тракта. Новости фармации и медицины, № 1-2, 1994, с. 2-7. 5.Лидский А.Т. Симптоматическая диагностика хирургических заболеваний. Москва, Медицина, 1973. 6.Маят В.С., Панцырев Ю.М., Квашин Ю.К. и др. Резекция желудка и гастроэктомия. Москва, Медицина, 1975. 7.Многотомные руководства по хирургии, т.7, под ред. Петровского Б.В., М-Л., 1959-1986. 8.Неймарк И.И. Прободная язва желудка и двенадцатиперстной кишки. Москва, Медицина, 1972. 9.Неотложная хирургия органов брюшной полости. Под ред. Зайцева В.Т., Здоров'я, 1989. 10.Панцырев Ю.М., Гринберг А.А. Ваготомия при осложненных дуоденальных язвах. Москва,1978-1979. 11.Руководство по неотложной хирургии органов брюшной полости. Под ред. Савельева В.С., Москва, Медицина, 1986. 12.Рысс С.М., Рысс Е.С. Язвенная болезнь, Л., Медицина, 1968. 13.Савельев В.С., Буянов В.М., Балалыкин А.С. Эндоскопия органов брюшной полости. Москва, 1977. 14.Скрипниченко Д. Ф. Неотложная хирургия брюшной полости. Киев, Здоров'я, 1986. 15.Справочник по неотложной хирургии. Под ред. Астапенко В.Г., Минск, Беларусь, 1985. 16.Справочник по неотложной хирургии. Хоронько Ю.В., Савченко С.В., Москва, Ростов-на-Дону, 1999. 17.Хеглин Ю. Хирургическое обследование. Москва, Медицина, 1991. 18.Хирургические болезни. Под. ред. Кузина М.И., Москва, Медицина, 1987. 19.Хирургия. Под ред. Лопухина Ю.М., Савельева В.С., Москва, Медицина, 1998. 20.Частная хирургия. Под.ред. Шевченко Ю.Л., Санкт-Питербург, Специальная литература, 1998. 21.Чухриенко Д.И. и соавт. Хирургия прободных гастродуоденальных язв. Киев,1968. 22.Шевчук М.Г., Генык С.Н., Хохоля В.П., Панченко С.Н. Неотложные оперативные вмешательства в абдоминальной хирургии. Киев, Здоров'я, 1988.
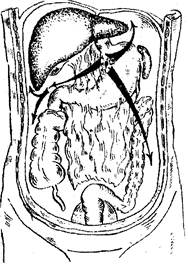
Распространение экссудата Распространение экссудата при перфорации язвы при перфорации язвы выходного отдела желудка. малой кривизны желудка. Дата добавления: 2014-11-24 | Просмотры: 811 | Нарушение авторских прав |