 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
АКТИНОМИКОЗ ПОЧКИ
Актиномикоз может развиться в почке либо первично, либо вторично, перейдя на нее из окружающих органов, например забрюшинной клетчатки, печени, кишечника. Первичный актиномикоз встречается много реже, чем вторичный. К. А. Великанову к 1958 г. удалось найти в литературе описания всего 32 случаев первичного актиномикоза почки, однако и среди этих наблюдений не все могут быть приняты безоговорочно. Дооперационная диагностика была установлена в единичных случаях. Почка, пораженная актиномикозом, оказывается увеличенной, бугристой. В ней имеется плотный большой инфильтрат, пронизанный зеленоватыми, желтовато-серыми гнойными очагами. В центре этих очагов имеются казеозные массы. По внешнему виду такая почка напоминает новообразование, кавернозный туберкулез или карбункул. Иногда актиномикотический процесс переходит на околопочечную клетчатку, брюшную стенку с образованием наружных свищей, из которых выделяется гной, содержащий друзы. Помимо вовлечения первично в патологический процесс коркового и мозгового вещества почки, где образовывается шарообразный инфильтрат, вторично поражаются лоханки и мочеточник. В них происходят в основном фибросклеротические изменения, приводящие к утолщению их стенок нарушению уродинамики и рубцовому сужению. Для актиномикотического поражения типично наличие в почечной паренхиме очень большого инфильтрата, не сообщающегося с лоханкой. Это и предопределяет рентгенологическую диагностику. Значительным подспорьем в распознавании почечного актиномикоза служат ретроградная пиелография и экскреторная урография. На пиелограммах наблюдается картина, напоминающая опухоль почки: удлинение или сферическое сдавление чашечек с их раздвиганием в стороны либо в почечной паренхиме обнаруживаются полости, подобные тем, какие приходится наблюдать при кавернозном туберкулезе. Наряду с этим деформация чашечно-лоханочной системы выявляется феноменом дефекта наполнения вследствие развития инфильтратов в почечной паренхиме (Baron, Ardnino, 1949). Нередка комбинация почечного актиномикоза с нефролитиазом (Racic, 1931; Cohen, 1943; Mathe, 1944; К. А. Великанов, 1958). Мы наблюдали больную К., 21 года, которой в 1957 г. произвели нефрэктомию по поводу первичного актиномикоза правой почки. Ранее больная была несколько раз оперирована с ошибочными диагнозами (холецистэктомия, люмботомия, аппендэктомия). Из свища в правой поясничной области возникшего после люмботомии, выделялся гной, но без друз. На ретроградной пиелограмме (рис. 190) — сферическое оттеснение и раздвигание средних больших чашечек в медиальную сторону к полюсам почки. Контуры отодвинутых к полюсам чашечек ровные, четкие. Чашечки вытянуты и сужены в средних своих частях. Лоханка не деформирована. Картина весьма напоминает либо почечную серозную кисту, либо опухолевый узел.
Рис. 190. Ретроградная пиелограмма. Женщина 22 лет. Актиномикоз почки. Средние и нижние чашечки раздвинуты и оттеснены в медиальную сторону актиномикотическим инфильтратом. Учитывая анамнез больной, данные пиелографии и положительную реакцию агглютинации с актинолизатом, мы установили актиномикоз ночки. После нефрэктомии наступило выздоровление. На рис. 191 представлена фотография, на которой видна большая опухолевидная актиномикотическая масса в почке.
Дата добавления: 2015-02-05 | Просмотры: 1058 | Нарушение авторских прав |
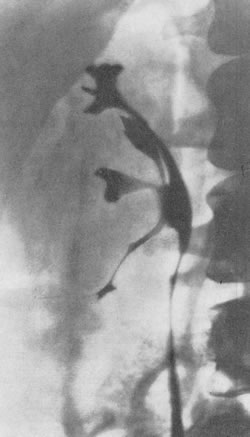
 Рис. 191. Фотоснимок удаленной почки той же больной (см. рис. 190). Первичный актиномикоз почки. В нижней половине почки располагается большой солитарный узел — актиномикотический инфильтрат.
Рис. 191. Фотоснимок удаленной почки той же больной (см. рис. 190). Первичный актиномикоз почки. В нижней половине почки располагается большой солитарный узел — актиномикотический инфильтрат.