|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Тазовая флебографияТазовая флебография внедрена в клиническую практику в 1946— 1950 гг. de la Pena, Amselem, Guilhem et Baux и др. В основу ее методики были положены классические венографические исследования анатома Batson, опубликованные в 1940 г. Batson показал, что контрастная жидкость, будучи введена в глубокую тыльную вену полового члена, быстро и легко выполняет венозные сплетения таза. Первая опубликованная работа о клиническом применении тазовой флебографии принадлежит Estella (1947). В отечественной литературе первое сообщение о тазовой флебографии было сделано в 1960 г. Г. И. Мгалоблишвили, представившим анализ тазовых флебограмм, произведенных в урологической клинике II Московского медицинского института. К настоящему времени в этой клинике произведено 212 внутрикостных флебографии таза. За последнее десятилетие тазовая флебография находит частое применение не только в урологической, но и в гинекологической практике, особенно для распознавания новообразований мочевого пузыря и внутренних гениталий (Г. И. Мгалоблишвили, 1960, 1963; Oliver, 1951; Zeman, 1955; Kucera, 1956, 1957; Fischer, Dalali, 1954; Diaz Bruzual, 1961; Л. А. Рознерица, 1963; И. М. Грязнова с соавт., 1964). Основными путями введения рентгеноконтрастной жидкости для тазовой флебографии являются интравенозный и внутрикостный. К интравенозным путям относятся бедренные вены, глубокая и поверхностная тыльные вены полового члена или клитора и венозные сосуды кавернозных тел члена. К внутрикостным путям относятся вены костного мозга тазовых костей (лобковых, седалищных, подвздошных и крестца) и вертелов бедра. Так как при введении контрастной жидкости в поверхностную тыльную вену полового члена не удается в достаточной степени заполнить венозные сплетения таза, в том числе венозные сплетения вокруг пузыря, предпочитают вводить контрастное вещество в глубокую тыльную вену полового члена. Перед производством флебографии необходимо провести пробу на чувствительность больного к йодистым препаратам, чтобы избежать возможной аллергической реакции (накануне исследования внутривенно вводят 1 мл рентгеноконтрастного препарата, того самого, который предназначается для флебографии). Введение контрастной жидкости в глубокую тыльную вену полового члена. По наполнении мочевого пузыря 200 мл кислорода производят под местной новокаиновой анестезией небольшой разрез кожи и клетчатки посередине тыльной поверхности полового члена, отступая приблизительно на 1,5—2 см от корня его. Найдя v. dorsalis penis profundae, вводят в нее вначале 10 мл 0,5% раствора новокаина, а затем 20 мл 50—70% трийотраста или кардиотраста. Первый снимок производят в момент введения контрастного вещества, второй— тут же после введения его, третий — через 3—5 секунд, четвертый — через 10 секунд. Введение контрастной жидкости в кавернозные тела полового члена — кавернозография. Под местной новокаиновой анестезией пунктируют кавернозные тела полового члена и медленно вводят в них физиологический раствор поваренной соли. Если физиологический раствор проходит в кавернозные тела свободно, то через ту же иглу вводят 15—20 мл 50% раствора трехатомного рентгеноконтрастного вещества, под конец вливания которого производят три рентгенограммы. Этот метод тазовой флебографии для распознавания заболеваний вен таза применяется весьма редко. Он находит применение преимущественно для уточнения локализации участков фибропластической индурации полового члена (Hirtl, 1962), а также перед пластическими операциями на половом члене по поводу так называемого перелома члена, травм его. Введение контрастной жидкости в костный мозг горизонтальной ветви лобковых костей. За последние 7 лет мы пользуемся исключительно этим методом, так как для распознавания бластоматозных поражений мочевого пузыря, простаты и магистральных вен таза он является наилучшим. Такого же мнения придерживаются многие урологи и хирурги (Salzman, Weise, 1960; Diaz Bruzual, 1961; Olsson, 1962, и др.). По наполнении мочевого пузыря кислородом (200 мл) вводят в обе лобковые •кости под местной новокаиновой анестезией иглы Дюфо с мандреном при помощи молоточка, либо спицу при помощи дриля Киршнера. По удалении мандрена отсасывают шприцем из костного мозга немного крови, что служит доказательством нахождения иглы в костном мозгу. В костный мозг вводят сначала 0,25% раствор новокаина с гепарином, а затем контрастное вещество. Наиболее целесообразно для тазовой флебографии пунктировать костный мозг лобковых костей при помощи специального аппарата — импульсного соленоида (Г. И. Мгалоблишвили, Л. П. Панин и Г. И. Карвацкий, 1960). Преимущество этого аппарата заключается в том, что иглы безболезненно и мгновенно вводятся в кость на необходимую глубину. Отступя на 2 см кнаружи от середины симфиза, нащупывают наиболее выступающую часть лобковой кости с каждой стороны и в этой области анестезируют кожу, клетчатку и надкостницу 0,25% раствором новокаина. Затем в строго перпендикулярном направлении.при помощи указанного выше импульсного соленоида вводят иглы, содержащие боковые отверстия, на глубину 2,5—3 см. Установив путем аспирации наличие в шприце крови, что указывает на нахождение игл в губчатом веществе, вводят по ним медленно в костный мозг с каждой стороны по 15 мл 0,5% раствора новокаина, а затем по 10 мл раствора гепарина (1:1000). Этим предупреждается свертывание крови и спазм сосудов. Затем быстро вводят в лобковые кости с каждой стороны по 15 мл 70% трийотраста или кардиотраста и производят снимки. Во время введения контрастного вещества больному предлагают сделать 2 раза глубокий вдох и, вдохнув, задержать дыхание и натужиться. Благодаря этому повышается давление в системе нижней полой вены и облегчается проникновение рентгеноконтрастного раствора в венозные сплетения таза. Первый снимок производят тотчас по введении контрастного вещества в губчатое вещество лобковых костей, второй — через одну секунду и третий — через 3 секунды. Если необходимо иметь экскреторную урограмму, то делают снимок через 5 минут после внутрикостного введения контрастного вещества, а при необходимости нисходящей цистограммы — снимок через 15—20 минут. По извлечении игл кладут на 2 часа мешочек со льдом на область лобковых, костей. Преимущество внутрикостного метода флебографии перед внутривенным заключается в следующем:
Помимо этого, у женщин внутрикостный метод флебографии является почти единственным, если не считать возможность введения у них контрастного вещества в пещеристые тела клитора. Показания к тазовой флебографии. Флебографию производят для определения степени прорастания мочевого пузыря злокачественной опухолью, а также инфильтрации ею околопузырной клетчатки и соседних органов. Это необходимо для решения вопроса о возможности выполнения той или иной операции, например расширенной резекции мочевого пузыря с уретероцистонеостомией, цистэктомии (Г. И. Мгалоблишвили, 1960; Guilhem et Baux, 1954; Zeman, 1955; Garlsson с сотр. 1961). To же относится и к раку предстательной железы. Благодаря флебографии удается определить наличие или отсутствие метастатических лимфатических узлов в области крупных венозных сосудов таза, а также выявить рецидив злокачественной опухоли пузыря и его распространение. Флебография позволяет установить причину венозного стаза в тазовой области и нижних конечностях, распознать тромб, его локализацию и протяженность в крупных тазовых венах (Kahr, 1953; Salzman u. Weise, 1960; Diaz Bruzual, 1961) На флебограммах, особенно выполненных внутрикостным методом, удается получить хорошее изображение висцеральных и париетальных вен таза: запирательных венозных сплетений, системы надлобковых и позадилобковых вен, вен санториниева сплетения, основных стволов подчревных вен, общих подвздошных вен, нижнего сегмента полой вены, системы крестцовых вен, подвздошно-поясничной вены. Помимо этого, иногда удается получить на рентгенограмме изображение внутренних срамных вен, седалищных и ягодичных вен, а также проксимальных отрезков бедренных вен. При интерпретации тазовых флебограмм в зависимости от путей введения рентгеноконтрастного вещества необходимо учитывать:
При тазовой внутрикостной флебографии контрастное вещество с самого начала выполняет венозные запирательные сплетения, пузырное сплетение (plexus Santorini) с венами, окружающими шейку пузыря и находящимися в связи с plexus prostaticus и plexus pudendalis, которые отливают кровь во внутренние подвздошные вены. В результате наполнения мочевого пузыря кислородом достигается хорошее расширение вен околопузырного венозного сплетения. При сравнении правой половины венозных сосудов таза с левой половиной выявляется более сложный венозный отток с левой стороны. Справа венозный отток более простой; помимо наполнения контрастной жидкостью vv. obturatoria, hypogastrica, plexus Santorini, v. iliaca ext., v. cava inferioris, иногда на рентгенограмме выявляется изображение пресакральных вен. Слева, помимо аналогичных, только что перечисленных вен, оказываются заполненными контрастной жидкостью пресакральные анастомозы, функционирующие слева направо. Это обстоятельство имеет значение в диагностике тромбоза вен и в распознавании далеко зашедшей раковой инфильтрации стенок пузыря. На рис. 76, 77, 78, 79 представлены нормальные тазовые флебограммы при различных видах введения рентгеноконтрастного вещества.
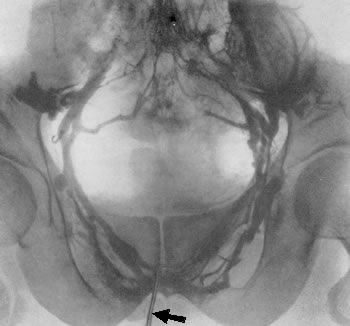
Рис. 76. Тазовая флебограмма. Нормальная архитектоника тазовых вен. Контрастное вещество введено в глубокую тыльную вену полового члена (показано стрелкой).
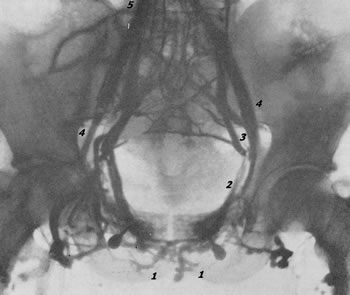
Рис. 77. Нормальная тазовая флебограмма. Контрастное вещество в количестве 60 мл введено в обе лобковые кости. 1 — plexus Santorini; 2 — v. obturatoria; 3 — v. hypogastrica; 4 — v. iliaca externa; 5 — v. iliaca communis.
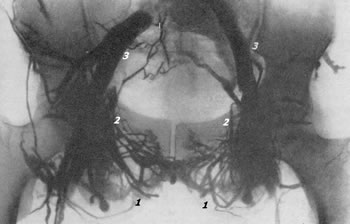
Рис. 78. Нормальная тазовая флебограмма. Контрастное вещество в количестве 60 мл введено в оба седалищных бугра. 1 — plexus Santormi; 2 — v. obturatoria; з — v. iliaca communis.
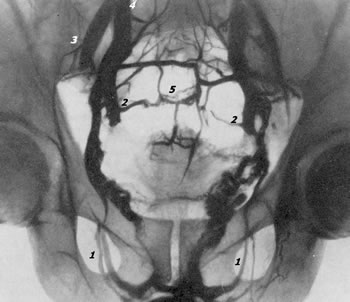
Рис. 79. Нормальная тазовая флебограмма. Контрастное вещество в количестве 30 мл введено в кавернозное тело полового члена. 7 — v. obturatoria; 2 — v. hypogastrica; 3 — v. iliaca externa; 4 — v, iliaca communis; 5 — plexus presacralis. Необходимо отметить, что даже в норме часто не удается на флебограммах получить четкого изображения таких висцеральных сплетений таза, как заднепузырное и крестцовое. Зато всегда получается отчетливое изображение санториниева сплетения, особенно его переднего отдела, и париетальных сплетений таза. На флебограммах в случае опухоли мочевого пузыря, инфильтрирующей его стенки, удается видеть слабое наполнение венозной сети соответственно области опухоли, сдавление вен и развитие в окружности опухоли мелкой венозной сети. При сравнении одной стороны с другой обнаруживается значительно выраженная асимметрия венозной архитектоники. Однако флебографии не в состоянии выявить степень прорастания пузыря опухолью при локализации ее на передней стенке и в области верхушки пузыря. Как известно, наибольшие затруднения в установлении показаний к радикальному оперативному лечению по поводу злокачественных новообразований мочевого пузыря приходится испытывать в тех случаях, когда опухоль располагается на дне пузыря, в области мочеточниковых устий, вовлекая их в бластоматозный процесс. В таких затруднительных случаях решить эту задачу помогает тазовая флебография, и в этом ее большое преимущество перед другими рентгенодиагностическими методами. Тазовая флебография может оказаться полезной и при назначении больным раком мочевого пузыря и других тазовых органов лучевой терапии в тех случаях, когда необходимо определить точное месторасположение пораженных местастазами лимфатических узлов. Для изучения взаимоотношений лимфатической и венозной сосудистой системы таза и паховых областей Battezzati, Belardi, Donini и Becchi (1963) предложили сочетанную лимфофлебографию по следующей методике. В лимфатические коллекторы стопы и тыла полового члена вводят 8—10 мл маслянистого рентгеноконтрастного вещества. Инъекцию производят под давлением со скоростью 0,3 мл в минуту. К концу инъекции производят 2 рентгеновских снимка таза в прямой и косой проекции. Затем приступают к тазовой флебографии: под местной новокаиновой анестезией по игле, введенной в лобковую кость на 1 см ниже верхнего края и 1 см латеральнее симфиза, вводят водорастворимое контрастное вещество в количестве 15—20 мл в течение 10—15 секунд. К концу инъекции производят 2 снимка в течение 15 секунд. Дата добавления: 2015-02-05 | Просмотры: 1517 | Нарушение авторских прав |