|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Макро- и микроанатомия поджелудочной железы.ЗАБОЛЕВАНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Учебное пособие для студентов Киров – 2003
УДК 616.37-089
Печатается по решению центрального методического Совета Кировской государственной медицинской академии от «___»___________200_ года (протокол №____). Заболевания поджелудочной железы: учебное пособие для студентов медицинских вузов / сост. В. А. Бахтин, В. А. Янченко. - Киров: Кировская государственная медицинская академия, 2003.- 68 с.
В учебном пособии представлены сведения об анатомо-физиологических особенностях поджелудочной железы. Освещены основные вопросы этиологии, патогенеза, патоморфологии, клиники, дополнительной и дифференциальной диагностики хирургических заболеваний поджелудочной железы. Даны показания к оперативному лечению, определены виды оперативных вмешательств в зависимости от стадии заболевания. Пособие предназначено для студентов медицинских вузов.
Рецензенты: Заведующий курсом анестезиологии и реаниматологии, профессор кафедры госпитальной хирургии, доктор мед.наук, профессор В.П.Сухоруков
Профессор кафедры госпитальной хирургии КГМА доктор медицинских наук профессор В.А. Вязников Бахтин В.А., Янченко В.А. - Киров, 2003 г. Оглавление. 1. Анатомо-физиологические сведения о поджелудочной железе 5 2. Врожденные аномалии развития поджелудочной железы... 8 2.1 Кистозный фиброз. 8 2.2 Врожденные кисты.. 9 2.3 Добавочная (аберрантная) поджелудочная железа. 10 2.4 Кольцевидная поджелудочная железа. 10 3. Хронический панкреатит. 11 3.1 Классификация хронического панкреатита. 14 3.2 Клиническая картина ХП. 16 3.3 Консервативное лечение ХП.. 22 3.4 Хирургическое лечение хронического панкреатита. 24 4. Кисты поджелудочной железы. 30 4.1 Наружное дренирование кист. 33 4.2 Внутреннее дренирование кист. 34 5. Рак поджелудочной железы... 37 5.1 Этиология. Эпидемиология. Патологическая анатомия. 37 5.2 Классификация рака поджелудочной железы. 38 5.3 Клинические проявления. 38 5.4 Диагностика рака поджелудочной железы. 40 5.5 Дифференциальная диагностика. 42 5.6 Лечение и прогноз. 45 Контрольные вопросы. 48 Тесты и ситуационные задачи. 48 Приложение.. 60 Литература.. 63
Макро- и микроанатомия поджелудочной железы.
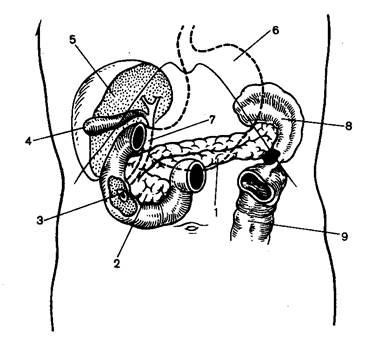
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА (pancreas) вторая по величине железа пищеварительной системы. Ее масса 60-100 г. Железа имеет серовато-красный цвет, дольчатое строение. Расположена она в забрюшинном пространстве и проецируется на эпигастральную область и левое подреберье. Лежит поперечно по отношению к позвоночнику на уровне 1 и 2-го поясничных позвонков. Панкреас вытянута в виде тяжа длиной 15-25 см, шириной 3-5 см и толщиной 2-3 см (рисунок 1).
Рисунок 1. Топография поджелудочной железы. 1-поджелудочная железа; 2 – крючковидный отросток; 4 – желчный пузырь; 5 – печень; 6 – желудок; 7 – общий желчный проток; 8 – селезенка.
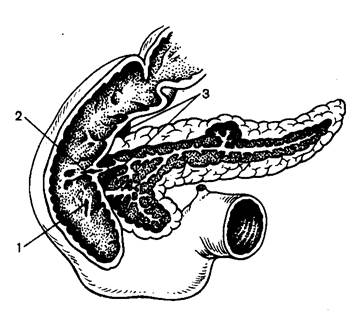
Макроскопически в поджелудочной железе различают 3 структурных отдела - головку, тело и хвост. Головка - наиболее массивная часть железы, расположена справа от позвоночника, охвачена петлей ДПК и имеет крючковидный отросток, обращенный вниз. Между головкой и телом поджелудочная железа несколько сужается, что обусловлено проходящими здесь сосудами. Этот участок железы называется перешейком. Тело имеет вид призмы, передняя поверхность которой покрыта париетальной брюшиной и обращена в полость сальниковой сумки. Хвост - наиболее суженная часть железы подходит к воротам селезенки. Снаружи поджелудочная железа покрыта капсулой, имеющей большое количество болевых рецепторов. Последние исследования указывают на то, что эта капсула является производным париетальной брюшины. Паренхима поджелудочной железы разделена на дольки, между которыми проходят соединительнотканные тяжи. Дольки включают экзокринные и эндокринные части поджелудочной железы. Структурно-функциональной единицей экзокринной части поджелудочной железы является панкреатический ацинус. Ацинусы состоят из крупных панкреацитов, в которых синтезируются пищеварительные ферменты панкреатического сока. Протоки долек сливаются в более крупные и, наконец, в общий выводной проток (вирзунгов проток). Он проходит по всей длине поджелудочной железы от хвоста до головки и открывается в то же устье, что и общий желчный проток на большом сосочке в нисходящей части двенадцатиперстной кишки. Диаметр панкреатического протока в головке 3-4,8 мм, в теле 2-3,5 мм, в хвосте 0,9-2,4 мм. У некоторых индивидуумов имеется добавочный проток поджелудочной железы, исходящий из ее головки, открывающийся на малом сосочке двенадцатиперстной кишки (рисунок 2).
Рисунок 2. Строение ГПП. 1 – БДС; 2 - малый дуоденальный сосочек; 3 – общий желчный проток. В ПЖ видны главный и добавочный панкреатический проток.
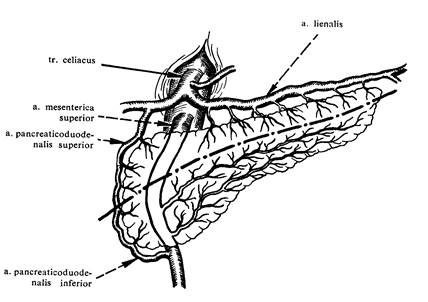
В поджелудочном соке (его выделяется до 1 литра в сутки) содержится 3 группы ферментов – амилазы, переваривающие углеводы, протеазы, расщепляющие белки и липазы, разрушающие жиры. Протеазы – трипсин и химотрипсин - выделяются в протоки поджелудочной железы в неактивной форме. Их активация осуществляется в ДПК по действием желудочного сока и энтерокиназы путем отщепления блокирующей пептидной группы. Активные молекулы трипсина активируют другие протеолитические ферменты, включая трипсиноген. Эндокринная часть образована группами панкреатических островков (insulae pancreatici) (островки Лангерганса), которые сформированы клеточными скоплениями, окруженными густыми капиллярными сетями. Общее количество островков колеблется в пределах от одного до двух млн., а диаметр каждого 100 - 300 мкм. Наибольшее количество островков Лангерганса имеется в области хвоста поджелудочной железы. Клетки островков содержат множество покрытых мембранами гранул, отличающихся от гранул зимогена ацинозных клеток. Преобладают b-клетки (60-80%), которые секретируют инсулин, наряду с ними a-клетки (10-30%), вырабатывающие глюкагон. D-клетки (около 10%) синтезируют соматостатин. Последний угнетает выработку гипофизом гормона роста и синтез ферментов ацинозными клетками, а также выделение инсулина и глюкагона b- и a-клетками. РР-клетки, расположенные по периферии островков, синтезируют полипептид, который стимулирует выделение желудочного сока и панкреатического сока экзокринной частью железы. Многочисленные b-клетки занимают внутреннюю часть островка. Альфа-клетки у человека распологаются группами по всему островку. Инсулин оказывает многостороннее влияние на организм. Гормон способствует превращению глюкозы в гликоген, жир, усиливает обмен углеводов в мышцах. Инсулин связывается с рецепторами плазмалеммы, что вызывает изменение ее проницаемости для ряда веществ и активация ферментных систем. Инсулин обладает анаболическим действием. Кроме того, он способствует образованию гепатоцитами и липоцитами триглицеридов из свободных жирных кислот. Глюкагон, подобно инсулину, усиливает образование триглицеридов из жирных кислот, но одновременно стимулирует их окисление в гепатоцитах, в связи с чем образуются кетоновые тела. Постоянный уровень глюкозы в крови в пределах 0,8 - 1,0 г/л регулируются инсулином и глюкагоном. При повышении концентрации глюкозы в крови, протекающей через поджелудочную железу, секреция инсулина клетками увеличивается и уровень глюкозы в крови уменьшается. Панкреас хорошо васкуляризирована за счет верхней и нижней поджелудочно-двенадцатиперстных артерий. Венозная кровь оттекает в систему воротной вены. Очень богата сеть лимфатических сосудов. Отток лимфы осуществляется в забрюшинный, парааортальный и мезентериальный лифатический бассейн через соответствующие группы лимфатических узлов. Иннервация осуществляется ветвями чревного, верхнебрыжеечного, почечного и селезеночного сплетений (рисунок 3).
Рисунок 3. Источники кровоснабжения поджелудочной железы.
Дата добавления: 2015-11-25 | Просмотры: 1919 | Нарушение авторских прав |