|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
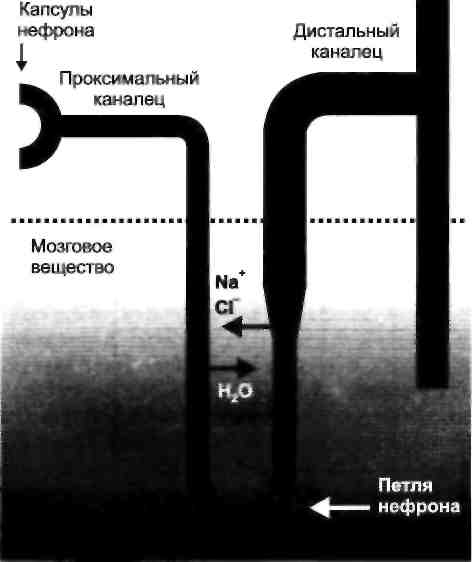
Общие аспекты клинической фармакологии диуретиковСтруктурно-функциональной единицей почки является нефрон1, который состоит из сосудистого клубочка, окруженного капсулой, системы извитых и прямых канальцев, кровеносных и лимфатических сосудов, нейрогумораль-ных элементов (рис. 25.1). В результате фильтрации в клубочках почек образуется фильтрат (первичная моча), содержащий воду, глюкозу, аминокислоты, ионы бикарбонатов, фосфатов и другие соединения (ежедневно в организме образуется около 2 0 0 л клубочкового фильтрата). В дальнейшем при продвижении фильтрата по системе канальцев происходит его концентрирование, 99% воды и электролитов подвергаются обратному всасыванию - реабсорбции. Замедление реабсорбции всего на 1% приводит к увеличению объема мочи в 2 раза, поэтому ЛС, даже незначительно влияющие на процессы обратного всасывания электролитов в канальцах нефрона, способны вызывать существенное изменение диуреза2. Вместе с тем патологические процессы, приводящие к временному или постоянному изменению структуры клубочков и канальцев, способны вызывать серьезные изменения водно-электролитного баланса в организме. Препараты, влияющие на диурез, — диуретики имеют различные механизмы действия и влияют на процессы в различных участках нефрона (табл. 25.2). Кроме того, существуют внепочечные механизмы регуляции диуреза. При снижении системного уровня АД ниже 90 мм рт. ст. (например, при шоке) происходят уменьшение почечного кровотока, снижение объема фильтрации и уменьшение диуреза. Критическим считается диурез менее 20 мл/ч. Классические диуретики в этой ситуации малоэффективны, так как при снижении фильтрации их проникновение в канальцы нефронов затруднено. Назначение ЛС, повышающих системное АД и/или увеличивающих почечный кровоток (добу-тамин, дофамин), приводит к увеличению диуреза. 1 Нефрон — структурно-функциональная единица почечной ткани. В каждой почке взрослого 2 Диурез — объем мочи, выделяемый почками за определенный промежуток времени.
Рис. 25.1. Строение нефрона. Области с высоким осмотическим давлением интерстици-альной жидкости обозначены более темным цветом. Проксимальные1 канальцы нефрона. В этом участке нефрона происходит активная реабсорбния натрия, сопровождающаяся изотоническим потоком воды в интерстациальное пространство. На реабсорбиию ионов в этом отделе влияют осмотические диуретики и ингибиторы карбоангилразы. Осмотические диуретики (маннитол) - группа препаратов, фильтрующихся в клубочках нефрона, но плохо реабсорбируюшихся в дальнейшем. В проксимальных канальцах нефрона они повышают осмотическое давление фильтрата и выделяются почками в неизмененном виде с изоосмотическим количеством воды. Ингибиторы карбоангидразы. Препараты этой группы (диакарб) уменьшают реабсорбцию бикарбонатов в проксимальных канальцах путем угнетения процессов гидратации двуокиси углерода: со2+н;о -> н2со3 -> H"+HCOf. Образующиеся в результате этого процесса ионы водорода поступают в просвет канальца в обмен на ионы натрия. Таким образом, применение ингибиторов карбоангидразы увеличивает экскрецию воды, натрия и НС03~. По- 1 Проксимальный — расположенный ближе (в данном случае ближе к клубочку) в отличие от дистального, расположенного дальше. Таблица 25.2. Основные свойства различных групп диуретиков
I £ ■о г О) О f ■о I
* При длительном применении в высоких дозах. " Эффект более выражен при гиперальдостерони^мй. * Болезни почек и нарушения водно-электролитного баланса ■> 455 вышение концентрации натрия в просвете канальца приводит к увеличению секреции калия. Потеря организмом бикарбоната может приводить к возникновению метаболического ацидоза, но при этом диуретическая активность ингибиторов карбоангидразы также снижается. Восходящий отдел петли нефрона. Этот отдел нефрона непроницаем для воды, но в нем происходит реабсорбция ионов хлора и натрия. Ионы хлора активно переходят в интерстициальное пространство, увлекая за собой ионы натрия и калия (Na+, K+, 2С1--контранспортер), кроме того, примерно половина ионов натрия в этом отделе реабсорбируется пассивно. В результате ин-терстициальная жидкость становится гипертоничной по отношению к жидкости в просвете канальца. Реабсорбция воды происходит пассивно по градиенту осмотического давления через нисходящий участок петли нефрона. Петлевые диуретики (фуросемид) селективно блокируют Na+, К+, 2Сl--контранспортер, нарушая транспорт ионов, что приводит к увеличению диуреза. Одновременно повышается экскреция ионов магния и кальция. Дистальный каналец. В разводящем сегменте петли нефрона происходит активный совместный транспорт ионов натрия и хлора в интерстициальное пространство, в результате чего осмотическое давление фильтрата снижается. Здесь происходит реабсобция кальция, который в клетках соединяется со специфическим протеином, а затем возвращается в кровь в обмен на ионы натрия. Тиазидные диуретики угнетают транспорт ионов натрия и хлора, в результате чего выведение из организма этих ионов и воды повышается. Увеличение содержания ионов натрия в просвете канальца стимулирует процесс обмена ионов натрия на калий и Н+, что может привести к гипокалие-мии1 и алкалозу. Собирательные трубочки представляют собой альдостеронзависимый участок нефрона, в котором происходят процессы, контролирующие гомеостаз калия. Альлостерон регулирует обмен ионов натрия на Н+ и ионы калия. Ка-лийсберегающие диуретики понижают реабсорбцию ионов натрия, конкурируя с альдостероном за цитоплазматические рецепторы (спиронолактон) или блокируя натриевые каналы (амилорид). Препараты этой группы могут вызывать гиперкалиемию. Классификация диуретиков. Диуретики классифицируют по их действию: • диуретики, вызывающие преимущественно водный диурез (ингибиторы карбоангидразы, осмотические диуретики), действуют преимущественно на проксимальные канальцы нефрона; • петлевые диуретики с наиболее выраженным диуретическим действием, подавляющие реабсорбцию натрия и воды в восходящем отделе петли Генле. Увеличивают экскрецию натрия на 15—25%; • тиазидные диуретики, действующие преимущественно в области дис-тальных канальцев нефрона. Увеличивают экскрецию натрия на 5-10%; • калийсберегающие диуретики, действующие преимущественно в области собирательных трубочек. Увеличивают экскрецию натрия не более чем на 5%. Принципы рациональной терапии и выбор диуретического препарата. Принципиальные моменты в лечении мочегонными средствами: Гипокалиемия — снижение концентрации калия в плазме крови, 456 •* Клиническая фармакология и фармакотерапия > Глава 25 • назначение слабейшего из эффективных у данного 6оле,ного диуретиков; • назначение мочегонных средств в минимальных дозах, позволяющих длиться эффективного диуреза (активный диурез предполагает прибавку 800-1000 мл/сут. поддерживающая терапия не более 200 мл/сут); • применение комбинаций диуретиков с разным механизмом действия при недостаточной эффективности. Выбор диуретического средства зависит от характера и тяжести заболева-ния, В неотложных ситуациях, например при отеке легких, сильные и быстродействующие петлевые диуретики вводят внутривенно. При выраженном отечном синдроме (например, у пациентов с декомпенсацией хронической сердечной недостаточности) терапию также начинают с внутривенного введения петлевых диуретиков, а в дальнейшем переводят больного на прием фуро-еемида внутрь. При недостаточной эффективности монотерапии используют комбинации диуретиков с разным механизмом действия: фуросемид + гидрохлортиазид, фуросемид t епиронолактон. Комбинацию фуросемида с калийсберегаюшими диуретиками используют также для предупреждения нарушения баланса калия. Для длительной терапии (например, при артериальной гипертензии) применяют тиазидные и калийсберегаюшие диуретики. Осмотические диуретики показаны для увеличения водного диуреза и предупреждения анурии (например, при гемолизе), а также для снижения внутричерепного и внутриглазного давления. Ингибиторы карбоаигидразы используют при глаукоме (уменьшает продукцию внутриглазной жидкости), при эпилепсии, при острой высотной болезни, для повышения выведения с мочой фосфатов при тяжелой гиперфосфатемии. Контроль эффективности и бе.(опасности диуретической терапии. Эффективность терапии оценивается по ослаблению симптомов (одышки при отеке легких, отеков при хронической сердечной недостаточности и т.д.), а также по увеличению диуреза. Наиболее надежный способ контроля эффективности долговременной диуретической терапии - взвешивание больших). Для контроля безопасности проводимого лечения необходимо регулярно оценивать водно-электролитный баланс и АД, в некоторых случаях при проведении интенсивной терапии и реанимации может потребоваться контроль центрального венозного давления и состояния свертывающей системы крови (см. главу 20). 25.6.1. Клиническая фармакология тиазидных и тиазидоподобных диуретиков К тиазидным диуретикам относятся гидрохлортиазид, бендрофлуметиазид, бензтиазид. хлоротиазид, циклотиазид, гидрофлуметиазид, метиклотиазид, политиазид, трихлорметиазид, к тиазидоподобным — хлорталилон, клопамид, ксипамид, индапамид, метолазон. Фармакокинетнка. Тиазиды и тиазидоподобные диуретики хорошо всасываются в желудочно-кишечном тракте при приеме внутрь. Хлоротиазид плохо растворим в липидах. хлорталилон медленно всасывается и действует долго. Болезни почек и нарушения водно-электролитного баланса ♦ 457 Связывание с белками высокое. Препараты подвергаются в почках активной канальцевой секреции и поэтому являются конкурентами для секреции мочевой кислоты, которая выводится из организма с помощью этого же механизма. В результате удаление мочевой кислоты замедляется и повышается ее уровень в плазме крови. Диуретики выводятся почти полностью почками, индапамид выводится главным образом с желчью. Показания. Артериальная гипертензия, задержка жидкости, отеки, связанные с сердечной недостаточностью, циррозом печени, отеки при лечении глю-кокортикостероидами и эстрогенами, некоторые нарушения функции почек, предупреждение образования кальциевых почечных конкрементов, лечение центрального и нефрогенного несахарного диабета. Противопоказания. Анурия или тяжелое поражение почек (кроме индапа-мида), сахарный диабет, подагра или гиперурикемия, нарушение функции печени, гиперкальииемия или гиперлипидемия, гипонатриемия. Повышенная чувствительность к тиазидным диуретикам или другим сульфаниламидным препаратам. Гидрохлоротиазид (гипотиазид) Фармакокинетика. Хорошо всасывается в желудочно-кишечном тракте. В крови на 60% связывается с белками, проникает через плацентарный барьер и в грудное молоко, выводится почками. Начало действия через 30-60 мин, максимум достигается через 4 ч, продолжается 6-12 ч. Т1/2 быстрой фазы равен 1, 5 ч, медленной - 13 ч. Продолжительность гипотензивного эффекта 12-18 ч. Гидрохлоротиазид экскретируется более чем на 95% в неизмененном виде, главным образом с мочой (60—80%). НЛР. Большинство НЛР дозозависимы. Возможно развитие гипокалиемии, слабости, парестезии, гипонатриемии (редко) и метаболического алкалоза, глю-козурии и гипергликемии, гиперурикемии, гиперлипидемии. Диспепсические явления, аллергические реакции, гемолитическая анемия, холестатическая желтуха, отек легкого, узелковый некротический васкулит. Взаимодействие с д р у г и м и ЛС. При одновременном применении с амио-дароном, дигоксином, хинидином наблюдается повышение риска аритмий, связанных с гипокалиемией. Нестероидные противовоспалительные средства, особенно индометацин, могут противодействовать натрийурезу и повышению активности ренина плазмы, вызываемому тиазидными диуретиками, могут снижать антигипертензивный эффект и объем мочи, возможно, путем подавления синтеза простагландинов или задержки натрия и жидкости. Наблюдается перекрестная повышенная чувствительность с сульфаниламидными препаратами, фуросемидом и ингибиторами карбоангидразы. При одновременном применении с препаратами кальция возможна гиперкальии-емия. Клопамид (бринальдикс) Фармакокинетика. Препарат хорошо всасывается в желудочно-кишечном тракте, латентный период 1 ч, максимальная концентрация в крови определяется через 1, 5 ч, длительность действия 12 ч. 60% препарата выводится с мочой в неизмененном виде. Взаимодействие с другими ЛС. При одновременном применении снижает эффективность инсулина и других сахаросодержаших средств. 458 ♦ Клиническая фармакология и фармакотерапия ♦ Глава 25 Индапамнд (арифон) Фармакодинамика. Не только оказывает слабое диуретическое действие, но и расширяет системные и почечные артерии. Обладает гипотензивным действием. Снижение АД объясняется снижением концентрации натрия и уменьшением общего периферического сопротивления из-за снижения чувствительности сосудистой стенки к норадреналину и ангиотензину II, повышения синтеза про-стагландинов (Е2). При длительном применении у больных с умеренной артериальной гипертензией и нарушением функции почек индапамид ускоряет клу-бочковую фильтрацию. Он не влияет на содержание липидов в плазме крови, не изменяет параметры углеводного обмена даже у пациентов с сахарным диабетом. Индапамид используется главным образом как гипотензивное ЛС. Индапамид дает пролонгированный гипотензивный эффект без значительного влияния на диурез. Латентный период 2 нед. Максимальное устойчивое действие препарата развивается через 4 нед. Фармакокинетика. Препарат хорошо всасывается в желудочно-кишечном тракте, максимальная концентрация в крови определяется через 2 ч. В крови на 75% связывается с белками, может обратимо связываться с эритроцитами. Т|/2 около 14 ч. 70% экскретируется через почки, остальное - через кишечник. НЛР при применении индапамила отмечаются у 5-10% больных. Возможны тошнота, диарея, кожная сыпь, слабость. 25.6.2. Клиническая фармакология петлевых диуретиков К петлевым диуретикам относятся фуросемид, буметанид, этакриновая кислота. Показания. Задержка жидкости, отеки, связанные с декомпенсацией хронической сердечной недостаточности, циррозом печени, заболеваниями почек (в том числе ОПН), острая левожелудочковая недостаточность (отек легких), острые интоксикации. Не используются для лечения артериальной гипертензии, но их можно применять для купирования гипертонических кризов в комбинации с другими антигипертензивными препаратами, а также для устранения гиперкальциемии. Противопоказания. Тяжелые нарушения функции печени, панкреатит, сахарный диабет, гиперурикемия, нарушение слуха, повышенная чувствительность к сульфаниламидным препаратам. С осторожностью назначают больным с желудочковыми аритмиями. Фуросемид (лазикс) Фармакодинамика. Начало диуретического эффекта при приеме внутрь через 30—60 мин, максимум через 1-2 ч, продолжительность 6-8 ч. При внутривенном введении эффект проявляется через несколько минут, достигает максимума через 30 мин, продолжительность 2 ч. Препарат сохраняет эффективность при низкой клубочковой фильтрации, поэтому его можно использовать при почечной недостаточности. Фармакокинетика. Фуросемид быстро и полно всасывается при введении любым путем. Биодоступность при приеме внутрь 60—70%, связывание с белками плазмы более 90%. Т 0,5—1 ч. Биотрансформируется в печени с образованием неактивных метаболитов. Выводится с мочой (88%) и желчью (12%). Болезни почек и нарушения водно-электролитного баланса -fr 459 НЛР. Нарушения минерального обмена: гипонатриемия, гипохлоремичес-кий алкалоз, гипокалиемия и гипомагниемия. Ототоксичность, которая чаще встречается при нарушении функции почек, быстром парентеральном введении больших доз или при совместном приеме с другими ототоксичными препаратами (например, аминогликозидами). Взаимодействие с д р у г и м и ЛС. Следует избегать одновременного или последовательного назначения фуросемида и амфотерицина В (усиливается неф-ротоксическое и ототоксическое действие амфотерицина, усугубляются нарушения водно-солевого баланса). При одновременном назначении с аминогликозидами возможны ото- и нефротоксические эффекты. При сочетании с ингибиторами АПФ возможно развитие гипотензии при приеме первой дозы, ингибиторы АПФ могут ослаблять выраженность вторичного гиперальдостеронизма и гипокалие-мии. Фуросемид может повышать уровень глюкозы в крови и уменьшать эффекты сахароснижаюших препаратов. НПВС, особенно индометаwин, могут противодействовать натрийурезу и повышению активности ренина, снижать эффективность фуросемида. При применении средств, вызывающих гипокалие-мию, возрастает риск развития гипокалиемни. Дата добавления: 2015-12-15 | Просмотры: 959 | Нарушение авторских прав |