|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Выводы, вытекающие из исследования аварийной химической обстановкиВыявление предикторных факторов химической аварии, анализ полученной словесной информации, подвергнутой графической, математической и алгоритмической обработке на компьютере, позволяют выдать машинный (формализованный) вариант следующих выводов. 1. Вывод первый определяет основные признаки аварии. 1.1. Место и время возникновения аварии. 1.2. Вид АОХВ, масса выброса во внешнюю среду (или масса АОХВ в повреждённом хранилище). 1.3. Тип аварийного хранилища АОХВ (гипербарическое, изотермическое или герметическое). 1.4. Площадь фактического заражения S$a. 1.5. Границы очага заражения на карте-схеме, обозначенные на экране дисплея. 1.6. Продолжительность времени опасного испарения Т с момента возникновения аварии.
2. Вывод второй определяет перечень медицинских учреждений в очаге заражения и количество больных в них (по карте-схеме на экране дисплея). 3. Вывод третий характеризует в абсолютных числах величину и структуру ВП населения по степени тяжести в очаге химической аварии. Решение начальника службы медицины катастроф на ликвидацию медико-санитарных последствий химической аварии состоит из двух разделов: «Организация медицинского обеспечения на догоспитальном этапе» и «Организация медицинского обеспечения на госпитальном этапе». На догоспитальном этапе формируются одно или несколько лечебно-эвакуационных направлений. Они образуются путем разделения зараженной и сопредельной территории на секторы с общим числом пострадавших не более одной тысячи человек. При малых и средних авариях достаточно формирования одного лечебно-эвакуационного направления. Его руководителем и заместителем руководителя назначаются соответственно главные врачи зараженной и сопредельной территории. Руководитель лечебно-эвакуационного направления организует: • оказание первой помощи пострадавшим в очаге химической аварии силами бригад доврачебной медицинской помощи и спасательных бригад парамедиков; • эвакуацию пострадавших из очага химической аварии на пункты сбора пораженных (легковой автотранспорт выделяется распоряжением глав администрации зараженной и сопредельной территории, приказом начальника гарнизона); • взаимодействие с руководством газоспасательных и противопожарных команд для совместной защиты больниц в зоне заражения и путей эвакуации пострадавших с помощью водяных завес; • обеспечение спасательных команд и пораженных на путях эвакуации средствами защиты дыхательных путей; • проведение защитных мероприятий в лечебно-профилактических учреждениях на следе токсического облака, поддержание прямой и обратной радиотелефонной связи; • развертывание пунктов сбора пораженных на границе очага химической аварии с помощью сил и средств территориальных центров медицины катастроф с подвижными лечебно-эвакуационными комплексами, с привлечением медицинских отрядов специального назначения, бригад службы скорой медицинской помощи, вое н но-медицинской службы гарнизона; • проведение медицинской сортировки при известных монохимических поражениях путем выявления специфических экстремальных синдромов (токсическая кома, кардиотоксический синдром, токсический отек легких, гемо- и гистотоксическая гипоксия, токсическая гепатаргия и нефропатия); 382 Экстремальная токсикология Прогнозирование и оценка медико-санитарных последствий
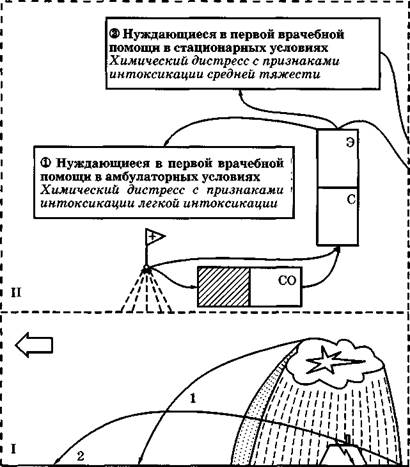
<3> Нуждающиеся в токсико-терапевтической помощи в отделении интенсивной терапии больницы (госпиталя) Экзотоксический шок, токсикогенный коллапс с признаками интоксикации тяжелой степени - токсическая кома; - кардиотоксический синдром; - токсический отек легких; - гемотоксическая гипоксия с уровнем гемоглобина меньше 5%; - гистотоксическая гипоксия с частотой дыхания больше 35 в мин; - токсическая гепатаргия; - токсическая нефропатия с уровнем диуреза менее 20 мл в час; - токсическая аспирационно-обтурационная гипоксия; - токсический миоренальный синдром Ф Нуждающиеся в токсико-терапевтической помощи в реанимационном отделении больницы (госпиталя) Терминальное состояние при крайне тяжелых интоксикациях III Рис. 30. Медицинская сортировка пораженных, Условные обозначения I - очаг полихимического поражения. II - этап медицинской эвакуации для оказания догоспитальной СО - отделение специальной обработки; С - сортировочное отделение; Э - эвакуационное отделение. поступивших из полихимического очага (вариант) ф- район сбора пораженных, нуждающихся в амбулаторной первой врачебной помощи; ^у- стационар лечебно-диагностического комплекса «Защита». Ш - этап оказания госпитальной токсико-терапевтической помощи: токсико-терапевтическая больница или токсико-терапевтический госпиталь
отделение интенсивной терапии; реанимационное отделение
Экстремальная токсикология
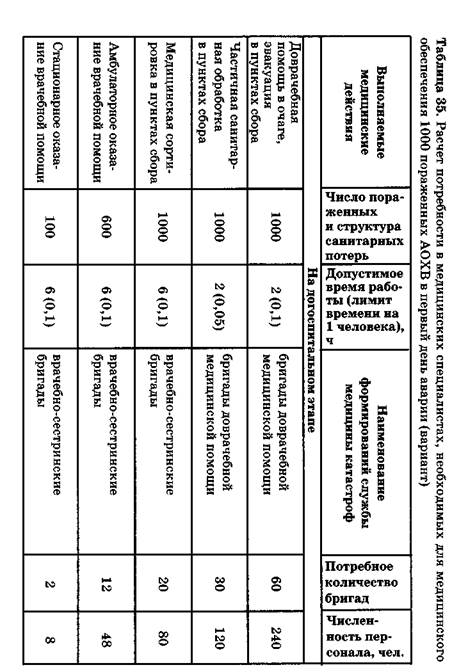
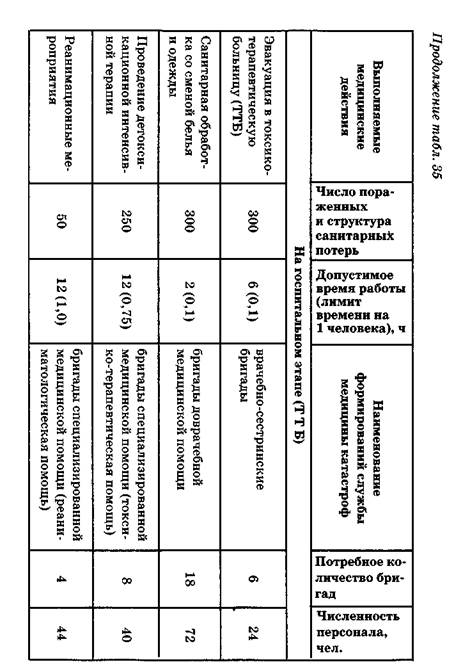
• проведение медицинской сортировки при полихимических и неизвестных химических поражениях путем выявления неспецифических патологических синдромов интоксикации (химический стресс и дистресс, экзотоксический шок и интоксикационный коллапс; см. рис. 30); • проведение санитарно-химического исследования воздушной среды на путях эвакуации и в эвакуационном транспорте; • контроль состояния лиц, получивших на пунктах сбора пораженных лишь амбулаторную помощь (силами и средствами войсковой военно-медицинской и гражданской поликлинической службы); • эвакуацию пораженных, нуждающихся в проведении токси-ко-терапевтической помощи на госпитальном этапе (автобусный и вертолетный транспорт выделяется распоряжением главы администрации территории и приказом начальника гарнизона). Главный врач токсико-терапевтической больницы (начальник госпиталя) отвечает за организацию интенсивной терапии и реанимационных мероприятий при групповом поступлении пораженных с тяжелой интоксикацией. Токсико-терапевтические больницы организуются на базе родственных лечебных учреждений (токсикологические, пульмонологические, профпатологические центры, больницы скорой медицинской помощи, военные госпитали). Необходимое усиление коечной емкости достигается за счет выписки больных легкой и средней тяжести, выделения в распоряжение главного врача токсико-терапевтической больницы близко расположенных зданий общественного назначения. Клубы и кинотеатры могут быть оборудованы в качестве приемных отделений и отделений специальной обработки. Гостиницы используются для размещения стационарных больных. В табл. 35 представлен вариант расчета потребности в медицинских специалистах на догоспитальном и госпитальном этапах на одну тысячу пораженных АОХВ с учетом утвержденных штатов. Дата добавления: 2015-12-16 | Просмотры: 762 | Нарушение авторских прав |