|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Как следует оценивать результаты пикфлоуметрии?Норма показателей выдоха рассчитывается индивидуально с учетом пола, возраста, роста. При достижении самых лучших показателей скорости выдоха, приближающихся к нормальным и при отсутствие симптомов астмы, необходимо рассчитать три цветных зоны для удобство оценки данных пикфлоуметрии. Ваш самый лучший показатель пикфлоуметрии нужно умножить на 0,8. Например, если у Вас лучшее значение пикфлоуметрии = 500 л/мин, Вам необходимо 500 умножить на 0,8, результат 400 л/мин. Любое значение выше 400 л/мин будет относиться к так называемой зеленой зоне, что означает - нормальный уровень проходимости бронхов. Для определения границ желтой зоны Вам необходимо умножить Ваш лучший показатель (например 500 л/мин) на 0,5, полученный результат (250 л/мин) будет нижней границей желтой зоны, а верхнюю границу мы уже знаем (ранее подсчитанное значение), т.е. желтая зона в нашем примере будет находится между 250 и 400 л/мин. Красная зона находится ниже уровня нижней границы желтой зоны, (т.е. в нашем случае ниже 250 л/мин), любой показатель пикфлоуметрии - должен требовать незамедлительных мер по улучшению проходимости бронхов Спирометрией называется клинический метод исследования адекватности внешнего дыхания, который основывается на измерении жизненной емкости легких и показателей скорости выдоха и вдоха. Данное исследование незаменимо для выяснения: · Отсутствия или наличия заболеваний дыхательной системы, когда у пациента есть жалобы на кашель, одышку, выделение мокроты. · Какая стадия установленного заболевания у пациента в настоящий момент и эффективно ли проводимое лечение. · Степени влияния на бронхи и легкие пациента факторов окружающей среды и вредных привычек. · Влияния физической нагрузки на бронхолегочную систему у спортсменов перед началом тренировок или состязаний. Это исследование можно назначать с шестилетнего возраста. Спирометрию проводят в первой половине дня, спустя несколько часов после завтрака. Непосредственно перед процедурой пациент должен отдыхать не меньше 15 мин в сидячем положении. Персонал, который будет следить за процедурой, обязательно проводит инструктаж пациента, где подробно рассказывает об этапах спирографии и о действиях самого исследуемого. Если больной принимает препараты теофиллина, их нужно отменить за сутки до исследования, а если ингаляционные препараты, то за 12 часов. Процедура не займет много времени и не принесет пациенту болезненных или неприятных ощущений. На нос человеку одевают зажим, чтобы предотвратить утечку воздуха, с помощью загубника соединяют исследуемого со спирографом. В течение 5 минут пациент дышит спокойно и размеренно. Потом делает максимально глубокий выдох, а за ним – такой же по глубине вдох и снова – выдох, и опять – вдох. Для получения достоверных результатов вышеописанные циклы проводятся 3 раза. Основные показатели спирометрии и их значения Для определения степени нарушения функции дыхания необходимо много показателей, но самыми главными считаются: 1. ФЖЕЛ – форсированная жизненная емкость легких. 2. ОФВ1 – объем форсированного выдоха за первую секунду. 3. Индекс Генслера или ОФВ1/ФЖЕЛ. 4. ЖЕЛ – жизненная емкость легких. 5. ДО – дыхательный объем. 6. Индекс Тиффно или ОФВ1/ЖЕЛ. Показатели спирографии зависят от возраста, состояния здоровья и конституции пациента. Нормой считаются следующие цифровые значения показателей: ДО – 500-800 мл, ОФВ1 – 75%, индекс Тиффно – 70% и выше. Остальные показатели рассчитываются по специальным формулам и не имеют определенных цифровых значений. Спирометрия нужна, чтобы определить вид нарушений дыхательной системы у конкретного пациента. Патофизиологи выделяют 2 вида нарушений дыхательной функции: · Обструкция – это нарушение проходимости дыхательных путей вследствие отека слизистой оболочки, спазма гладкой мускулатуры бронхов, большого количества мокроты. В этом случае ОФВ1/ФЖЕЛ будет меньше 70%, а ФЖЕЛ будет выше 80%. · Рестрикция – снижение растяжимости непосредственно легочной ткани или уменьшение ее объема. Показатели спирометрии будут следующие: ФЖЕЛ ниже 80%, соотношение ОФВ1/ФЖЕЛ выше 70%.
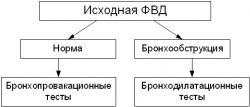
Выявить наличие и оценить степень выраженности бронхообструкции в клинической практике позволяет исследование функции внешнего дыхания (ФВД), а провести первичную диагностику БА, дифференциальную диагностику БА и ХОБЛ – выполнение бронхомоторых тестов. В качестве алгоритма диагностики бронхообструктивных заболеваний с использованием бронхомоторных тестов может быть предложен следующий подход:
Ингаляции осуществляются через небулайзер в последовательно возрастающих концентрациях раствора (от 0,0001 до 0,1%). Длительность ингаляции -3 мин при спокойном дыхании с произвольной частотой с использованием носового зажима. Повторная регистрация ФВД в режиме записи кривой «поток-объем» (пневмотахометрия) производится через 30 и 90 с после каждой ингаляции. Для анализа применяются наименьшие значения, отражающие максимальную бронхоконстрикцию при определенной дозе гистамина. Значимым является снижение объема форсированного выдоха за 1-ю секунду (ОФВ1) на 20% и более от исходного значения или клинические эквиваленты положительного теста - развитие типичного приступа затрудненного дыхания и рассеянные сухие хрипы в легких [3-5, 8]. При этом тест считается положительным независимо от того, ингаляция раствора какой концентрации привела к подобным изменениям. протокол пробы:
Кроме того, экспертная система спирометра «МАС-1» обеспечивает хронометраж, вследствие чего повторные исследования могут выполняться через требуемые временные промежутки, что является гарантией корректного исследования. Бронходилатационные тесты используются для оценки обратимости обструкции дыхательных путей. Тест на обратимость обструкции обычно проводится в момент установления диагноза:
К проведению теста предъявляются следующие требования: ü Подготовка: o тест должен выполняться, когда пациент клинически стабилен и не болеет инфекционным респираторным заболеванием; o пациент не должен принимать короткодействующие бронхолитики в течение 6 ч перед тестом, длительно действующие ß-агонисты — в течение 12 ч перед тестом, теофиллины медленного высвобождения и длительно действующий холинолитик - в течение 24 ч перед тестом. ü Спирометрия: o перед ингаляцией бронхолитика регистрируются исходные параметры ФВД; o бронхолитик следует давать с помощью дозирующего ингалятора через спейсер или небулайзер,чтобы быть уверенным, что препарат ингалирован; o рекомендуемые максимальные дозы бронхолитиков: 400 мкг ß-агониста короткого действия, 80 мкг холинолитика короткого действия или комбинация этих препаратов; o повторное исследование следует проводить через 10-15 мин после ингаляции ß- агониста короткого действия и через 30-45 мин после ингаляции холинолитика короткого действия или комбинированного препарата. Ответ на бронхолитик зависит от используемой дозы препарата; времени, прошедшего после ингаляции; бронхиальной лабильности и состояния легочной функции; воспроизводимости показателей, используемых для сравнения; вероятности повторения незначительных погрешностей исследования. В клинической практике обратимость обструкции, как правило, измеряется приростом показателя ОФВ1, выраженного в процентах к должному значению этого показателя [2], и рассчитывается экспертной системой спирометра «МАС-1» автоматически. Вариабельность ОФВ1, у одного и того же человека в разные дни составляет примерно 178 мл, поэтому увеличение ОФВ1, во время проведения теста на 12% и более по отношению к должному значению этого показателя при одновременном абсолютном увеличении ОФВ1 не менее чем на 200 мл не может быт случайностью и является диагностически значимым [6,10]. Дополнительными критериями положительного ответа на бронходилатационный тест являются увеличение СОС25-75 на 25% и более, а также увеличение ПОС на 1 л/с иболее по отношению к исходным значениям [2]. Заключение по бронходилатационному тесту включает должные объемы и должные нормативы исходные данные, значения показателей после использования бронхолитика, препарат, дозу, метод применения и временной интервал от момента тестирования до записи ответа. Протокол бронходилатационного теста, формируемый «МАС-1», представлен на рис.2. Таким образом, использование бронхомоторных тестов в клинической практике позволяет установитьналичие гиперреактивности дыхательных путей, степень обратимости бронхообструкции. Кроме того, применение разных бронхолитиков дает индивидуально подобрать прогностически наиболее эффективный препарат. Вопрос Дата добавления: 2014-12-12 | Просмотры: 1356 | Нарушение авторских прав |