|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Топография синовиальных влагалищ и сухожилий сгибателей пальцевСиновиальные влагалища обеспечивают уменьшение трения при прохождении сухожилий в костно-фиброзных каналах (рис. 2-66). Сухожилия поверхностного и глубокого сгибателей пальцев, окружённые общим синовиальным влагалищем сгибателей {vag. synovialis communis тт. flexorum), проникают на кисть под удерживателем сгибателей {retinaculum flexorum) в канале запястья {canalis carpi). Общее синовиальное влагалище сгибателей проксимально распространяется на 3—4 см выше удержива-теля сгибателей (где спереди ограничивает пространство Пирогова—Парома), дистально граница доходит до середины пястных костей для сухожилий II—IV пальцев, и лишь сухожилия V пальца покрыты до основания дистальной фаланги. Сухожилия поверхностного и глубокого сгибателей II—IV пальцев от головок пястных костей до оснований дистальных фаланг заключены в синовиальные влагалища сухожилий пальцев кисти {vagg. synoviales tendinum digitorum manus). На ладони сухожилия глубокого сгибателя пальцев покрыты сухожилиями поверхностного сгибателя. На уровне основания проксимальных фаланг происходит перекрёст сухожилий {chiasma tendinum): каждое сухожилие поверхностного сгибателя делится на две ножки и прикрепляется к основанию средних фаланг, а сухожилия глубокого сгибателя проникают между ножками поверхностного сгибателя и прикрепляются к основанию дистальных фаланг II—V пальцев (рис. 2-67). Поверхностный сгибатель пальцев сгибает средние фаланги И—V пальцев. При изолированном повреждении его сухожилия сгибание пальца не нарушается. Глубокий сгибатель пальцев сгибает средние и дистальные фаланги II—V пальцев. При изолированном повреждении сухожилия глубокого сгибателя отсутствует сгибание дистальной фаланги, но возможно сгибание в проксимальном межфа-ланговом суставе. При повреждении сухожилий поверхностного и глубокого сгибателей пальцев невозможно сгибание в межфаланговых суставах, но возможно сгибание в пястно-фаланговом суставе за счёт межкостных и червеобразных мышц. Через канал запястья проходит окружённое синовиальным влагалищем сухожилие длинного сгибателя большого пальца. Влагалище сухожилия длинного сгибателя большого пальца обычно начинается на 2 см выше удерживате-ля сгибателей и доходит до дистальной фаланги. Проксимальная часть влагалища сухожилия длинного сгибателя большого пальца, как и общего синовиального влагалища сгибателей, ограничивает спереди пространство Пирогова—Парой а. Так как сухожильные влагалища I и V пальцев длиннее остальных сухожильных влага-
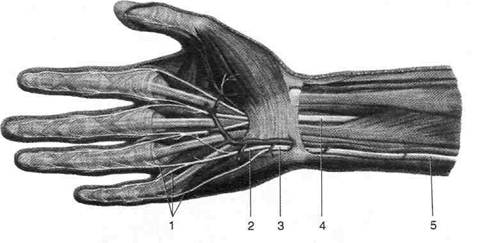
Рис. 2-66. Синовиальные влагалища сухожилий ладонной (а) и тыльной (б) поверхностей кисти. 1 — синовиальное влагалище сухожилия длинного сгибателя большого пальца кисти, 2 — синовиальное влагалище сухожилия лучевого сгибателя запястья, 3 — удерживатель сгибателей, 4 — общее синовиальное влагалище сгибателей, 5 — синовиальные влагалища сухожилий пальцев кисти, 6 — влагалище сухожилия разгибателя мизинца, 7 — влагалище сухожилия локтевого разгибателя запястья, 8 — влагалище сухожилий разгибателей пальцев и разгибателя указательного пальца, 9 — удерживатель разгибателей, 10 — влагалище сухожилий лучевых разгибателей запястья, 11 — влагалище сухожилий длинной отводящей мышцы и короткого разгибателя большого пальца кисти, 12 — влагалище сухожилия длинного разгибателя большого пальца кисти. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. I.)
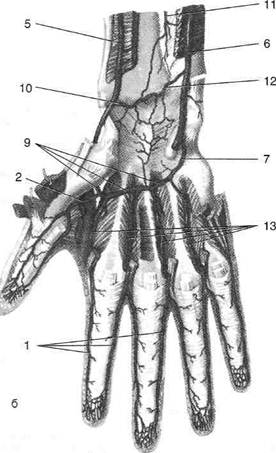
КРОВОСНАБЖЕНИЕ КИСТИ Артериальное кровоснабжение (рис. 2-68) Локтевая артерия (a. ulnaris) на запястье отдаёт ладонную запястную ветвь (ramus caipeus palmaris), которая позади сухожилий сгибате- лей направляется латерально, где анастомози-рует с одноимённой ветвью лучевой артерии. Далее локтевая артерия проникает на кисть через локтевой канал запястья (canalis carpi ulnaris, BNA), представляющий собой отверстие в удерживателе сгибателей (retinaculum flexorum), расположенное у латерального края гороховидной кости (os pisifoimae), где может быть обнаружена пульсация. Дистальнее гороховидной кости от локтевой артерии отходит глубокая ладонная ветвь (r. palmaris profundus), которая проходит под коротким сгибателем мизинца и анастомози-рует с глубокой ладонной дугой (arcus palmaris profundus) — ветвью лучевой артерии. Далее ствол локтевой артерии изгибается латерально, образуя поверхностную ладонную дугу (arcus palmaris superficialis) (см. рис. 2-68). Поверхностная ладонная дуга расположена на общем синовиальном влагалище сухожилий сгибателей пальцев под ладонным апоневро-
Рис. 2-67. Сухожилия указательного пальца. 1 — связки сухожилий, 2 — межсухожильные соединения, 3 — сухожилие разгибателя указательного пальца, 4 — сухожилия разгибателей пальцев, 5 — сухожилие длинного разгибателя большого пальца кисти, 6 — сухожилие короткого разгибателя большого пальца кисти, 7 — короткая мышца, отводящая большой палец кисти, 8 — мышца, приводящая большой палец кисти, 9 — тыльная межкостная мышца, 10 — сухожилие поверхностного сгибателя указательного пальца, 11 — червеобразная мышца, 12 — перекрест сухожилий, 13 — сухожилие глубокого сгибателя указательного пальца. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. I.) зом; дуга проецируется на кожу ладони по поперечной линии, идущей по нижнему краю возвышения большого пальца в положении его максимального отведения. От поверхностной ладонной дуги отходят четыре общие ладонные пальцевые артерии (аа. digitales palmares communes), три из которых направляются к трём межпальцевым промежуткам II—V пальцев, а четвёртая уходит на локтевую сторону мизинца. Общие ладонные пальцевые артерии сливаются с ладонными пястными артериями (аа. metacarpeae palmares) — ветвями глубокой ладонной дуги. Каждая из общих ладонных пальцевых артерий на уровне головок пястных костей разделяется на две собственные пальцевые артерии (аа. digitales palmares propriae), проходящие по обращенным друг к другу сторонам II—V пальцев. Лучевая артерия (a. radialis) по латеральному каналу предплечья (canalis antebrachii lateralis) проникает на запястье и отдаёт ладон- ную запястную и поверхностную ладонную ветви. • Ладонная запястная ветвь (r. carpeus palmaris) проходит в медиальном направлении позади сухожилий длинного сгибателя большого пальца и глубокого сгибателя пальцев и анастомозируёт с одноимённой ветвью локтевой артерии. • Поверхностная ладонная ветвь (г. palmaris
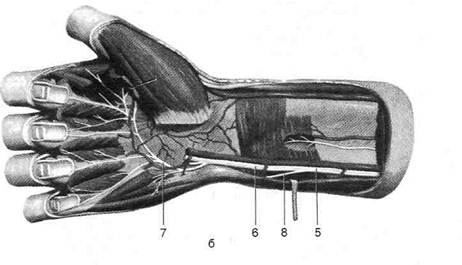
Рис. 2-68. Кровоснабжение кисти: поверхностная сеть ладони (а), глубокая сеть ладони (б), артерии тыла кисти (в). 1 — собственные ладонные пальцевые артерии, 2 — артерия большого пальца кисти, 3 — поверхностная ладонная дуга, 4 — поверхностная ладонная ветвь лучевой артерии, 5 — лучевая артерия, б — локтевая артерия, 7 — глубокая ладонная ветвь локтевой артерии, 8 — общие ладонные пальцевые артерии, 9 — глубокая ладонная дуга, 10 — ладонная запястная ветвь лучевой артерии, 11 — передняя межкостная артерия, 12 —ладонная запястная ветвь локтевой артерии, 13 — ладонные пястные артерии, 14 — тыльные пальцевые артерии, 15 — тыльные пястные артерии, 1С — тыльная сеть запястья, 17 — тыльная запястная ветвь лучевой артерии. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. I.)
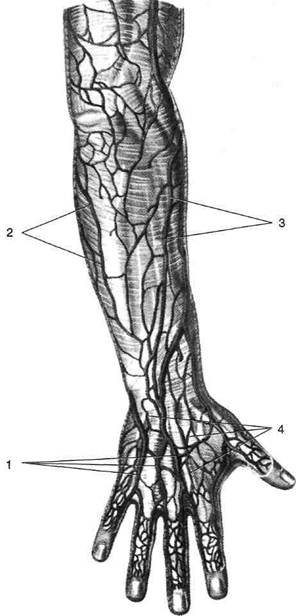
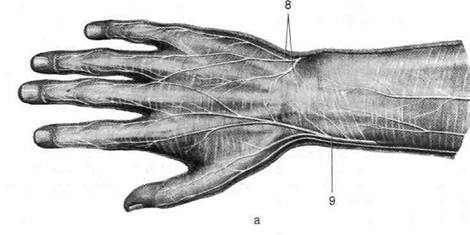
brevis), медиально — сухожилием длинного разгибателя большого пальца (т. extensor pollicis longus); дно «анатомической табакерки» образовано ладьевидной костью (os scaphoideum). В «анатомической табакерке» от лучевой артерии отходит тыльная запястная ветвь (г. caipeus dorsalis), которая на уровне запястно-пястных суставов под сухожилиями разгибателей пальцев и запястья проходит к локтевому краю кисти, отдавая на уровне промежутков между II—V пястными костями тыльные пястные артерии. Каждая из тыльных пястных артерий на уровне пястно-фаланговых суставов делится на тыльные пальцевые артерии {аа. digitales dorsales). Выйдя из «анатомической табакерки» под сухожилием длинного разгибателя большого пальца, лучевая артерия отдаёт первую тыльную пястную артерию, кровоснабжаю-щую тыльную поверхность обращенных друг к другу сторон большого и указательного пальцев. Далее лучевая артерия проходит между I и II пястными костями через первую тыльную межкостную мышцу, отдаёт артерию большого пальца кисти {a. princeps pollicis) и лучевую артерию указательного пальца (a. radialis indicis), поворачивает в локтевую сторону и на передней поверхности межкостных мышц образует глубокую ладонную дугу (arcus palmaris profundus), анастомозируюшую с глубокой ладонной ветвью локтевой артерии. Глубокая ладонная дуга расположена на уровне основания II—IV пястных костей, её проекция — поперечная линия, проведённая через середину возвышения большого пальца. От глубокой ладонной дуги в дистальном направлении отходят ладонные пястные артерии (аа. metacarpeae palmares), анастомозирующие с общими пальцевыми артериями (a. digitales palmares communes) — ветвями поверхностной ладонной дуги. Артерия большого пальца кисти делится на две ветви — собственные ладонные пальцевые артерии (аа. digitales palmares propriae), проходящие по бокам большого пальца. Таким образом, непосредственное продолжение локтевой артерии — поверхностная ладонная дуга, лучевой артерии — глубокая ладонная дуга, анастомозирующие друг с другом. Каждый палец кровоснабжается проходящими по бокам собственными ладонными пальцевыми артериями, а на тыле кисти близ боковых 6-1089 поверхностей пальцев — тыльными пальцевыми артериями. Венозный отток Венозный отток (рис. 2-69) от кисти осуществляется по поверхностным и глубоким венам. • Под кожей тыла пальцев и пясти расположе- на тыльная венозная сеть кисти (rete venosum dorsale manus). Наиболее крупные вены тыльной венозной сети кисти — первая и четвёртая тыльные пястные вены (vv. metacarpeae dorsales). Первая тыльная пястная вена продолжается в виде латеральной подкожной вены руки (v. cephalica) по лучевой стороне запястья и предплечья. Продолжение четвёртой тыльной пястной вены — медиальная подкожная вена руки (v. basilica), проходящая по локтевой стороне запястья и предплечья. • Глубокие вены сопровождают артерии, кро- воснабжаюшие кисть. ИННЕРВАЦИЯ КИСТИ Все три основных нерва верхней конечности — срединный, локтевой и лучевой — переходят на кисть и участвуют в иннервации её мускулатуры и кожи (рис. 2-70). Срединный нерв (п. medianus) в дистальной части предплечья отдаёт ладонную ветвь (ramus palmaris п. mediani), проходящую под кожей посредине запястья, и иннервирует кожу ладони. Основной ствол срединного нерва в дистальной части предплечья постепенно уплощается, проходит через канал запястья (canalis carpi), разделяется на три ветви, направляющиеся к первому—третьему межпальцевым промежуткам в виде общих ладонных нервов пальцев (digitales palmares communes), которые проходят позади ладонного апоневроза и поверхностной ладонной дуги, но впереди от сухожилий сгибателей пальцев и червеобразных мышц. От общих ладонных пальцевых нервов отходят мышечные ветви (rami musculares), ин-нервирующие короткую мышцу, отводящую большой палец (т. abductor pollicis brevis), мышцу, противопоставляющую большой палец (т. opponens pollicis), поверхностную головку короткого сгибателя большого пальца (caput
Рис. 2-69. Венозный отток от кисти. 1 — тыльные пястные вены, 2 — медиальная подкожная вена руки, 3 — латеральная подкожная вена руки, 4 — тыльная венозная сеть кисти. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. I.) superficiale т. flexoris pollicis longi), а также две червеобразные мышцы (тт. lumbricales), расположенные с лучевой стороны. От общих ладонных пальцевых нервов отходит семь собственных ладонных пальцевых нервов (пп. digitales palmares proprii). Три из них отходят от первого общего ладонного пальцевого нерва и иннервируют обе стороны большого пальца и лучевую сторону указательного пальца. Второй и третий общие ладонные пальцевые нервы разделяются каждый на два соб- ственных ладонных пальцевых нерва и проходят по обращенным друг к другу сторонам II— III и III—IV пальцев. Собственные ладонные пальцевые нервы обеспечивают иннервацию кожи ладонной поверхности проксимальных и средних фаланг, а также ладонной и тыльной поверхностей дистальных фаланг трёх с половиной пальцев с лучевой стороны. Анастомотические ветви (rami anastomotic}) соединяют третий ладонный общий пальцевой нерв с поверхностной ветвью локтевого нерва (ramus supeificialis п. ulnaris). Локтевой нерв (п. ulnaris) для иннервации кисти отдаёт тыльную и ладонную ветви. 1. Тыльная ветвь локтевого нерва (ramus dorsalis п. ulnaris) огибает дистальный конец локтевой кости, переходя с ладонной поверхности предплечья на тыл кисти, где делится на пять тыльных пальцевых нервов (пп. digitales dorsales). Тыльные пальцевые нервы иннервируют два с половиной пальца на тыле кисти с локтевой стороны. 2. Ладонная ветвь локтевого нерва (г. palmaris п. ulnaris) — прямое продолжение локтевого нерва; толще тыльной ветви. Эта ветвь через локтевой канал запястья (canalis carpi ulnaris) снаружи от гороховидной кости (os pisiforme) выходит на кисть, располагаясь медиальнее локтевой артерии, и делится на поверхностную и глубокую ветви.
• Поверхностная ветвь (ramus superficialis) подразделяется на два общих пальцевых ладонных нерва (пп. digitales palmares communes). Один из них продолжается по медиальному краю мизинца в виде собственного ладонного пальцевого нерва (п. digitalis palmaris proprius). Другой проходит спереди от сухожилий сгибателей, подходящих к мизинцу, и в проекции четвёртого межкостного промежутка делится на два собственных ладонных пальцевых нерва (пп. digitales palmaris proprii), иннерви-рующих обращенные друг к другу стороны IV и V пальцев. На уровне средней трети пястных костей к поверхностной ветви локтевого нерва от срединного нерва подходит соединительная ветвь с локтевым нервом (г. communicans сит п. ulnari). • Глубокая ветвь локтевого нерва (ramus profundus n. ulnaris) сопровождает глубокую ладонную дугу, проходит по передней поверхности межкостных мышц на уровне верхней трети пястных костей, располага-
Рис. 2-70. Иннервация кисти: поверхностные (а) и глубокие (б) ветви. 1 — собственный ладонный пальцевой нерв, 2 — общий ладонный пальцевой нерв, 3 — поверхностная ветвь локтевого нерва, 4 — срединный нерв, 5 — локтевой нерв, 6 — ладонная ветвь локтевого нерва, 7 — глубокая ветвь локтевого нерва, 8 — тыльная ветвь локтевого нерва, 9 — поверхностная ветвь лучевого нерва. (Из: Синельников Р.Д. Атлас анатомии человека. - М., 1972. - Т. III.)
ясь сначала в среднем фасциальном ложе ладони. Глубокая ветвь локтевого нерва дает мышечные ветви к мышцам возвышения V пальца, к третьей и четвертой червеобразным мышцам, ко всем межкостным мышцам, а также к мышце, приводящей большой палец (т. adductor pollicis). Лучевой нерв (п. radialis) принимает участие в иннервации кисти только своей поверхностной ветвью (ramus superficialis п. radialis). Эта ветвь под сухожилием плечелучевой мышцы (т. brachioradialis) переходит на тыл предплечья, далее над удерживателем разгибателей (retinaculum extensorum) переходит на тыл кисти, где делится на пять конечных тыльных пальцевых нервов (пп. digitales dorsales), иннервиру-ющих тыльные поверхности двух с половиной пальцев с лучевой стороны. Дата добавления: 2015-01-18 | Просмотры: 4729 | Нарушение авторских прав |



 лищ, при тендовагинитах этих пальцев возможны распространение инфекции на предплечье в пространство Пирогова—Парона, а также переход инфекции с I пальца на V палец, и наоборот. Сухожильные влагалища II—IV пальцев короче и заканчиваются на уровне пястно-фаланговых суставов. Благодаря этому при тендовагините II—IV пальцев распространение инфекции на соседние пальцы и предплечье менее вероятно. Таким образом, при тендовагинитах I и V пальцев в процесс вовлекается вся рука, при тендовагинитах II—IV пальцев — отдельные пальцы.
лищ, при тендовагинитах этих пальцев возможны распространение инфекции на предплечье в пространство Пирогова—Парона, а также переход инфекции с I пальца на V палец, и наоборот. Сухожильные влагалища II—IV пальцев короче и заканчиваются на уровне пястно-фаланговых суставов. Благодаря этому при тендовагините II—IV пальцев распространение инфекции на соседние пальцы и предплечье менее вероятно. Таким образом, при тендовагинитах I и V пальцев в процесс вовлекается вся рука, при тендовагинитах II—IV пальцев — отдельные пальцы.