|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
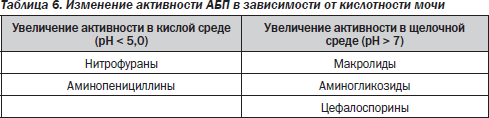
Правила проведения антибактериальной терапии1. Препарат должен соответствовать чувствительности уропатогена. 2. Необходимо учитывать эффективность предыдущих курсов лечения. 3. Дозирование препарата должно осуществляться с учетом состояния функции почек. 4. При почечной недостаточности нефротоксические уроантисептики не назначаются. 5. При наличии обструкции мочевыводящих путей цефалоспорины ІІ–ІІІ генерации не назначаются в связи с опасностью развития инфекционно-токсического шока. 6. Если в течение 72 часов от начала лечения наблюдается персистирование или прогрессирование клинических проявлений, то необходимо изменить схему антибактериальной терапии. 7. Учитывать рН мочи при назначении уроантисептиков (табл. 6).
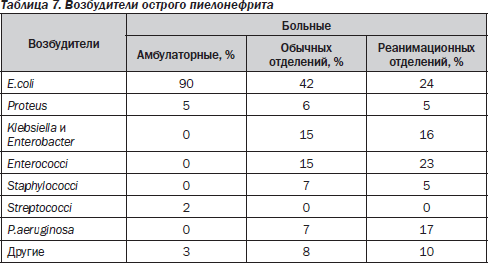
8. Активное лечение уроантисептиками необходимо начинать с первых дней обострения и продолжать до ликвидации всех признаков воспалительного процесса. 9. После ликвидаций активного процесса необходимо назначать противорецидивный курс лечения. При проведении эмпирической терапии П важно учитывать место возникновения заболевания. Так, большинство П, возникших вне лечебных учреждений, вызываются грамотрицательной флорой (табл. 7). Пиелонефриты, проявившиеся через 48 часов после госпитализации, называемые госпитальными, или нозокомиальными, в равной степени вызываются грамположительной и грамотрицательной флорой. При этом госпитальные П часто вызываются полирезистентными формами бактериальной флоры и требуют более энергичного лечения с первых дней возникновения (парентеральное введение препаратов последних поколений).
Наиболее частым возбудителем П является кишечная палочка (табл. 7). В 20–30 % случаев П вызывается микробными ассоциациями. У ряда больных возможна смена возбудителя даже в течение одного обострения. Цефалоспорины III–IV поколения могут быть использованы как препараты второй линии. Однако следует отметить, что применение широкого спектра антибактериальной активности часто приводит к развитию кандидоза. Препараты широкого спектра действия следует использовать при невозможности или неэффективности применения препаратов первой линии. Следует помнить, что ни один из препаратов не имеет 100% эффективности, и, по данным многоцентровых исследований, терапия первой линии приводит к эрадикации возбудителя в 63–89 % случаев даже при условии идентификации возбудителя и определении его чувствительности к антибактериальным средствам. Дата добавления: 2015-02-02 | Просмотры: 662 | Нарушение авторских прав |