 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
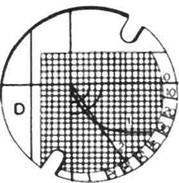
Изучение формы зубных рядовВерхний и нижний зубные ряды в период прикуса молочных зубов представляют собой полукруг, в период прикуса постоянных зубов верхняя зубная дуга имеет форму полуэллипса, нижняя — параболы. Форму зубных рядов можно оценивать с помощью графических методов, используя различные приспособления или геометрические построения, — симметроскопию, фо-тосимметроскопию, симметрогра-фию, параллелографию, диаграмму Хаулея—Гербера—Гербста. Симметроскопия. С помощью этого метода изучают место расположения зубов в трансверсальном и сагиттальном направлениях. Орто-крест (ортодонтический крест) применяют для экспресс-диагностики. Он представляет собой прозрачную пластину, на которую нанесен крест с миллиметровыми делениями или миллиметровая сетка с делениями через 1—2 мм. Пластину накладывают на гипсовую модель верхней челюсти, ориентируя крест по срединному небному шву, и затем изучают расположение зубов по их отношению к срединной и поперечной линиям (рис. 13.24). Фотосимметроскопия представляет собой метод симметроскопии диагностических моделей челюстей с последующим их фотографированием в определенном режиме. Фотографию моделей челюстей со спроецированной на нее миллиметровой сеткой в дальнейшем изучают и проводят измерения. Пользуются при этом симметро-графом, на котором изучаемую диагностическую модель челюсти ориентируют, а затем фиксируют относительно перпендикулярно расположенных измерительных шкал. Целесообразно применять паралле-лограф, который позволяет проводить сагиттальные, трансверсаль- ные и угловые измерения. На модели челюсти находят условную базовую точку отсчета. В качестве такой точки авторы используют точку пересечения сагиттальной и трансвер-сальной плоскостей с мезиальной поверхностью первых постоянных моляров. В диагностике применяют диаграммы, по которым определяют сумму мезиодистальных размеров трех верхних зубов. Для определения формы зубного ряда модель накладывают на чертеж так, чтобы ее средняя линия, проходящая по небному шву, совпадала с диаметром AM, а стороны равностороннего треугольника FEG проходили между клыками и премолярами. Затем тонко заточенным карандашом обводят контур зубного ряда и сравнивают имеющуюся форму с кривой диаграммы (рис. 13.25). 13.5.5. Рентгенологические методы исследования Рентгенографическое исследование необходимо для уточнения диагноза, определения плана и прогноза лечения, изучения изменений, происходящих в процессе роста ребенка, а также под влиянием лечебных мероприятий. В зависимости от цели важно правильно выбрать наиболее эффективные методы рентгенологического исследования. Эти методы разделяются на внутри-ротовые и внеротовые. Внутриротовая рентгенография производится с помощью дентальных аппаратов различных конструкций. Она позволяет изучить состояние твердых тканей зубов, их пародонта, альвеолярных отростков и челюстных костей с целью выявления деструктивных изменений, кист, новообразований, врожденных и приобретенных дефектов, а также уточнения аномалий положений зачатков зубов, степени формирования их коронок и корней, ретенции зубов, аномалий их формы, соотношения корней молочных и коронок постоянных зубов. Внутриротовая рентгенограмма срединного небного шва необходима для изучения его строения, степени окостенения, изменений, происходящих при медленном или быстром раскрытии шва в процессе расширения верхней челюсти, уточнения показаний к хирургической пластике уздечки верхней губы, если ее волокна вплетаются в срединный небный шов и способствуют возникновению диастемы. <т
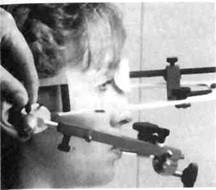
Рис. 13.26. Ортопантомограмма. Внеротовые методы рентгенографии. К внеротовым методам рентгенографии относятся панорамная рентгенография, ортопантомогра-фия, томография ВНЧС и телерентгенография. Панорамная рентгенография челюстей. На панорамной рентгенограмме верхней челюсти видно изображение ее зубной, альвеолярной и базальной дуг, сошника, полостей носа, верхнечелюстных пазух, скуловых костей, а на рентгенограмме нижней челюсти — отображение ее зубной, альвеолярной и базальных дуг, края нижней челюсти, ее углов и ветвей. По сравнению с внутриротовыми рентгенограммами при снятии панорамного рентгенографического изображения увеличивается расстояние объект—пленка. Благодаря этому за счет большого обзора и увеличения изображения в 1,8—2 раза можно получить ценные диагностические сведения. Ортопантомография, или панорамная томография, обеспечивает получение плоского изображения изогнутых поверхностей объемных областей. По ортопантомограммам (рис. 13.26) можно изучить степень минерализации корней и коронок зубов, степень рассасывания корней молочных зубов и их соотношение с зачатками постоянных зубов, наклоны прорезавшихся и ретенирован-ных зубов по отношению к соседним зубам и срединной плоскости, зубо-альвеолярную высоту в переднем и боковых участках челюстей, резцового перекрытия, асимметрию правой и левой половин лица, средней и нижнейчасти лицевого скелета. Томография ВНЧС. В рентгенологии известно не менее 30 методов изучения функций ВНЧС. В нашей стране широкое применение получила томография ВНЧС — послойная рентгенография, при которой улучшаются резкость и четкость изображения анатомических образований выделяемого слоя. Томограмма (рис. 13.27) дает возможность получить важнейшие показатели: форму суставной впадины, ее ширину, глубину и выраженность суставного бугорка, форму суставной головки и величину суставной щели между головкой и впадиной в ее переднем, среднем и заднем отделах. При физиологической окклюзии суставные головки располагаются обычно в середине сустав- ипй впадины. При аномалиях ок-?пюзии наблюдаются три основных Сложения суставных головок: они St находиться в середине суставных ямок, могут быть смещены назад и вверх или вперед и вниз. Телерентгенография. Этот метод рентгенологического исследования применяют для изучения строения Хевого скелета, его роста, уточнения диагноза и прогноза орто-лонтического лечения, а также для выявления изменений, происходящих в процессе лечения. Телерентгенографию проводят в боковой и прямой проекциях с расстояния 1 5 м Голову обследуемого фиксируют с помощью цефалостата различных конструкций, применение которых обеспечивает получение идентичных снимков (рис. 13.28). ТРГ в прямой проекции позволяет диагностировать аномалии зубо-
Рис. 13.27. Расшифровка томограмм ВНЧС. челюстной системы в трансверсаль-ном направлении, в боковой проекции — в сагиттальном и трансвер-сальном направлениях. На ТРГ видны кости лицевого и мозгового черепа и контуры мягких тканей, что дает возможность изучить их взаимоотношения (рис. 13.29). Для расшифровки ТРГ снимок помещают на экран негатоскопа, к
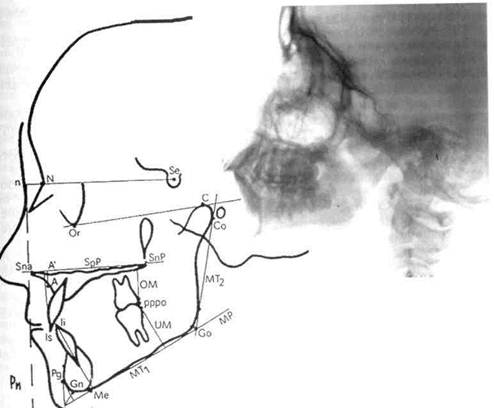
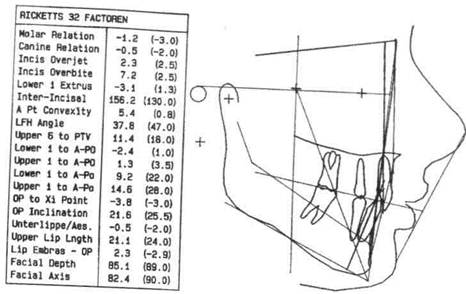
Рис. 13.29. Скопированная телерентгено нему прикрепляют кальку, на которую переносят изображение. ТРГ по методу Шварца позволяет наиболее полно изучить размер и положение челюстных костей. Пользуясь этим методом, можно провести краниометрические, гна-тометрические и профилометриче-ские измерения. С помощью краниометрии определяют: 1) расположение челюстей в сагиттальном и вертикальном направлениях по отношению к плоскости передней части основания черепа; 2) расположение ВНЧС по отношению к плоскости передней части основания черепа; 3) длину передней части основания черепной ямки. Для анализа ТРГ используют следующие точки плоскости: \ — субспинальную точку Downs, наиболее глубокую на переднем контуре апикального базиса верхней челюсти; 3 — супраментальную точку Downs, наиболее дистально расположенную на переднем pg — самую переднюю точку подбородочного выступа; р^§е _- плоскость переднего отдела основания черепа (ее проводят через точки N и Se); gpP _ плоскость основания верхней челюсти (проходит через точки Sna и Snp); рп — носовая вертикаль, которую проводят перпендикулярно к плоскости NSe через кожную точку п; MP — плоскость основания нижней челюсти. На ТРГ отделяют краниальную часть черепа от гнатической плоскости верхней челюсти (SpP). Варианты расположения челюстей определяют по лицевому, инклина-ционному углу и углу горизонтали: 1) лицевой угол. F образуется при пересечении линий N—Se и N—А (внутренний нижний угол). Его величина характеризует расположение верхней челюсти по отношению к основанию черепа в сагиттальном направлении. Угол меньше нормы характерен для ретрогнатии, больше нормы — для прогнатии; если он находится в пределах нормы, говорят о нормогнатии; 2) угол горизонтали Н образуется при пересечении линии Н (горизонтальная линия) и Рп (внутренний верхний угол) и определяет положение суставной головки нижней челюсти по отношению к основанию черепа, что влияет на форму профиля лица; 3) инклинационный угол J образуется при пересечении линий Рп и SpP (внутренний верхний угол). Если угол J больше средней величины, то челюсти наклонены вперед, что Шварц назвал антеинкли-нацией. Если угол меньше средней величины, то челюсти отклонены назад. Такое положение челюстей называется ретроинклинацией. Гнатометрический метод (по Шварцу) позволяет:
• определить аномалию, развившуюся в результате несоответствия размеров челюстей (длины тела челюсти, высоты ветвей нижней челюсти), аномалии положения зубов и формы альвеолярного отростка; • выявить влияние размеров и положения челюсти, а также аномалии зубов на форму профиля лица; • определить индивидуальную форму длины тела челюстей и отклонения в размерах. Наиболее важные параметры гна-тометрии: 1) базальный угол В — угол наклона основания челюстей друг к другу (SpP — MP), характеризующий вертикальное положение челюстей; 2) длину тела нижней челюсти МТ измеряют по плоскости MP от проекции точки Pg на MP до точки пересечения ее с касательной к ветви нижней челюсти; 3) высоту ветвей МТ измеряют по касательной к заднему краю ветви от точки пересечения с плоскостью MP до проекции точки С на касательной; 4) нижнечелюстной угол G измеряют между линиями МТ! и МТ2, т.е. между касательными к нижнему краю нижней челюсти и задней поверхности ее ветвей; 5) длину верхней челюсти измеряют от точки пересечения перпендикуляра, опущенного из точки А на SpP (точка А'), до точки Sn. Средние индивидуальные нормативы по Шварцу: 1) длина тела нижней челюсти при ее нормальном развитии равна длине основания передней черепной ямки (расстояние N — Se) плюс 3 мм; 2) длина верхней челюсти по отношению к длине переднего отдела основания черепа составляет 7:10; 3) длина тела нижней челюсти соотносится с длиной ее ветвей как 7:5. 13.5.6. Функциональные методы исследования Функциональное состояние мышц ЧЛО, ВНЧС, пародонта взаимосвязано с аномалиями зубных рядов, прикуса, вредными привычками, ротовым дыханием, неправильным глотанием и другими причинами. Невро- и миогенные нарушения ЧЛО могут способствовать возникновению и развитию аномалии прикуса. В диагностике зубочелюстных аномалий, динамическом наблюдении за ходом ортодонтического лечения и контроле периода ретенции широкое распространение получили методы функционального исследования мышц ЧЛО, ВНЧС, пародонта. Методы изучения состояния мышц ЧЛО. При изучении функционального состояния мышц ЧЛО используют электромиографические и электромиотонометрические методы исследования. Исследования жевательной и мимической мускулатуры в норме и при аномалиях развития зубочелю-стной системы весьма важны: они помогают выявить индивидуальные особенности функций мышц, обусловленные аномалиями окклюзии. Проводится анализ изменений, которые произошли в функции мышц, или их нервного аппарата во всех случаях лечения аномалий зу-бочелюстной системы (табл. 13.5). Электромиография — наиболее информативный метод определения функционального состояния мышц. Этот метод исследования заключается в регистрации биоэлектрических потенциалов, возникающих в мышцах в момент возбуждения. Исследуемая электрическая активность характеризует контрактиль-ный ответ мышцы, зависящий от особенностей ее иннервации. С помощью электромиографии изучают функциональное состояние поверхностно расположенных мышц лица
(мимических, височной, жевательной и надподъязычных). Электромиографию осуществляют с помощью специальных приборов — электромиографов различных конструкций (рис. 13.30). Результаты исследования регистрируют в виде электромиограмм (ЭМГ). Наиболее информативной пробой для регистрации функции жевательных мышц является жевание стандартного ядра ореха фундука массой 0,8 г. Изучение круговой мышцы рта осуществляют по методике Перси-на (1978). Исследование проводят при постоянной статической нагрузке, определенной экспериментальным путем. Электромиография позволяет не только выявить причину аномалии (если она обусловлена нарушениями функции мышц ЧЛО), но и выбрать конструкцию аппарата, комплекс миогимнастических упражнений и определить длительность ре-тенционного периода. Миотонометрия — определение мышц по измерению их плотности специальным прибором — электро-миотонометром. Шкала прибора показывает, какую силу нужно при- ложить, чтобы погрузить щуп мио-тонометра на определенную глубину Мышечный тонус выражается в условных единицах — миотонах. Наиболее доступна для исследования жевательная мышца. Щуп прибора прикладывают к моторной зоне исследуемой мышцы перпендикулярно поверхности кожи. Используя миотонометрию, можно определить показатели тонуса жевательной мускулатуры в состоянии физиологического покоя и при максимальном волевом смыкании зубных рядов, а также можно судить о способности нервно-мышечной системы развивать напряжение мышц при сокращении. Методы изучения состояния ВНЧС. Аномалиям зубочелюстной системы отводится важная роль в патогенезе заболеваний ВНЧС. Нужно учитывать, что ортодонтиче-ское лечение связано с разобщением зубных рядов, изменением привычной окклюзии, перемещением нижней челюсти, что в свою очередь может приводить к нарушениям функции ВНЧС. Для исследования функции ВНЧС применяют ар-трофонографию, реографию и ак-сиографию. Артрофонография — метод, определяющий состояние сустава по шумам, возникающим при его функционировании. Для ВНЧС важным диагностическим признаком его дисфункции является именно наличие таких шумовых явлений, как щелчки, крепитация и др. Шумовые явления в области ВНЧС возникают при движениях нижней челюсти: ее опускании и поднимании. Механизм образования щелчка связан с взаимодействием головки нижней челюсти и диска. В случаях редукции диска возникают Щелчки, при нарушениях конфигурации суставных поверхностей ВНЧС и деструкции диска наблюдаются такие шумовые явления, как крепитация, шум трущихся поверхностей и др.
Рис. 13.30. Электромиограф «Меделек» с компьютерной системой обработки данных. Для исследования шумовых явлений чаще всего использовались сте-тофонендоскоп или высокочувствительные микрофоны или методика Персина — регистрация шумовых явлений с оценкой латенции и амплитуды. Реография — метод, позволяющий оценить состояние гемодинамики ВНЧС. Реографию проводят при помощи специального прибора — реографа, состоящего из электродов, которые смазывают электропроводной пастой и накладывают на обезжиренную кожу в области суставной головки впереди от козелка уха. Графическую запись (реограмму) осуществляет самописец. Реограмму записывают в состоянии физиологического покоя больного и при различных функциональных нагрузках (смыкание зубных рядов, жевание и др.). Полученную реограмму оценивают по форме, амплитудным и временным показателям. Степень нарушения гемодинамики позволяет судить о функциональном состоянии ВНЧС до и после лечения, особенно если оно было обусловлено изменением по- S4Q
Таблица 13.6. Перемещения суставной головки и диска при различных движениях нижней челюсти
ложения нижней челюсти либо разобщением зубных рядов. Строение ВНЧС позволяет нижней челюсти совершать движения в трех плоскостях: в вертикальной — вниз, вверх (открывание и закрывание), в сагиттальной — вперед, назад и в трансверсальной — вправо, влево. Любое положение нижней челюсти является комбинацией этих движений, любая мышца, прикрепляющаяся к нижней челюсти, может осуществить движение в суставе. В табл. 13.6 представлены параметры перемещения суставной головки и диска при различных движениях нижней челюсти. Смещение оси суставной головки вниз и вперед в сагиттальной и вертикальной плоскостях при перемещении нижней челюсти вперед и максимально вниз образует путь, характеризующийся расстоянием и траекторией, имеющей вид кривой, которая образует с франкфуртской плоскостью угол суставного пути. При движении нижней челюсти в сторону на стороне сократившейся латеральной крыловидной мышцы суставная головка с диском скользит по суставной поверхности суставного бугорка вниз, вперед и несколько наружу. Передневнутрен-нее смещение мыщелка в сторону глазницы по отношению к сагиттальному суставному пути составляет угол, описанный Беннетом и названный его именем. В среднем он равен 17° (рис. 13.31). Кривая суставного пути, угол суставного пути и угол Беннета находятся в прямой зависимости от анатомического строения и функции ВНЧС. Для записи и измерения суставного пути используют различные методы. Аксиография — метод, позволяющий осуществить графическую запись траектории смешения суставной головки и диска при различных движениях нижней челюсти с помощью аксиографа. Для записи пути смещения сустава осуществляют следующие действия: 1) регистратор устанавливают острием на отметке "О" координатной сетки при наиболее ретрузионном положении нижней челюсти пациента; 2) окончательно фиксируют удерживающие зажимы и пациента просят выдвинуть нижнюю челюсть вперед, чтобы проверить наличие регистратора на регистрационной площадке. После этого путь смещения сустава может быть записан при любых движениях нижней челюсти; 3) при произвольном максимальном перемещении пациентом нижней челюсти вниз регистрируют кривую движения суставной головки и диска по заднему скату суставного бугорка (рис. 13.32). Изучение состояния зубов и тканей пародонта. Пародонт является опорно-удерживающим аппаратом зубов, его функциональное состояние обусловлено аномалиями зубов, зубных рядов, прикуса, что необходимо учитывать при планировании ортодонтического лечения и определении продолжительности ретенционного периода. Для изучения состояния опорных тканей зубов используют электро-
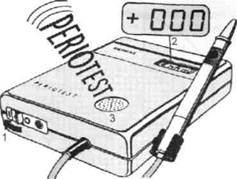
одонтодиагностику, гнатодинамо-метрию, периотестометрию, реопа-родонтографию. Наиболее информативным методом диагностики является периотестометрия, которую можно проводить с помощью компактного прибора «Периотест», состоящего из двух частей: приборного блока компьютерного анализа и наконечника, соединенных между собой кабелем (рис. 13.33). Компьютерный анализатор включает в себя источник питания, 4 микропроцессора, логические схемы сравнения. Два микропроцессора служат для обработки информации, 3-й — содержит программу управления, в 4-й заложена речевая программа. Программа аппарата предусматривает автоматическое перкутирование коронки зуба 16 раз (со скоростью 4 удара в секунду). Результаты измерения выдаются в звуковом виде и в виде цифровой информации на дисплее. При каждом измерительном импульсе аппарат издает короткий звуковой сигнал, а после окончания измерения следует длинный звуковой сигнал. Затем на цифровом индикаторе появляется соответствующий индекс, который сопровождается звуковой речевой информацией.
Рис. 13.33. Аппарат «Периотест». Объяснение в тексте. Рабочим элементом в наконечнике является боек, включающий пье-зоэлемент, работающий в двух режимах — генераторном и приемном. Первый режим — возбуждение механического ударного импульса и передача его бойку, второй — прием ответного сигнала механической системы и передача его для анализа в микропроцессорную часть. Нажимая кнопку на наконечнике, преобразуют электрический импульс в механический. Удар бойком проводят по вестибулярной поверхности зуба через 250 мс. За этот период возбужденный ударом импульс проходит по зубу, передается тканям периодонта и отражается от них. В зависимости от состояния периодонта, его волоконного аппарата отраженный сигнал существенно изменяется. Чем выше эластичность волокон периодонта, тем выше демпфирующие (амортизирующие) свойства периодонталь-ного связочного аппарата [Копей-кин В.Н., 1980] и тем короче время взаимодействия бойка с зубом. Микрокомпьютер прибора регистрирует характеристики взаимодействия бойка с зубом, рассчитывает характеристику демпфирующих свойств периодонта за 16 ударов, контролирует правильность полученных результатов, которые после каждой серии ударов отображаются в виде индекса. Одним из обязательных условий при проведении исследования является определенное положение головы пациента, а также должно быть исключено смыкание зубов. При исследованиях группы верхних фронтальных зубов голову пациента следует слегка наклонить вниз, при исследовании группы нижних передних зубов голову его отклоняют назад. При изучении состояния опорных тканей пародонта боковых зубов на верхней челюсти пациент отклоняет голову влево или вправо. При изучении состояния периодонта перкуссию исследуемого зуба проводят бойком наконечника, который должен быть направлен горизонтально и под прямым углом к середине вестибулярной поверхности коронки зуба и располагаться от него на расстоянии 0,5—2 мм. Перкуссию постоянного зуба проводят на уровне между режущей поверхностью зуба и экватором, так как зубы исследовались на различной стадии прорезывания и формирования их корневой части. Отклонение наконечника от указанного положения приводит к искажению звукового сигнала, отсутствию индекса на цифровом индикаторе и звуковой речевой информации. Регистрация движения нижней челюсти — гнатография проводится по методу Рубинова. Получаемые с помощью прибора мастика-циограммы позволяют судить о характере движения нижней челюсти во время функции жевания (рис. 13.34). Для подсчета жевательных движений при проведении функциональных проб используют метод Персина (рис. 13.35). 13.6. Методы лечения зубочелюстных аномалий Для лечения зубочелюстных аномалий применяют следующие методы: аппаратурный, хирургический, Фи" зиотерапевтический и лечебную гимнастику. Рис. 13.35. Устройство для подсчета количества жевательных движений нижней челюсти. 1 — фиксирующее устройство; 2 — шарнир; 3 — магнит; 4 — рама; 5 — датчик герконо-вый; 6 — прибор для подсчета нижней челюсти во времени. 13.6.1. Аппаратурный метод лечения Ортодонтические аппараты используют для лечения зубочелюстных аномалий, сохранения результата после его окончания и профилактики осложнений. Основным методом лечения аномалий зубочелюст-ной системы является аппаратур- ный. Ортодонтические аппараты бывают внеротовыми, внутрирото-выми (одно- и двучелюстные). В зависимости от способа крепления их делят на съемные и несъемные. Лечебные аппараты составляют самую большую группу. Действие их основано на использовании сил давления и тяги. В зависимости от источника нагрузок различают лечебные аппараты механического, функционального и комбинированного действия, а также моноблоковые и активаторы. Аппараты механического действия создают нагрузки на зубочелюстную систему благодаря свойствам используемого материала или конструкции. Для механических аппаратов характерно наличие винта, проволоки, лигатуры, резинового кольца. В них используют силу ортодонтического винта, упругие свойства проволоки и лигатуры, эластичные свойства резинового кольца. Благодаря собственному источнику усилия эти аппараты также называют активными. Величину и интенсивность нагрузки регулирует врач. Функциональные аппараты действуют при сокращении мышц ЧЛО, т.е. во время функции, поэтому их называют пассивными. С помощью накусочных площадок, на-
Применяемые в ортодонтических аппаратах силы характеризуются величиной, направлением и длительностью действия. Также важно место (точка) приложения силы. Развиваемая аппаратом или жевательной мускулатурой сила распределяется на разные участки зубочелю-стной системы, определяя таким образом величину нагрузки на единицу площади. Вопрос о количественном значении необходимой для ортодонтического лечения силы впервые в эксперименте на животных решил A.M. Шварц (1932). Он установил, что ортодонтическое давление не должно превышать капиллярное (20—26 г/см2). Оптимальным является давление (3,5:20-103 г/см2). При нагрузке 67 г/см2 обнаруживается травматическое сдавление пародонта. Однако в клинических условиях не удается измерить площадь пародонта перемещаемых зубов и давление на единицу площади. Поэтому о величине развиваемых нагрузок врач судит по своим оценкам и ощущениям пациента. У ребенка должно появиться чувство легкого неудобства, но не боли. В то же время отсутствие боли не является критерием физиологичности аппарата. Перемещение зуба под действием одной приложенной в области коронки силы может быть поступательным и вращательным, в зависимости от места приложения и направления силы. Сила, направленная по продольной (вертикальной) оси зуба, приводит к внедрению или вытяжению. Приложение силы к коронке по касательной к ней обеспечивает поворот зуба вокруг вертикальной оси. Сила, приложен- ная в области коронки перпендикулярно к продольной оси зуба (горизонтально), наклоняет коронку в направлении действия силы в сторону рта, преддверия, мезиально или дистально. При этом корень зуба отклоняется в противоположном направлении. Происходит вращательное перемещение зуба, которое в ортодонтии принято называть «наклонно-вращательным» [Калве-лисД.А., 1961]. Поступательное перемещение зуба в горизонтальной плоскости, или так называемое корпусное, можно осуществить с помощью двух параллельных противоположно направленных сил, а также силы и противоположно направленного вращательного момента, приложенных к коронке зуба, и аппаратами, которые создают с помощью тяги перемещение зуба по направляющей. Существенна также продолжительность действия аппаратов. Одни из них действуют непрерывно, длительно или постоянно, другие — прерывисто (кратковременно). К первым относятся активные аппараты, поскольку они действуют до того времени, пока пружина или эластичное кольцо не потеряет упругости. Ко вторым принято относить функциональные аппараты, так как они действуют прерывисто, только в момент сокращения мышц. Однако такое деление не всегда истинно. По мнению Д.А. Калвелиса и других исследователей, использование малых и прерывистых сил более целесообразно. Съемные и несъемные аппараты имеют преимущества и недостатки. Преимущества съемных аппаратов — удобство ухода за ними, соблюдение гигиены рта, возможность снять аппарат и проверить результаты лечения. Кроме этого, возможность многочисленных модификаций и комбинирования с внерото-выми аппаратами, техническая простота изготовления. Важно и то, что опорой может быть не только зуб, н0 и альвеолярный отросток. Съемные аппараты легко дозировать, они позволяют осуществлять визуальный контроль. Недостатками их являются раздражающее действие базиса аппарата на слизистую оболочку вплоть до появления аллергической реакции, а также подверженность кариесу при несоблюдении гигиены рта. Кроме того, если ребенок не дисциплинирован, то съемный аппарат он может легко снять. При применении съемных ортодонтических аппаратов следует помнить: • последовательность воздействия на зубочелюстную систему и объем необходимых перемещений зубов, групп зубов планируется в начале лечения; • успех лечения зависит от опорной части аппарата, которая противодействует активной (действующей силе) части аппарата; • расширение одного зубного ряда может привести к значительному нарушению окклюзии зубных рядов; • пластиночные аппараты не должны иметь много активных элементов, так как применение сил одновременно в различных направлениях может привести к их взаимному гашению; • наряду с изменением формы и размера зубных рядов происходит изменение миодинамического равновесия мышц-антагонистов и синергистов. Конечной целью расширения зубных рядов является нормализация их формы, создание места для аномально расположенных зубов, и самое главное — создание оптимальной окклюзии. Преимущество несъемных аппаратов заключается в невозможности снять их без разрешения врача. Недостаток их в том, что под коронками, каппами, кольцами может рассасываться фосфат-це- мент, задерживаться пища и развиваться кариес. Кариозный процесс может возникнуть в местах прилегания лигатур к коронкам зубов. Лигатуры могут раздражать межзубные сосочки, вызывать гингивит, краевой периодонтит. В ортодонтических лечебных аппаратах различают действующую и опорную части, укрепляющие и вспомогательные элементы. Действующей частью механических аппаратов являются лигатура, пружины различных модификаций, часть базиса с винтом, прилегающая к деформированному участку, резиновое кольцо; в функциональных аппаратах — наклонная плоскость, накусочная площадка и другие элементы. Для крепления съемных аппаратов используются кламмеры разных конструкций: Адамса, круглые, многозвеньевые, стреловидные Шварца. Несъемные аппараты укрепляют на зубах с помощью коронок, колец, капп. Поскольку аппараты фиксируются временно, опорные зубы не препарируют, что приводит к дизок-клюзии зубных рядов. По показаниям можно срезать жевательную поверхность или режущий край коронки, превратив ее в кольцо. Поскольку шейка ортодонтической коронки или кольца шире шейки зуба, край ортодонтических коронок, колец, капп не должен касаться десны, чтобы не повреждать ее. Коронки, кольца являются хорошей опорой для ортодонтических аппаратов. Ор-тодонтические коронки отличают от ортопедических. Зубы под ортодон-тические коронки не препарируются, граница коронки — до физиологической шейки зуба. Ортодонти-ческие коронки можно изготавливать путем их штамповки из гильз. Чаще всего используются ортодон-тические кольца, которые заводским путем изготавливают фирмы по типоразмерам. В наборы входят кольца, которые различают в зави-
Перед примеркой и фиксацией коронки (кольца) на цемент лигатуру разрезают и выводят из межзубного пространства. Вспомогательными элементами ортодонтических аппаратов являются крючки, штанги, трубки и касательные направляющие. Чаще их припаивают к несъемным аппаратам, реже — вваривают в пластмассовый базис. Под действием силы ортодонтических аппаратов зубные ряды, челюсти подвергаются сжатию, растяжению и перемещению в различных направлениях. Согласно третьему закону Ньютона, при действии аппарата на определенные отделы зубочелюстной системы возникает противоположно направленная сила — сила противодействия. Для достижения желаемого лечебного эффекта необходимо создать устойчивость опорной части аппарата. Она зависит от площади этой части аппарата, устойчивости опорных зубов и величины развиваемой аппаратом нагрузки. Все это выражается величиной нагрузки на единицу опорной площади. Для предотвращения смещения опорных и перемещения неправильно расположенных зубов нагрузка на единицу опорной площади должна быть в 2—3 раза меньше, чем на единицу площади приложения силы. Наименьшая нагрузка создается в пластиночных аппаратах благодаря большой площади базиса. В несъемных аппаратах, фиксирующихся на коронках, кольцах и каппах, нагрузка на единицу опорной площади значительно больше, поэтому опорные зубы должны быть устойчивыми, что обеспечивается сфор-мированностью корней и неповрежденным пародонтом. В связи с этим существуют возрастные показания к использованию аппаратов: до 10—12 лет применяют, как правило, пластиночные аппараты, а после окончания формирования корней опорных зубов — любые. 13.6.1.1. Механически действующие (активные) аппараты Активные аппараты подразделяются на внутри- и внеротовые. Дата добавления: 2015-02-05 | Просмотры: 1016 | Нарушение авторских прав |










 клонных плоскостей сила сокращения жевательных мышц передается на неправильно расположенный зуб, деформированный участок зубного ряда или челюсти. Аппараты комбинированного действия сочетают в себе активный и пассивный источники нагрузки.
клонных плоскостей сила сокращения жевательных мышц передается на неправильно расположенный зуб, деформированный участок зубного ряда или челюсти. Аппараты комбинированного действия сочетают в себе активный и пассивный источники нагрузки.

 симости от стороны зубного ряда (левая или правая), а также от челюсти (верхней или нижней). Коронки (кольца) обычно фиксируются на висфат-цемент или иономер-це-мент. При плотном расположении зубов в зубном ряду для создания промежутков между зубами проводят ортодонтическую лигатурную сепарацию.
симости от стороны зубного ряда (левая или правая), а также от челюсти (верхней или нижней). Коронки (кольца) обычно фиксируются на висфат-цемент или иономер-це-мент. При плотном расположении зубов в зубном ряду для создания промежутков между зубами проводят ортодонтическую лигатурную сепарацию.