|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Раздел 11. ВНЧС является сложной функциональной системой, имеет специфические особенности, отличающие его от других суставов опорно-двигательного аппаратаВНЧС является сложной функциональной системой, имеет специфические особенности, отличающие его от других суставов опорно-двигательного аппарата. Этот сустав образован головкой мы-щелкового отростка нижней челюсти, нижнечелюстной ямкой височной кости и лежащим кпереди задним скатом суставного бугорка. Костная структура охвачена суставной капсулой, которая прикреплена вверху к основанию височной кости, внизу к шейке мыщелкового отростка. Суставной диск делит ВНЧС на два пространства (верхнее, нижнее). Оба пространства заполнены синовиальной жидкостью. Капсулярно-связочный аппарат ВНЧС состоит из вне- и внутрикапсулярных связок. Сустав имеет хорошо развитую сосудистую сеть. Парность ВНЧС, синхронность движений — одна из важных его кинетических функций. Сустав обеспечивает движения вертикальные, сагиттальные и трансверсальные. Знание особенностей ВНЧС необходимо для правильного выбора методов диагностики и лечения заболеваний этого сустава, особенно в период детского возраста на фоне анатомо-функциональных изменений, обусловленных ростом ребенка. ной пластикой, современными эн-допротезами из композитных материалов на основе полиметилмет-акрилата в сочетании с гидрокси-апатитом, а также из углепластика. Титановые эндопротезы мыщелкового отростка в детском возрасте применять не рекомендуется. Все заболевания ВНЧС можно разделить на две группы: первично-костные и функциональные. При первично-костном типе патологии причиной заболевания ВНЧС может быть врожденное несовершенство развивающейся кости или воспаление суставных концов костей — мыщелкового отростка нижней челюсти и височной кости (рис. 11.1, а, б). Первично-костные заболевания сустава в детском возрасте приводят к нарушению наследственно-детерминированного роста нижнечелюстной кости вследствие врожденной неполноценности или гибели в процессе воспаления зоны активного роста кости, локализующейся в мыщелковом отростке нижней челюсти. Функциональные заболевания сопровождаются развитием хронического воспалительного или воспалительно-дегенеративного процесса, первично поражающего суставной хрящ, а затем медленно, годами, распространяющегося на костную ткань суставных концов костей (рис. 11.1, в). Первично-хрящевые заболевания сустава развиваются в подростковом возрасте вследствие возрастной дисфункции ВНЧС и жевательных мышц и могут привести к заболеваниям, патогенетически связанным между собой, — привычному выви-
Рис. 11.1. Распространение воспалительного процесса при первично-костных (а б) и первично-хрящевых заболеваниях (в) ВНЧС. Схема 11.1. Развитие первично-костной патологии ВНЧС
ху, острому и хроническому артриту, артрозу. Классификация заболеваний височно-нижнечелюстного сустава у детей и подростков [по Н.Н. Каспаровой, 1979] 1. Первично-костные повреждения и 1.1. Врожденная патология ВНЧС. 1.2. Воспалительные заболевания суставных концов костей: остеоартрит; неоартроз; вторичный деформирующий ос- теоартроз; костный анкилоз. 2. Функциональные заболевания ВНЧС 2.1. Юношеская дисфункция ВНЧС: болевой синдром дисфункции. 2.2. Воспалительные и воспалитель артрит (острый, хронический); деформирующий юношеский артроз. 11.1. Первично-костные повреждения и заболевания височно-нижнечелюстного сустава Врожденная патология ВНЧС — это один из симптомов врожденных синдромов (синдром Робена, синдром Франческетти, синдром Голь-денхара и др.), сопровождающихся нарушением роста нижнечелюстной кости. При перечисленных синдромах недоразвиты костные элементы ВНЧС: головка, суставной бугорок. Наиболее тяжелые формы врожденной патологии встречаются при синдромах Голь-денхара и гемифациальной микро-сомии, при которых височно-ниж-нечелюстное сочленение может отсутствовать вследствие его недоразвития. Воспалительные заболевания суставных концов костей. Остеоартрит — воспаление сустава, развившееся вследствие повреждения суставных концов костей и распространения воспалительного процесса на элементы сустава: суставной хрящ, надкостницу височной кости, суставную капсулу, связочный аппарат. Причинами остеоартрита могут быть повреждение сустава при острой травме (родовая травма сустава, внутри- и внесуставные переломы мыщелкового отростка), остеомиелит суставных концов кос- теи: гематогенный или одонтогенный остеомиелит мыщелкового отростка, остеомиелит височной кости вследствие распространения гнойного воспаления из полости среднего уха или сосцевидного отростка. Остеоартрит ВНЧС редко диагностируется у детей. Исходы остеоартрита зависят от степени тяжести клинического течения, гибели или сохранности суставного хряща, длительности заболевания. Остеоартрит в детском возрасте не завершается полным выздоровлением. Исходы остеоартрита: неоартроз, вторичный деформирующий остеоартроз или костный анкилоз сустава (схема 11.1). Неоартроз — патологическое сочленение, возникшее под воздействием какого-либо патологического процесса (травма, остеомиелит). По сравнению с нормальным суставом это всегда функционально неполноценное соединение костей. Неоартроз ВНЧС — один из видов благоприятного исхода остеоартрита и может развиться после внутрисуставных или высоких внесуставных переломов мыщелкового отростка, гематогенного или одонтогенного остеомиелита, протекавших с сохранностью суставного хряща. При неоартрозе сохраняются вертикальные движения челюсти в полном или несколько ограниченном объеме, позволяющие ребенку нормально принимать пищу и разговаривать. Неоартроз формируется в результате деструкции кости мыщелкового отростка и с ростом ребенка обязательно приводит к недоразвитию нижнечелюстной кости (табл. 11.1). В случае легкого клинического проявления неоартроза при отсутствии нарушения прикуса и выраженной деформации челюсти лечение не требуется. При деформациях нижней челюсти без нарушения прикуса проводят только контурную пластику нижней челюсти. В старшем возрасте при выраженном недоразвитии нижней челюсти и нарушении прикуса показано оперативное вмешательство с реконструкцией ветви и сустава (см. 11.1.1). Вторичный деформирующий остеоартроз — хроническое воспалительное костное заболевание, развивающееся после остеоартрита и вызывающее костную деформацию суставных концов костей: мыщелкового отростка и суставной поверхности височной кости. В результате родовой травмы или остеомиелита (см. схему 11.1), воспаления костных элементов сустава происходят разрушение и гибель костных структур, вследствие чего головка нижней челюсти частично разрушается на ранних стадиях бо-
4П подростковое вмрас^еФФеРеНЦИаЛЬНая Диагностика заболеваний ВНЧС в детском и Продолжение табл. П.]
лезни. В процессе заболевания подвергшаяся частичной деструкции костная ткань мыщелкового отростка теряет механическую прочность. Обычная функциональная нагрузка оказывается для нее чрезмерной. Это служит главной причиной патологической перестройки кости и деформации сустава. Под влиянием постоянно действующих функциональных нагрузок создаются условия для возникновения травматической компрессии, вследствие чего головка нижней челюсти погружается в подлежащие ткани, увеличиваются поперечные размеры сочленяющейся поверхности отростка, а рост его в длину прекращается. Мы-щелковый отросток как центр роста нижнечелюстной кости не теряет способности к продукции кости, однако этот процесс проявляется патологическим костеобразованием.
Определенное значение (особенно при переломах шейки мыщелкового отростка) имеет и костеоб-разовательная функция надкостницы. Этим объясняется избыточное построение кости в области зоны повреждения мыщелкового отростка.
половина тела челюсти уплощена, растянута между правильно расположенным углом нижней челюсти и смещенным в пораженную сторону подбородком. На недоразвитой половине нижней челюсти имеется избыток мягких тканей щеки, поэтому контуры этой половины лица округлые. Ткани щеки на непораженной стороне растянуты. Эта половина лица выглядит растянутой и плоской. Ротовая щель располагается косо. Угол рта на стороне, противоположной пораженному суставу, смещен вниз. Уплощение контуров лица и смещение вниз угла рта на непораженной стороне нередко являются причинами диагностических ошибок, когда заболевание сустава диагностируют как парез лицевого нерва и детям проводят неадекватное лечение. При одностороннем недоразвитии половины нижней челюсти формируется патологический пере- крестный прикус. Альвеолярная дуга нижней челюсти сужена, пре-моляры и моляры пораженной стороны наклонены в язычную сторону. Альвеолярные отростки не контактируют между собой, в результате чего происходит их компенсаторный избыточный рост. Альвеолярный отросток верхней челюсти иногда опускается вместе с зубами до уровня переходной складки слизистой оболочки нижней челюсти. В переднем отделе челюстей соотношение альвеолярных отростков по типу глубокого перекрытия. С развитием ребенка отставание роста одной половины нижней челюсти становится все более заметным. С годами возникает тяжелая вторичная деформация всех отделов верхней челюсти и скуловой кости. При заболевании обоих ВНЧС недоразвитыми оказываются обе половины нижней челюсти симметрично. У таких детей подбородок за
Рис. 11.3. Вторичный деформирующий остео-артроз правого ВНЧС после родовой травмы. а — недоразвитие и полная неподвижность нижней челюсти; б — деформация и укорочение ветви челюсти и мыщелкового отростка, частичная сохранность суставной щели. тельно позже. Первыми прекращаются боковые движения в суставе, затем становятся ограниченными вертикальные движения и движения вперед. В ранних стадиях заболевания тугоподвижность сустава не мешает ребенку при еде и разговоре и поэтому длительное время может оставаться незамеченной. Сокращение объема движений в суставе происходит медленно, годами и заканчивается полной неподвижностью нижней челюсти. Ослабление движений в суставе или их отсутствие определяется при сравнительном пальпаторном исследовании головок нижней челюсти через
Рис. 11.4. Вторичный деформирующий остео-артроз обоих ВНЧС после родовой травмы, а — внешний вид ребенка («птичье лицо»). Недоразвитие и полная неподвижность нижней челюсти; б — ортопантомограмма. наружные слуховые проходы. Наряду с деформацией лицевых костей у детей с ВДОА ВНЧС наблюдаются искривление шейного отдела позвоночника и нарушение тонуса мышц (мимических, жевательных и шейных). Недоразвитие и неподвижность нижней челюсти создают условия для западения языка и надгортанника, что приводит к нарушению внешнего дыхания и легочной вентиляции. Эти нарушения становятся особенно выраженными при расслаблении мышц во время физиологического сна. Во сне дети сильно храпят, временами наступает асфиксия и ребенок пробуждается. Дети не могут спать лежа на спине, а при выраженной деформации нижней челюсти спят сидя. Чем меньше возраст, в котором развилось заболевание ВНЧС, тем более выражены у ребенка перечисленные анатомические и функциональные расстройства. Наиболее тяжелые изменения в организме наблюдаются при заболевании, вызванном родовой травмой или гематогенным остеомиелитом новорожденного. При рентгенологическом исследовании ВНЧС у больных с ВДОА можно выделить следующие стадии. Первая стадия — стадия остеоар-трита — является началом заболевания и продолжается до нескольких месяцев. В этой стадии происходят воспаление и гибель костного вещества: гнойное расплавление костных структур, некроз кости, погибает часть суставного хряща. Эта стадия плохо изучена хирургами и рентгенологами, так как у многик детей остается нераспознанной. Вторая стадия — стадия разрушения головки нижней челюсти и начальной репарации. На рентгенограммах мыщелковый отросток теряет равномерный структурный рисунок и уплощается, головка разру- шается. Поверхность отростка ста Между мыщелковым отростком и височной костью на всем протяжений прослеживается светлая линия суставной щели. Вторая стадия продолжается 2—3 года. У некоторых детей с остеоартрозом, развившимся после гематогенного остеомиелита, заболевание может завершиться в этой стадии. В таких случаях движения нижней челюсти сохраняются, и ребенок может производить вертикальные движения, открывая рот на 2—3 см. Третья стадия — стадия выраженной репарации. На рентгенограммах выявляется обширная сплошная зона костеобразования и можно наблюдать деформацию височной кости: уменьшение глубины нижнечелюстной ямки височной кости и сглаживание суставного бугорка. Линия суставной щели теряет изгиб, становится неравномерной и по форме все более приближается к прямой линии (см. рис. 11.2). Этот период заболевания может продолжаться 5—7 лет. Расширение зоны костеобразования вызывает все большую утрату функции сустава. Четвертая стадия — полная потеря сочленяющимися поверхностями конгруэнтности — является конечной стадией заболевания и характеризуется полной неподвижностью челюсти. На рентгенограммах выявляется сплошная зона костеобразования, близко расположенная к основанию черепа. Суставная линия полностью теряет изгибы, свойственные рельефу височной кости, и приближается к прямой линии. Структура костных разрас- таний становится грубой за счет выраженных склеротических изменений (см. рис. 11.2). Эта стадия развивается у большинства детей в пубертатном периоде. Диагностика. Распознавание ВДОА представляет большие трудности и осуществляется комплексными клинико-рентгенологически-ми методами. Клинические методы — опрос и тщательный сбор анамнеза, исследование лицевых признаков — недоразвития нижней челюсти и вторичных деформаций костей лица, состояния прикуса, объема движения нижней челюсти (наличие движений ВНЧС — вертикальных, сагиттальных, трансвер-сальных); характера окклюзионных нарушений (сужение зубной дуги, аномалия положения зубов, изменения альвеолярных отростков, тип прикуса), обусловленных органической патологией ВНЧС, давностью заболевания, возрастом, в котором установлены начало заболевания и его причина (врожденное, родовая травма, травма сустава, гематогенный остеомиелит). У 9—10 % пациентов причина заболевания остается невыявленной. Специальное рентгенологическое исследование ВНЧС — ортопанто-мография, томография, КТ и МРТ позволяют получить исчерпывающие сведения о степени деструктивных изменений и характере патологического репаративного регенерата кости мыщелкового отростка, а также суставной впадины — в виде костных разрастаний. КТ позволяет установить степень изменения всего комплекса костных структур, в том числе суставной ямки, определить степень костных изменений в суставной щели, структуру патологического препарата, его распространенность, размеры деформированных отделов ВНЧС, мыщелкового отростка и нижней челюсти на симметричных участках. Наиболее информативным является спиральная КТ с по- строением трехмерного изображения. МРТ также высокоинформативна и позволяет получить детальные сведения о характере изменений, особенно на ранних стадиях заболевания. Этот метод исследования ценен при изучении патологии ВНЧС фиброзного характера. Диагноз ВДОА устанавливают на основании двух рентгенологических признаков: сохранности непрерывной светлой щели между сочленяющимися поверхностями и деформации мыщелкового отростка за счет выраженного костеобразования. При сохранении подвижности нижней челюсти приходится дифференцировать это заболевание от фиброзного анкилоза, а при отсутствии движений ВДОА следует отличать от частичного или полного костного анкилоза. Фиброзный анкилоз характеризуется наличием соединительнотканных спаек между сочленяющимися поверхностями, поэтому на рентгенограмме суставные поверхности сохраняют правильность формы, размеров и непрерывность субхондрального коркового слоя кости. Установить наличие фиброзного анкилоза стандартным рентгенологическим методом невозможно. При ВДОА (II—III стадия) в суставных костях обнаруживаются грубые деструктивные изменения, указывающие на длительно протекающий патологический процесс (см. табл. 11.2). При отсутствии движений нижней челюсти на обзорных рентгенограммах сустава у некоторых детей выявляется прерывистость неравномерной щели между сочленяющимися поверхностями, что позволяет первоначально предположить наличие костного анкилоза. При послойной рентгенографии пораженного сустава предоставляется возможность поставить правильный диагноз. Костный анкилоз. Костным анкилозом ВНЧС называется патоло- 41Q
гическое костное (частичное или полное) сращение мыщелкового отростка с височной костью, развившееся в результате полной гибели суставного хряща и разрастания костной ткани. Анкилоз ВНЧС у детей развивается вследствие остеоартрита. Этиология остеоартрита, завершившегося развитием анкилоза, во многом сходна с таковой ВДОА. В отличие от последнего анкилоз не формируется после низкорасположенных внесуставных переломов мыщелкового отростка. Деструктивно-продуктивные процессы, протекающие в мыщелковом отростке при развитии истинного анкилоза, во многом напоминают картину ВДОА. Анкилоз у детей всегда сопровождается нарушением нормального роста нижнечелюстной кости на стороне пораженного сустава. Принципиальным различием является полная гибель суставного хряща, что способствует быстрому развитию костных сращений между сочленяющимися поверхностями. При развитии анкилоза неподвижность челюсти наступает через 1—2 года от начала заболевания и у детей первых лет жизни сопровождается выраженной деформацией лицевого скелета. Костный ан- Рис. 11.5. Костный анкилоз ВНЧС — полное сращение деформированного суставного отростка и суставной впадины. Укорочение и деформация ветви челюсти. Рентгенограмма. килоз ВНЧС чаще развивается у детей младшего возраста. Фиброзный анкилоз у детей встречается очень редко. Клиническая картина костного анкилоза характеризуется теми же анатомическими и функциональными нарушениями, что и ВДОА. Однако все перечисленные признаки заболевания при полной неподвижности челюсти развиваются значительно быстрее. Рентгенологическая картина — наблюдаются полное отсутствие суставной щели, переход структуры мыщелкового отростка в височную кость, отсутствие изображения контуров костей, образующих сочленение, и резко выраженная деформация мыщелкового отростка (рис. 11.5). Диагностика. Распознавание костного анкилоза у детей представляет трудности, так как только при всестороннем рентгенологическом исследовании сустава удается отличить анкилоз от конечной стадии ВДОА. Следует учитывать, что в детском возрасте анкилоз выявляется реже ВДОА. Диагноз анкилоза устанавливают на основании перечисленных основных рентгенологических признаков заболевания (см. табл. 11.1). 11.1.1. Лечение вторичного деформирующего остеоартроза и анкилоза височно-нижнечелюстного сустава Лечение ВДОА и анкилоза ВНЧС у детей и подростков строится на принципах диспансеризации и включает в себя комплекс лечебных мероприятий — оперативные вмешательства и длительное ортодон-тическое пособие. Все эти мероприятия начинают проводить с момента выявления заболевания и продолжают до завершения роста и формирования зубочелюстной системы. Цель лечения этих заболеваний: • восстановление движений в ВНЧС и нормализация функции жевания; • перемещение и удержание нижней челюсти в центральном положении; • нормализация функции внешнего дыхания; • ортодонтическое исправление формы зубных рядов верхней и нижней челюстей, нормализация их взаимоотношения;
• предупреждение появления или развития вторичных деформаций других лицевых костей (верхней челюсти, скуловой кости); • исправление контуров нижней трети лица. У больных с ВДОА или анкилозом ВНЧС с возрастом начинают проявляться вторичные деформации других костей лица (верхней челюсти, скуловой кости), которые прогрессируют с продолжающимся отставанием роста нижней челюсти. Поэтому проведение хирургического лечения в раннем возрасте позволит значительно уменьшить, а в некоторых случаях полностью исключить многие анатомические и функциональные изменения зубочелюстной системы. Основные принципы лечения ВДОА и анкилоза ВНЧС одинаковы и разработаны много лет назад 1938, 1958; Каспарова Н.Н, 1979, и др.]. Однако активное внедрение в медицинскую практику в последние годы новых технологий и материалов послужило поводом для пересмотра отдельных положений этих принципов. Хирургическое лечение включает в себя серию оперативных вмешательств, направленных в первую очередь на устранение анатомических нарушений и восстановление функции ВНЧС. Проводят остеотомию ветви нижней челюсти со скелетным вытяжением. Операция, как и все вмешательства на ВНЧС у детей, осуществляется под наркозом и заключается в следующем: в пределах верхней трети ветви нижней челюсти удаляют деформированные венечный и мыщелковый отростки и все костные разрастания. Затем свободной нижней челюсти придают правильное положение посредством скелетного вытяжения (рис. 11.6, а, б). В палате ребенка укладывают на спину. Масса груза, с помощью которого через систему блоков нижняя челюсть удерживается в правильном положении, 200—1000 г. Такой постельный режим больной соблюдает 3—4 сут, после чего вытяжение снимают и нижнюю челюсть больного фиксируют в правильном положении с помощью зу-бонаддесневой шины Вебера или Ванкевич. Шины позволяют совершать вертикальные движения челюстью и ограничивают ее смещение в сторону оперированного сустава. Шиной больной пользуется в течение 1 года — 1,5 лет. В послеоперационном периоде показаны физиолечение, миогим-настика. Функциональные результаты операции оцениваются не ранее чем через 6—8 мес. Больном} проводят (по показаниям) в полном объеме ортодонтическое лечение.
Ортодонтическое лечение детей, оперированных по поводу заболеваний ВНЧС, преследует цели: 1) обеспечить стойкую фиксацию нижней челюсти в правильном соотношении с верхней без ограничения движений челюсти; 2) выработать миостатический рефлекс жевательной и мимической мускулатуры при новом положении челюсти; 3) исправить дезокклюзию зубных рядов, образовавшуюся после перемещения нижней челюсти в новое положение; 4) устранить деформацию альвеолярных дуг нижней челюсти; 5) предотвратить развитие вторичных деформаций челюстей. При правильно выполненной технике операции и благоприятном послеоперационном течении движения нижней челюсти восстанавливаются, контуры нижней трети лица улучшаются. Но с ростом ребенка, увеличением неоперирован-ной половины челюсти становится более заметной деформация, выражающаяся в уплощении фронтального отдела здоровой половины, нарастающем недоразвитии противоположной стороны, сглаженно- сти и смещении подбородка. Со стороны полости рта наблюдается изменение окклюзионной плоскости за счет появления деформации верхней челюсти. К тому же нижняя челюсть у этих больных не имеет надежной дистальной опоры с оперированной стороны, что определяет показания к проведению следующего этапа хирургического лечения — костной пластики ветви нижней челюсти с созданием дистальной опоры на ранее оперированной стороне (рис. 11.6, в). Больному старше 13—14 лет одномоментно можно провести контурную пластику нижней челюсти. Если пациенту менее 13 лет, контурную пластику откладывают до более старшего возраста. При выборе этого метода лечения больной как минимум дважды подвергается сложным оперативным вмешательствам: первичной операции — остеотомии ветви нижней челюсти с последующим скелетным вытяжением и повторной — пластике ветви нижней челюсти. В период между операциями пациенту постоянно проводят активное ортодонтическое лечение. Этот метод лечения ранее применяли у больных в возрасте до 9—10 лет при одностороннем поражении сустава. Пациентам старше 9 лет с односторонним и двусторонним поражением суставов показан другой вид операции — остеотомия ветви нижней челюсти с одномоментной пластикой ВНЧС различными трансплантатами или эндопротезами. В настоящее время остеотомия с одномоментной костной пластикой проводится у детей любого возраста как при одностороннем, так и при двустороннем поражении ВНЧС (см. рис. 11.6, в). В этих случаях, как и при первом варианте операции, вначале производят остеотомию ветвей нижней челюсти с удалением костных разрастаний и венечного отростка, челюсть перемещают в правильное положение, а образовавшийся дефект костной ткани в дистальном отделе ветви, мыщелкового отростка и суставной головки замещают предварительно сформированным костным трансплантатом или эн-допротезом (рис. 11.7, а, б). В качестве пластического материала ранее широко применяли консервированные кортикальные аллотрансплантаты. Однако в последние годы в связи с распространением особо опасных вирусных инфекций (ВИЧ, гепатиты и др.) использование костных аллотранс-плантатов сместилось на второй план из-за опасения инфицирования реципиентов. Сегодня наметилась отчетливая тенденция к сокращению применения костных консервированных аллотрансплантатов и замена их аутотканями или эндопротезами из биоинертных материалов. Из костных аутотканей наиболее широко применяются трансплантаты, сформированные из гребешка подвздошной кости пациента или комбинированные костно-хрящевые реберные аутот-рансплантаты. Эндопротезы, используемые в челюстно-лицевой хирургии, изготавливают из биоинертных металлов (чаще всего из титана), композитов на основе акрилатов, угле-родсодержащих материалов. Титановые эндопротезы чаще всего применяют у больных старше 30 лет. В детском и подростковом возрасте возможно использование протезов из акриловых и углеродсодер-жащих композитов (рис. 11.8, а, б). При этом виде операции в послеоперационном периоде больному проводят межчелюстную фиксацию, срок которой зависит от метода крепления трансплантата (эн-допротеза) с воспринимающим костным ложем, и составляет 2—4 нед. После снятия фиксации больному назначают щадящую функциональную терапию, а через 3—4 мес ортодонтическое лечение. Контурную пластику подбородка при двустороннем поражении проводят не ранее 14—16-летнего возраста. Таким образом, при применении второго метода хирургического лечения больной подвергается сложной, тяжелой операции только 1 раз. После этой операции у детей че Операция по наложению и снятию данных аппаратов не представляет особых технических сложностей (рис. 11.9, а—г). Внедрение в практику челюстно-лицевой хирургии таких технологий, как компрессионно-дистрак-ционный остеогенез, эндопроте-зирование, позволило расширить возрастные показания к применению второго типа операций — остеотомии ветви нижней челюсти с одномоментной пластикой ВНЧС эндопротезом или аллотранс-плантатом.
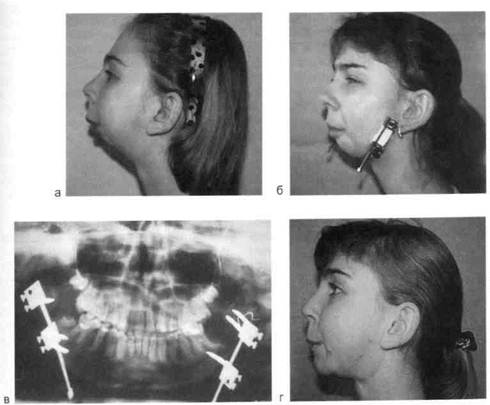
Рис. 11.9. Компрессионно-дистракционныи остеогенез с использованием внеро-тового КДА при недоразвитии нижней челюсти после устранения двустороннего вторичного деформирующего остеоартроза. а — до лечения (недоразвитие нижней челюсти справа и слева); б, в — наложены внерото-вые однонаправленные КДА; г — после снятия КДА, удлинение нижней челюсти на 1,9 см с каждой стороны. Применение этих методов лечения у детей до 9—10 лет позволяет исключить из плана лечения как минимум одну технически сложную и тяжелую для больного операцию. В дальнейшем, в периоде выздоровления и позже, практически все больные нуждаются в длительном ор-тодонтическом лечении и систематической функциональной терапии. Активное диспансерное наблюдение за такими детьми в послеоперационном периоде ведется до окончательной остановки физиологического роста. 11.2. Функциональные Дата добавления: 2015-02-05 | Просмотры: 914 | Нарушение авторских прав |

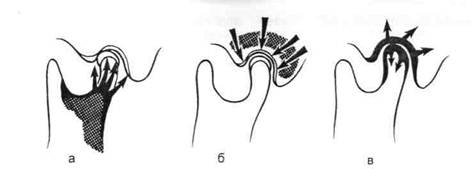



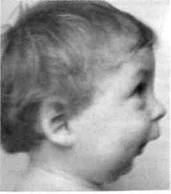


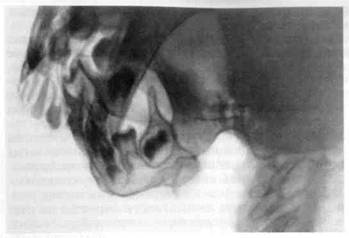




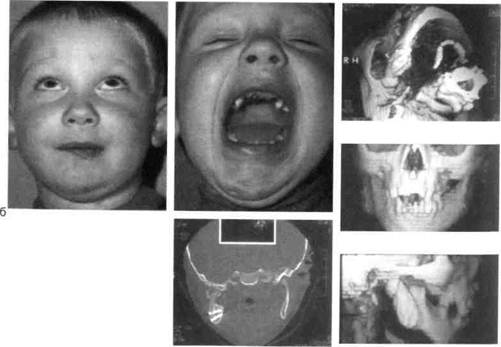
 Рис. 11.8. Эндопротезы. а — эндопротез ветви челюсти из композита «ПолиГАП»; б — эндопротез из углеродсодержащих материалов.
Рис. 11.8. Эндопротезы. а — эндопротез ветви челюсти из композита «ПолиГАП»; б — эндопротез из углеродсодержащих материалов.