|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Заболевания мягких тканей конечностейТендовагиниты. Тендовагиниты делятся на две группы — крепитирующие и стенозирующие. В основе заболевания часто лежит хроническая травма при повторении одних и тех же движений у машинисток, скрипачей, большое мышечное напряжение у кузнецов и шахтеров. При крепитирующем тендовагините обнаруживается серозное пропитывание околовлагалищной клетчатки сухожилий и клетчатки между фасциями мышц. При стенозирующем тендовагините наблюдается склерозирующее воспаление с разрастанием соединительной ткани; образуется фиброзное кольцо, через которое с трудом проходит сухожилие. Наиболее частой локализацией крепитирующего тендовагинита являются тыльная сторона предплечья, передняя поверхность голени, тыл кисти и стопы, область ахиллова сухожилия. При стенозирующем тендовагините наиболее часто поражаются сухожильные влагалища I пальца кисти у края шиловидного отростка лучевой кости, реже сухожильное влагалище в области длинной головки двуглавой мышцы плеча. Клиническая картина. При крепитирующем тендовагините отмечается острая боль при движении, иногда пульсирующая боль по ночам. По ходу пораженных сухожильных влагалищ развивается припухлость, небольшая гиперемия, местное повышение температуры. При ощупывании и одновременных движениях определяется нежная крепитация. При стенрзиругощих тендовагинитах — боли ноющего характера с иррадиацией, работоспособность нарушается. Путем ощупывания можно определить уплотнение и болезненность в области сухожильного влагалища. При движении возникает ощущение препятствия, преодолеваемого в виде щелчка. Лечение. Покой, ванны, тепловые процедуры, компресс с мазью Вишневского, иммобилизация шиной или гипсовой лонгетой. При крепитирующем тендовагините консервативная терапия дает хороший результат. При стенозирующем тендовагините, если консервативные мероприятия неэффективны, производят операцию — иссечение утолщенного участка сухожильного влагалища. Панариций. Гнойное воспаление пальцев. Входными воротами инфекции (стафилококк, стрептококк, смешанная флора) служат трещины, царапины, занозы и т.д. В зависимости от локализации процесса и стадии заболевания панариций делится на следующие формы: 1) кожный; 2) подкожный; 3) костный; 4) суставной; 5) сухожильный (тендовагинит); 6) паронихия (в процесс вовлекается околоногтевой валик); 7) подногтевой; 8) пандактилит (поражение всех тканей пальца).
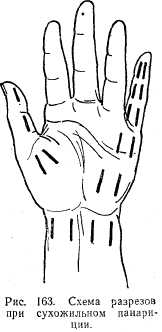
Клиническая картина зависит от формы панариция. При кожной форме имеются локальная зона гиперемии, локальная болезненность, небольшая отечность кожи. При подкожной форме палец несколько увеличен в размерах за счет отека, движения в нем ограничены, появляется выраженная пульсирующая боль, из-за которой больные не спят. Отмечаются подъем температуры, лейкоцитоз. При костной форме панариция в начальной стадии заболевания клиническая картина такая же, как и при подкожной форме. В дальнейшем пораженная фаланга приобретет колбовидную форму. Рентгенологически определяется костная деструкция. При суставной форме сустав приобретает веретенообразную форму, появляется гиперемия кожи. После разрушения связочного аппарата развивается патологическая подвижность. При сухожильной форме палец отечен, полусогнут, по ходу сухожилия отмечается выраженная болезненность (определение производят пуговчатым зондом). При попытке разогнуть палец боль усиливается. При паронихии околоногтевой валик отечен, гиперемирован, болезнен. В поздних стадиях при надавливании на валик из-под него выделяется гной. При подногтевом панариции в области ногтевой фаланги появляется выраженная боль, под ногтем просвечивается гнойное содержимое. При пандактилите наблюдается гнойное воспаление всего пальца, появляются гнойные свищи, палец деформируется, увеличивается в объеме, отечен, кожа утолщена и уплотнена, движения в пальце отсутствуют. Лечение. При кожной форме иссекают участок омертвевшего эпидермиса. Иногда при этом обнаруживают свищевой ход в подкожную клетчатку (панариций в форме «запонки»). В этих случаях лечение проводят так же, как при подкожном панариции. После удаления эпидермиса накладывают мазевую повязку. При подкожной форме панариция производят анестезию по Лукашевичу, разрез кожи делают продольно через очаг воспаления, удаляют некротические ткани, вводят резиновый выпускник и турундочку с гипертоническим раствором. Иногда после удаления некротических тканей накладывают глухой шов. При костной, суставной и сухожильной формах панариция после анестезии по Лукашевичу производят два разреза по боковым поверхностям пальца — разрезы по Кляппу (рис. 163). Эти разрезы соединяют с удалением некротических тканей и последующим лечением, как при гнойных ранах. При локализации процесса на ногтевой фаланге разрез делают по форме клюшки. Полное рассечение тканей по форме «рыбьего рта» не производят, так как образуется деформация пальца с последующим нарушением функции. При паронихии в первые дни применяют ванночки с перманганатом калия, спиртовые компрессы, смазывание йодом. При неэффективности скальпелем надсекают ногтевой валик на всем протяжении по ногтевой пластинке и производят дренирование. При пандактите, не поддающемся лечению, иногда удаляют палец. Для поражения периферических нервов характерны двигательные, чувствительные и трофические нарушения. Одним из тяжелых видов повышения и извращения чувствительности являются каузальгия или фонтомные боли (после ампутации конечности). Двигательные и чувствительные расстройства, как правило, развиваются параллельно трофическим. Клиническая картина зависит от локализации и характера патологии соответствующего нерва. Лечение строится на основании характера заболевания или повреждения соответствующего нерва. Обычно вначале применяют консервативные мероприятия: физиотерапевтические процедуры (УВЧ, парафиновые аппликации, диатермия, электрофорез и т.д.), бромиды, снотворные, дибазол, прозерин и т.д. При безуспешности консервативного проводят оперативное лечение: невролиз — высвобождение нерва из рубцовой ткани, сшивание нерва — при его полном пересечении, симпатэктомию — удаление соответствующего симпатического узла при каузальгии, пересечение или алкоголизацию — при фонтомных болях. Вывихи Вывихи плеча. Встречаются наиболее часто по сравнению с другими локализациями. Причина заключается в анатомическом устройстве плечевого сустава. Этот сустав принадлежит к шаровидным, что создает условия для широкого объема движений. Суставная капсула слабая. Количество связок ограничено. Хрящевая поверхность головки соприкасается с суставной впадиной лопатки на небольшом протяжении. Наиболее частой причиной вывиха является падение на отведенную конечность.
В зависимости от характера смещения головки различают следующие виды вывиха головки плечевой кости: передние (подклювовидный и подключичный), нижний и задний. Вывих всегда сопровождается разрывом суставной сумки и связочного аппарата. Клиническая картина весьма характерна. Больной жалуется на выраженные боли в плечевом суставе. Активные движения в плечевом суставе полностью отсутствуют, пассивные — резко ограничены. Рука находится в положении отведения. При приведении к туловищу конечность пружинит. Область плечевого сустава уплощается, значительно выступает акромиальный отросток. При передних вывихах отмечается значительное укорочение плеча, головка пальпируется под клювовидным отростком или ключицей (рис. 164). При заднем вывихе головка прощупывается впереди лопатки, конечность укорочена. При нижнем вывихе головка пальпируется в подмышечной впадине, конечность относительно удлинена. Лечение. Существует несколько способов вправления. Перед вправлением обязательно производят обезболивание. В полость сустава вводят 10—20 мл 2% раствора новокаина (иглу направляют под клювовидный отросток). При недостаточности местного применяют общее обезболивание с миорелаксантами.
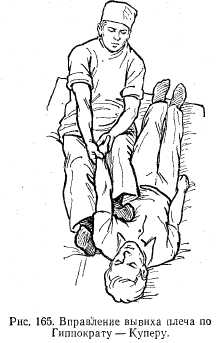
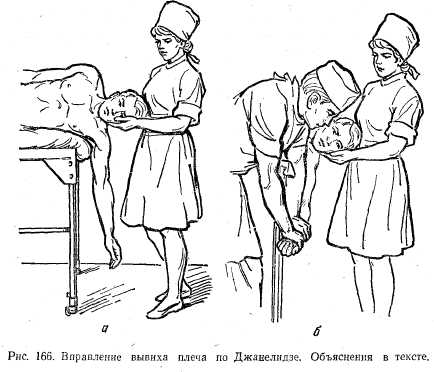
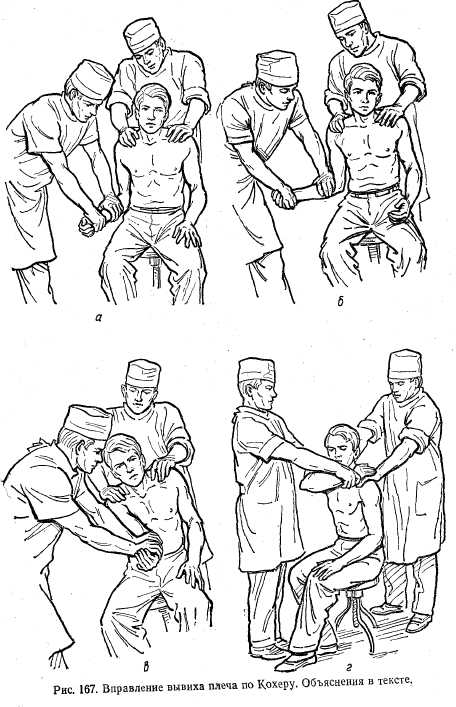
Метод Гиппократа — Купера. Больного укладывают на пол. Хирург вводит свою пятку в подмышечную впадину на стороне вывиха. Руку больного берет обеими руками за кисть. Производит плавную, но энергичную тракцию за руку. Одновременно хирург своей пяткой упирается в головку плечевой кости, вдавливая ее на прежнее место (рис. 165). Метод Джанелидзе. Больного укладывают боком на стол со стороны вывихнутой конечности. Рука должна свисать за край головного конца стола. При этом лопатка фиксируется краем стола. Голову больного укладывают на тумбочку, по высоте одинаковую со столом, или поддерживает помощник (рис. 166, а). В таком положении больной должен находиться 10—15 мин для утомления и расслабления мышц верхнего плечевого пояса. Затем хирург обеими руками берет предплечье больного и сгибает руку в локтевом суставе под углом 90°, после чего производит плавную и энергичную тракцию плеча вниз с ротацией наружу, а потом и внутрь (рис. 166, б). Метод Кохера состоит из четырех этапов. 1. Больного усаживают на стул (можно класть на спину). Хирург двумя руками берет предплечье больного, согнутое в локтевом суставе под углом 90° и производит тракцию плеча вниз с одновременным приведением его к туловищу (рис. 167, а). 2. Производят ротацию плеча наружу — предплечье выводится до фронтальной плоскости (рис. 167, б). На этом этапе головка часто вправляется. Если вправление не наступает, переходят к следующему этапу. 3. Не ослабляя вытяжения и наружной ротации, локоть перемещают по передней поверхности груди к срединной линии (рис. 167, в). 4. Быстрым движением предплечье забрасывают на здоровое надплечье, одновременно подталкивая локоть кверху (рис. 167, г). После вправления конечность фиксируют мягким бинтом или косынкой на клиновидной ватно-марлевой подушке на 7—8 дней. Затем назначают физиотерапевтические процедуры, лечебную физкультуру, массаж. Вывихи в локтевом суставе. В зависимости от направления смещения вывихнутого костного сегмента различают следующие виды вывихов: вывих обеих костей предплечья кзади, вперед, кнаружи и кнутри, вывихи головки лучевой кости кпереди, кнаружи или кзади, вывихи головки локтевой кости кзади, кнутри или впереди, пронационные подвывихи головки лучевой кости у детей. Чаще вывихи наблюдаются при падении на вытянутую руку. Во время вывиха происходит разрыв суставной капсулы и бокового связочного аппарата. Наиболее часто встречаются вывихи обеих костей предплечья кзади или в комбинации с подвывихом кнаружи или кнутри (93%). Передние и чисто боковые вывихи встречаются весьма редко. Изолированные вывихи головки лучевой кости и локтевой кости происходят еще реже. Клиническая картина. Положение конечности пассивное, рука слегка согнута в локтевом суставе, больной поддерживает ее рукой. В области локтевого сустава отмечаются деформация и увеличение объема. В зависимости от вида вывиха деформация может быть различной. При задних вывихах передне-задний размер сустава увеличен, локтевой отросток выступает взади и кверху, а при сочетании с боковыми подвывихами — и в сторону. Ось предплечья смещена кзади по отношению к оси плеча. При передних вывихах ось предплечья смещена кпереди. Активные движения в локтевом суставе отсутствуют. При пассивном сгибании определяется симптом пружинящей подвижности: в момент сгибания отмечается пружинящее сопротивление со стороны предплечья. Пронационный подвывих головки лучевой кости обычно наблюдается у детей. Причина — внезапная и быстрая тяга (рывок) ребенка за руку. При этом головка выскальзывает из кольцевидной связки. Рука выпрямлена, движения в локтевом суставе ограничены, ощущается локальная боль, иногда пальпируется головка лучевой кости, предплечье находится в положении пронации.
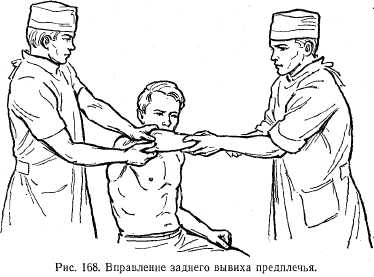
Клиническая картина при вывихе головки локтевой кости достаточно выражена. В зоне вывиха наблюдаются локальная болезненность и гематома, отчетливо пальпируется головка локтевой кости. Лечение. В полость сустава вводят 5—10 мл 2% раствора новокаина. Вправление можно производить при сидячем или лежачем положении больного. При задних вывихах хирург обхватывает нижний отдел плеча таким образом, чтобы первые пальцы располагались на верхушке локтевого отростка, а остальные — на передней поверхности плеча. Помощник делает продольную тракцию за предплечье с одновременным плавным сгибанием в локтевом суставе. Хирург в это время большими пальцами надавливает на локтевой отросток. При наличии бокового подвывиха давление на локтевой отросток надо производить с учетом этого смещения (рис. 168). При передних вывихах больного укладывают на стол. Помощник фиксирует плечо к столу, а хирург медленно сгибает пред-пречье в локтевом суставе. Второй помощник в это время оттягивает проксимальный конец предплечья матерчатой петлей. После достаточного сгибания предплечья хирург производит его разгибание. После вправления вывиха на 7—10 дней накладывают заднюю гипсовую лонгету. Затем назначают лечебную физкультуру, тепловые процедуры. Массаж в области суставов противопоказан из-за опасности оссифицирующего миозита.
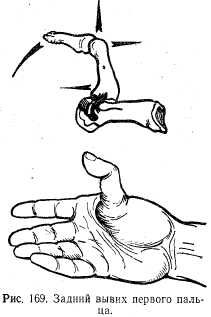
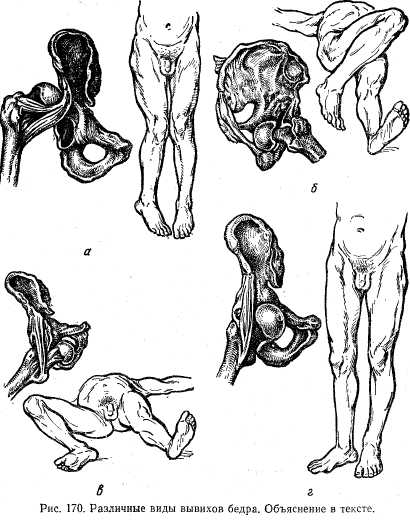
Вывихи пальцев. Наиболее часто наблюдается вывих I пальца в пястно-фаланговом сочленении. Механизм — прямой удар по пальцу. Чаще происходит вывих в тыльную сторону. Симптоматология типичная — штыкообразная деформация в области пястно-фалангового сочленения, палец смещен в радиальную сторону, концевая фаланга согнута. Пальпаторно с ладонной стороны определяется выступающая головка пястной кости, с тыльной — суставной конец 1-й фаланги. Движения отсутствуют (рис. 169). Анестезию производят по Лукашевичу. Одной рукой фиксируют предплечье в области лучезапястного сустава, упираясь I пальцем в основание вывихнутой фаланги. Другой рукой производят тракцию за палец, производя переразгибание. После ощущения сдвига основания фаланги в дистальном направлении одновременно производят разгибание ногтевой фаланги и сгибание пальца. После вправления осуществляют фиксацию шиной или гипсовой повязкой на 7 дней. В дальнейшем применяют лечебную физкультуру. Вывихи в тазобедренном суставе. Воснове механизма вывихов в тазобедренном суставе лежат падение на конечность и прямая травма. В зависимости от направления смещения головки бедра различают следующие виды вывихов бедра: 1) подвздошный (задне-верхний; рис. 170, а); 2) седалищный (задне-нижний; рис. 170,б); 3) надлонный (передне-верхний; рис. 170, в); 4) запирательный (передне-нижний; рис. 170, г). Наиболее часто (80 — 85%) встречаются подвздошные вывихи бедра. Клиническая картина. Основными симптомами травматических вывихов бедра являются деформация в области поврежденного сустава и типичное для каждого вида вывиха положение конечности. Для задней группы вывихов бедра (подвздошный и седалищный) характерны сгибаниебедра, приведение и внутренняя ротация. Чем ниже расположена головка (седалищный вывих), тем более отчетливо выражено сгибание бедра.
Для передних вывихов (запирательный и надлонный) характерны сгибание конечности, отведение и наружная ротация, причем при надлонном вывихе эти компоненты выражены умеренно, а при запирательном — более резко. В норме большой вертел располагается на уровне линии Розера — Нелатона (условная линия, соединяющая передне-верхнюю ость подвздошной кости и вершину седалищного бугра). При задних вывихах большой вертел находится выше этой линии. При всех видах вывихов бедра у больных отсутствуют активные движения в тазобедренном суставе. Рентгенография сустава дополняет данные клинического исследования.
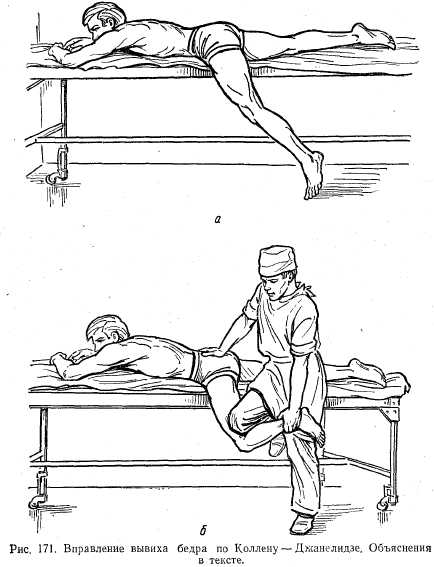
Лечение. Вправление производят под общим обезболиванием с миорелаксантами или под спинномозговой анестезией. Способ Коллена — Джанелидзе. Больного укладывают на стол животом вниз так, чтобы таз его лежал на столе, а нога со стороны повреждения свободно свисала вниз (рис. 171, а). Под действием собственной тяжести нога через 5—10 мин устанавливается почти под прямым углом в тазобедренном суставе. Ногу сгибают под углом 90° в коленном суставе. Хирург коленом упирается в голень пострадавшего, придерживая рукой голеностопный сустав. Производя коленом тракцию бедра вниз, он одновременно ротирует бедро кнаружи (рис. 171, б). Этим способом производят вправление подвздошного, седалищного и запирательного вывихов. Способ Кохера. Больного укладывают на спину, помощник фиксирует таз больного, а хирург, захватив обеими руками голень, вначале постепенно сгибает и приводит бедро. При этом производят максимальную наружную ротацию, после чего быстро разгибают бедро, одновременно отводя его и ротируя внутрь. По этому методу вправляют надлонные вывихи. После вправления вывиха по тому или иному методу больного укладывают на кровать, конечность помещают на шину Белера и накладывают накожное вытяжение на 5—6 дней. В дальнейшем производят лечебную гимнастику, массаж. Через 2 нед больной может ходить с костылями. Через 3 нед разрешают нагрузку. Вывихи голени. Встречаются крайне редко. Смещение голени может наблюдаться кпереди, кзади, кнутри и кнаружи. Клиническая картина. Резкая деформация в области коленного сустава. Можно прощупать суставные концы бедренной и большеберцовой костей, смещенные в противоположные стороны. Ось голени в зависимости от локализации смещения находится кпереди, кзади, кнутри и кнаружи от оси бедра. Активные движения в коленном суставе отсутствуют. Лечение. Вправление осуществляют под общим обезболиванием. Производят тракцию по оси и давление на голень в противоположном вывиху направлении. После вправления вывиха накладывают заднюю гипсовую лонгету, укрепленную циркулярными гипсовыми бинтами. Срок фиксации 1,5 мес. В дальнейшем применяют функциональные и физиотерапевтические процедуры. Дата добавления: 2015-11-25 | Просмотры: 1168 | Нарушение авторских прав |