 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
СУХИЙ ТА ЕКСУДАТИВНИЙ ПЛЕВРИТПлеврит — запалення плеври 3 відкладанням на її поверхні фібрину або 3 накопиченням eкcyдamy в плевральній порожнині. Плеврити — запальні процеси плеври, що, 3а рідкими винятками, є наслідком захворювань інших органів i систем. В терапевтичних стаціонарах плевральний випіт виявляється в 4,8-10 % випадків. Існують певні етіологічні відмінності в структурі плевритів залежно від віку хворих. У дітей i підлітків домінуюча роль належить туберкульозу i бактеріальній пневмонії, а із зростанням віку — пухлинам, захворюванням серця. Таким чином, плеврити бувають інфекційними i неінфекційними, або асептичними. В етіології інфекційних плевритів головну роль відіграють ті ж збудники, що викликали розвиток основного процесу в легенях (пневмонія, а6сцес, гангрена, туберкульоз). Асептичні плеврити можуть бути пов'язані 3 травмого i внутрішньоплевральним крововиливом, 3 інфарктом легені, з дією підшлункової залози при панкреатиті, 3 ураженням плеври злоякісними новоутвореннями (карциноматозом). Крім того, асептичні плеврити виникають при системних захворюваннин сполучної тканини (ревматизм, колагенози), при деяких хворо6ах крові, при захворюванні печінки i нирок. Проникнення збудників у плевру при інфекційних плевритах відбувається найчастіше 3 розташованих субплеврально інфікованих осередків легеневої тканини. Суттєва роль належить лімфогенному інфікуванню. При проникаючих пораненнях i операціях можливе пряме інфікування плеври з зовнішнього середовища. В патогенезі деяких форм плевритів, зокрема туберкульозного, суттєву роль відіграє сенсибілізація під впливом специфічного процесу (інфекційно-алергічний плеврит). Патогенез асептичних плевритів різноманітний i не завжди достатньо вивчений. При плевритах мають місце запальний набряк i клітинна інфільтрація плевральних листків, а також нагромадження між ними ексудату (серозного, фібринозного, геморагічного, гнійного i т.ін.). 3 часом перебігу плевриту серозний ексудат може розсмоктуватись, а фібринозний піддається організації елементами сполучної тканини, внаслідок чого на поверхні плевральних листків формуються фібринозні нашарування (шварти). Листки зростаються між собою, i плевральна порожнина частково або повністю облітерується. Гнійний ексудат, наприклад, не схильний до розсмоктування i може бути елімінованим хірургічним шляхом або внаслідок прориву тканин. Клінічні прояви. Виділяють три основних синдроми: 1) синдром сухого (фібринозного) плевриту; 2) синдром випітного (з рідким ексудатом, не гнійного) плевриту; 3) синдром гнійного плевриту (емпіема плеври). Прояви сухого плевриту можуть доповнити ознаки основного процесу в легенях (наприклад, пневмонії) а6о ж висуватися на перший план. В останньому випадку загальний стан страждає незначно. Хворі скаржаться на виражений колючодеручий біль, здебільшого в латеральному відділі грудної клітки на боці ураження, що посилюються при диханні, кашлі i нахилі тулуба в протилежний бік. Якщо процес локалізується базально, то біль іррадіює в надпліччя i черевну порожнину, сицулюючи симптоми гострого живота. Кашель сухий, зростає частота дихання. Інколи спостерігаються гикавка i болісне ковтання. Анамнез може бути нечіткий, частіше пов'язаний 3 «простудою». Грудна клітка на боці ураження відстає в акті дихання. Перкуторних змін при відсутності ураження легень нема. При аускультації на боці ураження дещо послаблене везикулярне дихання (за рахунок поверхневого дихання у зв'язку 3 болем) i шум тертя плеври. Голосове тремтіння i бронхофонія не змінені. Сухий плеврит сам по собі не дає рентгенологічної симптоматики. При відсутності вираженого процесу в легенях зміни в периферичній крові мінімальні. Перебіг «ізольованого» сухого плевриту нетривалий (від декількох днів до 2— 3 тижнів). Триваліший рецидивний перебіг, а також трансформація в ексудативний плеврит, спостерігаються при туберкульозі i новоутвореннях. При ексудативному (випітному) плевриті хворі на тлі загального нездужання втдмічають відчуття важкості, розпирання й одночасно стискання на ураженому боці грудної клітки, інколи сухий кашель. Нагромадження великої кількості рідини дає знати про себе задишкою з певним утрудненням видиху, прискоренням серцебиття. 3рідка можуть з'явитися ознаки гострого легеневого серця. Анамнез, як i в поперердньому випадку, не досить чіткий. Можуть вказуватися різні етіологічні чинники (туберкульоз, пневмонія, системні захворювання сполучної тканини та ін.), що їх хворі узагальнюють у"простуду" Важливе значення травм, ангін i т.д.
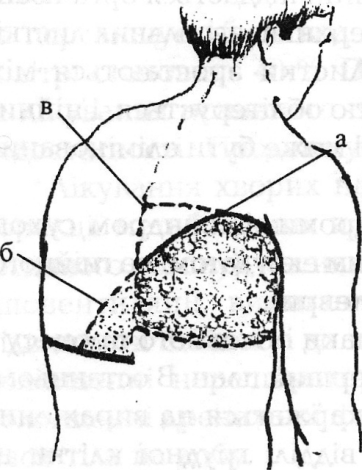
Рис. 20. лінія Дамуазо (а); трикутник Раухфуса-Грокко
При цьому на грудній клітці розрізняють два прямокутні трикутники: Гарлянда i Грокко — Раухфуса. Катетами трикутника Гарлянда є лінія хребта i перпендикуляр, опущений з вершини рівня рідини до лінії хребта, а гіпотенузою є лінія Дамуазо(рис. 20). Трикутник Грокко — Раухфуса виявляється при наявності великої кількості рідини i його катетами є лінія хребта, нижній край легені на здоровому боці, а за гіпотенузу служить продовження лінії Дамуазо на здоровому боці. У трикутнику Гарлянда визначається притуплено-тимпанічний звук внаслідок компресійного ателектазування. В трикутнику Грокко — Раухфуса перкуторний звук притуплений внаслідок зміщення середостіння в здоровий бік, проведення хребтом перкуторного звуку з боку ексудату. У ділянці ексудату дихання везикулярне послаблене або зовсім відсутнє, в трикутнику Гарлянда — 3 бронхіальним відтінком i посла6лене везикулярне або відсутнє в трикутнику Грокко — Раухфуса. Випітний плеврит i3 великою кількістю рідини призводить до зміщення серця i органів межистіння в протилежний бік, за винятком тих випадків, коли плеврит зумовлений центральним раком 3 обтураційним ателектазом на однойменному боці, тоді органи середостіння зміщуються у хворий бік. Перебіг захворювання залежить від етіологічного чинника. Розрізняють 3 періоди хвороби: ексудації, стабілізації i розсмоктування. 3а сприятливого збігу обставин розсмоктування ексудату триває від 1 до 1,5 місяця. При тривалому розсмоктуванні ексудату i значному відкладанні на плевральних листках фібрину розвивається різко виражений звуковий процес, заростають плевральні щілини, утворюються шварти. Може бути навіть i фіброторакс. Лабораторно-інструментальні дані. В аналізі крові помірний лейкоцитоз, ШОЕ збільшена незначно при легких формах, а при ракових плевритах чи емпіемі зміни в крові можуть бути значні: виражений нейтрофільний лейкоцитоз, анемія, високі показники ШОЕ. 3меншується кількість альбумінів, а кількість а1- i а2-глобулінів зростає, високими є показники фібриногену i активності інгібіторів протеїназ. Вагоме діагностичне значення мають ультразвукове дослідження плевральних порожнин, комп'ютерна рентгено- i НМР-томографія, рентгеноскопія i рентгенографія органів грудної клітки (рис. 21). Важливим діагностичним методом є плевральна пункція, що дозволяє судити про наявність i характер випоту. В пунктаті досліджують кількість білка, проби Рівальта чи Лукеріні. Осад пунктату досліджують цитологічно (зростання числа нейтрофілів може свідчити про нагноєння ексудату, багатоядерні атипові клітини - про пухлинний його характер). Мікробіологічні дослідження і посів ексудату, в тому числі i на спеціальні середовища, а також біологічні проби дозволяють підтвердити й ідентифікувати збудників. Певне значення в діагностиці плевритів має торакоскопія, за допомогою якої візуальне дослідження доповнюється біопсією i морфологічним дослідженням змінених ділянок плеври.
Дата добавления: 2015-11-25 | Просмотры: 1320 | Нарушение авторских прав |
 Хворий перебуває у вимушеному положенні на ураженому боці. 3'являється на фоні блідості ціаноз на обличчі, можуть набухати шийні вени, міжреберні проміжки на ураженолту боці грудної клітки 3 їі асиметричним збільшенням над ураженою ділянкою. Голосове тремтіння послаблене або відсутнє, а перкуторно в нижніх вілділах розташування рідини — масивне притуплення 3 параболічним верхнім рівнем, вершина якого знаходиться на задній аксилярній лінії. 3заду вона полого опускається до хребта, а спереду - вниз до середньоключичної лінії.
Хворий перебуває у вимушеному положенні на ураженому боці. 3'являється на фоні блідості ціаноз на обличчі, можуть набухати шийні вени, міжреберні проміжки на ураженолту боці грудної клітки 3 їі асиметричним збільшенням над ураженою ділянкою. Голосове тремтіння послаблене або відсутнє, а перкуторно в нижніх вілділах розташування рідини — масивне притуплення 3 параболічним верхнім рівнем, вершина якого знаходиться на задній аксилярній лінії. 3заду вона полого опускається до хребта, а спереду - вниз до середньоключичної лінії.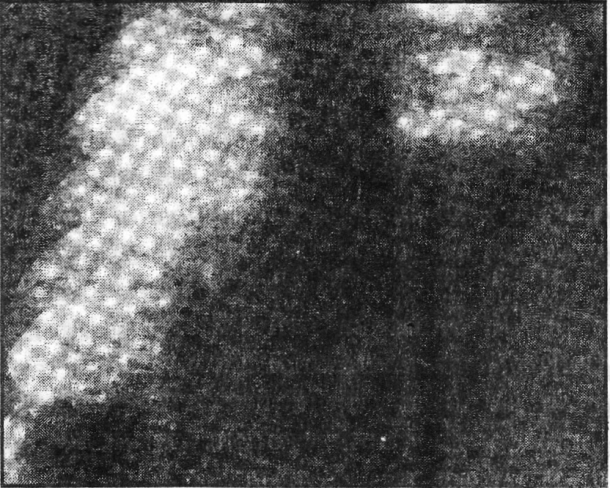 Рис. 21. Лівобічний ексудативний плеврит
Рис. 21. Лівобічний ексудативний плеврит