|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
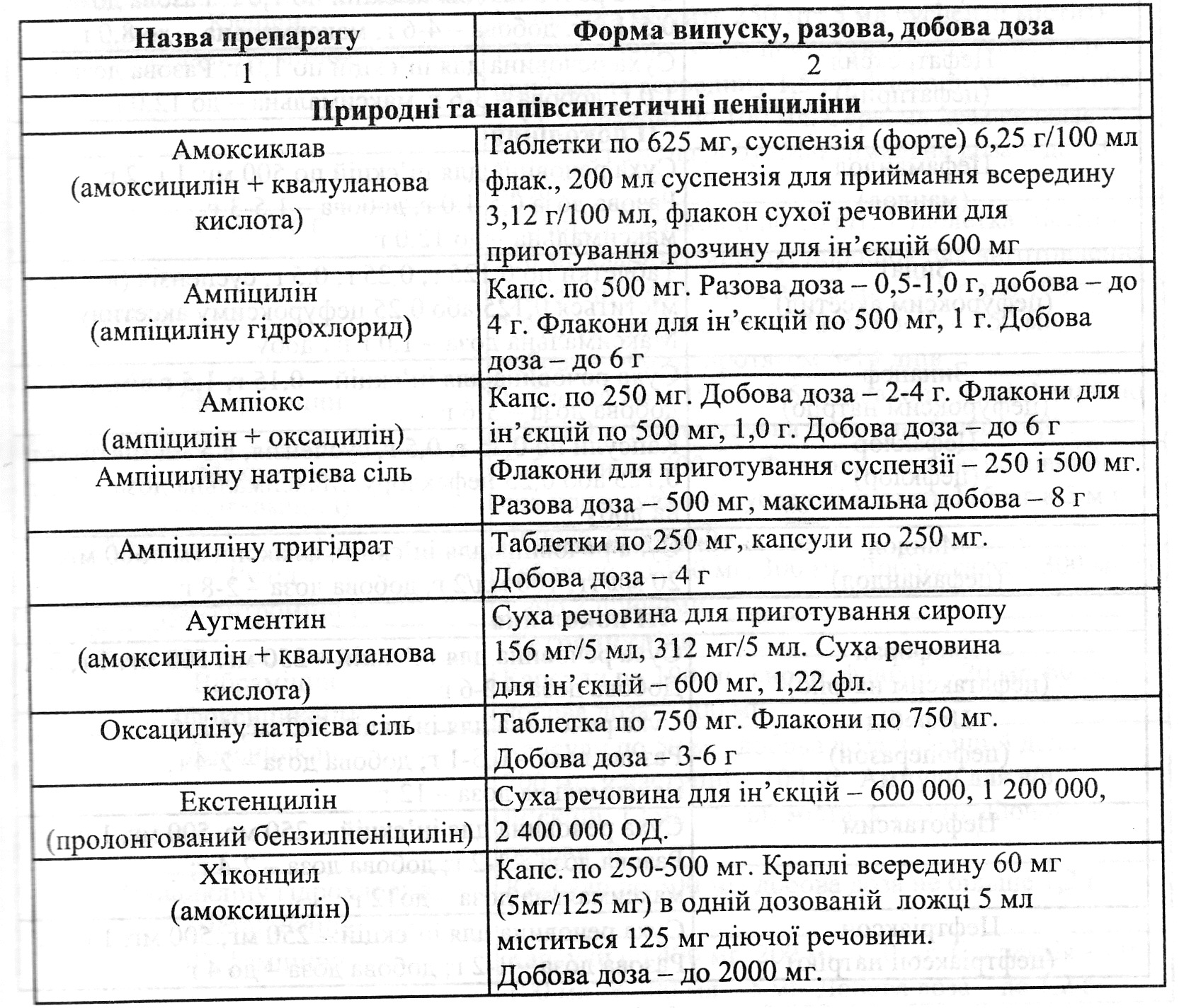
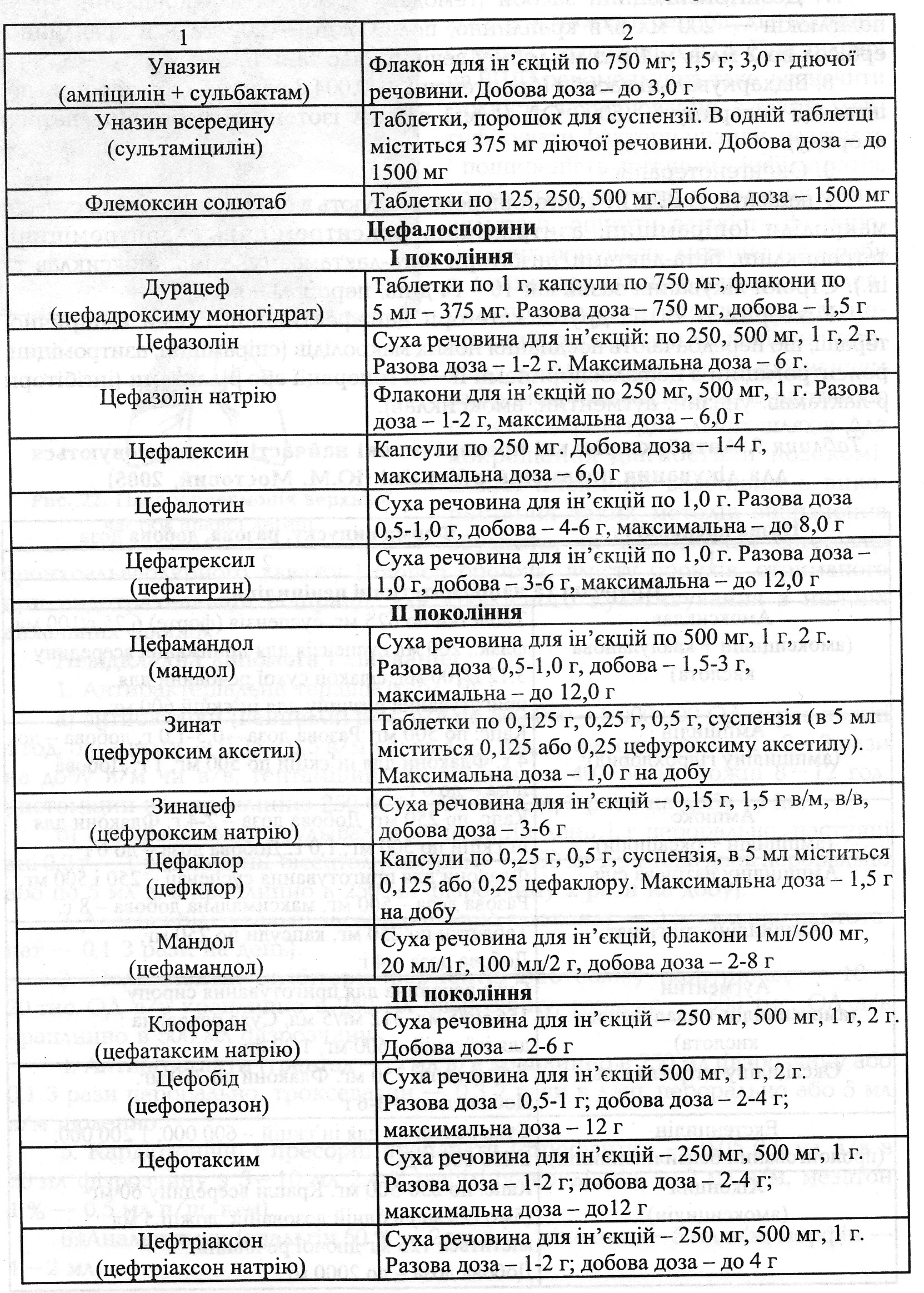
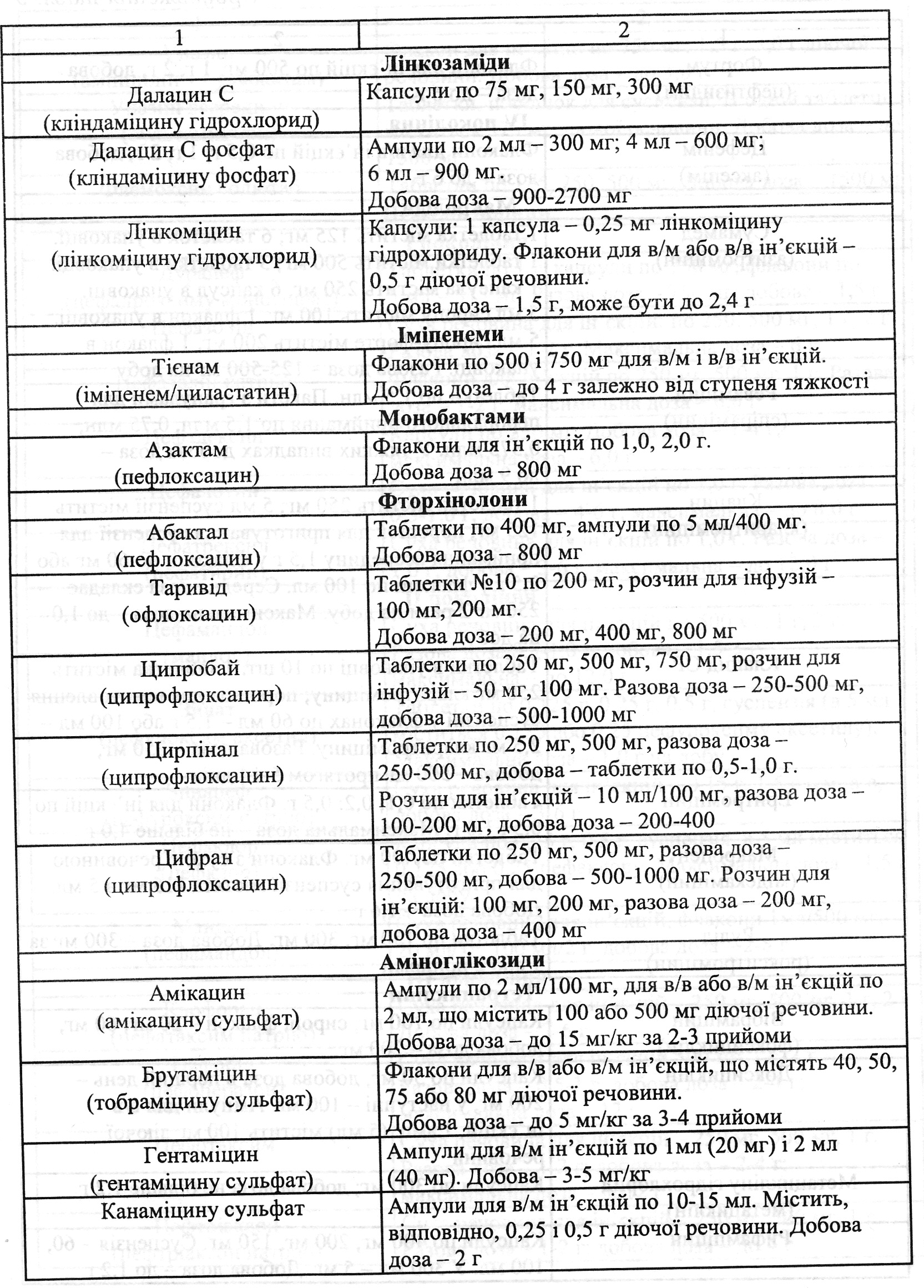
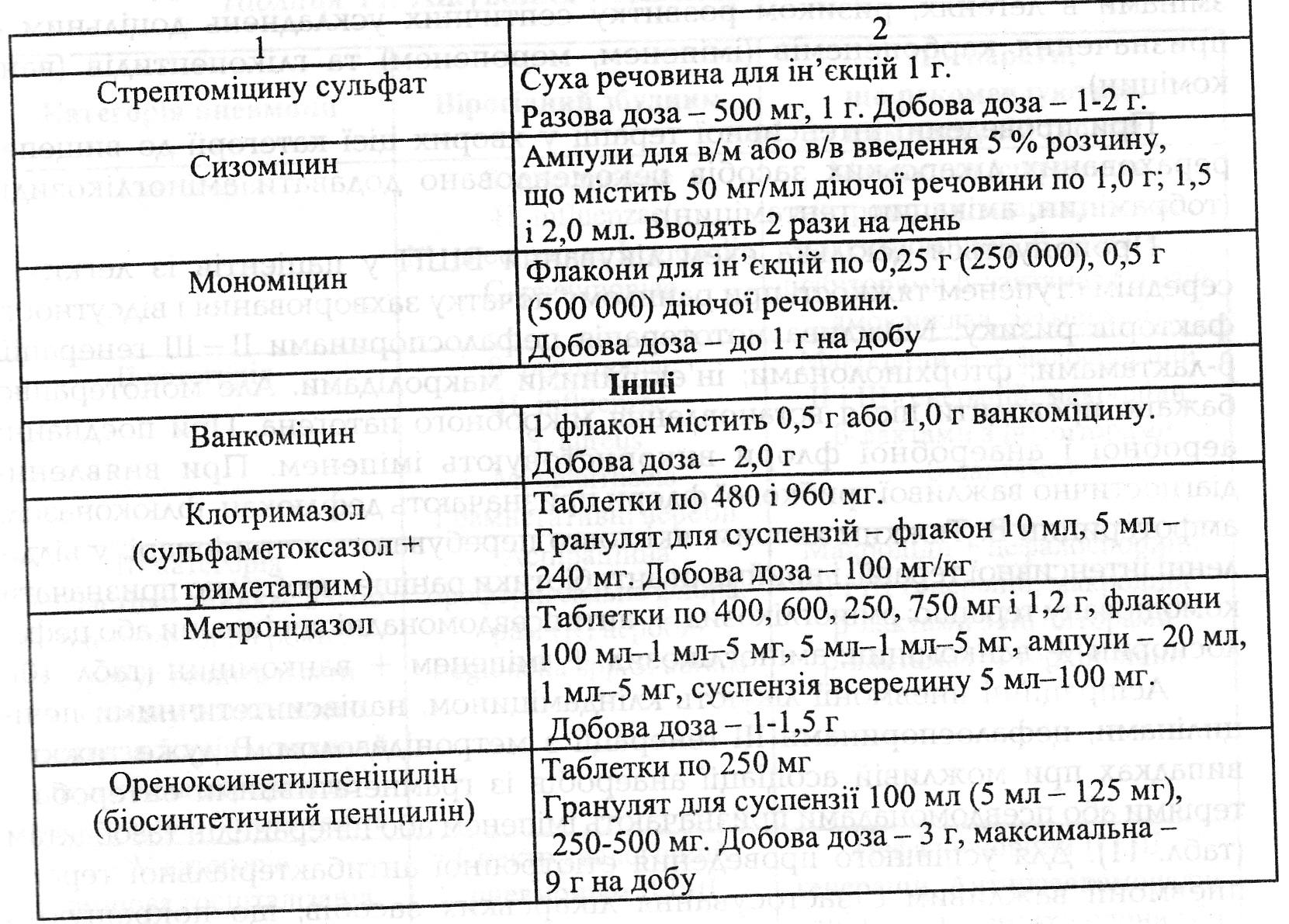
Невідкладна допомога i лікування. 1. Антибактеріальна терапія (табл1. Антибактеріальна терапія (табл. 9): а) антибіотики (пеніцилін в/м, в/в по 500 000 - 1 000 000 ОД через кожні 4 год, оксацилін - 0,25 - 0,5 в/м через 4- 6 год, цефалотин по 1- 2 г 2- 3 рази на добу в/м чи в/в, гентаміцин в/м чи в/в по 40 - 80 мг кожні 8- 12 год, ристоміцин в/в краплинно 250 000 - 500 000 ОД 2 рази на до6у та ін.; б) сульфаніламіди (сульфален - перший день 1 г перорально, наступні дні 0,2 г- 1 раз на день, бісептол (бактрим) - 480 мг 2 рази на день перорально або по 5 мл в/в краплинно в 250 мл фізрозчину 2 рази на добу). 2. Десенсибілізувальні засоби (кальцію глюконат - 0,5, кальцію пантотенат - 0,1 3 рази на день). 3. Полівалентні інгібітори ферментів протеолізу (контрикал - 10 - 20 тис. ОД в/в краплинно в 250 мл фізрозчину, гордокс - 500 тис. ОД в/в краплинно в 500 мл фізрозчину). 4. Антиагреганти (трентал - 5 мл в/в краплинно в 250 мл фізрозчину або 0,1 3 рази перорально, троксевазин - 0,3 2 рази в день перорально або 5 мл в/м щоденно. 5. Кардіотонічні i пресорні препарати (строфантин - 0,05 0,5 мл в/в в 20 мл фізрозчину з 5- 10 мл 2,4 % еуфіліну, кордіамін - 2 мл в/м, мезатон 1 % - 0,5 мл п/ш, в/м). 6. Анальгетики (анальгін 50 %- 2 мл в/м, міналган - 5 мл в/м, морфін - 1 -2мл). 7, Дезінтоксикаційні засоби (гемодез - 200 мл в/в краплинно, реополіглюкін — 200 мл в/в краплинно, поліглюкін - 200 мл в/в краплинно, ербісол по 2 мл в/м 1 раз на добу у вечірній час та ін.). 8, Відхаркувальні засоби (бромгексин — 0,004 3 рази на добу перорально, інгаляції гепарину — 5000 ОД (1 мл) в 5 мл ізотонічного розчину натрію хлориду). 9. Оксигенотерапія.
Виражений ступінь тяжкості у хворих із ВШП обумовлює показання для обов'язкової шпиталізації: Чд>30 за 1 кв; АТ<90/60 мм. рт.ст.; білатеральних змін в легенях або залучення в патоогічний процес кількох часток легень. Рентгенологічно збільшення розмірів затемнення на 50 % i більше протягом 48 год спостереження; потреба в штучній вентиляції легень. Виділенні сечі <20 мл за 1 год. При цьому спектр мікробної флори залишається таким же, як i в попередньої категорії хворих. У терапії використовують поєднання цефалоспоринів II- ІІІ генерації, i3 фторхінолонами, кліндаміцином, цефалоспоринів ІІ - ІІІ генерації у поєднанні із макролідами. У хворих із недостатнім клінічним ефектом i вираженими деструктивними змінами в легенях, ризиком розвитку септичних ускладнень доцільним є призначення карбопенемів (іміпенем, меропенем) та глікопептидів (ванкоміцин). При проведенні інтенсивної терапії у хворих цієї категорії до вищеперерахованих лікарських засобів рекомендовано додавати аміноглікозиди (тобраміцин, амікацин, гентаміцин). Пропонується декілька схем лікування ВШП у пацієнтів із легким i середнім ступенем тяжкості при ранньому початку захворювання i відсутності факторів ризику. Можлива мототерапія цефалоспоринами ІІ - ІІ.І генерації; R-лактамами; фторхінолонами; ін'екційними макролідами. Але монотерапію бажано проводити після встановлення мікробного патогена. При поєднанні аеробної i анаеробної флори використовують іміпенем. При виявленні діагностично важливої грибкової флори призначають дефлюкан, флюоконазол, амфотерицин. Тнжким хворим, які довго перебувають в стаціонарі, у відділенні інтенсивної терапії, i приймали антибіотики раніше, необхідно призначати комбіновану терапію: аміноглікозид + антипсевдомонадні пенщиліни або цефалоспорин + ванкоміцин; аміноглікозид + іміпенем + ванкоміцин (табл, 10). Аспіраційні пневмонії лікуютъ кліндаміцином, напівсинтетичними пеніцилінами, цефалоспоринами ІІІ генерації з метронідазолом. В дуже тяжких випадках при можливій асоціації анаеробів із грамнегативними ентеробатеріями або псевдомонадами призначають іміпенем або піперацилін тазобактам (та6л. 11). Для успішного проведення етіотропної антибактеріальної терапії пневмонії важливим є застосування лікарських засобів, що покращують бронхіальний дренаж, стимуляторів сурфактантної системи легень (амброксол), муколітиків (ацилцистеїн), лікування супутніх захворювань.
Дата добавления: 2015-11-25 | Просмотры: 577 | Нарушение авторских прав |