 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ИНСТРУМЕНТАЛЬНЫЕ ДАННЫЕБронхо-альвеолярный лаваж.
 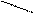


 
нормасаркоидоз




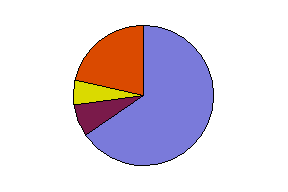 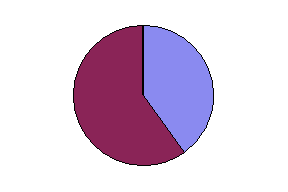
ИФАЭАА Рис.5 Пропорции клеток БАЛЖ в норме, при саркоидозе, и диопатическом фиброзирующем альвеолите, экзогенном аллергическом альвеолите (МФ – макрофаг, ЛФ – Т-лимфоцит, МФ – нейтрофил, Э – эозинофил, Вл – В-лимфоцит)
Исследованию жидкости, полученной при бронхоскопическом промывании бронхов (бронхиальной лаважной жидкости – БАЛЖ) придается большое диагностическое значение. В ней отмечается увеличение общего количества клеток, повышение процентного содержания лимфоцитов, причем указанные изменения особенно выражены в активной фазе болезни и менее заметны в фазе ремиссии. По мере прогрессирования саркоидоза и нарастания процессов фиброзирования в бронхиальной лаважной жидкости увеличивается содержание нейтрофилов. Содержание альвеолярных макрофагов в активной фазе болезни снижено, по мере стихания активного процесса — повышается. Разумеется не следует переоценивать значение цитологического исследования бронхиальной лаважной жидкости (эндопульмональной цитограммы), так как повышенное содержание в ней лимфоцитов отмечается также у многих больных идиопатическим фиброзирующим альвеолитом, диффузными болезнями соединительной ткани с поражением легочной паренхимы, раком легкого и СПИД. (Рис.5) Иммунологическое исследование БАЛЖ выявляет в активной фазе заболевания повышение содержания IgA и IgM; увеличено количество Т-хелперов, снижен уровень Т-супрессоров, значительное повышение коэффициента Т-хелперы/Т-супрессоры (в противоположность изменениям в периферической крови); резкое увеличение активности натуральных киллеров. Биохимическое исследование БАЛЖ показывает повышение активности ангиотензинпревращающего фермента, протеолитических ферментов (в том числе эластазы ) и снижение антипротеолитической активности. Проба Квейма-Зильтцбаха. В 1941 г. норвежский дерматолог Ансгар Квейм обнаружил, что внутрикожное введение ткани лимфатического узла, пораженного саркоидозом, вызывает образование папулы (у 12 из 13 больных саркоидозом), Луис Зильцбах усовершенствовал этот тест, используя суспензию селезенки, подтвердил его специфичность и организовал его проведение, как международное исследовние. Тест был назван пробой Квейма-Зильцбаха (Kveim-Siltzbach). В настоящее время эта проба представляет собой внутрикожное введение пастеризованной суспензии селезенки, пораженной саркоидозом. В месте введения постепенно появляется папула, которая достигает максимального размера (3-8 см) через 4-6 нед. Биопсия этой папулы в 70-90% случаев у больных саркоидозом позволяет обнаружить изменения, подобные саркоидозу. Развитие гранулем у больных саркоидозом (в отличие от здоровых) связано с различной последующей клеточной реакцией на чужеродный материал, а не с ранней неспецифической реакцией клеток в месте введения суспензии. Однако антиген Квейма недоступен для широкого применения, поскольку он отсутствует в виде стандартного промышленно выпускаемого диагностикума. Радиоизотопное сканирование легких. В основе этого метода лежит способность гранулематозных очагов накапливать изотоп цитрата Ga+56. Изотоп накапливается в лимфатических узлах (внутригрудных, шейных, подчелюстных, если они поражены), легочных очагах, печени, селезенке и других пораженных органах. Исследование функции внешнего дыхания. У больных I стадией саркоидоза существенных нарушений функции внешнего дыхания нет. По мере прогрессирования патологического процесса развивается умеренно выраженный рестриктивный синдром, характеризующийся снижением ЖЕЛ, умеренным снижением диффузионной способности легких и снижением парциального напряжения кислорода в артериальной крови. При выраженном поражении легких при далеко зашедшем патологическом процессе могут наблюдаться нарушения бронхиальной проходимости (приблизительно у 10-15% больных).
ДИАГНОСТИКА Диагностика саркоидоза в настоящее время разработана достаточно хорошо. Клинические подозрения обязательно должны быть верифицированы морфологически. В первую очередь биопсию производят из наиболее доступных мест — пораженных участков кожи, увеличенных периферических лимфоузлов. Целесообразна также биопсия слизистой оболочки бронхов, если при бронхоскопии обнаруживаются саркоидные бугорки. В ряде случаев может оказаться эффективной трансбронхиальная биопсия лимфоузлов и легочной ткани. При изолированном увеличении внутригрудных лимфоузлов проводится медиастиноскопия с соответствующей биопсией лимфоузлов или парастернальная медиастинотомня. Если результаты трансбронхиальной биопсии легких оказались отрицательными и в то же время имеются рентгенологические признаки двусторонних очаговых изменений легочной ткани при отсутствии внутригрудной лимфаденопатии (редкая ситуация), проводится открытая биопсия легкого. При выраженном поражении печени производится ее биопсия под лапароскопическим контролем, реже — биопсия слюнных желез. Диагностическим критерием саркоидоза является обнаружение в биоптатах ткани эпителиоидно-клеточных гранулем без некроза. Микроморфологическая диагностика гранулематозных заболеваний требует использования комплекса лабораторных методик и особенно сложна при проведении исследования на малом по объему материале биоптатов. Комплекс рекомендуемых методик: окраски гематоксилином и эозином, аурамином-родамином, по Цилю-Нельсену, ШИК-реакция, реакция Грокотта, а также культуральный и иммунохимический анализы. Поэтапный морфологически анализ очагов гранулематозного воспаления направлен на установление его этиологической причины и состоит из: 1) определения типа гранулем на основании установления закономерностей их гистоструктуры; 2) проведения клинико-анатомических сопоставлений; 3) использования дополнительных методов исследования (для поиска возбудителя) для уточнения природы гранулематозного заболевания. Первый этап морфологической оценки гранулем – выделение некротизирующихся и не некротизирующихся гранулем. Затем на втором этапе используют приемы для выявления тканевого возбудителя (специальные окраски, культуральные и иммунологические способы). Саркоидоз отличает своеобразие структуры некротизирующейся гранулемы – компактность, «очерченность», отсутствие тенденции к слиянию (четко выраженных в гранулематозной стадии), при этом инфекционный возбудитель гистологическими методами не находят. Окончательный клинический диагноз саркоидоза должен строиться на основании трех положений: наличия характерной неказеозной эпителиоидно-клеточной гранулемы в пораженном органе, клинико-инструментальных признаках, свойственных саркоидозу, и исключении других состояний, вызывающих сходные симптомы и проявления. Гистологическая картина саркоидной гранулемы сама по себе не может быть достаточной для постановки клинического диагноза, поскольку гранулематозная саркоидная реакция описана в тканях, прилегающих к опухолям, а также при грибковых поражениях, экзогенном альвеолите.
При формулировке диагноза на первое место ставят нозологический диагноз – «саркоидоз», после которого перечисляют названия пораженных органов (например, ВГЛУ, легких, глаз, кожи и т.п.), указывают фазу болезни (обострения, затихания) и осложнения. Если у пациента есть узловатая эритема, то ее подмечают в конце диагноза, поскольку она является визуальным биологическим критерием активности саркоидозного процесса. Примеры формулировки диагноза Дата добавления: 2015-11-26 | Просмотры: 547 | Нарушение авторских прав |



 Основными причинами затруднений при морфологической диагностике бывают случаи с тенденцией к слиянию эпителиоидно-клеточных гранулем и формированию сплошных полей поражения, наличием фибриноидного или эозинофильного детрита в центре гранулем и их полиморфизмом, со скудностью эпителиоидноклеточного гранулематоэа на фоне выраженных пневмосклеротических, неспецифических воспалительных изменений, запыления легкого. В этих случаях прибегают к сопоставлению деталей клинико-рентгенологической картины, результатов лечения или клинического наблюдения над больными.
Основными причинами затруднений при морфологической диагностике бывают случаи с тенденцией к слиянию эпителиоидно-клеточных гранулем и формированию сплошных полей поражения, наличием фибриноидного или эозинофильного детрита в центре гранулем и их полиморфизмом, со скудностью эпителиоидноклеточного гранулематоэа на фоне выраженных пневмосклеротических, неспецифических воспалительных изменений, запыления легкого. В этих случаях прибегают к сопоставлению деталей клинико-рентгенологической картины, результатов лечения или клинического наблюдения над больными.