|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
НЕИНВАЗИВНЫЕ МЕТОДЫРазвитие современных медицинских технологий позволяет проводить оценку состояния плода на протяжении всей беременности, с первых дней от оплодотворения яйцеклетки до момента рождения плода. В зависимости от анамнестических данных, характера течения беременности и ее срока, результатов осмотра беременной женщины, после определения целесообразности планируется использование различных методов исследования состояния плода. Предпочтение отдается неинвазивным методикам. Определение уровня альфа-фетопротеина проводится в рамках скрининго-вых программ для выявления беременных женщин группы повышенного риска врожденных и наследованных заболеваний плода и осложненного течения беременности. Исследование проводят в период с 15-й по 18-ю неделю беременности. Средние цифры уровня альфа-фетопротеина в сыворотке крови беременных составляют при сроке 15 нед. — 26 нг/мл, 16 нед. — 31 нг/мл, 17 нед. — 40 нг/мл, 18 нед. — 44 нг/мл. Уровень альфа-фетопротеина в крови матери повышается при некоторых пороках развития у плода (дефекты нервной трубки, патология моче-выделительной системы, желудочно-кишечного тракта и передней брюшной стенки) и патологическом течении беременности (угроза прерывания, иммунокон-фликтная беременность и др.). Уровень альфа-фетопротеина увеличен и при многоплодной беременности. Понижение уровня этого белка может наблюдаться при болезни Дауна у плода. При отклонениях уровня альфа-фетопротеина от нормальных значений показано дальнейшее обследование беременной в специализированном перинатальном медицинском центре. Ультразвуковая диагностика с применением ультразвуковых диагностических приборов в клинической практике в значительной мере способствовала успехам современной перинатологии. В настоящее время ультразвуковая диагностика во Раздел 1. Физиология беременности время беременности является наиболее доступным, наиболее информативным и в то же время безопасным методом исследования состояния плода. Благодаря высокому качеству предоставляемой информации, наибольшее распространение получили ультразвуковые приборы, работающие в реальном масштабе времени, оснащенные серой шкалой. Они позволяют получать двухмерное изображение с высокой разрешающей способностью. Ультразвуковые приборы могут быть оснащены специальными приставками, позволяющими проводить допплерометри-ческое исследование скорости кровотока в сердце и сосудах плода (рис. 33). Наиболее совершенные из них дают возможность получения цветного изображения потоков крови на фоне двухмерного изображения. При выполнении ультразвукового исследования в акушерской практике может использоваться как трансабдоминальное, так и трансвагинальное сканирование. Выбор типа датчика зависит от срока беременности и целей исследования. При беременности целесообразно проведение трехкратного скринингового ультразвукового исследования:
1) при первом обращении женщины по поводу задержки менструации с целью диагностики беременности, локализации плодного яйца, выявления возможных отклонений в его развитии, а также способностей анатомического строения матки. При проведении ультразвукового исследования в ранние сроки беременности следует обращать особое внимание на анатомические особенности развивающегося эмбриона, так как уже в конце первого—начале второго триместров беременности могут быть выявлены маркеры хромосомной патологии у плода (например, расширение воротниковой зоны) и выраженные пороки развития (анэнцефалия, агенезия почек и др.); 2) при сроке беременности 16— 18 нед. с целью выявления возможных аномалий развития плода для своевременного использования дополнительных методов пренатальной диагностики или постановки вопроса о прерывании беременности; 3) при сроке 32—35 нед. с целью определения состояния, локализации плаценты и темпов развития плода, их соответствия сроку беременности, членорас-положения плода перед родами, его предполагаемой массы. При ультразвуковом исследовании ди
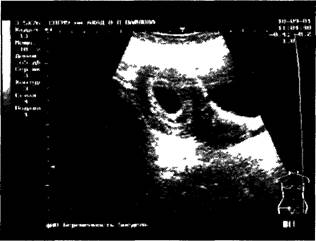
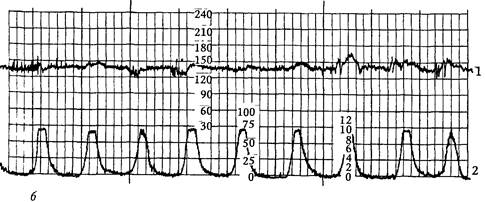
Рис. 34. Беременность раннего срока (УЗИ) приблизительно 0,7 см, и к 10 нед. оно заполняет всю полость матки. К 7 нед. беременности у большинства беременных при исследовании в полости плодного яйца можно выявить эмбрион как отдельное образование повышенной эхогенности длиной 1 см. В эти сроки у эмбриона уже возможна визуализация сердца — участка с ритмичным колебанием небольшой амплитуды и слабовыраженной двигательной активностью. При выполнении биометрии в I триместре основное значение для установления срока беременности имеет определение среднего внутреннего диаметра плодного яйца и копчико-теменного размера эмбриона, величины которых жестко коррелируют со сроком беременности. Наиболее информативным методом ультразвукового исследования при беременности ранних сроков является трансвагинальное сканирование; трансабдоминальное сканирование используется только при наполненном мочевом пузыре с целью создания «акустического окна». Ультразвуковое исследование во II и III триместрах позволяет получить важную информацию о строении практически всех органов и систем плода, количестве околоплодных вод, развитии и локализации плаценты и диагностировать нарушения их анатомического строения. Наибольшую практическую значимость в проведении скринингового исследования со II триместра, помимо визуальной оценки анатомического строения органов плода, имеет определение основных фетометрических показателей: 1) при поперечном сечении головки плода на участке наилучшей визуализации срединных структур мозга (М-эхо) определяется бипариетальный размер (БПР), лобно-затылочный размер (ЛЗР), на основании которых возможно вычисление окружности головки (ОГ) плода; 2) при поперечном сечении живота, перпендикулярном позвоночнику плода на уровне внутрипеченочного отрезка пупочной вены, на котором сечение живота имеет правильную округлую форму, определяют переднезадний и поперечный диаметр живота, на основании чего могут быть вычислены средний диаметр живота (СрДЖ) и его окружность (ОЖ); 3) при свободном сканировании в области тазового конца плода добиваются отчетливого продольного сечения бедренной кости плода с последующим определением ее длины (ДБ). Раздел 1. Физиология беременности На основании полученных фетометрических показателей возможно вычисление предполагаемой массы плода, при этом ошибка при изменении общепринятых формул вычисления обычно не превышает 200—300 г. Для качественной оценки количества околоплодных вод используется измерение свободных от частей плода и петель пуповины «карманов». В случае если наибольший из них имеет размер менее 1 см в двух взаимно перпендикулярных плоскостях, можно говорить о маловодий, а при его вертикальном размере более 8 см — о многоводии. В настоящее время разработаны таблицы органометрических параметров плода в зависимости от срока беременности практически для всех органов и костных образований, которые нужно использовать при возникновении малейших подозрений на отклонение в его развитии. С разработкой и совершенствованием ультразвуковой диагностической аппаратуры появилась возможность неинвазивного измерения скорости кровотока в сосудах плода, пуповины и в маточных артериях. Кардиотокография (КТГ) — непрерывная одновременная регистрация частоты сердечных сокращений плода и тонуса матки с графическим изображением физиологических сигналов на калибровочной ленте. В настоящее время КТГ является ведущим методом наблюдения за характером сердечной деятельности, который из-за своей простоты в проведении, информативности и стабильности получаемой информации практически полностью вытеснил из клинической практики фоно- и электрокардиографию плода. КТГ может быть использована для наблюдения за состоянием плода как во время беременности, так и во время родового акта (рис. 35). Непрямая (наружная) КТГ используется во время беременности и в родах при наличии целого плодного пузыря. Регистрация частоты сердечных сокращений производится ультразвуковым датчиком, работающим на эффекте Доппле-ра. Регистрация тонуса матки осуществляется тензометрическими датчиками. Датчики крепятся к передней стенке женщины специальными ремнями: ультразвуковой — в области стабильной регистрации сердечных сокращений, тензо-датчик — в области дна матки. Прямая (внутренняя) КТГ используется только при нарушенной целостности плодного пузыря. Частота сердечных сокращений регистрируется при помощи игольчатого спиралевидного электрода, вводимого в предлежащую часть плода, что позволяет регистрировать не только частоту сердечных сокращений плода, но и производить запись его ЭКГ, расшифровка которой может быть произведена при помощи специальных компьютерных программ. Прямая регистрация внутриматочного давления осуществляется при помощи введенного в полость матки специального катетера, соединенного с системой измерения давления, что позволяет определить внутриматочное давление. Наибольшее распространение получило использование КТГ в III триместре беременности и в родах у женщин группы высокого риска. Запись КТГ следует проводить в течение 30—60 мин с учетом цикла активность—покой плода, принимая во внимание, что средняя продолжительность фазы покоя плода составляет 20—30 мин. Анализ кривых записи КТГ производят только в фазе активности плода. Анализ КТГ включает оценку следующих показателей: 1) средняя (базальная) частота сердечного ритма (в норме — 120—160 уд/мин); 2) вариабельность сердечного ритма плода; выделяют мгновенную вариабельность — различие актуальной частоты сердечного ритма от «удара к удару», ЧАСТЬ . ФИЗИОЛОГИЧЕСКОЕ АКУШЕРСТВО
Рис. 35. Кардиомонитор (а) и нормальная КТГ плода (б): 1 — КТГ плода; 2 — запись сокращений матки медленные внутриминутные колебания сердечного ритма — осцилляции, которые имеют наибольшее клиническое значение. Величина осцилляции оценивается по амплитуде отклонения частоты сердечных сокращений плода от средней ее частоты (в норме — 10—30 уд/мин); 3) миокардиальный рефлекс — увеличение частоты сердцебиения плода более чем на 15 уд/мин (по сравнению со средней частотой) и продолжающееся более 30 с; учащение сердечного ритма связано с движениями плода; наличие на кардиотокограмме акцелераций сердечного ритма — благоприятный прогностический признак. Он является одним из ведущих в оценке кардиотокограммы; 4) уменьшение частоты сердцебиения плода; по отношению к времени сокращения матки различают раннее, позднее и вариабельное урежение (в норме этот признак не наблюдается); 5) медленные осцилляции в виде синусоиды при отсутствии мгновенной вариабельности, продолжающиеся более 4 мин; это редко встречающийся и один Раздел 1. Физиология беременности из наиболее неблагоприятных типов сердечных сокращений плода, выявляемый при КТГ,— синусоидальный ритм. Объективная оценка кардиотокограммы возможна только с учетом всех перечисленных компонентов; при этом должна приниматься во внимание неравноценность их клинического значения. При появлении признаков нарушения состояния плода во время беременности следует провести функциональные пробы: нестрессовый тест, степ-тест, звуковой и др. (подробнее см. главу 39). Комплексная кардиотокографическая и ультразвуковая диагностика состояния дыхательных движений, двигательной активности и тонуса плода, а также качественной оценки количества околоплодных вод позволяет оценить биофизический профиль плода. Для своевременного и точного выявления гемодинамических нарушений в системе мать—плацента—плод применяется допплерометрия кровотока в различных сосудах матери и плода. Дата добавления: 2015-12-15 | Просмотры: 732 | Нарушение авторских прав |