 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Аномалии сосудов головного мозгаК этой группе сосудисто-мозговой патологии относят врожденные дефекты внутричерепных сосудов - артериальные мальформации и реже встречающиеся артериовенозные мальформации (АВМ), а также артериосинусные соустья. Следствием разрыва артериальных аневризм или артериовенозных мальформаций являются кровоизлияния в полость черепа, артериосинусные соустья вызывают неврологический дефицит вследствие «синдрома обкрадывания» и венозной гипертензии. Артериальные аневризмы Аневризмы артерий головного мозга представляют собой локальные выпячивания сосудистой стенки, часто имеющие вид небольшого мешочка, в связи с чем их называют мешотчатыми аневризмами. В них различают сравнительно узкую начальную часть - шейку, а также тело и дно. Изредка могут встречаться так называемые фузиформные (веретенообразные) аневризмы, представляющие собой диффузное расширение значительного по протяженности сегмента артерии (рис. 10.11). Большинство аневризм располагается в местах деления артерий. Наиболее типичная локализация аневризм (рис. 10.12): интракраниальная часть ВСА в месте отхождения от нее задней соединительной или глазной артерии; передние мозговые артерии на уровне расположения передней соединительной артерии; область бифуркации средней мозговой артерии; основная артерия в месте деления ее на задние мозговые.
В 20% случаев аневризмы бывают множественными. Большинство аневризм сравнительно небольшой величины - около 1 см. Они редко достигают больших размеров (2-3 см в диаметре и больше) (рис. 10.14, 10.15). Аневризмы, диаметр которых превышает 2,5 см, называют гигантскими. Этиология и патогенез. В основе возникновения аневризм лежит врожденная неполноценность стенки артерии (дефект структуры коллагена и эластина). По мере развития возрастных изменений в стенке аневризмы возникают дистрофические процессы. Она начинает истончаться, и аневризма увеличивается в размере. В наи-
Рис. 10.15. Крупная артериальная аневризма области бифуркации левой средней мозговой артерии до и после клипирования; левосторонняя каротидная ангиограмма в боковой проекции: а - до операции, б - контрольная; стрелкой обозначен клипс на шейке аневризмы большей степени эти процессы выражены в области самой тонкой части - дне аневризмы. Результатом этих изменений может явиться разрыв аневризмы с развитием опасного для жизни больного интракраниального кровоизлияния. Клиническая картина. Основные клинические проявления артериальных аневризм обусловлены их разрывом и развитием так называемого спонтанного субарахноидального кровоизлияния. Частота спонтанных субарахноидальных кровоизлияний составляет от 14 до 20 на 100 тыс. населения в год. Хотя спонтанные субарахноидальные кровоизлияния могут встречаться и при гипертонической болезни, васкулитах различной этиологии и коагулопатиях, в большинстве случаев они обусловлены именно разрывом внутричерепных артериальных аневризм. Гигантские аневризмы до разрыва могут проявляться клиническими признаками опухоли базальных отделов мозга. Постепенно увеличиваясь, гигантские аневризмы вызывают компрессию черепных нервов, диэнцефальных и стволовых отделов мозга. Часто они спонтанно тромбируются. Большинство аневризм располагается в цистернах на основании головного мозга. Поэтому при их разрыве кровь в первую очередь попадает в подпаутинное (субарахноидальное) пространство головного и спинного мозга. Если аневризма внедряется в мозговое вещество, она может стать причиной внутримозгового кровоизлияния (паренхиматозного) (рис. 10.16). Исключительно паренхиматозные кровоизлияния встречаются редко; чаще паренхиматозное кровоизлияние сочетается с субарахноидальным и называется субарахноидально-паренхиматозным. При обширных кровоизлияниях кровь может распространяться в желудочки мозга (паренхиматозно-интравентрикулярное кровоизлияние). Важная особенность кровоизлияний из артериальных аневризм - их рецидивирующий характер. В связи со спазмом сосудов, формированием сгустков в субарахноидальном пространстве и тромбов в полости аневризмы кровоизлияние из нее прекращается, но оно может повториться спустя несколько дней. Наиболее часты повторные кровоизлияния на 2-3-й неделях после разрыва аневризмы. Частым осложнением разрыва артериальных аневризм является стойкое сужение базальных артерий мозга - артериальный спазм, обусловленный влиянием на стенку артерии продуктов распада форменных элементов крови (рис. 10.17). Он развивается спустя несколько дней после разрыва аневризмы и сохраняется в течение
2-3 нед. Следствием спазма мозговых сосудов может быть тяжелое ишемическое поражение - инфаркт мозга. Прогноз при разрыве артериальных аневризм неблагоприятный. От первичного кровоизлияния погибают около 30% больных, еще выше летальность при повторных кровоизлияниях. В общей сложности погибают около 60% больных, а из выживших многие становятся инвалидами. Разрыв артериальной аневризмы происходит чаще у людей зрелого, трудоспособного возраста, как правило, внезапно, без четких предвестников, на фоне эмоционального, физического напряжения или без какой-либо определенной причины. Неожиданно возникают резкая головная боль, рвота, потеря сознания, которая в тяжелых случаях может перейти в длительное коматозное состояние. По восстановлении сознания больные жалуются на резчайшую головную боль, светобоязнь. При исследовании выявляются выраженные симптомы раздражения оболочек мозга - менингеальный синдром или менингизм (в отличие от менингита, обусловленного инфекционным агентом). Нередко определяются признаки очагового поражения мозга. Для разрыва артериальных аневризм характерны симптомы поражения черепных нервов. Чаще всего возникает поражение глазодвигательного нерва. Это - патогномоничный симптом для аневризм задней стенки ВСА в месте отхождения задней соединительной артерии. Аневризмы этой локализации располагаются в непосредственной близости от глазодвигательного нерва. Появление симптомов его поражения в сочетании с локальной болью во фронтоорбитальной области иногда может предшествовать развернутому симптомокомплексу кровоизлияния из аневризмы ВСА. Сравнительно часто наблюдается поражение зрительных
нервов и зрительного перекреста, в основном - при аневризмах ВСА в месте отхождения глазной артерии и аневризмах передней мозговой и передней соединительной артерий. Другие черепные нервы поражаются реже. При массивных кровоизлияниях могут быстро возникнуть нарушения сердечной деятельности и дыхания. В той части ВСА, которая проходит через пещеристый (кавернозный) синус, нередко располагаются гигантские аневризмы. Они проявляются нарастающими по интенсивности болями, чаще - в супраорбитальной области, снижением чувствительности на лице, поражением глазодвигательных нервов (синдром сдавления III, IV, V, VI черепных нервов), проходящих в пещеристом синусе. Гигантские аневризмы могут возникать также в области бифуркации сонной артерии и в вертебробазилярной системе. Диагностика. Разрыв артериальной аневризмы с большой долей вероятности можно заподозрить у больных с внезапно развившимся так называемым спонтанным субарахноидальным кровоизлиянием. Наиболее характерные симптомы спонтанного субарахноидального кровоизлияния - внезапное начало, резкая головная боль, рвота, разной длительности утрата сознания, симптомы раздражения оболочек мозга (ригидность шейных мышц, симптом Кернига и др.). Решающим является обнаружение крови в цереброспинальной жидкости - по данным КТ, МРТ или люмбальной пункции. Окончательный диагноз артериальной аневризмы может быть поставлен лишь с помощью церебральной ангиографии - магнитно-резонансной, компьютерно-томографической или прямой. При предположении о разрыве артериальной аневризмы необходимо обследовать все сосудистые бассейны мозга, поскольку в 20% случаев аневризмы могут быть множественными. Ангиография позволяет также выявить артериальный спазм, его степень и распространенность, оценить состояние коллатерального кровообращения. Динамика артериального спазма обычно оценивается с помощью транскраниальной допплерографии. КТ или МРТ позволяют также выявить гематомы и очаги ишемии мозга, оценить степень его отека и дислокации. Для оценки тяжести состояния больного и выбора оптимальной тактики лечения используется шкала Ханта-Хесса (W. Hunt, T. Hess, 1968) (табл. 10.1). Таблица 10.1. Тяжесть состояния больного по шкале Ханта-Хесса
Наличие выраженного ангиоспазма или тяжелых сопутствующих заболеваний заставляют классифицировать состояние больного как более тяжелое (на 1 степень). Лечение. Целями лечения являются: 1) борьба с последствиями перенесенного субарахноидального кровоизлияния; 2) предупреждение повторного разрыва аневризмы. Консервативное лечение. Всем больным с разрывом артериальной аневризмы назначают постельный режим и осуществляют мониторинг артериального давления и пульса. Систолическое артериальное давление поддерживается на «привычном» для больного уровне, в диапазоне 120-150 мм рт.ст. (снижение давления ниже этого уровня опасно, поскольку уменьшается мозговой кровоток). Необходима коррекция гиповолемии и гипонатриемии, часто развивающихся у таких больных. Обязательны контроль гликемии и ее своевременная коррекция. При показаниях назначают обезболивающие, противорвотные и седативные препараты, из последних лучше применять оказывающий противосудорожное действие фенобарбитал (по 25-50 мг 4 раза в день). Вообще профилактическое назначение противосудорожных препаратов считается неоправданным, хотя в некоторых клиниках больным назначают дифенин на 1-2 нед (аргументируя это риском повторного кровотечения из аневризмы в случае возможного развития судорожного припадка). Глюкокортикоиды (дексаметазон) не влияют на отек мозга при внутричерепных кровоизлияниях, но назначение их обычно уменьшает выраженность головной боли. Для профилактики язвенного поражения желудка и двенадцатиперстной кишки назначают Н2-блокаторы (ранитидин, фамотидин). С целью профилактики сосудистого спазма в остром периоде субарахноидального кровоизлияния может назначаться антагонист ионов кальция нимодипин (в виде внутривенной инфузии или внутрь); при назначении нимодипина необходим особенно тщательный контроль артериального давления; эффективность нимодипина в клинике не доказана. Не следует назначать аминокапроновую кислоту (возрастает риск нарастания тяжести ишемического поражения мозга, обусловленного сопутствующим разрыву аневризмы артериальным спазмом). При выраженной внутричерепной гипертензии необходимо установить ее причину. Если гипертензия обусловлена окклюзией ликворных путей (межжелудочкового отверстия Монро, сильвиева водопровода) сгустком крови, необходима установка дренажа в боковой желудочек (1 или оба); при этом может быть осуществлен и мониторинг внутричерепного давления. Люмбальная пункция с выведением ликвора в этих случаях опасна из-за возможной дислокации мозга в вырезку намета мозжечка или в большое затылочное отверстие. В любом случае внутричерепное давление следует снижать постепенно, при резком его снижении увеличивается риск повторного разрыва аневризмы. Если внутричерепная гипертензия обусловлена преимущественно отеком мозга, назначают осмотические диуретики. В наиболее тяжелых случаях могут возникнуть показания к выполнению обширной декомпрессивной трепанации - как при ишемическом инсульте. Следует, однако, отметить, что терапевтические меры лишь незначительно снижают риск повторного кровотечения из аневризмы. Единственный радикальный метод лечения - операция, цель которой - «выключить» аневризму из кровообращения. Если в результате разрыва аневризмы произошло кровоизлияние в мозг с формированием гематомы, показано также ее хирургическое удаление. Хирургическое лечение. Существуют 2 конкурирующих метода лечения артериальных аневризм: прямое интракраниальное вмешательство с обнажением пораженного сосуда и «выключением» аневризмы из кровообращения и внутрисосудистые (эндовазальные) вмешательства. Показания и время операции. Согласно опыту последних лет наиболее оправданы операции в 1-е сутки после разрыва аневризмы, если позволяет состояние больного. Смысл ранних операций заключается в профилактике повторных кровоизлияний. Кроме того, при подходе к аневризме удается в той или иной степени удалить кровь из базальных субарахноидальных пространств и таким образом уменьшить риск развития стойкого артериального спазма. Операции в позднем периоде приходится выполнять в более сложных условиях (интракраниальное давление в этот период уже, как правило, повышено, мозг отечен, легко раним, что крайне затрудняет подход к аневризме). Если операцию невозможно выполнить в первые дни после разрыва аневризмы, она может быть выполнена спустя 10-14 дней. Решение вопроса о возможности проведения операции определяет состояние больного. При тяжести состояния I-II степени по шкале Ханта-Хесса операция должна быть выполнена возможно скорее после поступления больного в клинику, независимо от срока с момента субарахноидального кровоизлияния. При тяжести состояния III степени решение об операции принимается с учетом большого числа факторов. У больных в более тяжелом состоянии показанием к операции может быть наличие угрожающей жизни внутричерепной гематомы. В остальных случаях вмешательство на аневризме обычно откладывают до улучшения состояния больного. При тяжести состояния больного IV-V степени по шкале Ханта-Хесса хирургическое вмешательство на аневризме нецелесообразно, хотя при необходимости может быть удалена гематома или установлен дренаж в боковой желудочек мозга. Операция выполняется в условиях общей анестезии. Обязательно используются приемы, позволяющие уменьшить объем мозга и облегчить доступ к его глубинным базальным отделам (люмбальная и вентрикулярная пункция, гипервентиляция); защитить мозг от гипоксии (барбитураты) и при необходимости - кратковременно снизить артериальное давление (нитроглицерин, натрия нитропруссид). В наиболее ответственный момент - выделение и «выключение» аневризмы - с целью предупреждения ее разрыва артериальное давление приходится иногда снижать до 50 мм рт.ст. и ниже. В последнее время альтернативой снижению системного артериального давления стало временное (на несколько минут, под контролем ЭЭГ) клиширование несущей аневризму артерии, иногда - в сочетании с аспирацией крови из полости аневризмы через введенный в просвет сосуда катетер. Для улучшения переносимости возникающей при временной окклюзии мозговой артерии ишемии мозга в некоторых случаях применяют гипотермию (снижение температуры тела больного до 32-33 °С). Особенности хирургической техники. Операции при артериальных аневризмах обоснованно относят к одному из наиболее сложных и ответственных нейрохирургических вмешательств. Одно из непременных условий их наименее травматичного выполнения - применение микрохирургической техники. Следующая особенность состоит в необходимости применения доступов, позволяющих подойти к аневризме с минимальной тракцией мозга. Наиболее распространен лобно-височный (птериональный) доступ с резекцией чешуи и гребня малого крыла клиновидной кости. Сложные базальные доступы применяются при аневризмах вертебробазилярной системы. Подход к аневризме должен производиться с максимальной осторожностью, чтобы не вызвать преждевременного ее разрыва. С этой же целью снижают артериальное давление или временно накладывают на приводящие артерии аневризмы съемные клипсы. Для «выключения» аневризм используют специальные миниатюрные зажимы-клипсы, которые стараются наложить на самое основание аневризмы - ее шейку (см. рис. 10.15, 10.18). Используются клипсы различных конструкций и конфигураций; в основном применяются пружинные клипсы, положение которых в случае необходимости может быть легко изменено (рис. 10.19). Иногда для выключения аневризмы приходится использовать несколько клипсов. При аневризмах больших размеров, полость которых часто заполнена плотными тромбами, наложить клипс удается только после вскрытия аневризмы и удаления тромбов. В отдельных случаях приходится «выключать» аневризму вместе с несущей артерией. Это возможно лишь при хорошем коллатеральном кровообращении (из бассейнов других артерий). При невозможности «выключить» аневризму из кровообращения производится укрепление ее стенки. Эффективным может быть окутывание аневризмы кусочком хирургической марли. Через несколько дней формируется мощный соединительнотканный каркас, способный предотвратить повторные кровоизлияния из аневризмы. С этой же целью могут
использоваться быстро твердеющие пластические вещества, которые наносятся на поверхность аневризмы. Удаление гематом. Интракраниальные гематомы, возникшие вследствие разрыва аневризмы, удаляют во время основной операции - клипирования аневризмы. В отдельных случаях, если тяжесть состояния в основном обусловлена гематомой, операция может ограничиться лишь ее удалением. Эндоваскулярные методы окклюзии аневризм становятся все более распространенными. Эти операции делаются под рентгенотелевизионным контролем. Первоначально для внутренней окклюзии аневризм Ф.А. Сербиненко были предложены специальные катетеры со сбрасывающимися баллончиками, которые заполнялись быстро твердеющим полимерным материалом и при дости-
жении определенной величины автоматически отделялись от катетера (рис. 10.20). В настоящее время этот метод используется в основном, когда имеются показания для выключения аневризмы вместе с артерией (производится проксимальная окклюзия приводящей артерии). В последние десятилетия наиболее распространены операции внутрисосудистого тромбирования аневризмы с помощью тонких проволочных спиралей, изготавливаемых в основном из платины, которые через катетер вводятся в полость аневризмы. После отделения от проводника тонкая витая проволока легко сгибается, образуя кольца, что позволяет туго тампонировать полость аневризмы (рис. 10.21). Введенная в аневризму спираль вызывает активный процесс тромбирования, вследствие чего наступает облитерация аневризмы (к сожалению, не всегда полная). Исходы. При хирургическом лечении артериальных аневризм исходы во многом зависят от предоперационного состояния больных. Общая хирургическая летальность составляет менее 15% (по сравнению с 50-60% без хирургического лечения в течение 1-го
месяца после кровоизлияния из аневризмы). При операциях в «холодном» периоде летальность составляет менее 1%. Артериовенозные мальформации АВМ, или артериовенозные аневризмы, - врожденный порок развития сосудов, заключающийся в возникновении прямых коммуникаций между артериями и венами, в зоне которых отсутствуют капилляры, являющиеся неотъемлемым звеном нормально сформированной сосудистой сети. АВМ представляют собой клубки уродливо сформированных сосудов, кровоток по которым резко ускорен. Размеры и расположение АВМ крайне вариабельны. Некоторые АВМ достигают гигантских размеров, занимая большую часть доли или долей полушария (рис. 10.22). АВМ чаще локализуются в поверхностных отделах полушарий, но могут располагаться и в глубинных структурах мозга, мозжечке и стволе. В связи с усиленной циркуляцией крови в АВМ отмечаются значительное увеличение диаметра приводящих сосудов, резкое расширение вен, иногда - с образованием крупных аневризматических полостей. Стенки АВМ истончены, непрочны, вследствие чего может возникать их разрыв с кровотечением в мозг, его желудочки или субарахноидальное пространство. Крупные АВМ могут сдавливать прилежащие участки мозга; кроме того, кровоснабжение мозга
вблизи аневризмы хуже, чем в других областях, поскольку большая часть крови устремляется в АВМ. Клиническая картина. АВМ проявляются повторными интракраниальными кровоизлияниями, эпилептическими припадками и симптомами локального поражения мозга. Кровоизлияния из АВМ чаще бывают в сравнительно молодом возрасте (20-40 лет), нередко сопровождаются формированием внутримозговых гематом. Для АВМ характерны повторные, нередко - многократные кровоизлияния. Как и при разрыве артериальных аневризм, кровоизлияния возникают внезапно, но протекают более благоприятно, с меньшей летальностью, чем при артериальных аневризмах, что в определенной степени объясняет их многократность. В большинстве случаев кровоизлияния сопровождаются появлением симптомов поражения мозга (гемипарезы, нарушения чувствительности, речи и пр.). Фокальные эпилептические припадки как основное проявление заболевания характерны для крупных АВМ. Диагностика. Приведенные выше клинические симптомы заставляют заподозрить АВМ, но для окончательной диагностики необходимы такие объективные методы нейровизуализации, как КТ, МРТ и ангиография. При КТ можно получить изображение самой АВМ в виде образования негомогенной плотности с нечеткими очертаниями, выявить гематомы, сопутствующую гидроцефалию и другие изменения. МРТ более информативна, часто позволяет визуализировать афферентные и эфферентные сосуды АВМ и изменения в окружающих мальформацию отделах мозга. Окончательное представление о структуре и функциональных особенностях АВМ дает ангиография (прямая, магнитно-резонансная или компьютерная), позволяющая четко определить источники кровоснабжения АВМ. Консервативное лечение. Симптоматическое лечение сводится в основном к противосудорожной терапии у больных с эпилептическими припадками. При кровоизлияниях из АВМ консервативное лечение принципиально не отличается от применяемого при артериальных аневризмах. Хирургическое лечение. Радикальный метод лечения - хирургическое вмешательство, которое может заключаться в удалении (экстирпации) АВМ или ее «выключении» из кровотока с помощью эндовазальной операции. При внутрижелудочковых кровоиз- лияниях могут возникнуть показания для дренирования желудочков мозга. Показания к хирургическому лечению АВМ не столь четки и определенны, как при артериальных аневризмах. Часто при крупных, распространенных АВМ, проявляющихся лишь эпилептическими припадками и медленным прогрессированием очаговой симптоматики, целесообразно вообще воздержаться от операции. При АВМ, являющихся источником многократных кровоизлияний, в большинстве случаев операция становится жизненно показанной. Тип операции (иссечение АВМ или эндовазальное вмешательство) зависит от ряда причин, в том числе и от технических возможностей. Иссечение АВМ. Современная микрохирургическая техника позволяет успешно удалять даже большие, глубоко расположенные АВМ и АВМ, локализующиеся в функционально важных областях мозга (речевая, моторная). Удаление АВМ надо начинать с обнаружения и «выключения» приводящих артерий, а в последующем - дренажных вен. Следует отметить, что отдифференцировать вены АВМ от артерий иногда сложно, поскольку по ним оттекает алая артериальная кровь. Отступление от этого правила может привести к трагическим последствиям - отеку мозга, неконтролируемому кровотечению из сосудов АВМ. Оперируя под микроскопом, хирург выделяет клубок сосудов АВМ строго по границе с мозгом, коагулируя (или клипируя) и затем пересекая подходящие к нему артерии. Наличие гематом или кистозных полостей после перенесенных ранее кровоизлияний облегчает обнаружение и удаление АВМ. Иссечение АВМ часто приводит к прекращению эпилептических припадков. Эндовазальное «выключение» АВМ. Наиболее распространено и обосновано тромбирование звена АВМ, в котором имеются непосредственные коммуникации между артериями и венами, с помощью быстротвердеющих пластических масс или микроспиралей, подводимых к АВМ специальными катетерами (рис. 10.23). Чтобы добиться тромбирования большей части АВМ, иногда приходится проводить не одно, а несколько эндовазальных вмешательств. «Выключение» приводящих артерий как метод лечения обосновано в редких случаях. Как правило, эта операция, так же как и применявшаяся раньше перевязка сонной артерии на шее, малоэффективна, поскольку АВМ через некоторое время вновь начинает
с той же интенсивностью заполняться из коллатеральных источников. «Выключение» АВМ может быть достигнуто комбинированным методом: сначала производится эндовазальная операция для уменьшения кровотока в АВМ, затем частично тромбированный клубок сосудов АВМ иссекается. Радиохирургическое лечение. Небольшие, в первую очередь - глубинные АВМ могут быть облитерированы с помощью направленного строго сфокусированного облучения пучком фотонов или тяжелых частиц - протонов, ядер гелия и др. С этой целью применяется специальная радиохирургическая аппаратура - гамманож, линейный ускоритель, циклотрон (см. раздел «Радиохирургия и радиотерапия», глава 4). Облучение вызывает пролиферацию интимы и приводит к запустеванию сосудов АВМ. Надо, однако, иметь в виду, что вызвать облитерацию удается только при сравнительно небольших АВМ, при этом облитерация наступает в срок от нескольких месяцев до 1,5-2 лет после облучения. В течение этого периода сохраняется опасность повторных кровоизлияний из АВМ. Артериосинусные соустья Близким к АВМ видом сосудистой патологии являются так называемые артериосинусные соустья - прямые сообщения между артериями и крупными венозными коллекторами (обычно - синусами ТМО). К наиболее частым вариантам артериосинусных соустий относится каротидно-кавернозное соустье - рис. 10.24. Соустье между сонной артерией и кавернозным синусом, через который она проходит, часто является результатом ЧМТ. Могут быть и так называемые спонтанные каротидно-кавернозные соустья, возникающие в результате разрыва аневризмы интракавернозной части ВСА.
Клиническая картина. Заболевание проявляется выпячиванием глазного яблока (экзофтальмом), хемозом, ограничением подвижности глаза, возможно снижение зрения. При осмотре можно заметить пульсацию глазного яблока, синхронную с сокращениями сердца. При аускультации в области глазного яблока определяется пульсирующий шум. В ряде случаев аналогичные симптомы (но менее выраженные) могут наблюдаться и с противоположной стороны, если имеется хорошая анатомическая связь между двумя кавернозными синусами. Причина всех этих симптомов - переполнение вен глазницы кровью, которая через дефект в стенке ВСА устремляется в кавернозный синус и далее в глазные вены, которые могут увеличиваться до гигантских размеров. Лечение - только хирургическое. При этом производится эндовазальная окклюзия (см. рис. 10.24) - прекращение сообщения между ВСА и кавернозным синусом с помощью сбрасываемых спиралей или баллонов. В большинстве случаев это приводит к быстрой нормализации кровообращения в области глазницы, прекращению шума, исчезновению экзофтальма. Дата добавления: 2015-12-16 | Просмотры: 2923 | Нарушение авторских прав |
 Рис. 10.11. Виды артериальных аневризм: а - мешотчатая; б - фузиформная
Рис. 10.11. Виды артериальных аневризм: а - мешотчатая; б - фузиформная Рис. 10.12. Типичные места расположения артериальных аневризм
Рис. 10.12. Типичные места расположения артериальных аневризм Рис. 10.13. «Зеркальные» аневризмы области бифуркации обеих ВСА: а -МРТ, Т2-взвешенное изображение; б - МР-ангиография
Рис. 10.13. «Зеркальные» аневризмы области бифуркации обеих ВСА: а -МРТ, Т2-взвешенное изображение; б - МР-ангиография
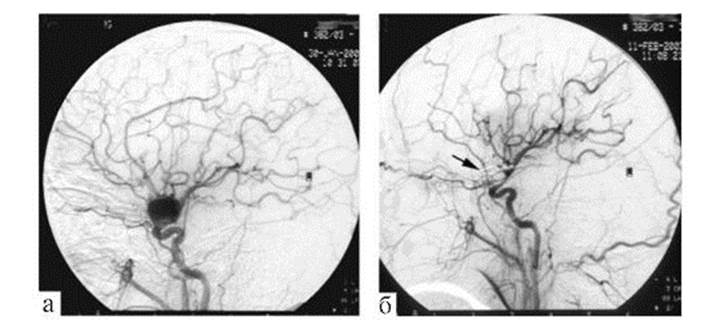 Рис. 10.14. Гигантская фузиформная аневризма супраклиноидного сегмента левой ВСА: левосторонняя каротидная ангиография в боковой проекции
Рис. 10.14. Гигантская фузиформная аневризма супраклиноидного сегмента левой ВСА: левосторонняя каротидная ангиография в боковой проекции Рис. 10.16. Массивное субарахноидальное кровоизлияние в сочетании с небольшой внутримозговой гематомой левой лобной доли головного мозга: КТ без контрастного усиления
Рис. 10.16. Массивное субарахноидальное кровоизлияние в сочетании с небольшой внутримозговой гематомой левой лобной доли головного мозга: КТ без контрастного усиления Рис. 10.17. Ангиоспазм у больного с артериальной аневризмой передней мозговой - передней соединительной артерий справа: 6-е сутки после субарахноидального кровоизлияния; крупная стрелка - артериальная аневризма; мелкие стрелки - спазмированный участок правой передней мозговой артерии; правосторонняя каротидная ангиография в прямой проекции
Рис. 10.17. Ангиоспазм у больного с артериальной аневризмой передней мозговой - передней соединительной артерий справа: 6-е сутки после субарахноидального кровоизлияния; крупная стрелка - артериальная аневризма; мелкие стрелки - спазмированный участок правой передней мозговой артерии; правосторонняя каротидная ангиография в прямой проекции Рис. 10.18. Аневризма бифуркации основной артерии до и после клипирования; левосторонняя вертебральная ангиография в прямой проекции: а - контрольная левосторонняя вертебральная ангиография в прямой проекции; б - стрелкой обозначен клипс на шейке аневризмы
Рис. 10.18. Аневризма бифуркации основной артерии до и после клипирования; левосторонняя вертебральная ангиография в прямой проекции: а - контрольная левосторонняя вертебральная ангиография в прямой проекции; б - стрелкой обозначен клипс на шейке аневризмы Рис. 10.19. Хирургический инструмент, применяемый для клипирования аневризм: а - пистолетный клипсодержатель; б - клипсы для временного клипирования несущих сосудов; в - постоянные «тоннельные» клипсы; г - постоянные клипсы различной конфигурации; д - постоянные микроклипсы; е - пинцетный клипсодержатель
Рис. 10.19. Хирургический инструмент, применяемый для клипирования аневризм: а - пистолетный клипсодержатель; б - клипсы для временного клипирования несущих сосудов; в - постоянные «тоннельные» клипсы; г - постоянные клипсы различной конфигурации; д - постоянные микроклипсы; е - пинцетный клипсодержатель Рис. 10.20. Баллон-катетеры, предложенные Ф.А. Сербиненко
Рис. 10.20. Баллон-катетеры, предложенные Ф.А. Сербиненко Рис. 10.21. Аневризма бифуркации основной артерии до и после выключения микроспиралями: а - левосторонняя вертебральная ангиография в прямой проекции; б - контрольная левосторонняя вертебральная ангиограмма в прямой проекции; стрелкой обозначены микроспирали в полости аневризмы
Рис. 10.21. Аневризма бифуркации основной артерии до и после выключения микроспиралями: а - левосторонняя вертебральная ангиография в прямой проекции; б - контрольная левосторонняя вертебральная ангиограмма в прямой проекции; стрелкой обозначены микроспирали в полости аневризмы Рис. 10.22. Распространенная АВМ правого полушария головного мозга: правосторонняя каротидная ангиография в прямой (а) и боковой (б) проекциях
Рис. 10.22. Распространенная АВМ правого полушария головного мозга: правосторонняя каротидная ангиография в прямой (а) и боковой (б) проекциях Рис. 10.23. Артериовенозная мальформация глубинных отделов правого полушария мозга; каротидная ангиография: а - до внутрисосудистой окклюзии клеевой композицией; б - после нее
Рис. 10.23. Артериовенозная мальформация глубинных отделов правого полушария мозга; каротидная ангиография: а - до внутрисосудистой окклюзии клеевой композицией; б - после нее Рис. 10.24. Каротидно-кавернозное соустье (указано стрелками): а - до; б - после разобщения сбрасываемым баллоном
Рис. 10.24. Каротидно-кавернозное соустье (указано стрелками): а - до; б - после разобщения сбрасываемым баллоном