 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Хирургические вмешательства по поводу патологических внутричерепных объемных образований травматического генезаСам факт внутричерепного объемного образования травматического генеза не является показанием к операции, ибо на фоне адекватного консервативного лечения многие такие образования подвергаются обратному развитию. В каждом случае необходимо оценить, какую роль объемное образование играет в патогенезе внутричерепной гипертензии и, соответственно, какую пользу принесет его удаление. Сегодня, при возможности мониторинга внутричерепного и перфузионного давления и круглосуточного КТ-контроля, чаще выбирают консервативную тактику. Показания к операции возникают лишь в случаях, когда травматический очаг вызывает значительное повышение внутричерепного давления и/или значительную дислокацию мозга. Наиболее опасны в плане развития дислокации мозга эпидуральные гематомы. Поэтому при эпидуральной гематоме операция показана во всех случаях неврологической симптоматики и/или смещения срединных структур мозга с деформацией охватывающей цистерны. Техника вмешательства, которую должен уметь выполнить каждый врач, описана в разделе, посвященном наложению поисковых фрезевых отверстий. Также практически однозначным является принятие решения об операции при вдавленном (более чем на толщину кости в данном месте) переломе черепа, ибо в отличие от внутричерепной гематомы вдавленный перелом обратному развитию не подвержен. Абсолютное показание к операции при переломе - проникающий характер травмы с появлением раневой ликвореи. В этих случаях производят разрез кожи (при закрытой травме - полукружный, окаймляющий область перелома, при открытой - обычно с использованием имеющихся повреждений кожи; одновременно проводят экономное иссечение краев повреждений) и обнажают область перелома. Затем все крупные костные фрагменты осторожно отсепаровывают от подлежащей ТМО. Если фрагмент сохраняет связь с надкостницей, питающую «ножку» из надкостницы сохраняют, но это не имеет принципиального значения; лишенные связи с надкостницей костные фрагменты также используют для закрытия костного дефекта. После обнажения ТМО ее тщательно осматривают, при обнаружении дефектов их ушивают атравматически рассасывающимися нитями, в область дефектов ТМО вшивают свободные лоскуты надкостницы. Для дополнительной герметизации шва можно использовать фибрин-тромбиновые клеевые композиции, но при открытой травме количество оставляемых в ране материалов лучше минимизировать. Костные фрагменты после восстановления целостности ТМО фиксируют друг с другом (проволочными швами, титановыми или рассасывающимися мини-пластинами) и к краям костного дефекта. Рану закрывают, под кожей на сутки обычно оставляют активный дренаж. Особую осторожность соблюдают при вдавленных переломах в проекции венозных синусов ТМО - верхнего сагиттального, поперечных и стока синусов. Если костный отломок внедряется в просвет венозного синуса, при его удалении существует опасность расширить дефект острыми краями кости, получить профузное венозное кровотечение или, при возвышенном положении головы больного, венозную воздушную эмболию. Поэтому при отсутствии достаточного опыта внедряющийся в просвет венозного синуса отломок лучше оставить неудаленным: при необходимости удалить его можно будет позже, в специализированном лечебном учреждении. В случае возникновения кровотечения из венозного синуса следует закрыть дефект его стенки наложением атравматического шва, фибрин-тромбиновой клеевой композицией, гемостатической губкой, фрагментом мышцы, надкостницы, жировой клетчатки и т.д. Во избежание венозной воздушной эмболии шов следует накладывать при постоянном орошении области дефекта синуса физиологическим раствором. Перевязка верхнего сагиттального синуса или значительное сужение его просвета возможны только в передней трети, кпереди от коронарного шва. В остальных случаях необходимо принимать все меры для сохранения кровотока по венозному синусу. При острой субдуральной гематоме всегда имеется сопутствующий ушиб мозга. Излившаяся кровь вызывает повышение внутричерепного давления, и кровотечение останавливается (травматический отек мозга в это время развиться еще не успевает). Объем излившейся крови в большой степени определяется объемом резервных внутричерепных пространств. С возрастом, а также при наличии заболеваний, вызывающих атрофию мозга, объем субдуральной гематомы может превышать 100 мл. Показания к операции возникают при гематомах объемом более 50 мл или при гематомах меньшего размера, сочетающихся с тяжелыми ушибами мозга. Если гематома жидкая, достаточно ее дренирования через фрезевое отверстие, накладываемое над центром гематомы (чаще в области наложения 3-го поискового отверстия - см. рис. 11.17). Если же гематома плотная или сочетается с массивным ушибом - размозжением мозга, производят обширную декомпрессивную трепанацию черепа. Техника декомпрессивной трепанации черепа. Производят гемикраниотомический разрез кожи, отсепаровывают надкостницу, затем выполняют обширную костно-пластическую трепанацию, широко рассекают ТМО, удаляют гематому и мозговой детрит из области ушиба. Для минимизации травматизации мозга используют струю физиологического раствора, которая отмывает детрит и рыхлые сгустки крови, но не травмирует мозг. Затем в разрез ТМО герметично вшивают свободный лоскут надкостницы. Костный лоскут удаляют и консервируют, кожу зашивают. Такая хирургическая тактика обеспечивает лучший контроль внутричерепной гипертензии. Когда острый период минует, костный лоскут устанавливают на место, фиксируя швами или пластинами к краям костного дефекта. Операция, выполненная в первые 4 ч после ЧМТ, значительно улучшает прогноз, хотя и в этом случае летальность превышает 30%. При подострых и хронических субдуральных гематомах показания к операции обычно также возникают при объеме образования более 50 мл. Поскольку гематомы обычно содержат жидкую кровь, достаточно дренирования такой гематомы через фрезевое отверстие. Как уже говорилось, патогенез хронической субдуральной гематомы обусловлен накоплением продуктов деградации фибрина и нарушением гемостаза в полости гематомы. Для успешного лечения необходимо обеспечить удаление продуктов деградации фибрина из полости гематомы. В этих целях производят операцию закрытого наружного дренирования гематомы (рис. 11.18). Операцию чаще выполняют под общей анестезией, хотя возможно применение лишь местного обезболивания. Разрез кожи и наложение фрезевого отверстия осуществляют в проекции гематомы, но не обязательно над ее центром. Обычно стараются наложить фрезевое отверстие диаметром 2,5-3 см в височной области, под височной мышцей (поскольку после удаления дренажа остатки содержимого гематомы будут вытекать через дефект и всасываться мышечной тканью). ТМО вместе с подлежащей капсулой гематомы рассекается крестообразно, края ее коагулируют. При этом из полости гематомы выделяется под давлением лизированная кровь.
В полость гематомы устанавливают дренаж диаметром 4-5 мм, который проводят под кожей и выводят через контрапертуру. Рану зашивают, дренаж соединяют с герметичным резервуаром, который располагают на 50-70 см ниже головы больного. На период дренирования (обычно 3 сут) больного укладывают горизонтально в постель без подушки (или с одной небольшой подушкой) и проводят умеренную гипергидратацию. Дренаж удаляют, не дожидаясь полного регресса гематомы до данным КТ; достаточным считается достижение положительной динамики в неврологическом статусе. Полный регресс гематомы и рассасывание ее капсулы происходят обычно к 4-6 мес после операции. При двусторонних хронических субдуральных гематомах (рис. 11.19) закрытое наружное дренирование проводят одновременно с 2 сторон. При хронических субдуральных гигромах, формирующихся из-за травматического разрыва арахноидальной оболочки и нагнетания спинно-мозговой жидкости в дефект по клапанному механизму, также применяют закрытое наружное дренирование на 1-2 сут.
При неэффективности закрытого наружного дренирования хроническую субдуральную гигрому дренируют в брюшную полость, для чего имплантируют клапанную шунтирующую систему, используемую для лечения гидроцефалии (см. главу 6 «Гидроцефалия»). При травматических внутримозговых гематомах полушарной локализации показания к операции возникают при объеме гематомы свыше 30 мл и снижении уровня сознания до 8 баллов и менее по ШКГ. У больных в терминальной коме (3 балла по ШКГ) операция не улучшает прогноз, поэтому обычно не производится. Основной вид операции при травматических внутримозговых гематомах - обширная декомпрессивная трепанация черепа (техника описана выше). Поверхностно расположенные гематомы удаляют. При глубинных гематомах доступ к ним ведет к дополнительной травматизации мозга в условиях уже имеющегося отека последнего, поэтому такие гематомы обычно не удаляют. Иногда при глубинно расположенных травматических гематомах применяют метод стереотаксической аспирации - установку в полость гематомы специальной канюли с винтом Архимеда, через которую эвакуируют сгустки и жидкую кровь; иногда в полость гематомы стереотаксически устанавливают дренаж и вводят фибринолитики. Эффективность последних двух методик не доказана. Тактика лечения абсцессов мозга и других гнойно-воспалительных процессов при ЧМТ изложена в отдельной главе. Дата добавления: 2015-12-16 | Просмотры: 958 | Нарушение авторских прав |
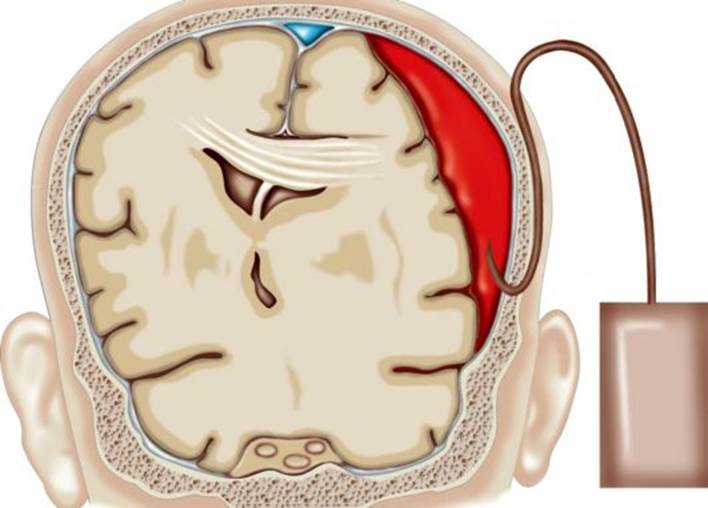 Рис. 11.18. Дренирование хронической субдуральной гематомы (схема)
Рис. 11.18. Дренирование хронической субдуральной гематомы (схема)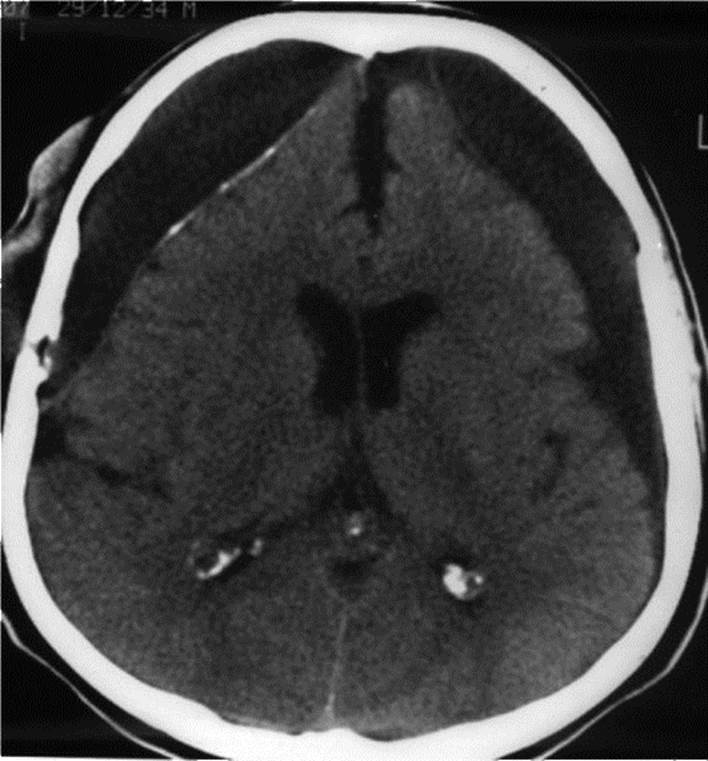 Рис. 11.19. Двусторонние хронические субдуральные гематомы, справа выявляется обызвествление капсулы: КТ
Рис. 11.19. Двусторонние хронические субдуральные гематомы, справа выявляется обызвествление капсулы: КТ