 |
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Классификация черепно-мозговых травмПо состоянию мягких тканей выделяют закрытые ЧМТ (повреждения отсутствуют или незначительные, не затрагивают апоневроз) и открытые (поврежден апоневроз и, возможно, более глубоко расположенные ткани). По состоянию ТМО ЧМТ подразделяют на непроникающие (целостность ТМО не нарушена) и проникающие (оболочка повреждена). Это деление имеет принципиальное значение, поскольку при повреждении ТМО резко возрастает риск инфекционных осложнений. По наличию повреждений других органов и тканей выделяют ЧМТ изолированные и сочетанные (с повреждением других органов и тканей). При воздействии нескольких повреждающих факторов говорят о комбинированной ЧМТ. В зависимости от вида травмирующего агента ЧМТ подразделяют на бытовые, производственные, дорожно-транспортные, а также на огнестрельные и минно-взрывные. По характеру воздействия травмирующего агента выделяют диффузные и очаговые повреждения головного мозга, а они, в свою очередь, имеют следующие клинические формы. • Диффузные повреждения: о сотрясение головного мозга; о диффузное аксональное повреждение. • Очаговые повреждения: о ушиб мозга; о сдавление мозга; о огнестрельное (минно-взрывное) ранение мозга. По сроку возникновения внутричерепные повреждения подразделяют на: • острые (развиваются в первые 24 ч); • подострые (развиваются на 2-14-е сут); • хронические (развиваются после 2 нед с момента травмы). По тяжести состояния больного и потенциальным последствиям и осложнениям выделяют ЧМТ: • легкую; • среднетяжелую; • тяжелую. По морфологическому субстрату выделяют следующие повреждения. • Переломы костей: о свода черепа - линейные, вдавленные; о основания черепа. • Ушибы мозга: о легкие; о среднетяжелые; о тяжелые (часто сочетаются с размозжением мозга, т.е. потерей его структуры). • Внутричерепные кровоизлияния: о субарахноидальные; о внутрижелудочковые; о эпидуральные гематомы; о субдуральные гематомы; о внутримозговые гематомы. Существует еще ряд классификаций ЧМТ, описывающих ее фазу, осложнения, последствия и т.д. Основой для принятия решения на всех этапах эвакуации и оказания медицинской помощи является оценка тяжести состояния пострадавшего по ШКГ (см. главу 2 «Методы: исследования в нейрохирургии»). Клинико-морфологически выделяют следующие виды ЧМТ. Повреждения мягких тканей головы относятся к открытой ЧМТ только в случае повреждения апоневроза и требуют первичной хирургической обработки раны. Следует предостеречь от неоправданно широкого иссечения ее краев. При повреждениях, не позволяющих сопоставить края кожи без натяжения, применяют ротированный лоскут или дополнительные разрезы кожи (рис. 11.4). В более сложных ситуациях требуется помощь пластического хирурга. Переломы черепа возможны при любой форме ЧМТ, но как изолированный (без повреждения мозга) вид травмы встречаются только у детей первых лет жизни. У лиц более старшего возраста обычно сопровождаются ушибом или более тяжелым повреждением мозга. Линейные и звездчатые переломы, если не сопровождаются сдавлением мозга, специального лечения не требуют, поскольку кости черепа неподвижны, иммобилизация не нужна. Консолидация перелома наступает в срок 1-3 мес. Показания к операции возни-
кают в случаях повреждения мягких тканей (выполняется первичная хирургическая обработка, костные фрагменты не удаляются), при проникающих повреждениях (обязательно восстанавливается герметичность ТМО, что может потребовать удаления части кост- ных отломков и даже резекции краев перелома) и повреждениях венозных синусов, чаще - верхнего сагиттального (кровотечение из поврежденной верхней стенки синуса останавливают наложением атравматического шва, гемостатической губкой, фибринтромбиновыми композициями и т.д.). Вдавленный перелом, вызывающий сдавление мозга (т.е. при смещении костных отломков в полость черепа более чем на толщину кости), требует хирургического вмешательства (см. рис. 11.2). При этом костные фрагменты обычно отсепаровывают от ТМО, временно удаляют и после восстановления целостности ТМО укладывают на место и фиксируют (специальными пластинами, швами и т.д.) Перелом основания черепа - частое слагаемое тяжелой ЧМТ. Несмотря на массивность костных структур основания, они не отличаются прочностью, поскольку крайне неоднородны: мощные костные образования - пирамида височной кости, гребень крыльев клиновидной кости - чередуются с участками, где кость резко истончается или в толще ее имеются отверстия и щели, через которые проходят сосуды и черепные нервы (верхняя и нижняя глазничные щели, овальное, круглое отверстия, каналы и полости в пирамиде височной кости и пр.). При различных видах травмы (падение на затылок, падение с высоты на ноги и др.) механические воздействия передаются на кости основания, вызывая их растрескивание во многих участках. Трещины могут проходить через крышу орбиты, канал зрительного нерва, придаточные пазухи носа, пирамиду височной кости, большое затылочное отверстие (рис. 11.5-11.7). При этом по ходу трещины могут возникать дефекты в ТМО и слизистой оболочке придаточных пазух, т.е. нарушается целостность структур, отделяющих мозг от внешней среды. Заподозрить перелом основания черепа позволяют периорбитальные кровоизлияния («симптом очков» или «глаза енота»), появляющиеся обычно в течение нескольких часов после травмы, истечение спинно-мозговой жидкости из носа или наружного слухового прохода (носовая и ушная ликворея), кровотечение из наружного слухового прохода, поражение черепных нервов, чаще зрительного, лицевого и слухового. Лечение перелома основания черепа преимущественно консервативное, хирургические вмешательства могут выполняться по поводу ликвореи, изредка возникают показания к декомпрессии черепных нервов.
Сотрясение головного мозга - самый частый (80%) вид ЧМТ. Характеризуется временным нарушением функции нейронов, в первую очередь ретикулярной формации ствола головного мозга, обусловленным ликвородинамическим ударом и ротационным механизмом. Могут наблюдаться петехиальные кровоизлияния в окружности сильвиева водопровода. Специального лечения, кроме симптоматического, не требует. Следует отметить, что повторные сотрясения мозга могут протекать тяжелее, вероятно, из-за развития аутоиммунных реакций. Ушиб головного мозга легкой степени характеризуется разрывом небольших пиальных сосудов, точечными кровоизлияниями и локальным отеком мозга (рис. 11.8, а - в правом полушарии). Небольшое количество крови обычно попадает в субарахноидальное пространство (субарахноидальное кровоизлияние). Часто сочетается с переломом костей черепа. Хирургического лечения сам по себе не требует. Ушиб головного мозга средней степени характеризуется наличием небольшого очага размягчения мозга, окруженного зоной геморрагического пропитывания и отека при сохранности анатомического строения мозга (извилин) (см. рис. 11.8, б - в левом полушарии; рис. 11.9, а - в лобной доле). Обычно сопровождается массивным субарахноидальным кровоизлиянием. Показания к операции возникают только при наличии сопутствующих повреждений (вдавленного перелома, гематомы и т.д.). Ушиб головного мозга тяжелой степени характеризуется травматическим разрушением ткани мозга с формированием мозгового детрита, множественными кровоизлияниями и потерей рисунка извилин мозга (см. рис. 11.9, б - в височной доле). При тяжелой ЧМТ очаги ушиба могут быть множественными. Показания к
операции возникают при появлении клинических и КТ-признаков дислокации ствола мозга. Обычно выполняют декомпрессивную трепанацию, удаляют мозговой детрит и сгустки крови, после чего производят пластику ТМО и зашивают рану. Эпидуральная гематома - тяжелый, а при несвоевременных диагностике и лечении - часто фатальный вид ЧМТ (рис. 11.10). Возникает чаще всего при переломе височной кости и повреждении проходящей в костном канале средней оболочечной артерии, в результате чего формирующийся сгусток крови постепенно
отслаивает ТМО от внутренней костной пластинки и оказывает давление на височную долю. Характеризуется «светлым промежутком» - восстановлением сознания после его утраты в момент травмы и удовлетворительным самочувствием в течение обычно нескольких часов, после чего возникают быстропрогрессирующие симптомы сдавления мозга. Динамическое наблюдение возможно только при небольших плоскостных гематомах, не вызывающих повышения внутричерепного давления и неврологических симптомов, в остальных случаях показана экстренная операция - удаление эпидуральной гематомы. Острая субдуральная гематома - еще более тяжелый вид ЧМТ, поскольку всегда сочетается с ушибом мозга. Представляет собой локальное скопление в пространстве между паутинной оболочкой и ТМО крови, излившейся из поврежденных в зоне ушиба мозга сосудов (рис. 11.11). Субдуральные гематомы нередко бывают двусторонними. «Светлый промежуток» обычно не столь выражен и при ушибах мозга тяжелой степени часто отсутствует. Характерно преобладание общемозговой гипертензионной симптоматики над очаговой. Динамическое наблюдение возможно при небольших, менее 50 мл, субдуральных гематомах. В остальных случаях показано хирургическое вмешательство. Подострая субдуральная гематома возникает после суток с момента ЧМТ (рис. 11.12). Патогенез ее обусловлен некрозом стенок сосудов в зоне ушиба. Тактика такая же, как и при острых субдуральных гематомах. Хроническая субдуральная гематома - особый вид ЧМТ, характерный для пожилого и старческого возраста, а также лиц с атрофией головного мозга (рис. 11.13). Развивается после ЧМТ, часто минимальной, из-за разрыва кортикальной вены вблизи ее впадения в венозный синус ТМО. Размеры такой гематомы обычно небольшие, но к 2 нед после ее образования по периферии ге-
матомы формируется соединительнотканная капсула с тонкостенными сосудами, а в полости гематомы накапливаются продукты деградации фибрина, оказывающие выраженное антикоагулянтное действие. В результате в полость хронической субдуральной гематомы происходят повторные кровоизлияния из сосудов капсулы,
приводящие к постепенному увеличению размеров гематомы и появлению признаков сдавления мозга. Патогенетическим методом лечения является закрытое наружное дренирование хронической субдуральной гематомы, осуществляемое в основном из одного небольшого фрезевого отверстия. В полость гематомы обычно на 3 сут устанавливается катетер, через который содержимое гематомы с продуктами деградации фибрина оттекает в специальный резервуар. Это приводит к восстановлению гемостаза в полости капсулы и прекращению повторных кровоизлияний. Капсула не иссекается, она подвергается практически полному обратному развитию в течение нескольких месяцев. Внутримозговая гематома - тяжелый вид ЧМТ (рис. 11.14). Может возникать: вследствие повреждения сосудов мозга в зоне воздействия травмирующего агента и в области противоудара; при разрыве глубинных артерий за счет ротационного механизма; при непосредственном действии ранящего агента и ранении костными
отломками. Иногда внутримозговые гематомы возникают отсроченно вследствие некроза стенки сосуда в очаге ушиба мозга. Возможен «светлый промежуток», в период которого в отличие от такого при эпи- и субдуральных гематомах обычно выявляется очаговая неврологическая симптоматика. Предпочтительна консервативная тактика. Показания к операции возникают при полушарных гематомах объемом свыше 30 мл, вызывающих снижение уровня сознания до 8 баллов и менее по ШКГ. Разновидностью внутримозговых гематом являются внутрижелудочковые, когда кровь изливается преимущественно в желудочковую систему головного мозга. В этих ситуациях обычно производят наружное дренирование одного или обоих боковых желудочков. Диффузное аксональное повреждение характеризуется множественными разрывами аксонов в стволе мозга, мозолистом теле и белом веществе полушарий мозга; в этих зонах могут наблюдаться также мелкие кровоизлияния. Лечение консервативное. Огнестрельные и минно-взрывные ранения составляют особую группу ЧМТ. Их особенность - высокая энергия травмирующего агента и формирование зоны повреждения вокруг раневого канала (рис. 11.15). Многие из таких ЧМТ - проникающие. Обязательно производится первичная хирургическая обработка области входного и (при наличии) - выходного отверстия с восстановлением целостности ТМО. При значительном внутричерепном повреждении, вызывающем выраженный масс-эффект, массивных очагах кровоизлияний и размозжения мозга, удаляют внутричерепные гематомы, мозговой детрит и находящиеся на поверхности инородные тела и костные фрагменты. Удаление инородных тел, находящихся на расстоянии от входного отверстия, не производится. Показанием к операции является также повреждение основания черепа с ликвореей.
Дата добавления: 2015-12-16 | Просмотры: 3023 | Нарушение авторских прав |
 Рис. 11.4. Закрытие раны скальпа с использованием ротированных лоскутов
Рис. 11.4. Закрытие раны скальпа с использованием ротированных лоскутов Рис. 11.5. Возможная локализация переломов основания черепа (схема)
Рис. 11.5. Возможная локализация переломов основания черепа (схема) Рис. 11.6. Перелом лобной кости и стенок верхнечелюстной пазухи слева (КТ)
Рис. 11.6. Перелом лобной кости и стенок верхнечелюстной пазухи слева (КТ)
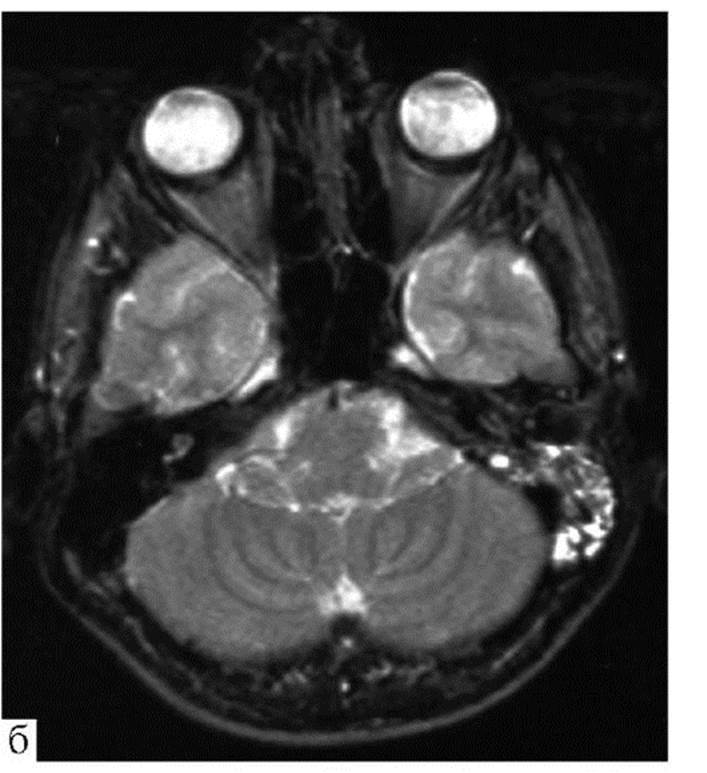 Рис. 11.7. Перелом пирамиды левой височной кости: а - помимо перелома отмечается снижение пневматизации ячеек сосцевидного отростка (КТ); б - МРТ; Т2-взвешенное изображение, кровь и ликвор в ячейках левого сосцевидного отростка
Рис. 11.7. Перелом пирамиды левой височной кости: а - помимо перелома отмечается снижение пневматизации ячеек сосцевидного отростка (КТ); б - МРТ; Т2-взвешенное изображение, кровь и ликвор в ячейках левого сосцевидного отростка Рис. 11.8. Ушиб головного мозга, лобных долей: а - справа - легкой степени; б - слева - средней степени; МРТ, FLAIR
Рис. 11.8. Ушиб головного мозга, лобных долей: а - справа - легкой степени; б - слева - средней степени; МРТ, FLAIR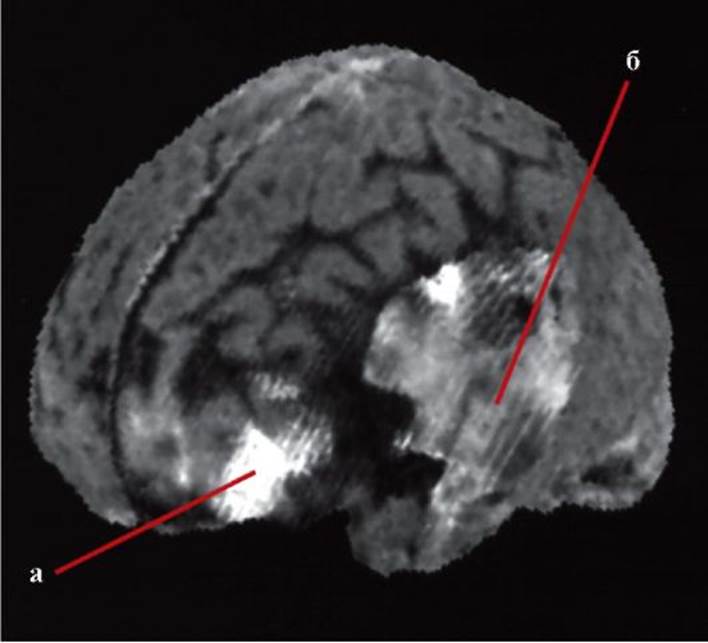 Рис. 11.9. Ушиб головного мозга: а - полюса левой лобной доли средней степени (рисунок борозд сохранен); б - левой височной доли тяжелой степени (рисунок борозд нарушен): КТ, трехмерная реконструкция
Рис. 11.9. Ушиб головного мозга: а - полюса левой лобной доли средней степени (рисунок борозд сохранен); б - левой височной доли тяжелой степени (рисунок борозд нарушен): КТ, трехмерная реконструкция Рис. 11.10. Острая эпидуральная гематома в правой лобновисочной области: КТ
Рис. 11.10. Острая эпидуральная гематома в правой лобновисочной области: КТ Рис. 11.11. Острая субдуральная гематома левой лобно-теменной области: КТ
Рис. 11.11. Острая субдуральная гематома левой лобно-теменной области: КТ
 Рис. 11.12. Подострая субдуральная гематома правой лобно-теменновисочной области. МРТ: а - Т1; б - Т2-взвешенные изображения; высокий сигнал от гематомы в обоих режимах МРТ обусловлен метгемоглобином
Рис. 11.12. Подострая субдуральная гематома правой лобно-теменновисочной области. МРТ: а - Т1; б - Т2-взвешенные изображения; высокий сигнал от гематомы в обоих режимах МРТ обусловлен метгемоглобином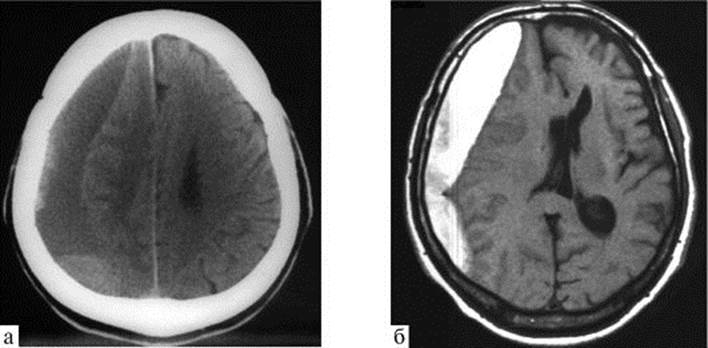 Рис. 11.13. Хроническая субдуральная гематома правой лобно-теменновисочной области: а - КТ; б - МРТ, Т1-взвешенное изображение
Рис. 11.13. Хроническая субдуральная гематома правой лобно-теменновисочной области: а - КТ; б - МРТ, Т1-взвешенное изображение Рис. 11.14. Острая внутримозговая гематома правой височной доли: КТ
Рис. 11.14. Острая внутримозговая гематома правой височной доли: КТ Рис. 11.15. Огнестрельное сквозное черепно-мозговое ранение: КТ выявляет кровоизлияния и костные фрагменты по ходу раневого канала (раненая выжила)
Рис. 11.15. Огнестрельное сквозное черепно-мозговое ранение: КТ выявляет кровоизлияния и костные фрагменты по ходу раневого канала (раненая выжила)