|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
В поликлинику явилась больная с послеродовым правосторонним маститом в стадии серозного воспаления. Какое лечение нецелесообразно?1) массаж груди 2) сцеживание молока 3) смазывание сосков дезинфицирующими растворами 4) возвышенное положение груди 5) УФ-терапия 44. Нельзя отнести к первично-хроническому остеомиелиту: 1) абсцесс Броди 2) остеомиелит Гарре 3) остеомиелит Олье 4) посттравматический остеомиелит 45. Эризипелоид от панариция отличается: 1) отсутствием отека 2) отсутствием локальной болезненности и зудом 3) лимфангитом 4) гиперемией пальца Какое типичное осложнение можно наблюдать при фурункуле верхней губы? 1) тромбоз кавернозного синуса 2) тромбоз сонной артерии 3) периостит верхней челюсти 4) рожистое воспаление лица 5) некроз кожи 47. При надапоневротической флегмоне ладони не наблюдается: 1) отек 2) гиперемия 3) флюктуация 4) нарушение функции 5) гипертермия 48. При постановке диагноза «карбункул» с локализацией на конечности амбулаторный хирург должен: 1) оперировать больного 2) назначить антибиотики 3) назначить физиотерапевтическое лечение 4) наблюдать процесс в динамике Воспаление каких сухожильных влагалищ сгибателей пальцев может осложниться флегмоной предплечья? 1) I и V 2) I и III 3) III и IV 4) II и IV 50. Инфильтрат от абсцесса мягких тканей отличается: 1) болью 2) гиперемией 3) отсутствием флюктуации 4) гипертермией 51. Гидраденит чаще всего локализуется в области: 1) подмышечной впадины 2) паха 3) локтевой ямки 4) подколенной области 5) не имеет значения 52. Возбудителем рожистого воспаления является: 1) стафилококк 2) стрептококк 3) палочка свиной рожи 4) клебсиелла 53. Оперативное лечение абсцедирующего фурункула предусматривает: 1) линейный разрез 2) дугообразный разрез 3) иссечение гнойника 4) крестообразный разрез 5) все равно 54. К амбулаторному хирургу обратился пациент с жалобами на резкую боль во втором пальце правой кисти, повышение температуры тела до 37,9ºС. При осмотре палец резко увеличен в объеме, неправильной формы, кожа цианотична, движения в суставах пальца отсутствуют. Давность заболевания – 5 суток. Наиболее вероятный диагноз: 1) костный панариций 2) тендовагинит 3) пандактилит 4) подкожный панариций 55. К амбулаторному хирургу обратился больной с температурой 38°С, жалобами на озноб, выраженные головные боли. При осмотре в области затылка определяется плотный болезненный синюшно-багровый инфильтрат, на коже имеется несколько свищевых отверстий, через которые выделяется гной. Поставьте диагноз: 1) абсцесс 2) карбункул 3) флегмона 4) фурункул На прием к амбулаторному хирургу пришел пациент с инфицированной раной правого предплечья, от которой в виде жгута проксимально тянется полоска инфильтрации и гиперемии. Пальпация данной зоны болезненна. О развитии какого осложнения следует думать? 1) абсцесс 2) тендовагинит 3) стволовой лимфангиит 4) миозит ГЛАВА 11
В данной главе рассматриваются заболевания артерий нижних и верхних конечностей (облитерирующий атеросклероз, облитерирующий эндартериит, тромбангиит, болезнь и синдром Рейно, болезнь Рейля, диабетическая ангиопатия, болезнь Такаясу с поражением верхних конечностей, тромбозы и эмболии артерий), вен нижних и верхних конечностей (варикозная болезнь, тромбофлебит, флеботромбоз, посттромбофлебитическая болезнь, хроническая венозная недостаточность, болезнь Педжета – Шреттера, болезнь Мондора). В работе практического хирурга встречаются доклинические формы заболеваний сосудов конечностей (ангиоспазм, дистония клапанов глубоких вен), неясные формы заболеваний, которые не укладываются в клинику вышеперечисленных нозологий и рабочим диагнозом является ангиотрофоневроз. В данной главе рассматриваются и эти состояния, которые могут помочь амбулаторному хирургу разобраться в сути происходящих процессов в организме больного. В структуре амбулаторной хирургической заболеваемости эти нозологии составляют около 20% и являются основной причиной инвалидности, а нередко – и смертности больных. Диспансеризация больных с патологией сосудов конечностей, регулярное и педантичное выполнение больными назначений, своевременное оперативное лечение позволит избежать терминальных стадий заболеваний.
ОБЛИТЕРИРУЮЩИЙ АТЕРОСКЛЕРОЗ
Атеросклероз – хроническое заболевание, возникающее в результате нарушения липидного обмена, характеризующееся повреждением артерий эластического и мышечно-эластического типа. Причина атерогенеза до сих пор не установлена, но известно о нескольких факторах, способствующих развитию этого заболевания: табакокурение, гиперлипидемия, гиподинамия, ожирение, артериальная гипертензия, стресс, отягощенная наследственность и пол. Установлено, что курение способствует: – увеличению концентрации свободных жирных кислот и липопротеидов низкой плотности (ЛПНП), а также снижению липопротеидов высокой плотности (ЛПВП); – повышению атерогенности ЛПНП за счет их окислительной модификации; – токсическому действию на эндотелий, приводящему к снижению синтеза простациклина и увеличению синтеза тромбоксана; – усилению пролиферации гладкомышечных клеток и увеличению синтеза соединительной ткани в сосудистой стенке; – снижению фибринолитической активности крови, повышению уровня фибриногена; – повышению уровня карбоксигемоглобина с ухудшением кислородного обмена; – повышению агрегации тромбоцитов и снижению эффективности тромбоцитарных антиагрегантов. Гиперлипидемия реализуется в атеросклероз далеко не во всех случаях. Например, у лиц старческого возраста она не является фактором риска, кроме того, нередко у лиц с заболеваниями периферических артерий уровень сывороточного холестерина оказывается нормальным. Развитию атеросклероза способствуют прежде всего множественно-модифицированные ЛПНП. Установлено, что физическая нагрузка способствует повышению содержания в крови антиатерогенных липопротеидов и усилению утилизации ЛПНП. Следовательно, гиподинамия является неблагоприятным фактором в развитии атеросклероза, особенно в случаях резкого перехода от активной физической нагрузки к малоподвижному образу жизни. Связь артериальной гипертензии с атеросклерозом установлена давно. Повышение артериального давления способствует адгезии моноцитов к эндотелию артерий и большему проникновению в них ЛПНП. Стресс сопровождается повышением уровня холестерина и высоким содержанием кортизола, что приводит к гиперинсулинемии. Последняя способствует повышению концентрации ЛПНП и стимулирует клеточную пролиферацию в интиме. Наличие инфарктов миокарда, инсультов и заболеваний периферических артерий у родителей и родственников старших поколений подтверждает роль генетического фактора атерогенеза. Установлено, что до 60 лет мужчины страдают атеросклерозом в 10 раз чаще, чем женщины, но в дальнейшем это соотношение выравнивается. Полагают, что возможным фактором, предупреждающим развитие атеросклероза у женщин, является активная продукция половых гормонов, которая угасает в постменопаузе. Следует отметить, что возраст не является решающим фактором в развитии атеросклероза – заболевание может встречаться в тяжелой форме даже у молодых лиц (30-35 лет), хотя с возрастом оно учащается, особенно после 55 лет. После 70 лет темпы развития атеросклероза замедляются. Атеросклероз поражает чаще крупные и средние артерии и проявляется в двух формах: 1. преимущественно поражается интима без ослабления средней оболочки – интимальная атерома (фиброзная бляшка, сложная бляшка с изъязвлением, кровоизлиянием, наличием пристеночных тромбов, кальцинозом) может прогрессировать, вызывая стеноз или локальную окклюзию сосуда, а иногда эмболизацию периферического артериального русла частичками тромбов или атероматозными массами (тромбо- и атероэмболия); при этом процесс может носить как диффузный, так и локализованный характер; 2. при диффузной деструкции и ослаблении стенки медии развивается расширение и удлинение крупных артерий, однако при локальном прогрессировании процесса может сформироваться аневризма. Сама атеросклеротическая бляшка состоит из скопления внутри- и внеклеточных липидов, гладкомышечных клеток, соединительной ткани и гликозаминогликанов. В зависимости от преобладания компонентов различают фиброзные бляшки и атеромы, первые из которых являются более стабильными образованиями, а вторые потенциально опасны осложнениями в связи со склонностью к изъязвлению и разрушению (тромбоз, эмболии). У лиц пожилого возраста в некоторых случаях отмечается дегенерация гладкой мускулатуры медии (артериосклероз Менкеберга). Атеросклеротический процесс можно разделить на три главных стадии: 1. асимптомная, или латентная, характеризующаяся наличием липидных пятен или фиброзных бляшек; 2. потенциально симптомная, характеризующаяся осложнениями, такими как кальцификация, кровоизлияния, изъязвление атеросклеротической бляшки и тромбоз артерии; 3. ишемическая, или терминальная, обусловленная окклюзирующим тромбозом с исходом в инфаркт миокарда, инсульт, повреждения других органов или гангрену НК. Атеросклеротическое поражение имеет склонность находиться в артериальной стенке в определенных местах, нередко в области бифуркации сосудов. Такими классическими местами в бассейне артерий нижних конечностей (НК) являются: 1. терминальный отдел аорты и подвздошные артерии на уровне крестцово-подвздошных сочленений; 2. поверхностные бедренные артерии в области гюнтерова канала; 3. подколенные артерии; 4. проксимальные сегменты артерий голеней. При этом глубокая артерия бедра нередко остается проходимой, что позволяет восстановить кровоснабжение НК в большинстве случаев. Атеросклеротические изменения артерий НК обычно носят симметричный характер. Возможно сочетание окклюзионного и аневризматического поражений. Нередки также многоуровневые обструкции (до 30% случаев), при которых наиболее выражены симптомы ишемии тканей НК. Характерной особенностью атеросклеротического поражения артерий является сегментарность, за счет чего есть условия для развития коллатерального кровоснабжения. Существенная роль в его развитии в бассейне НК принадлежит глубокой артерии бедра. Клинически характерно медленное, незаметное развитие ишемии тканей. Первый симптом – перемежающаяся хромота, вызываемая недостаточным кровоснабжением работающих мышц. Уменьшение расстояния, которое больной может пройти без остановки, свидетельствует о прогрессировании заболевания. Область появления симптомов зависит от уровня артериальной окклюзии: – окклюзия бифуркации аорты (синдром Лериша) проявляется болями по типу «высокой» перемежающейся хромоты в обеих НК (ягодичные мышцы, мышцы бедра и голени); отсутствием пульса на бедренных и дистальных артериях НК; наличием у мужчин эректильной импотенции в связи с недостаточностью кровоснабжения органов малого таза; – юкстаренальные (внепочечные) окклюзивные поражения аорты – относительно редкие варианты поражения аорто-подвздошного сегмента, характеризующиеся тотальным или стенозирующим восходящим тромбозом инфраренального сегмента аорты до уровня почечных артерий или выше, а также частым поражением висцеральных артерий, что проявляется недостаточностью кровообращения не только НК и органов таза, но и органов желудочно-кишечного тракта, почек и мышц поясничной области; – окклюзия бедренно-подколенного сегмента характеризуется наличием «низкой» перемежающейся хромоты (болями в икроножных мышцах) и отсутствием пульсации артерий дистальнее бедренной. В основу классификации стадий клинического течения облитерирующих заболеваний положена тяжесть ишемических расстройств. Наибольшее распространение в мировой литературе имеет классификация Fontaine (1954), выделившего четыре стадии патологического процесса. Большинство отечественных авторов придерживается этой классификации, хотя и обозначает стадии заболевания различным образом. I стадия – полной компенсации (Fontaine), компенсированного кровообращения, компенсация характеризуется легкой утомляемостью ног при ходьбе, проявлением зябкости стоп, парестезий, судорог в мышцах после нагрузки. Объективно отмечается некоторое изменение окраски кожи и снижение кожной температуры при сохранении пульсации периферических артерий. Во II стадии – недостаточности кровообращения при функциональной нагрузке (Fontaine), продромальной субкомпенсации наблюдается выраженная утомляемость, зябкость ног и парестезии, отчетливые явления перемежающейся хромоты. Объективно определяются заметное изменение окраски кожи (бледность, цианоз), нарушение роста ногтей, их деформация, «пергаментность» кожи, выпадение волос, снижение кожной температуры, ухудшение пульсации на артериях стоп или ее отсутствие на одной из них. По степени выраженности перемежающейся хромоты выделяется стадия II A (возникновение мышечной боли при прохождении 200 метров) и II Б (при ходьбе на расстояние менее 200 метров). Для III стадии – артериальной недостаточности конечностей в покое (Fontaine), прегангренозной декомпенсации, характерны резко выраженная перемежающаяся хромота, постоянные боли, особенно боли в покое, усиливающиеся при горизонтальном положении конечности, вследствие чего больные не могут спать в обычной позе и вынуждены опускать конечность. В области пальцев стоп могут появляться язвы с торпидным течением. К язвенному процессу присоединяются явления воспаления, восходящего тромбофлебита, лимфангиита. Наблюдается выраженная атрофия мышц конечности, бледность, а позднее – цианоз и отечность кожных покровов дистальных отделов конечности. Пульсация сосудов стоп не определяется. IV стадия – выраженной деструкции тканей дистальных отделов конечности (Fontaine), стадия гангрены, язвенно – некротическая – характеризуется прежде всего выраженным синдромом токсемии с его влиянием на психическую сферу, сердечно – сосудистую систему, почки и печень. Больные не спят ни днем, ни ночью и пребывают в вынужденной позе, «баюкая» пораженную конечность. Гангрена, как при облитерирующем атеросклерозе, так и при облитерирующем эндартериите протекает по влажному и сухому типу. В области пораженной конечности отмечается некроз мягких тканей и часто костей стопы, отек голени, восходящий лимфангиит, тромбофлебит, регионарный лимфаденит. Клинический диагноз ставится на основании: А) жалоб на боли в нижних конечностях при ходьбе или в покое, перемежающуюся хромоту, повышенную зябкость стоп и парестезии в дистальных отделах конечностей; Б) данных анамнеза – особенности развития и течения заболевания (медленно протекающее, быстро прогрессирующее) с учетом предшествующих заболеванию моментов и обстоятельств (длительное охлаждение или отморожение ног, вредные привычки и т.п.), характера трудовой деятельности; В) объективных данных: окраска и состояние кожного покрова (тургор кожи, характер роста волос и ногтевых пластинок, тактильная, болевая и температурная чувствительность), кожная температура, признаки трофических нарушений (атрофия мышц, контрактуры суставов, гиперкератоз, трещины, участки некроза, трофические язвы), характер пульсации (сохраненная, ослабленная, отсутствует) бедренных, подколенных артерий и артерий стоп, наличие при аускультации сосудистых шумов, симметричность поражения; результатов функциональных проб, свидетельствующих о недостаточности кровообращения (пробы Оппеля, Панченко, Гольдфламма), учитывается также пульсация височных, шейных сосудов и артерий верхних конечностей, результаты аускультации сердца, аорты и магистральных сосудов в покое и после специальных физических упражнений; проба В.А. Оппеля – появление бледности кожи стопы поднятой конечности при лежачем положении больного; проба Гольдфлама – появление быстрой утомляемости или болей в области стопы у лежащего в горизонтальном положении со слегка согнутыми в коленных суставах ногами больного при движении в голеностопных суставах; проба Д.И. Панченко – появление болей в икроножных мышцах, чувства онемения в стопе, ощущения ползания мурашек в кончиках пальцев исследуемой конечности, помещенной на другую в положении для вызывания коленного рефлекса; Г) данных лабораторного (общий и биохимический анализ крови, коагулограмма), электрофизиологического (электротермометрия кожи, реовазография, окклюзионная плетизмография, электрокардиография), тепловизионного (термография), ультразвукового (допплерография и ангиосканирование), рентгенологического (артериография) и радиоизотопного (сканирование нижних конечностей) обследования больных. К наиболее информативным методикам исследования, на основании которых в амбулаторных условиях определяется лечебная тактика, следует отнести реовазографию, позволяющую оценить объемную скорость кровотока в конечностях, ультразвуковую допплерографию и УЗАС, в процессе которых обращается внимание на характер поражения (проксимальное, дистальное), состояние коллатерального кровообращения, распространенность облитерирующего поражения (локальное, диффузное), ширину сосудистой стенки, наличие окклюзии или стеноза сосуда, а также оценивается наличие градиента давления между подколенной артерией и артериями стопы. Прижизненная диагностика признаков доклинического атеросклероза стала возможной благодаря дуплексному сканированию. Лечение больных с облитерирующими заболеваниями артерий конечностей должно быть комплексным с учетом степени артериальной ишемии в конечностях с использованием лекарственных средств, физиотерапии, новокаиновых блокад, лечебной физкультуры и, по показаниям, применением оперативных вмешательств. Особенность современных методов лечения, предложенных и внедренных отечественными исследователями, состоит в сочетании общего воздействия на организм, как на единое целое, с местной терапией с целью улучшения коллатерального кровообращения и нормализации метаболических процессов в организме и в очаге пораженной конечности. Различные консервативные и хирургические методы, направленные на улучшение микроциркуляции, ликвидацию гипоксии тканей, выполняя разные задачи, оказывают реальную помощь при том условии, если в результате комбинированной, комплексной терапии достигнута положительная перестройка в течении заболевания. Примерно 50% больных имеют трофические изменения кожного покрова конечности. Последние образуются в первое пятилетие от начала заболевания и возникают в связи с относительно быстрым прогрессированием окклюзионных процессов в сосудах конечности. Наиболее тяжелым контингентом с поражением артериального русла являются больные с гангреной стопы, у которых частота неудачных исходов после реконструктивных операций составляет 35%. Несмотря на успехи реконструктивной хирургии сосудов, имеется много больных (более 80%) с облитерирующим заболеванием артерий, которым в силу ряда причин эти операции не показаны или неприемлемы (поражение мелких периферических артерий, наличие обширных трофических язв, перенесенные восстановительные операции, тяжелые сопутствующие болезни, старческий возраст и др.). Кроме того, оперативное вмешательство не является конечным этапом лечения, а требует проведения последующей консервативной терапии, направленной на дальнейшее предупреждение прогрессирования заболевания, так как это позволяет улучшить конечные результаты. Таким образом, консервативное лечение облитерирующих заболеваний артерий конечностей является основным звеном в системе лечебно – профилактических и реабилитационных мероприятий у этого тяжёлого контингента больных на догоспитальном этапе. Очень важным в комплексной терапии облитерирующих заболеваний следует считать снятие ангиоспазма, сопутствующего органическим изменениям сосудов, предупреждение дальнейшего прогрессирования заболевания и стимуляцию развития коллатерального кровообращения. Необходимо подчеркнуть, что стойкие удовлетворительные результаты лечения больных облитерирующими заболеваниями наблюдаются в тех случаях, если оно начато в ранней стадии. Облитерирующие заболевания артерий конечностей – это болезнь всего организма, при которых страдает психика больных, поражается нервная система, сердечно – сосудистая система с локальными изменениями в артериях конечностей. Поэтому надо стараться избегать отрицательных эмоций на работе и дома. В комплексном лечении и предупреждении прогрессирования этих заболеваний очень важна роль лечебного питания. Необходимо исключить из диеты животные жиры и холестеринсодержащие продукты. Распределять пищу надо равномерно, количество приёмов в течение дня – 4, последний прием – за два часа до сна. Пища должна быть преимущественно в запечённом или отварном виде с ограничением сахара и соли. Общее количество жидкости в сутки – в пределах 1-1,5 литров. Разрешается ржаной хлеб, несдобное печенье, сухари. Больным с повышенным весом необходимо ограничивать приём хлебобулочных изделий. На первое рекомендуются овощные блюда (щи, борщи, свекольники, фруктовые супы), один раз в неделю – мясной нежирный суп. На второе – блюда из нежирной говядины, баранины, курицы в отварном или запечённом виде, или обжаренное мясо после отваривания. Блюда из рыбы (треска, окунь, навага, форель, карп, судак, сиг, омуль, осетрина). Винегреты и салаты с растительным маслом из разнообразных овощей (картофель, капуста цветная и белокочанная, свёкла, кабачки, помидоры, огурцы свежие и малосольные). Допускается добавление лука, чеснока, хрена, укропа, петрушки. На третье – чай, кофе, кисель, соки ягодные, фруктовые, овощные. Блюда из молока, молоко и творог в натуральном виде, кефир, простокваша, ацидофилин, кумыс. Рекомендуются овощи, фрукты, ягоды в сыром, сушёном и отварном виде, особенно – богатые калием (изюм, чернослив, персики, ананасы, абрикосы, шиповник, картофель, капуста, баклажаны), а также продукты, богатые солями магния (гречневая, овсяная, пшеничная каши, соя, отруби, миндаль, грецкие орехи) и продукты моря (морская капуста, морской гребешок, кальмары). Ограничиваются яйца, сыр, сельдь, фасоль, горох, бобы, щавель, шпинат, грибы, виноград, виноградный сок, сметана, сливки, мороженое. При избыточном весе – крупы и мучные изделия, сладости, картофель, сливочное масло. Запрещаются жирные сорта мяса, крепкие мясные бульоны, мозги, сало свиное, говяжье, баранье, кремы, сдоба, острые, солёные, сдобные закуски, какао, шоколад, алкогольные напитки. Категорически запрещается курение в любых количествах. При сопутствующем диабете диетическое питание строится с учётом рекомендаций диабетолога. Если на фоне облитерирующего поражения артерий конечностей развивается инфаркт миокарда, гипертоническая болезнь, заболевания органов желудочно-кишечного тракта или другая патология, лечащий врач должен вносить в рекомендации по питанию соответствующие коррективы (с учётом характера основного и сопутствующего заболевания, а также индивидуальных привычек больного). Нельзя заниматься работой, связанной с подъёмом тяжестей, длительным пребыванием на ногах, на сквозняке (особенно зимой), работать в сырых, холодных, подвальных помещениях, подвергая охлаждению всё тело и особенно – ноги. Рекомендуется ходьба, ежедневные прогулки в течение 1-2 часов, в зависимости от погоды. При этом темп ходьбы должен быть спокойным, скорость ходьбы – 3-4 км в час. Лето желательно провести за городом, на даче или в сельской местности. Купаться или принимать солнечные ванны, ходить в баню, сауну, заниматься бегом «трусцой» и т.п. можно только с разрешения лечащего врача. Категорически запрещается заниматься зимним плаванием в открытых водоёмах! Больному необходимо придерживаться обычной физической нагрузки. Обувь должна быть мягкой, хорошо подобранной (с учётом ношения зимой шерстяных носков). Нельзя носить резиновую и тесную обувь: при постоянном давлении на мягкие ткани ухудшается периферическое кровообращение, что может привести к образованию трещин и язв. В сырую погоду надо чаще менять обувь, носки (чулки). Ноги должны быть всегда сухими и тёплыми. Перед тем, как обуться, больные каждый раз должны внимательно осматривать и ощупывать обувь изнутри. Необходимо носить только хлопчатобумажные, без штопки носки, ежедневно их стирать. Ноги после мытья тёплой водой вытирать тёплым полотенцем, тщательно и осторожно просушивая межпальцевые промежутки. Если кожа ног сухая, необходимо смазывать её нейтральным питательным кремом. При наличии трофических язв и очаговых некрозов нельзя парить ноги и греть их какими – либо источниками тепла. Ногти на ногах рекомендуется своевременно стричь (после тёплых ножных или общих ванн), но не слишком коротко. Сухие мозоли должны удаляться мозольным оператором или хирургом. При болях в икроножных мышцах во время ходьбы, чувстве онемения, зябкости и при обнаружении трещин кожи на стопах, длительно незаживающих ран, потёртостей или изменения окраски кожи пальцев необходимо направить больного к специалисту (хирургу – ангиологу). Больные с облитерирующими заболеваниями артерий конечностей должны находиться под диспансерным наблюдением хирургов районных поликлиник. Последние обязаны поддерживать тесную связь с межрайонным сосудистым отделением и направлять не менее 3-х раз в год своих пациентов на курсы комплексной терапии. Как уже отмечалось, несмотря на успехи современной реконструктивной хирургии сосудов, не у всех больных удаётся осуществить ангиопластические операции, но и после операций консервативная терапия окклюзионных заболеваний остаётся основным звеном в системе лечебных мероприятий, направленных на предупреждение микроциркуляторных расстройств и тромботических осложнений и, в конечном счёте, гангрены. КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ больных в I, II, III и даже IV стадиях заболевания подтверждает необходимость применения КОМПЛЕКСНОЙ ИНТЕНСИВНОЙ ТЕРАПИИ, включающей назначение в течение 2,5-3 месяцев таблетированных спазмолитиков (никошпан, но-шпа, галидор), ганглиоблокаторов (мидокалм, дипрофен – эта группа препаратов применяется только в I и II стадиях), препаратов, улучшающих реологические свойства крови (никотиновая кислота, никошпан, ксантинол-никотинат, компламин), ангиопротекторов (пармидин), средств, улучшающих микроциркуляцию (агапурин, вазопростан, дилминал, курантил, пентоксифиллин, тиклид, трентал) и липидный обмен (витамин В15, дипромоний, статины и др.), осуществление лечебной физкультуры по А.Н.Филатову, направленной на активную стимуляцию коллатерального кровообращения методом гидростатической нагрузки, применение физиотерапевтических процедур (диадинамотерапия, УВЧ, электрофорез, парафиновые аппликации, магнитотерапия, лазеротерапия), проведение оксигенобаротерапии. Кроме перечисленных методов назначаются внутримышечные инъекции сосудорасширяющих препаратов (но-шпа 2,0-4,0 мл в сочетании с никотиновой кислотой 1,0-3,0 мл) ежедневно в течение месяца, внутривенное, капельное в дневном стационаре введение препаратов, стимулирующих репаративные процессы в тканях, – актовегин (солкосерил) на 100-200 мл изотонического раствора по 5 мл 10 дней, внутрь десенсибилизирующие препараты (тавегил по 1 мг 2 раза в день), пипольфен или супрастин (по 25 мг 3 раза в день) в течение 3-4 недель. При выраженном болевом синдроме – приём пенталгина (баралгина). Поиски эффективных лекарственных препаратов продолжаются. В мировой литературе появились публикации об использовании циластазола (ингибитора фосфодиэстеразы III с сосудорасширяющей, метаболической и антитромбоцитарной активностью и нафтидрофурила (антагониста 5-гидрокситриптамина II типа, улучшает метаболизм мышечной ткани и снижает степень агрегации эритроцитов и тромбоцитов. Хирургическое лечение абсолютно показано больным с ишемией НК в стадии декомпенсации (III и IV стадии). Основными целями его являются: сохранение функциональной полноценности ишемизированной конечности путем восстановления в ней кровообращения или спасение жизни пациента путем удаления конечности при невозможности реваскуляризации с последующим протезированием. II Б стадия ишемии НК является только относительным показанием к реваскуляризации конечности и необходимость в ней обычно рассматривается у пациентов с профессиями, требующими длительного хождения, у тех, кто не прошел нормативы тредмил – теста, что свидетельствует о срыве противоишемических компенсаторных механизмов, а также по настоятельной просьбе больного. Считается, что операция необходима у больных с юкстаренальными окклюзионными поражениями брюшной части аорты независимо от стадии ишемии в связи с опасностью восходящего тромбоза аорты и нарушения проходимости висцеральных артерий. Все применяемые оперативные вмешательства у больных с хроническими облитерирующими заболеваниями артерий нижних конечностей (ХОЗАНК) можно принципиально разделить на четыре группы: операции прямой реваскуляризации, операции непрямой реваскуляризации, ампутации и операции, корригирующие липидный обмен, что важно у пациентов с атеросклерозом и сахарным диабетом. Возможность выполнения тех или иных вмешательств зависит не только от характера артериального поражения и состояния ишемизированных тканей, но и способности организма больного перенести их, так как операции могут сопровождаться существенными гемодинамическими расстройствами, большой травматизацией и длительностью. ОПЕРАЦИИ ПРЯМОЙ РЕВАСКУЛЯРИЗАЦИИ (восстановление центральной циркуляции) являются оптимальными методами восстановления кровообращения НК. Основным условием для их проведения является адекватность артериального русла, расположенного дистальнее места окклюзионно-стенотического поражения, то есть возможность его принять центральный кровоток. Существенные поражения периферического артериального русла конечности рассматриваются как инкурабельные для проведения операций прямой реваскуляризации. Необходимо отметить, что сами по себе операции реваскуляризации не избавляют больного от основного заболевания, приведшего к поражению артерий, и изначально являются паллиативными. Лишь при условии существенного замедления или торможения дальнейшего прогрессирования процесса они приобретают долю радикализма.
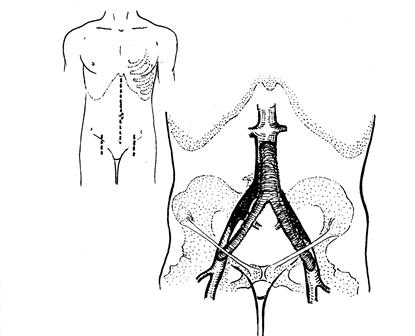
Рис. 30. Схема операции аорто-бедренного шунтирования
Эндартерэктомия (дезоблитерация), как способ восстановления проходимости артерий НК, в последние годы вновь стала популярной в связи с отсутствием потребности в трансплантате, имплантация которого в организм всегда сопряжена с вероятностью инфицирования. Однако при выраженной дегенерации артерии или кальцинозе она невозможна и потенциально опасна осложнениями, поэтому выполнение ее ограничено. Смысл данного вмешательства заключается в удалении из артерии только измененной интимы и медии, что обеспечивается слоистостью стенки артерий. Оно выполнимо при атеросклеротических поражениях и менее эффективно при артериите Такаясу и тромбангиите. Производится четырьмя способами: полуоткрытым, закрытым, открытым и эверсионным. Первые два выполняются через два или одно артериотомических отверстия с применением специальных колец, вводимых между слоями стенки артерии или с помощью ультразвука, которые отделяют измененные слои от интактных, тем самым, восстанавливая проходимость артерии. В третьем случае артерия рассекается продольно на всю длину окклюзирующей или стенозирующей бляшки, последняя удаляется. Затем артериотомия ушивается, если артерия большого диаметра (аорта или подвздошные артерии) или производится боковая ее пластика для предупреждения стенозирования, если артерия среднего или малого диаметра (бедренная, подколенная, тибиальная). При эверсионной эндартерэктомии пораженная артерия пересекается поперечно, после чего путем «выворачивания» производится удаление измененных слоев. Операция завершается восстановлением проходимости артерии анастомозом «конец в конец». Боковая пластика артерий НК обычно дополняет два предыдущих оперативных вмешательства, а в самостоятельном варианте производится обычно при наличии локального стеноза. Суть ее заключается в рассечении артериального ствола продольно через суженный участок с последующим вшиванием в образовавшееся артериотомическое отверстие заплаты из синтетического или аутоматериала, которая расширяет просвет сосуда. Эндоваскулярная ангиопластика со стентированием артерий НК является современным методом коррекции стенотических поражений. Он наиболее приемлем у больных с высоким операционным риском, прежде всего, из-за малой инвазивности. Метод имеет узкие показания (локальные стенозы – не более 10 см, отсутствие кальциноза и нестабильных бляшек, потенциально опасных атеро- и тромбоэмболиями) и малоэффективен на уровне тибиального сегмента. Смысл метода заключается в механическом воздействии раздувающегося гидравлического баллона на стенозированный сегмент артерии, введенного в нее по проводнику через пункцию бедренной артерии. Тем самым достигается расширение просвета сосуда. При необходимости процедура может быть дополнена введением стента с целью предупреждения развития рестеноза. При правильно поставленных показаниях и безупречной технике выполнения операции прямой реваскуляризации в ближайшем периоде обычно дают хороший эффект – ишемия либо полностью купируется, либо существенно уменьшается. В отдаленном периоде проходимость шунтов или зоны реконструкции зависит от прогрессирования основного заболевания – при дальнейшей облитерации периферического русла возникает их тромбоз, обусловливающий рецидив ишемии и ухудшение кровообращения реваскуляризированной конечности, что требует выполнения повторных вмешательств, нередко заканчивающихся потерей конечности. ОПЕРАЦИИ НЕПРЯМОЙ РЕВАСКУЛЯРИЗАЦИИ улучшают кровообращение тканей НК опосредованно, главным образом, за счет улучшения коллатерального кровообращения и дилатации артериол. Они могут дополнять другие вмешательства или выполняться в качестве единственного хирургического метода лечения. Поясничная симпатэктомия обоснована и внедрена в практику R. Leriche в 1925 г. Способствует улучшению тканевого и коллатерального кровотока пораженной конечности за счет снятия спастического влияния симпатической иннервации артерий пересечением и иссечением участка симпатического нервного ствола с соответствующей стороны. Наиболее эффективна при дистальных поражениях и в меньшей степени при проксимальных. Реваскуляризирующая остеотрепанация заключается в нанесении фрезевых остеотрепанационных отверстий в большеберцовой кости или в расщеплении ее с последующей ретракцией фрагментов. Это способствует усилению костно-мозгового кровотока, раскрытию и анастомозированию существующих коллатералей (параоссальных, мышечных, межмышечных, параартрикулярных и кожных) и увеличению метаболической активности в мягких и костных тканях. В последние годы более активно используется на практике. Артериализация венозного кровотока стопы наиболее спорный метод непрямой реваскуляризации конечности. Осуществляется он путем наложения артерио-венозного соустья. Предполагают несколько механизмов, влияющих на изменения регионарной гемодинамики: за счет улучшения оксигенации тканей через венозную систему посредством артериализации и реверсии венозного кровотока; за счет блокирования артерио-венозного сброса вследствие повышения давления в венах; за счет увеличения притока артериальной крови путем создания дополнительного пути оттока, так как артерио-венозная фистула является мощным стимулятором развития коллатерального кровообращения конечности. Опыт показывает, что метод дает положительный эффект и позволяет сохранить конечность примерно у 50% больных с инкурабельными дистальными поражениями (тромбангиите, диабетической ангиопатии). Однако, в целом, отношение к методу сдержанное. АМПУТАЦИИ – это вынужденные вмешательства у больных, страдающих ХОЗАНК, с наличием гнойно – некротически измененных тканей НК и /или болей в покое, когда операции реваскуляризации оказались неэффективными и невозможными в силу общих противопоказаний и инкурабельности артериального поражения. Целью их является сохранение жизни пациента. С одной стороны это достигается удалением нежизнеспособного сегмента конечности как источника поступления в организм опасных продуктов распада и инфекции, с другой – ампутация прерывает болевой синдром, удлинение или усугубление которого может спровоцировать инфаркт миокарда или мозга. Ампутации могут быть первичными и вторичными, дополняя другие вмешательства. Несомненно, ампутация является калечащей больного операцией, изменяя его психический, бытовой и социальный статус. По статистике еще 15 лет назад количество ампутаций соответствовало числу успешных реконструктивных вмешательств. При этом было замечено, что чем выше уровень их (на уровне бедра или тазобедренного сустава), тем выше летальность из-за существенной травматизации организма. В последнее время имеется четкая тенденция к сокращению их количества в связи с разработкой новых лечебных мероприятий и более эффективных лекарственных средств. Сейчас необходимость ампутации рассматривается прежде всего в ситуациях, когда все имеющиеся на вооружении лечебные средства оказались неэффективными. При этом для лучшей реабилитации пациента стараются сохранить большую часть пораженной конечности. Здесь уместен следующий принцип – не «удобный» уровень ампутации для протезирования, а «удобный» протез для ампутированной конечности. Современные принципы ампутации у больных с ХОЗАНК: – ампутации следует рассматривать с учетом особенностей до- и послеоперационного периода с привлечением сосудистых хирургов, реабилитационного персонала, протезистов и психолога; – максимально щадящее обращение с тканями, находящимися в состоянии ишемии, во избежание ее усугубления; – ампутации должны рассматриваться не как синоним удаления части конечности, а как реконструктивно-пластические операции с целью возможно большего сохранения тканей и ранней реабилитации больного (к сожалению, они часто так не рассматриваются и становятся уделом молодых и менее опытных хирургов); – выбор уровня ампутации должен основываться не на принципе «безопасности» в плане рецидива ишемии, а на адекватности кровоснабжения тканей. На выбор уровня ампутации НК влияют как локальные, так и общие факторы. Локальные факторы: – распространенность гангрены, наличие или отсутствие линии демаркации (наличие таковой свидетельствует о локализованности гангрены, а отсутствие – о более высоком ее распространении); – инфекция, которая обычно сочетается с наличием некрозов (типична для больных диабетом, при ее быстром распространении и присоединении поражения лимфатических путей – лимфангитов показана срочная высокая ампутация с целью предупреждения сепсиса, особенно это актуально, когда присоединяется анаэробная инфекция); – окраска кожи (цианоз кожи проксимальнее гангрены свидетельствует о ее прогрессировании и невозможности локальной ампутации); – трофические изменения тканей (тонкая кожа и отсутствие подкожной клетчатки говорят о неадекватном кровоснабжении тканей и невозможности операции на этом уровне); – наличие отека при отсутствии кардио – респираторной недостаточности (диктует необходимость более высокого уровня ампутации); – степень нарушения кровоснабжения тканей, которая до операции может быть оценена с помощью дуплексного сканирования и ангиографии (как правило, хорошо компенсируется кровоснабжение на бедре даже при закрытых подвздошных артериях и плохо на голени и стопе при обтурации их артерий; если имеется возможность включения в кровоток глубокой бедренной артерии при окклюзии подвздошных, поверхностной бедренной и берцовой артерий, иногда удается ограничиться более низким уровнем ампутации); – болевой синдром (если он распространяется выше уровня голеностопного сустава и не может быть адекватно купирован медикаментозно – ампутация на уровне голени и стопы невозможна, необходим более высокий ее уровень). Отмеченные признаки несомненно влияют на выбор уровня ампутации, однако решающее значение играют интраоперационные данные: степень кровоточивости тканей, развитость коллатералей, состояние мышц – их цвет, сократимость, степень поражения клетчаточных пространств. К общим факторам относятся: возраст, степень декомпенсации диабета, состояние миокарда, степень интоксикации, состояние почечной функции и водно-электролитный баланс, которые должны быть по возможности скорректированы. Принципиально существует шесть возможных уровней ампутации: пальцы, стопа (дистальная по Шарпу – на уровне плюсневых костей, по Шарафу – на уровне костей предплюсны), голеностопный сустав, нижняя треть голени, средняя треть голени и уровень бедра. В случаях присоединения анаэробной инфекции возможно проведение экзартикуляции конечности в тазобедренном суставе. При выполнении ампутаций возможны ситуации, которые могут повлечь за собой несостоятельность культи и опасные для жизни состояния: – неправильный выбор уровня ампутации (оставление тканей с исходно неадекватным кровоснабжением); – технические ошибки а) – длинная культя кости способствует травматизации мягких тканей и образованию пролежней, б) – недостаток мягких тканей может повлечь за собой появление болевого синдрома и невозможности ношения протеза, в) – неадекватный гемостаз влечет за собой образование гематом, которые затем обычно нагнаиваются, г) – плохое сопоставление кожных краев раны способствуют появлению келоидных рубцов, которые при ношении протеза часто травмируются – поэтому целесообразнее всего при ушивании раны использовать монофиламентные нити); – неадекватная профилактика инфекции может привести к нагноению, несостоятельности раны культи и даже к сепсису (после операции в обязательном порядке необходима антибиотикотерапия в течение 7 – 10 дней); – венозный тромбоз с вероятной тромбоэмболией легочной артерии (необходимо назначение антикоагулянтов в первые 12 часов после операции, наблюдение за состоянием больного на предмет возможного болевого синдрома в грудной клетке, а также безотлагательная проксимальная перевязка вен после установления факта ТЭЛА); – неадекватная иммобилизация культи НК, что особенно актуально после ампутации на уровне голени (развитие сгибательной контрактуры – для ее профилактики культя голени должна находиться в разогнутом состоянии в течение 2-3 недель после операции путем использования шины или гипсовой лангеты). К ранним осложнениям после ампутаций относят: инфекцию культи; ее несостоятельность; боли в культе; фантомные ощущения и пролежни от применения шины (лонгеты). Поздние осложнения включают в себя: фантомные боли, сгибательную контрактуру и гангрену культи. При благоприятном исходе ампутации возможность протезирования конечности обычно рассматривают при условии ее функциональной состоятельности спустя 6-8 месяцев после вмешательства, когда произойдет полное заживление культи и окрепнет кожный рубец. ХИРУРГИЧЕСКИЕ МЕТОДЫ КОРРЕКЦИИ ГИПЕРЛИПИДЕМИИ. Это особая группа вмешательств у больных с ХОЗАНК, направленных на профилактику дальнейшего прогрессирования заболеваний, в основе которых лежит стойкое повышение липопротеидов низкой плотности (атеросклероз, сахарный диабет). Неудовлетворенность результатами медикаментозной терапии гиперлипидемии, которая у ряда больных оказывалась не всегда успешной, давала осложнения и не исключала рецидивов нарушения обмена, привела к необходимости разработки хирургических методов ее коррекции. К ним относятся: экстракорпоральные методы воздействия (плазмаферез и гемосорбция), портокавальное шунтирование, трансплантация печени и частичное илеошунтирование. Ввиду большой дороговизны и многочисленных осложнений, характерных для первых трех методов, наиболее приемлемой является операция частичного илеошунтирования, впервые выполненная в США H.Buchwald и R.Vargo (1963). Суть ее заключается в выключении из пищеварения части подвздошной кишки, в которой происходит наиболее активное всасывание липидов. Достоинствами являются постоянный гиполипидемический эффект и относительная безопасность (летальность 0,8-1,6%). Возникающая после операции диарея купируется у большинства больных в первые месяцы. С разработкой лапароскопического варианта ее выполнения она стала более привлекательной. При невозможности хирургического лечения больным с III и IV стадией облитерирующего атеросклероза в условиях ЦЕНТРА АМБУЛАТОРНОЙ ХИРУРГИИ выполняются внутриартериальные инфузии лекарственных препаратов с учетом совместимости: 60-80 мл 0,5% раствора новокаина, 4-6 мл раствора но-шпы или галидора, 5 мл актовегина (солкосерила), 2-8 мл 1% раствора никотиновой кислоты, 50% раствор анальгина в количестве 4 мл, 5000 ЕД гепарина, а также антибиотики при наличии трофических язв с учётом чувствительности высеянной с поверхности язвы флоры. Антибиотики вводятся в последнюю очередь отдельным шприцем. Инфузия проводится в течение 4-6 минут тремя-четырьмя шприцами (предпочтительно использование системы с тройником). Курс лечения состоит из 10-12 инфузий через день или (при гангренозной стадии) ежедневно и повторяется в дальнейшем дважды в год – весной и осенью. Этим же больным через день проводится длительная (в течение двух часов) внутривенная инфузия реополиглюкина 200-400 мл в сочетании с указанными выше препаратами в той же дозировке. Иссечение некроза проводится экономно в пределах здоровых тканей при мумификации или по линии демаркации. При своевременной диагностике облитерирующих заболеваний в начальных стадиях проведение простейших мер: устранение провоцирующих заболевание причин и вредных привычек, назначение щадящего режима труда и отдыха, сбалансированной диеты, спазмолитиков, санаторно-курортного лечения, целенаправленных физиотерапевтических процедур – можно стабилизировать течение патологического процесса.
ОБЛИТЕРИРУЮЩИЙ ЭНДАРТЕРИИТ
Является системным нейродистрофическим сосудистым заболеванием и характеризуется хроническим течением с периодами ремиссии и обострения. В этиологии заболевания большое место занимают воздействия неблагоприятных факторов внешней среды (курение, переохлаждение, инфекция, повторные травмы, в том числе и психические эмоциональные перегрузки). Особое значение имеют состояние внутренней среды организма, взаимодействие эндокринных и нейрогенных связей гипофизарно-надпочечниковой системы. В.А. Оппель (1928) считал, что в основе заболевания лежит такое нарушение деятельности желёз внутренней секреции, под влиянием которого развивается гиперфункция надпочечников. Это приводит к гиперадреналинемии, спазму периферических сосудов, в том числе и vasa vasorum. Часто возникающий и длительно существующий спазм резко нарушает трофику сосудистой стенки, вследствие чего в ней развиваются дегенеративно-пролиферативные изменения, обусловливающие облитерацию просвета артерии. По современным представлениям, облитерирующий эндартериит относится к аллергическим аутоиммунным заболеваниям, что подтверждается рядом реакций, выявляющих сенсибилизацию к собственным сосудистым антигенам. Однако наибольшее распространение получила полиэтиологическая теория возникновения заболевания, учитывающая этиологическое значение влияния ряда неблагоприятных факторов и прежде всего повторных охлаждений и курения. Наиболее ранними изменениями в стенке сосуда являются дегенеративные изменения эндотелия, сопровождающиеся разрастанием интимы, образованием грануляционной ткани с гигантскими клетками. В стенках крупных сосудов больных эндартериитом довольно часто обнаруживаются и атеросклеротические изменения даже в молодом возрасте. Изменения эндотелия, атеросклероз, спазмы и органическое сужение артерии с нарушением кровотока ведут к возникновению тромбоза и облитерации сосуда. У ряда больных эти изменения в начале заболевания имеют сегментарный характер, занимая ограниченные по протяжению участки сосуда, что имеет важное практическое значение. Классификация. По характеру течения заболевания выделяют два типа: 1 – медленно прогрессирующий тип, который характеризуется светлыми промежутками до нескольких лет; 2 – бурно прогрессирующий тип, при котором в течение короткого времени развивается гангрена. В течении заболевания выделяют три периода: ангиоспастический, ангиотромботический и ангиосклеротический (гангренозный) период. Облитерирующим эндартериитом болеют преимущественно мужчины, причём в наиболее деятельном возрасте – от 20 до 40 лет. У женщин это заболевание возникает только среди курильщиц. Клиническое течение имеет выраженную цикличность. Соответственно периодам развития заболевания его клинические симптомы различны. В ангиоспастический период появляются быстрая утомляемость, сердцебиение, потливость, резкий дермографизм. Больных беспокоит зябкость, периодическое побледнение и онемение стоп, иногда чувство жжения в пальцах поражённой конечности. В этом же периоде появляется один из характерных симптомов заболевания – «перемежающаяся хромота». При ходьбе, подъёме по лестнице появляются сильные мышечные боли, как правило, в икроножных мышцах, затем – и первые трофические расстройства в виде атрофии мышц голени, кожи и ногтей на стопах. Пульс на периферических артериях становится слабым, несимметричным и непостоянным. На артериограммах виден спазм магистральных сосудов, появляется сеть извитых коллатералей. Следующий период, ангиотромботический, характеризуется присоединением к функциональным расстройствам кровообращения и органических поражений сосудов. Спазмы сосудов становятся более длительными, «перемежающаяся хромота» появляется через более короткие дистанции и резко ограничивает активность больного. Пульсация артерий на поражённой конечности резко ослаблена и непостоянная, прежде всего в подколенной ямке и на стопе. На ангиограммах выявляется выраженное диффузное сужение магистральных артерий вследствие спазма и утолщения стенок, вплоть до полного нарушения проходимости артерий. Кожа на стопах становится багрово-цианотичной, истончается, шелушится. Ногти деформируются, замедляется их рост. Кожная температура понижена. Появляется извращённая реакция на температурный раздражитель: больные не переносят ни охлаждения стоп, ни тепла из-за сильной болезненности. Появляются боли в покое, особенно по ночам. Для уменьшения этих болей больные вынуждены держать конечность постоянно опущенной с постели. Малейшие травмы (ссадины, трещины, потёртости) ведут к образованию стойких незаживающих язв. Лишая сна, ишемические боли становятся настолько изнуряющими, что развивается прогрессирующее истощение, нередко сопровождаемое выраженной депрессией. Ангиосклеротический (гангренозный) период характеризуется распространённой облитерацией сосудов, резкими нарушениями питания тканей, обширными некрозами дистальных отделов конечности, прогрессирующим истощением и деградацией личности. Наиболее тягостным и очень трудно поддающимся лечению симптомом является постоянная, жгучая, интенсивная и всепоглощающая боль. На периферии конечности появляются и прогрессируют некрозы пальцев и дистальных отделов стоп. На ангиограммах обычно видна окклюзия артерий в результате восходящего тромбоза, что сопровождается обширным омертвением конечности по типу влажной гангрены. Лечение. Консервативная терапия при облитерирующем эндартериите направлена на улучшение периферического кровообращения за счёт увеличения коллатерального кровотока и снятия патологического спазма. Наряду с десенсибилизирующей терапией (димедрол, пипольфен, супрастин) она включает сосудорасширяющие препараты (компламин, галидор, но-шпа). В периоды обострения заболевания, когда у больных появляются признаки гиперкоагуляции, возникает необходимость в применении антикоагулянтов прямого (гепарин) и непрямого (фенилин, пелентан, неодикумарин) действия. Протромбиновый индекс должен поддерживаться в пределах 60%. В случае возникновения острого тромбоза ранее стенозированной артериальной магистрали применяют тромболитические препараты (фибринолизин, тромболизин, плазмин, стрептокиназа). Эффективность внутриартериального введения лекарственных веществ основана на следующих положениях: 1 – создание высоких концентраций препарата в очаге поражения; 2 – непосредственное вазодилатирующее влияние быстроразруша-ющихся препаратов (ацетилхолин); 3 – меньшая опасность токсических влияний фармакологических веществ, так как вводятся меньшие дозы по сравнению с другими путями введения. Применяют как одномоментные, так и длительные регионарные инфузии. Целесообразно проведение курса УВЧ-терапии на область поясничных симпатических узлов, токов Бернара на область голени. Положительное влияние на течение болезни оказывают радоновые и сероводородные ванны. Достаточно выраженный симптоматический эффект даёт применение гипербарической оксигенации. Оперативное лечение основано на представлении о том, что сосудодвигательные реакции осуществляются в основном через симпатический отдел вегетативной нервной системы. Для устранения предполагаемого стойкого патологического рефлекса, обусловливающего вазоспазм, предложены операции, рассчитанные на десимпатизацию поражённой конечности с целью устранения спазма артериальных сосудов и коллатералей. Наибольшее распространение получила предложенная в 1923г. Диецом поясничная симпатэктомия. Операция заключается в удалении поясничных (II-III) симпатических ганглиев. Стойкие положительные результаты операции прослеживаются примерно у 70% больных. В случаях безуспешного консервативного и оперативного лечения применяют ампутацию конечности, основной задачей при этом является установление уровня относительно сохраняющегося кровообращения с тем, чтобы произвести ампутацию в пределах достаточно кровоснабжаемых тканей и сформировать опороспособную, пригодную для протезирования культю. Профилактика. Основными профилактическими мероприятиями являются: предупреждение переохлаждения конечностей, борьба с употреблением алкоголя и курением.
ОБЛИТЕРИРУЮЩИЙ ТРОМБАНГИИТ (БОЛЕЗНЬ БЮРГЕРА)
Тромбангиит впервые описал Винивартер в 1879 г., а позже он был изучен Бюргером в XX веке. Это заболевание характеризуется облитерацией артерий и вен мелкого и среднего диаметра вследствие воспалительных изменений. Причина остается неизвестной. Недавние исследования позволяют предполагать, что болезнь Бюргера может быть реакцией на курение табака у лиц с определенным фенотипом, на что указывает большая частота антигенов HLA – A9 и HLA – B5 у подобных больных, или аутоиммунным нарушением с клеточной иммунной реакцией на коллаген I и III типов, содержащийся в тканях кровеносных сосудов. В подтверждение этому 100% больных, страдающих этим заболеванием, злоупотребляли табакокурением. Отмечено также, что прекращение курения не прерывает дальнейшего нарастания симптомов заболевания. Болеют преимущественно мужчины – курильщики (95%) в возрасте от 20 до 40 лет. Морфологически тромбангиит проявляется в форме негнойного панартериита или панфлебита с тромбозом пораженных сосудов. В острой стадии происходит инфильтрация стенки артерии лимфоцитами, плазматическими клетками, фибробластами, а иногда – гигантскими клетками, сопровождаясь тромбозом просвета сосуда. Ввиду инфильтрации наружной оболочки на поздних стадиях болезни возможен периартериальный фиброз с привлечением прилежащей вены и нерва. В дальнейшем возможна реканализация сосудов, но чаще тромбы организуются с полной облитерацией просвета. Для бассейна НК характерно вовлечение в процесс артерий голеней и стоп, на более поздних стадиях могут поражаться другие артериальные бассейны, например, подколенные артерии. В отличие от атеросклероза процесс носит пролонгированный характер, в связи с чем мало условий для развития коллатерального кровоснабжения. Относительно сохранения НК заболевание протекает более злокачественно, но в отношении сохранения жизни более благоприятно, чем атеросклероз или диабет. Клинически болезнь развивается постепенно, распространяясь в проксимальном направлении. Проявляется симптомами артериальной ишемии и поверхностными тромбофлебитами (в 40 % случаев). В большинстве наблюдений на одной или нескольких артериях стоп пульс ослаблен или отсутствует. Ишемические язвы или гангрена могут возникать на ранних стадиях заболевания. Диагностика: УЗДГ показывает резкое снижение кровотока в стопе и пальцах, а при ангиографии сегментарные окклюзии дистальных артерий голеней, вдоль которых могут формироваться «штопорообразные» коллатерали; интактные артерии имеют нормальные контуры. Консервативная терапия: 1 – исключение табакокурения; 2 – ходьба по 15-20 минут 2 раза в сутки при отсутствии некрозов и язв с защитой стопы от травматизации; 3 – постельный режим при наличии язв и некрозов; 4 – улучшение микроциркуляции (трентал, антагонисты кальция, вазопростан). Хирургическое лечение показано при отсутствии эффекта от предыдущей терапии и при нарастании ишемии: поясничная симпатэктомия, артериализация венозного кровотока стопы, ампутации. Реконструктивные вмешательства из-за особенностей поражения практически не применяются.
БОЛЕЗНЬ И СИНДРОМ РЕЙНО
Заболевание впервые описано Рейно (Raynaud) в 1862г. как локальная асфиксия и симметричная гангрена пальцев. В настоящее время это заболевание относят к группе спастико-атонических поражений мелких артерий и капилляров с преимущественным расстройством вегетативной иннервации и характерным циклическим течением. В последующем появились сообщения об аналогичных сочетаниях клинических симптомов при системной склеродермии, сколиозах, шейно-грудном радикулите, дерматомиозитах и других заболеваниях, что дало повод для отрицания болезни Рейно как отдельной нозологической формы. Однако дальнейшие исследования показали ошибочность такой точки зрения, и в настоящее время принято различать болезнь Рейно как первичное заболевание и синдром Рейно, когда его клинические проявления возникают на фоне других заболеваний. Этиология и патогенез. Многие исследователи причину заболевания усматривают в частых переохлаждениях конечностей, особенно во влажной среде, хронической микротравме пальцев, интоксикации, стрессорных воздействиях и травме центральной нервной системы. Подмечено, что при холодовой травме болезнь Рейно возникает лишь при определённых, ещё недостаточно изученных условиях. Так, в условиях Крайнего Севера это заболевание редко возникает у коренного населения (эвенки, якуты, эскимосы) и обычно наблюдается у приехавших из других регионов России. Предполагают, что болезнь Рейно может быть и врождённой, так как описан ряд случаев заболевания в раннем детском возрасте. В механизме развития заболевания основное место отводится нарушениям вегетативной иннервации, обусловливающим спазм и последующую атонию мельчайших кровеносных сосудов – прекапилляров и капилляров (ангиотрофоневроз с капиллярным дискинезом). Эти изменения могут возникать в любом органе, но при болезни Рейно они локализуются только в области прекапилляров и капилляров пальцев кисти и стопы. При морфологическом исследовании микрососудов этой области обнаруживается гипертрофия их стенки с сужением просвета, не распространяющаяся на пальцевые артерии. Есть основания предполагать, что при болезни Рейно имеется дисфункция адренергической субстанции ретикулярной формации ствола головного мозга. В.А. Оппель предполагал, что в возникновении болезни Рейно принимают участие и эндокринные механизмы в виде нарушения функции надпочечников, и эти предположения в последующем были подтверждены и другими исследователями. В механизмах нарушения микроциркуляции, по-видимому, принимает участие и серотонин, образующийся в избыточных количествах вследствие различных нейро-гуморальных нарушений, так как подкожное введение серотонина сопровождается реакцией, напоминающей приступ локальной асфиксии при болезни Рейно. Таким образом, патогенез болезни Рейно оказывается весьма сложным и во многом ещё не выясненным. Это в полной мере относится и к синдрому Рейно. Клиника. Болезнью Рейно болеют преимущественно женщины молодого возраста. Поражаются обычно II-V пальцы обеих кистей, причём это поражение носит симметричный характер. Местные изменения при этом заболевании довольно характерны. Во время приступа местной асфиксии палец становится мертвенно бледным, холодным и нечувствительным. Эти изменения чаще захватывают ногтевую и средние фаланги пальца. Спазм сосудов держится от 15 мин. до часа и более, а затем исчезает. Кожные покровы пальца приобретают мраморную окраску, а затем становятся синюшными. В этот период происходит и восстановление кожной чувствительности. Считают, что появление бледности обусловлено запустением капилляров, а возникновение цианоза – парезом и застоем крови в венозной части капиллярного ложа. В разгаре болезни такие приступы повторяются ежедневно и становятся особенно тягостными в холодное время года. Синюшность кожных покровов пальцев держится несколько недель и месяцев, усиливаясь в холодную погоду и уменьшаясь в летнее время. Появляется отёчность поражённых пальцев, распространяющаяся на всю кисть, которая становится холодной, а кожа натянутой и не берётся в складку вследствие склеротических изменений. Понижается тактильная чувствительность и развивается тугоподвижность в суставах пальцев. В разгаре болезни на кончиках пальцев могут появляться пузыри, наполненные серозно-геморрагической жидкостью, а затем образуются чрезвычайно болезненные и длительно незаживающие язвы. На рентгенограммах обнаруживаются признаки атрофии и истончения коркового слоя фаланг поражённых пальцев, а в последующем может возникнуть их гангрена. Дата добавления: 2015-12-16 | Просмотры: 1615 | Нарушение авторских прав |
 Шунтирование – самая распространенная операция прямой реваскуляризации конечностей, суть которой заключается в создании обходного пути для кровотока, минуя пораженный участок артерии. Различают анатомические шунтирования, когда в качестве источника кровотока используется проходимая часть артерии выше пораженного сегмента (аорто-бедренное бифуркационное, одностороннее аорто-бедренное, подвздошно-бедренное, бедренно-подколенное, бедренно-тибиальное шунтирования) и экстраанатомические, когда в качестве источника используются артерии отдаленных бассейнов (подключично-бедренное, перекрестные подвздошно-бедренное и бедренно-бедренное шунтирования). Последние обычно выполняются пациентам повышенного риска и тем, у которых выполнение анатомического шунтирования сопряжено с возможными осложнениями или технически невозможно (наличие кишечных, мочевых фистул, ранее перенесенные операции на брюшной полости). У больных с многоуровневыми поражениями, как правило, первым этапом производят реконструкцию проксимального сегмента, реже выполняют одновременное шунтирование двух сегментов. Важными моментами проведения успешного шунтирования является соответствие используемого шунта (трансплантата) диаметру шунтируемой артерии, длина анастомозов и качество их выполнения. В аорто-бедренной позиции обычно в качестве трансплантата используют бифуркационные или линейные синтетические протезы (дакрон, велюр, политетрафторэтилен («Гор – текс» или отечественный аналог «Витафлон») диаметром не менее 8 мм, а в бедренно-подколенной и тибиальной – чаще аутовену, диаметр которой обычно не превышает 6 мм. Для этой цели применяется v.saphena magna либо путем ее реверсии с помощью полного выделения (чтобы клапаны не мешали току крови), либо методом «in situ» – без выделения (с разрушением клапанного аппарата специальными манипуляторами – вальвулотомами), но с выключением ее притоков. Измененная вена (варикоз, перенесенный тромбофлебит) и малого диаметра (менее 3,5 мм) не используется.
Шунтирование – самая распространенная операция прямой реваскуляризации конечностей, суть которой заключается в создании обходного пути для кровотока, минуя пораженный участок артерии. Различают анатомические шунтирования, когда в качестве источника кровотока используется проходимая часть артерии выше пораженного сегмента (аорто-бедренное бифуркационное, одностороннее аорто-бедренное, подвздошно-бедренное, бедренно-подколенное, бедренно-тибиальное шунтирования) и экстраанатомические, когда в качестве источника используются артерии отдаленных бассейнов (подключично-бедренное, перекрестные подвздошно-бедренное и бедренно-бедренное шунтирования). Последние обычно выполняются пациентам повышенного риска и тем, у которых выполнение анатомического шунтирования сопряжено с возможными осложнениями или технически невозможно (наличие кишечных, мочевых фистул, ранее перенесенные операции на брюшной полости). У больных с многоуровневыми поражениями, как правило, первым этапом производят реконструкцию проксимального сегмента, реже выполняют одновременное шунтирование двух сегментов. Важными моментами проведения успешного шунтирования является соответствие используемого шунта (трансплантата) диаметру шунтируемой артерии, длина анастомозов и качество их выполнения. В аорто-бедренной позиции обычно в качестве трансплантата используют бифуркационные или линейные синтетические протезы (дакрон, велюр, политетрафторэтилен («Гор – текс» или отечественный аналог «Витафлон») диаметром не менее 8 мм, а в бедренно-подколенной и тибиальной – чаще аутовену, диаметр которой обычно не превышает 6 мм. Для этой цели применяется v.saphena magna либо путем ее реверсии с помощью полного выделения (чтобы клапаны не мешали току крови), либо методом «in situ» – без выделения (с разрушением клапанного аппарата специальными манипуляторами – вальвулотомами), но с выключением ее притоков. Измененная вена (варикоз, перенесенный тромбофлебит) и малого диаметра (менее 3,5 мм) не используется.