|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Лимфедема
Лимфедема перестала быть редким заболеванием, как это было в начале столетия. Э.В.Буш (1910) на 10 000 больных за 10 лет наблюдал лишь 4 случая лимфедемы, или 0,04 %. О.С.Шкроб и Ю.В.Кипренский (1960), по данным архивов крупных московских клиник за несколько лет, выявили 38 случаев лимфедемы. По сообщению K.Foldi (1982), лимфедема встречается у 2,5 %, а по данным V.Marchall (1983), - у 3 % больных с поражениями периферических сосудов. Toatti и его школа (1985) сообщают о 2000 наблюдений. Проявляясь в любом возрасте, лимфедема наиболее часто наблюдается в юном и молодом возрасте [БендаК. и др., 1987]. Основным методом лечения лимфедемы до настоящего времени остается хирургический. Отечественные хирурги в 70—90-е годы внесли значительный вклад в изучение и разработку проблемы диагностики и лечения лимфедемы [Тро-шков А.А., 1950; Ретвинский А.Н., 1961; Краковский Н.И., Савченко Т.В., 1963, 1976; Медведев П.М., 1964, 1967; Камаев И.Ф., 1969; Караванов Г.Г., 1972]. История развития и совершенствования методов хирургического лечения лимфедемы прошла большой и трудный путь от ампутационных операций до операций на лимфатических сосудах и узлах [Махов Н.И., 1950; Покровский А.В., 1971; Nielubowiz I., Olszewski W., 1968]. В связи с внедрением микрохирургической техники открылись новые возможности в хирургическом лечении лимфедемы [Петровский Б.В., Крылов B.C., 1976; Лохвицкий СВ., 1977; Кирпатовский И.Д., 1978; Ми-ланов И.О., 1979; Золотаревский В.Я.,
Рис. 13.23. Лимфедема нижней конечности IV степени.
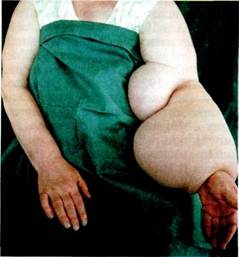
Рис. 13.24. Вторичная лимфедема левой верхней конечности после мастэктомии. 1980; Кузин М.И., Аничков М.Н., 1980; Абалмасов К.Г., 1982; Гусева Л.И., 1987; Богомолов А.Д., 1987; Бубнова Н.А., 1999; Вгаеп О., 1974; Clodins L., 1977]. Пол. При анализе результатов обследования 1191 больного лимфеде-мой, в том числе 1033 женщин (86,7 %) и 158 (13,3 %) мужчин, находившихся на лечении в Институте хирургии им. А.В.Вишневского, было установлено, что первичной формой лимфедемы женщины болеют в 7 раз чаще мужчин, а вторичной — в 4,5 раза. Возраст. Возраст больных колебался в широких пределах: от 10 до 65 лет. Анализируя возрастной состав больных лимфедемой и сопоставляя его со сроками появления первых признаков заболевания, установлено, что основную группу больных составили люди молодого, социально активного возраста — от 20 до 50 лет (72,6 %). Локализация. По данным Т.В.Савченко, среди больных лимфедемой (1191 человек) у 91,3 % были поражены нижние конечности, преимущественно левая—у 43,7 % (рис. 13.23); реже правая (37 %), в 10,6 % случаев наблюдалось двустороннее поражение. Значительно реже наблюдались другие локализации заболевания: верхние конечности (рис. 13.24), наружные половые органы, передняя брюшная стенка, лицо — 8,7 % (рис. 13.25). При врожденных формах лимфедемы двусторонние поражения были самыми частыми — 53,3 %. Этиология и патогенез лимфатических отеков. Наиболее частым проявлением нарушения лимфоот-тока бывает периферическое поражение сосудов и узлов конечностей, определяемое как лимфедема взамен раннее применявшегося названия "слоновость". Среди наших больных лимфедема встречалась у 12 % пациентов с заболеваниями периферических сосудов. Заболевания лимфатических сосудов могут быть вызваны как первичными (врожденными) на- рушениями лимфооттока, так и вторичными. Нарушения лимфооттока приводят к развитию отека с последующей гиперплазией соединительной ткани, фиброзно-склеротичес-кому процессу в зоне поражения. Мы наблюдали 4 % больных врожденной, 49 % — первичной и 47 % — вторичной формами лимфедемы. С учетом клинической картины этих форм мы отметили характерные особенности каждой из них и в то же время выявили ряд симптомов, пато-гномоничных для всех клинических форм лимфедемы: • деформация пораженной части конечности; • плотный безболезненный отек; • утолщение кожной складки; • бледность кожных покровов; • исчезновение рисунка сети подкожных вен. Выявлены также дополнительные признаки: гиперкератоз (30—50 %), гиперпигментация (10—15 %), цилиндрическая форма пальцев стоп (30—50 %), микотическое поражение, отсутствие ямки при надавливании на мягкие ткани (80 %). Дата добавления: 2015-02-06 | Просмотры: 1296 | Нарушение авторских прав |