|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ГЛАВА 3ОСНОВНЫЕ ЗАКОНОМЕРНОСТИ ЖИЗНЕДЕЯТЕЛЬНОСТИ И СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ. НОРМАЛЬНАЯ РЕНТГЕНОАНАТОМИЯ ЗУБОЧЕЛЮСТНОЙ СИСТЕМЫ И ЛИЦЕВОГО ЧЕРЕПА. ВОЗРАСТНЫЕ И ФУНКЦИОНАЛЬНЫЕ ВАРИАНТЫ СТРОЕНИЯ ЗУБОВ И ЧЕЛЮСТЕЙ
Анализ рентгенограмм не может быть осуществлен достаточно полно и грамотно без понимания основ строения и жизнедеятельности элементов, образующих зубоче-люстную систему, в первую очередь костной ткани. Оценка теневого изображения любого отдела скелета состоит как из констатации наличия патологических изменений, так и из объяснения их происхождения на основе понимания основных факторов, вызывающих изменения нормального строения кости, а также клинических и па-томорфологических особенностей заболевания. Такой подход к происхождению тех или иных теневых картин лежит в основе современной рентгеноостеологии. Он требует от специалистов знания не только клиники и морфологии костных поражений, скиалогии, но и общих закономерностей жизнедеятельности кости, как биологической субстанции в нормальных и патологических условиях. При этом рентгеноостеология в любом своем разделе должна исходить из представлений о том, что рентгенограмма отображает не только особенности строения данной области скелета, но и многие функциональные показатели. Кость представляет собой крайне пластичную субстанцию, непрерывно перестраивающуюся в зависимости от функциональной нагрузки и переживающую множество изменений от внутриутробного периода до смерти. Кость является метаморфной субстанцией. Она содержит обызве-ствленную и необызвествленную соединительную ткань, гемопоэтические элементы, сосуды, нервы, жировые отложения. Кость представляет собой высокоспециалиаирован- ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 97 gyro соединительную ткань, содержащую отростчатые клетки и межклеточную субстанцию. Минеральные соли откладываются в органическую матрицу кости. Интерсти-диальная субстанция имеет фибриллярное строение и содержит волокна типа коллагеновых. Минерализация кости не является следствием простого обызвествления соединительной ткани, а отображает интенсивность процессов биологического освоения неорганических солей, т. е. процессов оссификации. Минеральные соли адсорбируются в кишечнике, приносятся кровью в зоны оссификации и лишь при определенных условиях переходят через стенки капилляров и лимфоток. Следовательно, условия местной циркуляции (крово- и лимфото-ка) играют в этом процессе немалую роль. Процесс оссификации связан как с клеточными, так и с гуморальными факторами и протекает по-разному. Он прямо пропорционален физиологической резорбции кости, тесно связан с уровнем рН, величиной механической нагрузки, которая определяет появление и ориентацию костных структур. Возраст кости и возраст индивидуума — отнюдь не равнозначные понятия, так как на протяжении жизни человека костная ткань непрерывно разрушается и воссоздается. Всякая вновь образованная костная ткань (остеоидная) весьма лабильна, представляет собой пересеченную тяжами соединительную ткань, богатую фибробластами, не имеющую ориентации балок и содержащую относительно слабо развитую капиллярную сеть. Дальнейшее ее превращение в губчатую или компактную костную ткань определяет лишь один фактор — механическая нагрузка. Принципиальное строение обоих типов кости одинаково — обе построены из костных балок (трабекул). В губчатой кости пространства между трабекулами заполнены костным мозгом, в результате чего кость имеет ячеистое строение. В компактной кости костные балки тесно прилежат друг к другу, поэтому при наружном осмотре и на рентгенограммах эта ткань выглядит гомогенной. Клеточные элементы костной ткани имеют высокоспеци- ализированные функции. Остеобласты располагаются слоями на поверхности рас- ^УЩей кости и связаны друг с другом отростками. Они
синтезируют коллаген. Окруженные со всех сторон синтезированными продуктами, они превращаются в остеоциты, которые располагаются в лакунах, а их отростки проходят в тонких канальцах, связывающих лакуны между собой. Остеокласты представляют собой гигантские клетки с различным числом ядер, задачей которых является разрушение кости. Остеобласты, остеоциты и остеокласты могут превращаться друг в друга, что особенно характерно для растущей кости. Этот переход часто происходит при травмах, гиперпаратиреоидной остеодистрофии. Костная матрица состоит из коллагеновых волокон и основной субстанции. Коллагеновые волокна построены из перекрещивающихся фибрилл и состоят из пиролидинами-нокислоты, глицина, ароматических аминокислот. Основная, внеклеточная и межфибриллярная субстанция, как и в других типах соединительной ткани, содержит большое количество мукополисахаридов. Основной структурной единицей кости взрослого человека является остеон. Он представляет собой гаверсов канал, в котором проходят кровеносные и лимфатические сосуды, а вокруг концентрически расположены костные пластинки, содержащие остеоциты, соединенные друг с другом отростками. Отдельные остеоны трабекул расположены параллельно друг другу, и между ними имеются вставочные и обклад очные пластинки. Цилиндр остеона обычно ориентирован вдоль длинника кости. Фибриллы каждой пластинки идут спирально по отношению к оси канала, и их направление меняется от пластинки к пластинке. Помимо центрального гаверсова канала, система имеет много лакун с остеоцитами, связанных дополнительными каналами друг с другом и с основным просветом гаверсова канала. Формирование остеона происходит до тех пор, пока новые слои ткани, откладывающиеся изнутри гаверсова канала, не суживают его просвет до 18-20 мк [Mac Lean, Bredy, 1964]. В течение жизни у человека и высших животных вокруг гаверсовьгх каналов, подвергающихся резорбции, непрерывно образуются новые остеоны, особенно интенсивно вблизи периоста и эндоста. Поэтому кость состоит из осте-онов различного возраста: вновь возникающих, среднего возраста и резорбирующихся. При очень интенсивных про- __ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 99 цессах резорбции в образующихся полостях находят скопления остеокластов. При затихании процессов преобладают остеобласты. Данные микрорентгенографии свидетельствуют о том, что плотность остеонов различна — молодые менее минерализованы. Каждая костная балка покрыта эндостом, им же выстлана поверхность костномозгового канала длинных трубчатых костей. Снаружи большинство костей покрыто периостом. Такое пластинчатое строение имеет сформированная костная ткань взрослого человека. У лиц молодого возраста, а также при репаративном воссоздании вновь образованная ткань представляет собой волокнистую кость, содержащую немногочисленные остеоны. Процессы резорбции в компактной и губчатой кости идут одинаково, но новообразование губчатой костной ткани заметно отстает во времени. Эти данные подтверждаются результатами клинических наблюдений за сроками консолидации переломов при сходных повреждениях костей различного типа. Важнейшим биологическим фактором жизнедеятельности кости является ее кровоснабжение. Артериальные сосуды входят в кость через отверстия питающих каналов и разветвляются внутри кости, доходя до гаверсовых каналов. Капилляры костной ткани часто имеют эмбриональный тип строения и легко допускают трансфузию и пассаж питательных веществ, минеральных солей, гормонов и ферментов. Эти же капилляры способствуют мобилизации минеральных веществ из кости. Изменение местного кровоснабжения резко сказывается на состоянии костной ткани: при местной артериальной гиперемии кость рассасывается, при ослаблении кровотока уплотняется. Воздействие венозного застоя до сих пор окончательно не изучено. Кровоснабжение губчатой кости осуществляется следующим образом: артерии, вступающие в губчатую кость с различных сторон, ветвятся до тех пор, пока не подходят к костномозговой ячейке, переходя в артериолы и капилляры, образующие синусоиды вокруг трабекул. Именно здесь и происходит обмен, отсюда начинается венозное колено кровотока.
Внутрикостные вены очень тонкостенны, постепенно увеличиваются в диаметре и идут параллельно артериям, выходя из кости через те же отверстия. Синусоиды капилляров плавно меняются в диаметре, что способствует кро-вотоку. В трубчатых костях капилляры входят в гаверсову систему остеона из периостита, проходят в мозговую полость, опорожняясь в венулы. Abramson (1962) подчеркнул очень важный факт разницы в скорости кровотока в трубчатых и губчатых костях — в кровеносной системе гаверсовых каналов движение крови осуществляется много быстрее, чем в синусоидах и капиллярах губчатой кости. Этот факт следует обязательно учитывать при изучении обменных процессов и особенностей остеогенеза. Циркуляторная сеть взрослого человека возникает из эмбриональной сети капилляров, которые по мере роста хряща и кости преобразуются в сосуды различного типа и включаются в скелет. Сосудистая сеть кости постоянно растет и ремоделируется, однако на всех этапах процессов дифференцирования и последующего существования имеются постоянные анастомозы между всеми звеньями сосудистой системы. Наиболее важной с точки зрения питания является капиллярно-синусоидальная сеть, которая образуется как артериальным, так и венозным коленом. Внутри кости имеется синусоидальная сеть, на поверхности — капиллярная. В компактной кости преобладает сеть капилляров, а в хрящевой ткани — гломерулоподобные клубочки в конце хрящевых каналов. Из радиальных артерий кровь проходит до продольных и поперечных капилляров, а затем в венозные петли периоста. Контроль за этим звеном кровообращения, а также присасывающее и сжимающее действие мышц на вены осуществляют вазомоторные нервы. Важную роль играет наличие шунтовых соединений и гломусов в кости, которые приспосабливают кровообращение к потребности и интегрируют местное кровообращение и общую циркуляцию. Особенно заметно регулирующее действие шунтов в период роста, а потом они остаются в питающих каналах костномозговых пространств. Регуляция тока крови в кости осуществляется на уровне капилляров и синусоид. Кровообращение подчинено зако- __ ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 101 нам внутрикостного давления, которое имеет большое значение ввиду наличия шунтов и ригидности стенок цирку-ляторной системы. Строение сосудистой сети кости не случайно. Как и сосудистая сеть почек, сосудистая сеть кости приспособлена не только для питания костной ткани, но и для участия в обмене. Это обусловлено тем, что скелет в организме выполняет не только опорно-двигательную функцию, но и является важнейшим резервуаром минеральных солей, контролирующим их уровень в крови. Не возникает сомнения, что особенности кровообращения тесно связаны и с другой важной функцией кости — кроветворной. Помимо местного кровообращения, играющего важнейшую роль в жизнедеятельности костной ткани, процессы костеобразования регулируются и другими факторами: гормональными воздействиями, витаминным балансом организма, уровнем общего обмена веществ, в том числе и минерального обмена, а следовательно, деятельностью пищеварительной и выделительной систем и, наконец, действием функциональной механической нагрузки. В норме все указанные факторы строго координированы регулирующим воздействием центральной и вегетативной нервных систем. Нарушения в любом из перечисленных звеньев в отдельности или в комплексе координирующих механизмов приводят к количественным и качественным сдвигам в состоянии костной ткани. Особенно выраженное воздействие на состояние костной ткани оказывают железы внутренней секреции и факторы механической нагрузки. Известно множество системных поражений скелета, обусловленных изменениями в гормональной сфере: преждевременный диффузный остеопороз при изменениях со стороны гонад, дистрофическая перестройка скелета при аденоме околощитовидных желез, акромегалии и т. д. Широко известны изменения в скелете и зубочелюстной системе и при рахите, заболеваниях кишечника, мочевы-Делительной системы, приводящих к нарушениям всасывания и выделения минеральных солей. Важнейшую роль Для нормальных процессов костеобразования имеет механическая нагрузка. Ткани, из которых построены зубы, являются наиболее
твердыми в человеческом организме и абсорбируют максимальное количество рентгеновских лучей. Эмаль состоит почти на 96 % из неорганической субстанции. Около 4 % ее объема составляют органические вещества и вода. Дентин и цемент, образующие основную массу зубов, имеют много общего в физико-химических характеристиках и являются живой тканью. Первичный дентин формирует временные, вторичный — постоянные зубы. Одонтобласты являются достаточно активными клетками и образуют дентин в течение всей жизни человека. Образование вторичного молодого дентина идет наиболее интенсивно по периферии полости зуба, наиболее энергично — в премолярах и молярах. Максимальное количество дентина откладывается на верхней стенке полости зуба и на ее дне. В результате полость зуба может полностью облитерироваться. Любые раздражения или повреждения — кариес, ожоги, оперативные вмешательства — вызывают активизацию одонтобластов и усиленную продукцию заместительного дентина, также суживающего полость зуба. Цемент — минерализованная ткань, формирующая корни зубов. С помощью коллагеновых волокон цемент обеспечивает связь зуба с окружающими его структурами, в частности период онтальной связкой. Цемент представляет собой высокоспециализированную соединительную ткань, очень схожую с компактной костью, но в отличие от нее лишенную сосудов. На постоянных зубах цемент формируется в течение всей жизни человека. При определенных условиях образование цемента может превышать физиологическую необходимость, что приводит к гиперцементозу корней. Обычно в процесс при этом вовлекаются дисталь-ные отделы корней. Пульпа зуба занимает центральный отдел коронки и корневые каналы и абсорбирует незначительное количество рентгеновских лучей. В молодых зубах пульпарная полость имеет рога, которые распространяются по направлению к поверхности коронок зубов. Вследствие непрерывного отложения дентина широкая полость зуба и корневых каналов, которые характерны для недавно прорезавшихся зубов, с возрастом постепенно суживаются. Просвет корневых каналов суживается по направлению к верхушке корня зуба. ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 103 При этом отверстие их нередко располагается эксцентрически. Корень часто содержит и добавочные каналы, часть из которых в молярах открывается на разной высоте корней и в зоне их разделения. Обилие каналов является одной из причин ретроградного пульпита при глубоких пародонталь-ных карманах. С функциональной точки зрения в обеих челюстях выделяют альвеолярные отростки, которые представляют собой костное окружение лунок зубов. Они адаптированы к присутствию зубов, имеют кортикальную выстилку не только по вестибулярной и лингвальной поверхностям, но и в углублении каждой лунки и тесно связаны с волокнами период онтальной связки. Между массивными наружной и внутренней кортикальными пластинками располагается тонкая переходная зона и губчатая костная ткань. Слой ее минимален и даже может отсутствовать в зоне центральных зубов. Период онтальная связка, окружающая корни зубов и связывающая зуб с костной тканью, у взрослых людей имеет ширину около 0,2 мм. Она шире на уровне альвеолярного края и более узка у верхушек зубов. У подвижных зубов ширина периодонтальной связки увеличивается. Межзубные перегородки в норме заканчиваются на 1,0-2,0 мм отступа от эмалево-цементной границы зубов, форма их различна у разных групп зубов. Одним из основных отправных моментов рентгенодиагностики заболеваний зубочелюстной системы является определение нормальных вариантов строения лицевого черепа, в том числе челюстных костей на рентгенограммах различного типа. Общая оценка пропорциональности роста и развития различных отделов черепа обычно производится по обзорным снимкам, чаще всего по телерентгенограммам. Череп достигает полного развития к 21-23 годам. Он отличается гармоничностью и пропорциональностью различных отделов (рис. 3.1), в частности одинаковой высотой средней, верхней и нижней третей лицевого черепа, что определяется равенством отрезков N-Sp.n.ant., Sp.m.ant-Gn. При наиболее часто встречающемся мезоцефалическом типе мозгового черепа длина передней черепной ямки по расстоянию TD составляет около 2/^ высоты черепа по линии Т-Вг. Размеры передней и задней черепных ямок мало
различаются. Наклон основания черепа к франкфуртской горизонтали составляет 12°, а. угол между базисами обеих челюстей 20-25°. Хорошо выявляется костная структура покровных костей, венечный и ламбдовид-ный швы, сосудистые борозды, которые наиболее отчетливо видны в теменной и височной костях, где проходят разветвления средней ме-нингеальной артерии. Дип-лоэтические вены лучше всего выражены в чешуе лобной кости, особенно у мужчин. Ширина полосы диплоэ во всех отделах мозгового черепа равна в норме 0,5-0,7 см и только в теменной области достигает 1 см. Пальцевые вдавления наиболее четко выражены в теменной и височной костях. Турецкое седло имеет округлую или овальную форму, четкую спинку, хорошо выраженные передние и задние клиновидные отростки. Дно его в норме одноконтурное, а контур спинки может быть двойным или даже тройным. Если имеет место раздвоение дна, то оно обычно обусловливается неправильной установкой пациента и только в редких случаях асимметрией крыши основной пазухи. Наблюдаются большие индивидуальные колебания в размерах седла, однако только очень резкое уменьшение его ямки встречается при пороках развития и эндокринных заболеваниях. Какой-либо закономерности в соотношении размеров турецкого седла и других отделов основания черепа не обнаруживается. Угол DTBa в правильно сформированном черепе постоянен и равен 130-135°. Лицевой череп взрослого человека имеет хорошо разви- ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 105
тые массивы тела верхней челюсти, скуловой кости и области симфиза нижней челюсти. Высота альвеолярных отростков в зонах различных групп зубов почти одинакова, а точки А и В лежат на одной вертикали. Углы SNA, SNB важны для определения средней и нижней третей лицевого черепа по отношению к его основанию. В гармоничном черепе они составляют 80-82° и 78-80° соответственно. Однако наши данные свидетельствуют о том, что на величину этих углов, помимо положения точек А и В, которое в известной мере обусловлено размерами базисов челюстей и расположением челюстей в черепе, влияет наклон передней черепной ямки по отношению к горизонтальной плоскости. При одних и тех же абсолютных размерах TD (N-Se) и базисов челюстей указанные углы тем меньше, чем больший угол составляет передняя черепная ямка с горизонтальной плоскостью (рис. 3.2). Если верхняя челюсть занимает дистальное положение, то угол уменьшается, а при избыточном смещении костей средней зоны вперед угол SNA увеличивается (свыше 82°). При дисталь-ном положении нижней челюсти по отношению к основанию черепа угол SNB становится менее 76 °, а при выдвижении этой кости вперед увеличивается свыше 80°. Взаимоотношения средней и нижней третей лицевого черепа документируются углом ANB, который в норме равен 2-3°. Дистальное смещение нижней челюсти приводит к увеличению - Угла AN В СВЫШе 5°. ЭТОТ фрагмент телерентгенограммы чере-угол увеличивается И При па в боковой проекции. Основание переднем смещении верхней ^.^РазмГры0 ace^S челюсти и достигает макси- углов уменьшены
мальной величины (10° и более), когда обе челюсти занимают неправильное положение по отношению друг к другу и основанию черепа. В этом случае углы SNA и SNB также отличаются от нормальных. Гениальный угол составляет 123±10°, а ветвь челюсти идет почти вертикально. На рентгенограмме в прямой проекции правая и левая половины черепа почти полностью симметричны. Высота мозгового черепа незначительно превышает высоту лицевого, а ширина на уровне нижнечелюстных углов почти в 2 раза больше ширины в области верхнечелюстных базисов. Глазницы имеют одинаковую форму, расстояние между ними составляет 32-33 мм (см. рис. 3.1). При ортогнатическом соотношении зубных рядов угол между центральными резцами обеих челюстей составляет на боковых снимках 130-140°, а наклон их к основаниям собственных челюстей равен 70±5° для верхней и 85-90±5 ° для нижней челюсти. Ветвь нижней челюсти плавно переходит в шейку мыщелкового отростка и головку, которая при нормальном соотношении зубных рядов имеет овальную форму и занимает во впадине центральное или переднецентральное расположение. Значительной диспропорции в размерах элементов сустава нет. При брахи- и долихоцефалии меняется соотношение длины и высоты черепа, но гармоничность профиля сохраняется. Турецкое седло у брахицефалов округлое, а у долихоцефалов почти четырехугольное. Естественно, в пределах нормы имеется бесчисленное количество индивидуальных колебаний, семейных и национальных особенностей, классифицировать которые невозможно. Череп ребенка и подростка в норме существенно отличается от черепа взрослого непропорциональностью, которая тем больше, чем меньше возраст исследуемого (рис. 3.3). При рождении мозговой череп в 7 раз превышает объем лицевого и вследствие высоких темпов развития к 3 годам достигает 85 % полного объема. Лицевой череп к этому времени составляет только 50 % объема у взрослого. У мальчиков и девочек имеются различные периоды интенсивного роста черепа, что создает в сменном прикусе множество вариантов нормы. Внутренняя и наружная пластика диплоэ, сосудистые ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 107
борозды и венозные синусы начинают различаться на рентгенограммах после 2 лет жизни. Синхондрозы основания черепа, за исключением сфеноокципитального, который виден до пубертатного периода, полностью исчезают к 4 годам. К 3 годам основной и лобный синусы еще отсутствуют, но решетчатый лабиринт уже начинает выявляться. Лобный синус формируется к 5-6 годам, к 12 годам приобретает индивидуальную форму и полностью развивается к 20 годам. Основной синус оформляется к 4-5 годам, пальцевые вдавления достигают максимума к 14 годам и лучше всего видны в лобной кости. У новорожденных и маленьких детей комплекс костей средней зоны лица занимает задневнутреннее положение по отношению к точке N и по мере роста ребенка перемещается вниз и вперед. Твердое нёбо в первые годы жизни располагается высоко, глазницы сближены и раздвигаются по мере развития решетчатого лабиринта. Верхнечелюстные пазухи существуют уже у новорожденного, имеют ще- левидную форму, на снимках не определяются. Отчетливая пневматизация пазух обнаруживается после 2,5 лет, но и в этом возрасте их трудно обнаружить вследствие наслоения теней зачатков зубов. К 3 годам пазухи принимают вид маленьких треугольных просветлении, бухты их начинают формироваться после 4 лет. До пубертатного периода дно верхнечелюстных пазух и дно полости носа находятся на одном уровне. Позднее дно пазух опускается вследствие формирования альвеолярной бухты. В отличие °т взрослых у детей и подростков часто имеется прямой контакт корней моляров со слизистой оболочкой верхнечелюстной пазухи.
Наблюдаются два периода роста средней зоны лицевого черепа: в первом (до 7 лет) рост приводит к увеличению объема глазниц и небольшому смещению вниз верхней челюсти, во втором (после 7 лет) — вызывает смещение вперед всей средней зоны лицевого черепа, характеризуется бурной аппозицией кости по поверхности лицевых массивов, в том числе и в области верхнеальвеолярного отростка. В результате к 12 годам размеры костей средней зоны увеличиваются вдвое. Существенно увеличивается высота носовой полости, дно которой удаляется от нижнеглазничного края. Нижняя челюсть с возрастом мало изменяется по форме, но гениальные углы постепенно уменьшаются вследствие перемещения ветви вперед. У новорожденных впадины ви-сочно-нижнечелюстных суставов плоские, суставные бугорки и внутрисуставные мениски отсутствуют и появляются только по мере становления жевательной функции, роста жевательных мышц и прорезывания молочных зубов. Головки мыщелковых отростков в виде валиков эллипсовидной формы существуют уже в конце внутриутробного периода. С момента формирования появляются индивидуальные варианты формы головок ветвей нижней челюсти. Характерную форму элементы суставов приобретают к моменту прорезывания первых постоянных моляров. У детей объем суставных впадин в 2-3 раза превышает размеры головок. Наиболее интенсивное удлинение ветви происходит в возрасте 10-14 лет и заканчивается раньше у девочек. В возрасте 1-4 лет размеры суставного бугорка практически не изменяются, а потом происходит напластование костной ткани в области его вершины и переднего ската с увеличением как высоты, так и ширины бугорка. В течение первых 10 лет жизни наблюдается так называемый функционально адаптирующийся рост мыщелкового отростка и всех костных элементов височно-нижнечелюстного сустава, а в дальнейшем процессы ремоделирования, преобладающие в суставной головке. С возрастом ширина и глубина суставной впадины увеличиваются, головка занимает в ней более глубокое положение, что обусловлено изменением фронтального перекрытия. К 11 годам передний отрезок основания черепа равен ^^ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 109 длине тела нижней челюсти, затем челюсть продолжает удлиняться, а рост основания черепа и вздутие лобного синуса прекращаются. Имеются известные половые различия в формировании черепа в различные возрастные периоды. В течение 1-го года жизни размеры мозгового черепа и основания у мальчиков достоверно больше, чем у девочек, а параметры лицевого черепа не различаются по полу. Относительный прирост размеров основания черепа у девочек происходит быстрее, но периоды интенсивного роста заканчиваются в среднем на 1 год раньше, чем у мальчиков. Периоды усиленного черепного роста также приходятся на разные возрасты. Мозговой череп у мальчиков наиболее интенсивно растет до 3 лет, у девочек — до 2-2,5 лет. После 3 лет высота мозгового черепа практически не изменяется, а размеры основания продолжают увеличиваться. Расстояние N-T у мальчиков увеличивается до 14 лет, у девочек — до 13 лет за счет развития лобной пазухи. После 14 лет все основание черепа удлиняется медленно, темпы удлинения одинаковы, но количественный прирост у мальчиков больше. Размеры турецкого седла у девочек увеличиваются быстрее, но рост заканчивается раньше. Лицевой череп растет интенсивно в 7-8 лет у мальчиков и в 14-15 лет у девочек. Особенно увеличивается высота лица за счет средней и нижней зоны. Увеличиваются размеры Т-Sp.n.post, T-Gn, T-Go, N-Pr, Ba-Go. Gn-Go. В целом размеры всех отделов мозгового, лицевого и основания черепа у девочек до 15 лет меньше, верхняя челюсть короче, нёбо более плоское. Достоверные различия в росте и формировании височно-нижнечелюстных суставов у мальчиков и девочек неизвестны. Зато существенно разнятся параметры сочленения в зависимости от величины фронтального перекрытия зубов. У мальчиков различного возраста существенно меньше размеры некоторых углов, в том числе базального. Наклон основания черепа у девочек устанавливается в 11 лет, а у Мальчиков в 15 лет. Половые различия размеров черепа достигают максимума в возрасте 11-15 лет. Это необходимо учитывать при анализе рентгенограмм и оценке краниометрических показателей во всех возрастных группах, особенно у подростков, принимая во внимание половые
различия. К 20 годам часть различий в размерах выравнивается и вновь выявляется с достоверностью в пожилом возрасте. У взрослых женщин основание черепа и тело нижней челюсти короче, чем у мужчин, скат основной кости более плоский, лобные и затылочные выпуклости более крутые. Высота лицевого черепа также несколько меньше. Однако в целом различия размеров черепа по полу хотя и существуют, но не всегда достоверны. В старших возрастных группах вновь более достоверно выявляются небольшие различия параметров черепа по полу. Весь череп с возрастом уменьшается, скат становится более плоским, уменьшается наклон основания черепа. С годами у мужчин череп становится менее гармоничным, чего у женщин, как правило, не бывает. Ко времени полного гармоничного формирования черепа (21-23 года) задняя высота лицевого черепа должна составлять 60-62% передней. Правильно-пропорциональный профиль характеризуется расположением нижних зубов на 2 мм впереди или позади лицевой плоскости N-Po. Для определения правильных пропорций можно пользоваться углами Tweed: I — угол между франкфуртской горизонталью и продолжением длинной оси центральных верхних резцов составляет около 65 °, II — угол между МТ\ и центральными нижними резцами равен 90±5°, III — угол между франкфуртской горизонталью и МТг равен 25°. Гармоничный лицевой череп должен иметь хорошо развитые зубные ряды, пропорциональное соотношение размеров зубов и альвеолярных отростков, анатомически правильную окклюзию. Оценка состояния лицевого черепа по телерентгенограммам производится с учетом нескольких краниометрических показателей, к определению которых необходимо прибегать в тех случаях, когда при обычном рассмотрении снимков невозможно полностью охарактеризовать картину. Следует учитывать, что в лицевом, как и в остальных отделах черепа, нет стабильных, не смещающихся за время развития точек. Именно поэтому более достоверно определение угловых размеров, чем линейных. Очень важно перед изучением лицевого черепа определить наклон основания черепа по отношению к истинной горизонтали. Если он превышает ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 111 6°, то в показатели, характеризующие комплекс костей средней зоны лица и переднюю черепную ямку, нужно вносить поправки. Это, в частности, относится к углу SBN. Не только положение, но и форма основания черепа влияют на ориентацию нижней челюсти: если основание резко изогнуто — височно-нижнечелюстной сустав расположен более кпереди. В этих случаях, даже если нижняя челюсть имеет нормальные размеры, она может казаться укороченной или удлиненной в зависимости от положения суставной впадины. Плоскости SPP и МТ\ в норме должны иметь одинаковый угол наклона по отношению к горизонтали. Если симметрия их наклона нарушается, то задняя лицевая высота укорачивается больше передней и возникает открытый прикус. В периоде роста отрезок Se-N (TD) увеличивается ежегодно почти на 2 мм, но не меняет положения. На такое же расстояние смещается вперед верхняя челюсть, развитие которой тесно связано с формированием верхнечелюстных пазух, аппозиционным костным ростом в сфеноокци-питальном синхондрозе и деятельностью боковых лицевых швов. Положение точек S и Т больше всего зависит от сфеноокципитального роста, а через связь задней черепной ямки и височной кости, определяющих положение суставной впадины, они влияют на топографию головки мыщел-кового отростка. Если впадина расположена больше кзади, то ветви нижней челюсти удлиняются. Если смещения впадины не происходит, то ветви остаются короткими, что вызывает снижение задней высоты лица. В известной мере этот показатель обусловливается также высотой альвеолярного отростка и зубов в области моляров. Показателем нормальной высоты средней зоны лица является величина угла NTSp.ri.post., а нижней трети— Sp.n.post.GoGn. Величина последнего угла определяется степень роста нижней трети лицевого черепа, но отклонения показателей от нормальных не позволяют определить причину нарушения, поскольку на них влияет как рост нижнечелюстной кости, так и величина обоих альвеолярных отростков. Различают три типа нижнечелюстной кости: I — с одинаково хорошо развитыми ветвями и телом, с почти прямым гениальным углом и бигониальным размером около 11 см;
II — с короткой ветвью, нормальным телом, тупым гениальным углом и бигониальньм размером около 7,5 см; III — с длинной ветвью, нормальным или коротким телом, острым гениальным углом и бигониальным размером около 14 см. Как правило, I тип нижней челюсти отличается уравновешенностью ширины ветви и высоты тела с зубами и альвеолярными отростками. Плоскость окклюзии в этих случаях почти параллельна краю нижней челюсти, симфиз хорошо развит, оси резцов почти перпендикулярны базису нижней челюсти, МТ\ составляет с основанием черепа угол 18-25°. Вершины венечного и мыщелкового отростков в этих случаях располагаются в одной горизонтальной плоскости, головка мыщелкового отростка широка в передне-заднем направлении. При II типе нижней челюсти ветви и отростки узкие, венечные отростки короче мыщелковых. Угол, который МТ\ составляет с TD, больше, чем при I типе, и чем он больше, тем более дистально расположен лицевой череп. Хотя нижняя челюсть имеет нормальные размеры, она кажется короче, чем в действительности, что вызвано увеличением гениального угла и соотношением MTi и МТг- Сюда же относятся те типы нижней челюсти, которые характеризуются увеличением размеров тела при нормальной или несколько укороченной ветви. В этих случаях ветвь кажется более короткой, чем в действительности, из-за удлинения тела и развертывания гениального угла. При III типе ветвь нижней челюсти прямая и широкая, тело высокое и короткое, нижнечелюстное, основание вогнуто кверху, гениальный угол острый. Между МТ\ и TD образуется небольшой угол, симфиз выступает вперед, центральные нижние зубы наклонены к своему базису под углом меньше 90°. В определенной мере различия в формировании нижнечелюстной кости связаны с ростом задней черепной ямки, центром которого является сфеноокципитальный синхондроз. В зависимости от длины этого отдела основания черепа височная кость и, следовательно, впадина височно-ниж-нечелюстного сустава влияют на длину ветви и тела нижней челюсти: чем в более заднее положение смещается суставная впадина, тем больше размеры нижнечелюстной ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 113 кости. Если рост в сфеноокципитальном синхондрозе нарушается, тело и ветвь нижнечелюстной кости остаются короткими и возникают проявления нижней ретрогнатии. Длины задней черепной ямки и ветви нижней челюсти обычно находятся в соотношении 3:4, прирост ветви в норме происходит на 1-2 мм в год. Среди основных видов конфигурации костей средней зоны можно ориентировочно выделить два: при первом твердое нёбо почти параллельно франкфуртской горизонтали, а при втором укорочено, имеет приподнятый передний конец. Описание нормальных вариантов строения челюстных костей, в том числе альвеолярных отростков, наиболее удобно проводить по прямым панорамным рентгенограммам или ортопантомограммам. На этих снимках видно, что нижняя челюсть на всем протяжении построена как плоскогубчатая кость. Лишь в основании ее проходит интенсивная однородная полоса компактной костной ткани, ширина которой варьирует. В центральных отделах челюсти она максимальная (0,3-0,6 см), по направлению к углам уменьшается и переходит в тонкую четкую полоску кортикальной кости, имеющей ровные контуры. Альвеолярные края челюстей заканчиваются либо конусообразно, либо более плоско, образуя зубчатость межальвеолярных перегородок. Форма их представлена в основном двумя наиболее характерными вариантами: в центральных отделах челюстей они остроконечные, в боковых пологие, трапециевидные. Верхний край межальвеолярных гребней в норме находится на 2 мм ниже эма-лево-цементной границы. Рентгенологическая граница может не соответствовать той, которая определяется при зондировании, так как данные электронной микроскопии свидетельствуют, что глубина нормального десневого кармана равна 0,4-0,6 мм, и достичь эмалево-цементной границы можно, только перфорировав его дно. Кортикальная выстилка лунок вестибулярной и оральной поверхностей у центральных зубов сходится почти в одной точке. Поэтому она может не давать на рентгенограмме привычной картины интенсивной замыкающей пластинки. Следует указать, что ложный симптом исчезновения
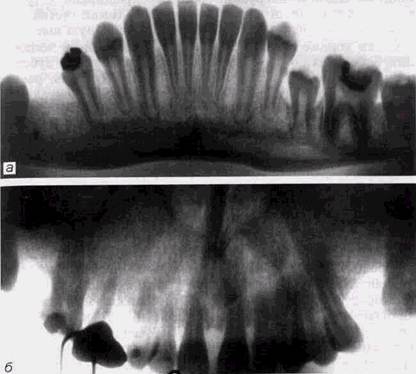
кортикальной замыкающей пластинки на вершинах межзубных перегородок может быть связан с изменением формы последних, если верхушки перегородок сильно скошены и находятся под большим углом к центральному рентгеновскому лучу. В этих случаях нет четкости и в отображении эмалево-пементной Гранины. Положение зубов влияет на скошенность межзубных гребней — в частности, физиологическое нормальное смещение зубов. Большое влияние на форму межальвеолярных гребней оказывает частота расположения зубов: чем больше расстояние между ними, тем более пологи межальвеолярные гребни (рис. 3.4, а и б). Этот факт следует учитывать при изучении рентгенограмм, чтобы не принять широкие перегородки в зоне центральных зубов при диастеме и тремах за проявление процессов «атрофии» альвеолярного края, а остроконечные гребни в зоне тесно расположенных моляров и премоляров — за картину костного «кармана». Ориентиром в обоих случаях является сохранность непрерывности замыкающей пластинки. Она представляет собой тонкую окаймляющую кортикальную пластинку, которая прободается множеством канальцев; через них проходят сосуды и нервные волокна. Число их на верхней челюсти больше, чем на нижней; соответственно четкость кортикальной пластинки меньше. Особенно широки канальцы у лиц молодого возраста в зоне гребней перегородок, а по направлению к вершине корня их количество уменьшается. Кортикальная замыкающая пластинка всегда более мощная на нижней челюсти и менее четко видна на верхней. Диаметр ее широко варьирует у зубов различных групп и индивидуально. Вдоль каждой лунки также видна замыкающая кортикальная пластинка. Однако следует учитывать, что на рентгенограммах видны лишь медиальная и дистальная замыкающие пластинки, а вестибулярная и лиигвальная накладываются друг на друга и на тень корня и шейки зуба, сквозь которые они иногда прослеживаются в виде не совсем четкой линии. Диаметр и интенсивность замыкающей пластинки является в известной мере показателем величины функциональной нагрузки стенок альвеолы. Их изменения координируют с видом смыкания зубных рядов. Структура костной ткани нижней челюсти характеризу- ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 115
Рис. 3.4 Форма межальвеолярных гребней: о — при обычном расположении зубов; б— при диастеме ется петлистым рисунком перекрещивающихся костных балок. Наиболее интенсивную тень дают горизонтально направленные трабекулы, являющиеся так называемыми функциональными балками. Характер трабекулярного рисунка обусловлен функциональной нагрузкой: давление, испытываемое зубами, через связки зуба и компактную выстилку лунок передается на губчатую кость. Наиболее густая петлистость костного рисунка соответствует зонам альвеолярного отростка по периферии лунок. Трабекулы, окружающие альвеолы, образуют траектории, идущие ниже лунок; затем они поднимаются диагонально вверх и назад через ветвь к мыщелковому отростку, передавая жевательное давление частично на основание черепа. В области подбородка нижняя челюсть испытывает наиболее
мощные силовые нагрузки: здесь перекрещиваются трабе-кулы обеих половин челюсти, возникает самая густая сеть балок, а компактная кость имеет максимальную высоту. Очень тонкие кровеносные сосуды, лежащие в каналах или бороздках, осуществляющие кровоснабжение зубов и десны, отходят от разветвлений основных сосудов, расположенных в межзубных перегородках. Каналы питающих сосудов лучше видны в зоне нижних резцов, клыков и премоляров, особенно в беззубых челюстях у лиц старшего возраста. Ход каналов вертикален. В зоне моляров у подростков их можно видеть ниже корней зубов. На верхней челюсти сосудистые каналы видны редко, их чаще можно различить на фоне дна верхнечелюстной пазухи. Величина ячеек в различных участках нижней челюсти разная: они более мелкие в зоне резцов, более крупные в зоне моляров и углов нижней челюсти. В центральных отделах ячейки меньше в вершинах межальвеолярных перегородок. Представление о том, что крупнопетлистый, «юношеский» рисунок трабекул у лиц среднего и пожилого возраста — один из первых симптомов пародонтита, при анализе панорамных рентгенограмм и ортопантомограмм не подтверждается. Рентгенограмма свидетельствует, что величина ячеек является сугубо индивидуальной особенностью строения костной ткани и не может служить ориентиром при диагностике заболеваний пародонта. Вместе с тем данные панорамной рентгенографии и томографии заставляют полностью согласиться с Г. А. Зедге-нидзе (1962), различающим три типа костной структуры нижней челюсти: хорошо дифференцированную, плохо дифференцированную и переходную. Плохо дифференцированная структура кости в норме наблюдается в двух крайних возрастных группах: у детей и подростков, у которых трабекулярное строение нижнечелюстной кости выражено слабо, и у лиц преклонного возраста при склеротической перестройке костной ткани. Переходный тип структуры обычно встречается при диффузном остеопо-розе. «Плотность» костного рисунка на протяжении нижней челюсти неодинаковая. В центральных участках тела на уровне резцов находится полоса интенсивной плотности костной ткани, соответствующая зоне симфиза и подборо- ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 117 дочного возвышения. По обеим сторонам от нее в основании подбородочного бугорка интенсивность тени костной ткани несколько убывает, а на уровне моляров вновь увеличивается из-за наличия бугристостей в зоне прикрепления жевательных мышц, идущих по наружной и внутренней поверхностям челюсти. Костная структура верхней челюсти заметно отличается от таковой у нижней; она одинакова в различных участках кости. В верхнем альвеолярном отростке преобладают вертикально направленные костные трабекулы. Ячеистый рисунок этой кости относительно мало различается у лиц разного возраста. Только при диффузном остеопорозе рисунок приближается к переходному типу. Различия в пространственной ориентации «функциональных» трабекул на обеих челюстях объясняются особенностями распределения механической нагрузки, состоящими в том, что жевательная нагрузка, воспринимаемая зубами нижней челюсти, гасится только в пределах этой кости, распределяясь в горизонтальном направлении. Нагрузка с зубов верхней челюсти передается этой тонкой костью в вертикальном направлении на «контрафорсы» средней зоны лицевого черепа вплоть до глабеллы. Это и обусловливает преимущественно вертикальный ход «функциональных» трабекул ее альвеолярного отростка. Панорамные томограммы дистальной половины черепа позволяют визуализировать нижнечелюстной канал на всем его протяжении и не искажают его хода. Просвет нижнечелюстного канала на ортопантомограммах имеет диаметр 0,4-0,6 см. Форма его различна. Индивидуальные варианты могут быть объединены в три наиболее часто встречающихся типа: I — почти горизонтально направленный канал, заканчивающийся на уровне угла челюсти нижнечелюстным отверстием, которое чаще всего имеет овальную форму. Просветление отверстия превышает диаметр канала, контуры обычно не совсем четкие; II — верхний наружный конец канала подымается вверх, заходя на небольшом протяжении в ветвь. Дистальный отрезок канала имеет слегка косой ход; конечная часть широким раструбом переходит в отверстие нижней челюсти, которое в этих случаях не всегда имеет правильную геометрическую форму и четкие контуры; III (встречается реже все-
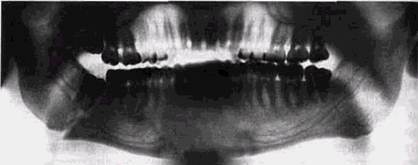
Рис. 3.5. Вид нижнечелюстного канала на ортопантомограмме больного | с переломом нижней челюсти в области угла справа го) — канал имеет еще более косой ход, высоко заходит в ветвь, образуя петлеобразный изгиб в дистальной части. У детей нижнечелюстное отверстие может располагаться на 1-2 мм ниже режущего края зубов. Границы нижнечелюстного канала образованы тонкими четкими кортикальными пластинками, хорошо видными в норме на всем протяжении тела нижней челюсти. С возрастом положение его несколько изменяется. У детей канал более узкий, сдвинут ближе к компактной полосе основания челюсти. У лиц молодого возраста он смещается более краниально, а у пожилых перемещается еще больше вверх, особенно при атрофии альвеолярного края вследствие потери зубов. Это необходимо учитывать при хирургических вмешательствах. Верхняя стенка канала всегда контурируется менее четко, чем нижняя (рис. 3.5). Определение взаимоотношений канала с корнями зубов также представляет практический интерес. Внутриротовые снимки для этой цели мало пригодны, так как вследствие проекционных искажений часто симулируют проникновение корней в канал там, где этого нет в действительности. По данным ортопантомографии, прослойка губчатой кости между верхней стенкой нижнечелюстного канала и верхушками корней составляет 0,4-0,6 см. Подбородочные отверстия нижнечелюстного канала приходятся у детей на уровне клыков, а у взрослых на уровне премоляров, имеют ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 119 округлую или овальную форму и окружены по периферии четким кортикальным ободком. Наружная косая линия ретромолярного треугольника доходит до переднего края ветви челюсти, а внутренняя (челюстно-подъязычная), начинаясь у нижнего края симфиза, поднимается вверх по внутреннему краю нижней челюсти до ветви (рис. 3.6). Обе линии имеют различную плотность, лучше всего видны в зоне моляров, где челюстно-подъязычная линия располагается ближе к нижнему краю челюсти. На увеличенных панорамных рентгенограммах верхней челюсти изображения боковых хрящей полости носа наслаиваются на изображение центрального участка альвеолярного отростка, создавая две большие овальные зоны просветления, не полностью разделенные перегородкой носа и ограниченные утолщением мягких тканей. Резцовые отверстия на этих снимках имеют ббльщие, чем обычно, размеры, а форма их овальная и круглая из-за особенностей пространственных взаимоотношений при этом виде съемки (рис. 3.7). Наслаиваясь на корни центральных или боковых резцов, они требуют дифференциальной диагностики с гранулемой или кистой, которая основывается на отсутствии четкого кортикального ободка вокруг резцового отверстия. Следует также учитывать клинико-рентгеноло-гическую характеристику состояния зубов, на корни которых накладываются просветы резцовых отверстий, а также наличие неизмененной кортикальной пластинки вдоль всей лунки, просматривающейся сквозь просветление резцового отверстия. Интенсивная дополнительная тень с волнистой наружной границей в центре верхней челюсти образует нёбный валик. На боковых панорамных снимках также четко выявляется состояние альвеолярных отростков и обоих зубных рядов соответствующей половины челюстей. Иногда на снимке видны и центральные зубы противоположной половины челюстей. Особенности строения губчатой ткани челюстей видны на этих снимках хорошо и имеют те же закономерности, что и на прямых панорамных рентгено-П^аммах. Кроме того, видны ветвь нижней челюсти, оба ее °тростка, челюстно-подъязычная линия, которая переходит на тело нижней челюсти, накладываясь на корни
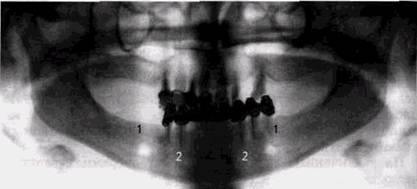
Рис. 3.6. Ортопантомограмма больной, пользующейся съемными протезами. Альвеолярные отростки окаймлены кортикальными пластинками: 1 — видны подбородочные отверстия на уровне 5 | 5; 2 — челюст-но-подъязычная бугристость. Периодонтальные щели широкие, кортикальная выстилка лунок прослеживается хорошо третьих моляров. Определяются канал и отверстие нижней челюсти (см. рис. 3.5). Дно верхнечелюстной пазухи на боковых снимках не всегда видно на всем протяжении, зато отчетливо выявляется боковая стенка, позади которой хорошо видна скуловая кость, переходящая в скуловую дугу. На верхнелатеральный отдел пазухи накладывается тень верхнечелюстного отростка скуловой кости. Определяются бугристость верхней челюсти, крючок и крыловидный отросток основной кости. Степень их выявления зависит от особенностей строения нижней трети лица и расположения во рту аппликатора рентгеновской трубки. Ширина периодонтальной щели на протяжении лунок зубов различна и отражает особенности функциональной нагрузки на ее стенки. Наиболее узка щель на уровне нижней трети корней, наиболее широка — у альвеолярного края. Это является свидетельством горизонтально направленной нагрузки при физиологическом перемещении зубов. Изредка в нижней челюсти на уровне угла, вблизи кортикальной пластинки встречаются округлые или овальные просветления около 1-2 см в поперечнике, расположенные в зоне неизмененной костной ткани и не имеющие каких- ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 121
Рис. 3.7. Панорамная рентгенограмма верхней челюсти. Видно овальное резцовое отверстие между 1 I 1 либо клинических проявлений (рис. 3.8). Они могут быть одно- или двусторонними и являются следом давления под-нижнечелюстной слюнной железы, близко примыкающей к углу нижней челюсти в момент формирования. Костная ткань в зоне просветления резко истончена. Такие же псевдополости, более редко встречающиеся в ветви нижней челюсти, могут быть связаны с прилеганием околоушной слюнной железы, а в центральных отделах тела нижней челюсти обусловлены подъязычной слюнной железой. Снимки зубов верхней челюсти имеют больше различных деталей. Питательные каналы здесь выявляются лучше; они шире и подходят к верхушкам зубов. На нижней челюсти их с трудом можно обнаружить на участке между отверстиями нижнечелюстного канала. В межальвеолярных перегородках обеих челюстей проходят каналы меж-луночковых артерий. Они отчетливее выявляются в центральных отделах нижней челюсти, особенно у людей с не очень массивной нижнечелюстной костью при мелко-пятнистом рисунке костных балок, адентии. На стенках верхнечелюстной пазухи на прямых панорамных рентгенограммах верхней челюсти определяются каналы разветвлений верхней альвеолярной артерии, которые идут сзади сверху вперед и вниз. На уровне передних зубов плотность костной ткани
верхней челюсти кажется меньше, чем в соседних отделах, из-за наслоения воздушных носовых ходов (рис. 3.9, о и б). Состояние костной ткани и альвеолярных отростков на внутриротовых снимках принципиально не отличается от такового на панорамных рентгенограммах. Более богаты деталями внутриротовые снимки верхних зубов. На рентгенограммах центральных резцов по средней линии виден интенсивный межчелюстной костный шов. На него или несколько латеральное наслаивается просветление резцового отверстия. Форма и размеры резцовых отверстий могут изменяться в зависимости от наклона луча при съемке. Обычно их диаметр 3-6 мм. При увеличении диаметра отверстий свыше 0,7 см можно говорить о кисте. Реже видны добавочные отверстия Скарпы, через которые проходят велопалатинальные артерия и вена. Выше резцового отверстия на внутриротовых снимках располагается интенсивная тень дугообразной формы — проекция передней носовой ости. Дно полости носа на внутриротовых снимках наслаивается на верхнечелюстную пазуху и иногда видно на уровне премоляров в виде интенсивной линии.
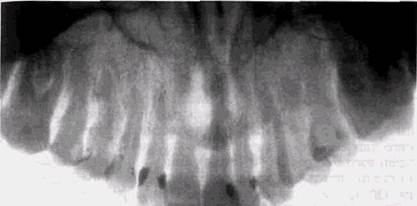
Дно альвеолярной бухты верхнечелюстной пазухи накладывается на изображение зубов от 4|4 до бугристости верхней челюсти. Если бухта узкая и глубокая, то она ограничивается не одной, а двумя кортикальными полосками. На зону боковых резцов может наслаиваться просветление небольшой интенсивности, образующаяся латеральная ямка, которая располагается на лабильной пластинке альвеолярного отростка верхней челюсти. На снимках моляров определяется скуловой отросток в виде интенсивной дугообразной линии толщиной рис. з.8. около 3 мм, за которым рас-Фрагмент ортопантомограммы. полагается сама скуловая Овальное четко очерченное просвет- имеющая характер ление—след давления поднижне- "•"'-*"» """-"-«ш.пя лауш^^у челюстной слюнной железы интенсивной бесструктурной ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 123
•В Т| Рис. 3.9. т Внутриротовые рентгенограммы зубов верхней челюсти: а — центральных; б — боковых. Видны особенности трабекулярного рисунка, периодонтальные щели, кортикальная выстилка лунок, дно верхнечелюстной пазухи, кариес JJ тени. Иногда выявляются крючковидный выступ крыло-видного отростка основной кости и венечный отросток нижней челюсти. Подбородочная ямка нижней челюсти — углубление на лабиальной кортикальной пластинке на уровне боковых резцов — имеет на снимках вид участка меньшей плотности. Подбородочный бугорок определяется в виде зон костной плотности по бокам от средней линии или в виде треугольных выступов на окклюзионных рентгенограммах. В области корней моляров видна интенсивная полоса края ментальной бугристости. Подбородочное отверстие нижнечелюстного канала чаще всего выявляется в области премоляров ниже вершин их корней и имеет вид округлой четко очерченной полости диаметром 5-7 мм. Наслаиваясь на верхушку корня, она может симулировать периапи-кальную гранулему. Отличить нормальное анатомическое образование можно по сохранности периодонтальной щели и кортикальной замыкающей пластинки вокруг верхушки корня. Просвет нижнечелюстного канала также обычно располагается ниже корней зубов, однако на внутриротовых снимках он нередко пересекает корни последних моляров и создает ложное впечатление расширения периодонтальной щели. Полости зубов и корневые каналы на внутриротовых
рентгенограммах отображаются отчетливо, часто лучше, чем на ортопантомограммах и даже панорамных снимках. Экспериментальные исследования [Норре В., 1968] показывают, что в действительности полости зуба и каналы шире, чем на рентгенограммах. Данные рентгенологического исследования о состоянии корневых каналов очень важны при проведении эндодонтических мероприятий, однако они не всегда абсолютно точно передают изменения. Особенно важно выявить добавочные корневые каналы, которые, по данным анатомических исследований, проведенных V. Fer- • /шо^ и 7654 | 4567 _, rucci (1985), наиболее часто имеются у Ширина полостей зубов меньше всего в области шеек и несколько увеличивается на уровне контактных пунктов, что чаще отображает не истинные анатомические варианты, а наличие проекционных искажений. Чем больше угол наклона рентгеновских лучей по отношению к снимаемому зубу, тем меньше размеры полости зуба в сравнении с истинными. Соответственно искажения максимальны в области зубов верхней челюсти. Учитывая их, следует соблюдать осторожность при препарировании глубоких кариозных полостей. Представляет интерес и рентгенологически определяемое ремоделирование альвеолярных отростков при ортопедическом лечении после удаления зубов. При правильном восполнении дефектов зубы под кламмерами и коронками длительное время остаются устойчивыми, что свидетельствует о функциональной стабильности, эффективности ортопедических мероприятий и успешности проведенного до этого лечения (см. рис. 3.6). При недостаточности тканей пародонта они рассасываются, и зубы расшатываются. Такие же изменения в тканях пародонта наблюдаются при полной вторичной адентии. У части больных результаты ортопедических мероприятий могут быть неудачными, так как ткани пародонта реагируют перестройкой на изменяющуюся функциональную нагрузку. Резистентность его тканей у опорных зубов выражается в расширении перио-донтальной щели и кортикальных пластинок, сохранении четкой функциональной направленности костных балок вокруг лунки, заполнении лунок удаленных зубов костной тканью, появлении горизонтально идущих замыкающих ЗАКОНОМЕРНОСТИ СТРОЕНИЯ КОСТНОЙ ТКАНИ И ЗУБОВ 125
рис. 3 10. Панорамная рентгенограмма верхней челюсти. Признаки функпи ональной недостаточности пародонта у сохранившихся зубов пластинок вдоль альвеолярного края и горизонтальной направленности костных балок в краевых отделах. При функциональной недостаточности пародонта у опорных зубов расширение периодонтальной щели не сопровождается уплотнением кортикальной выстилки лунок. Напротив, последняя выражена нечетко, местами исчезает. Выявляются глубокие период онтальные карманы, зубы наклоняются. После удаления зубов их лунки не восполняются костной тканью, край альвеолярного отростка не закрывается четкой замыкающей кортикальной пластинкой, возникают диастема, тремы (рис. 3.10). У новорожденных нижняя челюсть состоит из двух самостоятельных половин, связанных по средней линии соединительной тканью, которая редко до рождения, а чаще в первые месяцы жизни, начинает окостеневать. К концу 1-го года обе половины соединяются в одну целую кость. Нижний край тела челюсти в эмбриональном и, особенно, в раннем детском возрасте вогнутый. С установлением молочного прикуса, особенно в 5-6 лет, он превращается в выпуклый, оставаясь вогнутым только в дистальном участке за зубным рядом. Проследить по рентгенограммам начало формирования коронок молочных зубов не представляется возможным, 'Рак как этот процесс происходит во внутриутробном пе-
риоде. После рождения ребенка можно наблюдать продолжение формирования коронок и корней всех зубов. В первые 6 мес. жизни процессы минерализации во всех зубах нижней челюсти опережают по времени такие же процессы в зубах верхней челюсти. К 6 мес. жизни ребенка обызвествлена вся коронковая часть центральных молочных резцов, бокового резца и первого моляра. Окончание формирования коронки клыка происходит на 9-м, а коронки второго моляра на 10-12-м месяце жизни. Формирование корней молочных зубов частично происходит в период фолликулярного развития, продолжается в процессе прорезывания зуба и после окончания прорезывания. Развитие постоянных зубов также начинается во внутриутробном периоде. До начала минерализации твердых тканей фолликулы, окруженные тонким ободком кортикальной кости, имеют вид полости, размеры которой увеличиваются по мере роста ребенка. Минерализация начинается из нескольких точек обызвествления, которые формируют вначале коронку, а затем корни. Только часть фолликулов образуется к моменту рождения, а остальные дифференцируются в течение первых 5 лет жизни. Физиологическое рассасывание корней молочных зубов является генетически обусловленным процессом и начинается примерно через 3 года после окончания формирования их корней. Процесс резорбции находится в определенной зависимости от сроков и последовательности формирования и прорезывания сменяющих их постоянных зубов, а также от положения фолликула постоянного зуба в отношении корня молочного. Началу рассасывания корня предшествует резорбция костя, отделяющей зачаток постоянного зуба от корней молочного (рис. 3.11). Резорбция корня молочного зуба начинается с его верхушки и идет по направлению к коронке. После того как процесс рассасывания корня достигает шейки зуба, коронка выпадает. Дата добавления: 2015-02-05 | Просмотры: 911 | Нарушение авторских прав |