|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
КИСТЫ ЧЕЛЮСТНЫХ КОСТЕЙ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИКиста представляет собой полостное образование доброкачественного характера, как правило, имеющее округлую форму, жидкое или полужидкое содержимое и отграниченное от окружающей костной ткани соедини-тельнотканной капсулой. В челюстных костях кистозные поражения встречаются существенно чаще, чем в любом другом отделе скелета. В подавляющем большинстве случаев (более чем в 90 % случаев) они имеют одонтогенную природу и относятся к истинным кистам, имеющим внутреннюю эпителиальную выстилку. Меньшую группу составляют кистьг, не связанные в своем развитии с тканями зубного зачатка и являющиеся ложными, так как лишены внутреннего окаймляющего эпителиального слоя. Оба вида кист дают однотипную теневую картину просветления, четко отграниченного от нормальной костной ткани, с кортикальным ободком по периферии. Эпителиальная выстилка кист чаще всего формируется из эмбриональных зачатков или из эпителиальных клеток, образующихся как одно их проявлений порока дифференциации тканей. Рост кисты, как правило, не является проявлением истинной пролиферации, а отображает периоды подъема осмотического давления содержимого в ее полости с медленным увеличением объема, в ответ на которые резорбируется окружающая кость, а пограничные участки костной ткани уплотняются, образуя компактный ободок. С введением в широкую практику ортопантомографии частота выявления кист существенно возросла, в том числе и на доклинической стадии заболевания. Эта методика позволяет лучше других определить взаимоотношения полости кисты с корнями соседних с ней зубов и, благодаря увеличению изображения, рано выявляет начальные признаки резорбции корней. А именно эти факторы являются КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
подчас решающими в рентгенологической идентификации полостей различной природы. В настоящее время существует несколько классификаций кистозных поражений челюстей, которые базируются на данных гистологического исследования, подчеркивают их разную природу и патогенез. Учитывая, что далеко не все включенные в классификацию ВОЗ формы кист связаны с изменением костной ткани и имеют рентгенологические проявления, мы приводим упрощенную группировку кистозных поражений, которая, как нам кажется, более удобна при рассмотрении рентгенологических показателей. 1. Кисты одонтогенного генеза—радикулярная, керато-киста (примордиальная), фолликулярная, киста прорезывания (зубосодержащая). 2. Кисты неодонтогенного происхождения — травматическая, аневризматическая, кисты резцового, носо-нёбно-го и других каналов, срединная киста нижней челюсти. Из кист 1-й группы по своему происхождению только радикулярная связана с предшествующими воспалительными изменениями периодонта, а остальные являются пороками формирования различных тканей зубной пластинки, возникающими на разных фазах созревания фолликулов или зубных зачатков. Этим объясняются не только различия в гистологическом строении выстилки стенок, но и особенности клинических проявлений кист и их роста. Кисты 2-й группы в развитии также частично связаны с нарушением формирования тканей (срединная киста) нижней челюсти, но в большинстве случаев обусловлены другими предшествующми патологическими процессами. К. Donath (1985) на большом клинико-морфологическом материале представил следующие статистические данные о частоте кист различного происхождения: 80 % из них имеют воспалительный генез, 19% обусловлены нарушением формирования тканей (из них 11-13% составляют фолликулярные кисты, а около 18 % — кератокисты). 1 % кист патогенетически связан с травмой или другими механическими воздействиями на челюстно-лицевую область. Кисты любого генеза небольших размеров, расположенные в пределах губчатой костной ткани и переходной зоны, на рентгенограммах имеют округлую форму и отграничивающий кортикальный ободок. Увеличиваясь, они те-
ряют правильность формы в соответствии с сопротивлением костной ткани на пути их экспансии. Наиболее упорно противостоят увеличению объема полости кортикальные замыкающие пластинки челюстей, особенно нижней. Поэтому кисты могут распространяться вдоль длинной оси челюсти, не вызывая увеличения ее объема и внешней деформации лица. До последних моляров лингвальная кортикальная пластинка нижней челюсти более массивна, чем буккальная, а за 8 | 8 — наоборот, более тонка, что определяет направление увеличения кист нижнечелюстной кости. По мере роста кистозной полости зубы на ее пути смещаются, кроме «причинных», не меняющих положения. Пытаясь осуществлять дифференциальную диагностику кист разного типа по рентгенологическим показателям, следует учитывать, что уровень прозрачности полости, четкость кортикального ободка, а иногда и полицикличность контуров определяется, в первую очередь, степенью повреждения кортикальных пластинок кости. Радикулярные кисты составляют около 94-96 % полостей, выявляющихся у взрослых. Они могут быть пери-апикальными и боковыми и чаще всего формируются в 20-30-летнем возрасте. Только 2,7-3 % радикулярных кист возникают у корней временных зубов. Частота кист у тех или иных постоянных зубов параллельна поражаемости их кариесом. По данным И. И. Ермолаева, А. И. Рахметова (1965), Brown (1961), А. И. Солнцева и В. С. Колесова (1982), эти кисты чаще выявляются на верхней челюсти, а на нижней челюсти около 58 % радикулярных кист связано с молярами. Еще в 1892 г. Partsch утверждал, что радикулярные кисты развиваются как конечный этап гранулематозного периодонтита вследствие пролиферации метаплазированного эпителия, окаймляющего полость некроза вследствие разжижения гранулематозной ткани и превращения ее в муци-ноподобное вещество. При этом формирование кисты расценивается как показатель хорошей реактивности организма, следствием чего является полное отграничение зоны воспаления от здоровой костной ткани. Наличие полости, содержащей жидкость, которая равномерно давит на все стенки, обусловливает геометрически правильную округлую форму большинства радикулярных кист. Версия о метапластиче-ском происхождении эпителиальной выстилки кисты дока- КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
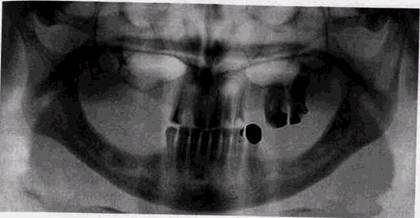
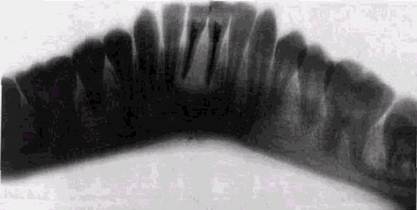
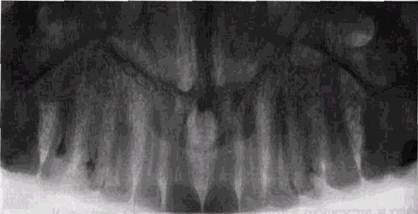
Рис. 9.1. Радикулярная киста у [_2 зана не полностью. Полагают, что источником эпителия могут являться эпителиальные остатки Малассэ, которые обнаруживаются в периодонте почти у каждого зуба. Такой путь трансформации гранулемы в кисту признается не всеми авторами. Так, W. Hacker и Н. Fischback (1985) осуществили гистологическое исследование 102 периодонтальных костных процессов, имевших семиотику округлого отграниченного периодонтального разрежения, и обнаружили 63 радикулярные кисты, 33 гранулемы и только 6 случаев, которые можно было расценить как переходные кистогранулемы. Редкость промежуточных форм заставила их высказаться против общепринятой точки зрения о переходе периапи-кального воспаления вначале в гранулему, а затем в кисту. Авторы полагают, что хронический периодонтит в равной мере может дать толчок к формированию гранулемы и к разрастанию эпителиальной ткани с образованием кистозной полости. Как тот, так и другой процесс, имеют длительность около 2-7 лет. Радикулярные кисты, как и верхушечные периодонтиты, только в 40 % случаев сами обусловлены кариозным поражением, а в 60 % возникают как осложнение эндодон-тических мероприятий — проталкивания до верхушки зуба некротизировавшейся пульпы с последующим развитием периодонтита, травмированном пульпы при препаровке полости, особенно под анестезией.
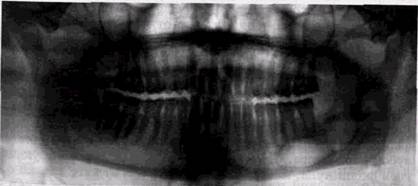
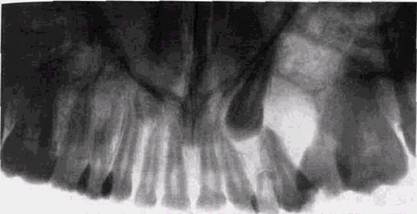
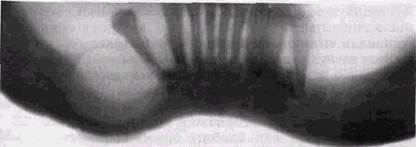
Клинические и рентгенологические проявления ра-дикулярной кисть! обусловлены особенностями ее развития, наличием или отсутствием повторных воспалительных изменений вокруг полости, ее локализацией, давностью существования. В большинстве случаев эти кисты на рентгенограммах имеют относительно небольшие размеры и редко превышают 1,5-2 см в диаметре (рис. 9.1). Больший диаметр имеет, по нашим данным, около 8 % кист. Прозрачность их тени довольно велика и однородна и обусловлена нарушением целости одной или обеих замыкающих пластинок челюстных костей. По периферии выявляется ободок кортикальной костной ткани, имеющей четкие контуры и небольшую толщину. В полости кисты может находиться корень одного или нескольких зубов. Пульпа «причинного» зуба, как правило, полностью некротизирована. Увеличиваясь в размерах, радикулярная киста может терять округлую форму, вытягивается вдоль альвеолярного отростка и тела челюсти, может смещать корни зубов, обходить их или даже включать в полость. Витальность зубов и отграничивающий четкий кортикальный ободок по периферии полости при этом сохраняются. При больших кистах прозрачность полости может становиться неоднородной вследствие разной глубины дефекта в костной ткани. Рентгенологическая картина в этих случаях мало характерна, и радикулярную кисту приходится дифференцировать с аме-лобластомой, некоторыми формами гигантоклеточной опухоли или кистами другой природы, например примор-диальными (рис. 9.2). КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
Рис. 9.3. Киста верхней челюсти на уровне 4321 I 1 Размер кистозных поражений на верхней челюсти часто больше, чем на нижней, так как компактные замыкающие пластинки этой кости тоньше и легче смещаются под давлением содержимого (рис. 9.3). В связи со значительно меньшим сопротивлением давления в альвеолярном отростке верхней челюсти, кисты этой локализации увеличиваются во всех направлениях, что нередко приводит к образованию полости неправильной формы. Выраженность ободка при кистах любой локализации часто определяется длительностью существования кисты. Боковые периодонтальные кисты описаны Shear и Pind-bor (1975) и гистологически изучены Whysckii с соавт. (1980). Они происходят из островков одонтогенного эпителия, сохранившихся внутри тканей десны. Такие кисты могут быть множественными и чаще располагаются в зоне премоляров и моляров. Отличительной рентгенологической особенностью этих кист является то, что через просвет их полости можно видеть неизмененную периодон-тальную щель. Достигая относительно больших размеров, кисты могут вызывать эрозию наружной кортикальной пластинки челюстей. Несмотря на то, что при морфологическом исследовании следы воспалительных изменений в стенках радикуляр-ных кист обнаруживаются почти в 82 % случаев, клинические проявления воспаления, как правило, отсутствуют. Только при обширных нагноениях возникают флегмоны
Рис. 9.4. Воспалившаяся киста у 6 |. локальный одонтогенный верхнечелюстной синуит. Перелом нижней челюсти в области 8~\. Кистогра-нулема у | 2 мягких тканей челюстно-лицевой области. При этом, наряду с остатками тонкой кортикальной пластинки, отграничивающей полость кисты, вокруг нее выявляются зоны резорбции костной ткани с неровными контурами, а сама полость может терять правильную геометрическую форму (рис. 9.4). Прозрачность ее, однако, меняется мало или вовсе не меняется. Связь нагноения кисты с появлением флегмоны мягких тканей объясняется тем, что в зоне кист, особенно имеющих большие размеры, часто нарушается целость кортикальных пластинок челюсти. Верхнечелюстные кисты, воспаляясь, нередко вовлекают в процесс верхнечелюстную пазуху. Если воспалительные осложнения возникают неоднократно, по периферии кистозной полости могут развиваться ободки склерозированной костной ткани. Для выявления прорастания кист в верхнечелюстную пазуху нет необходимости прибегать к контрастной гаймо-рографии, так как оно может быть обнаружено при использовании ортопантомографии или КТ. Наиболее трудно дифференцировать прилежание кисты к передней стенке верхнечелюстного синуса от ее врастания в полость синуса — это требует многопроекционного рентгенологического исследования (КТ или панорамной зонографии). Однако КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
следует учитывать, что костные дефекты в стенках пазухи, как и сами полости кист, в действительности значительно превышают размеры дефектов на рентгенограммах. Это обусловлено параллаксом изображения с уменьшением размеров, имеющим место при любом виде съемки. Если по однопроекционному исследованию радикуляр-ная киста выглядела как очень небольшое и не всегда округлое, объемное просветление у корней премоляров или моляров и не было произведено дополнительных снимков, в частности рентгенограмм в косых проекциях, но клинические данные заставили хирурга пойти на оперативное вмешательство, он может обнаружить большой дефект в передней стенке или дне пазухи, не определяющийся на рентгенограммах. Само выявление кисты в верхнечелюстной пазухе никаких трудностей не представляет, так как киста дает однородное затемнение, имеющее форму полуокружности или полуовала с четкой наружной границей. Основная трудность диагностики состоит в том, чтобы установить, является ли она одонтогенной по своему генезу или происходит из самой слизистой оболочки синуса (например, ретенционная). В последнем случае киста не является истинной, и в оперативном вмешательстве нет никакой необходимости. Даже при отсутствии каких-либо клинических симптомов нагноения кисты реакции слизистой выстилки дна верхнечелюстных синусов или альвеолярной бухты на рентгенограммах обнаруживаются почти у 60% исследованных. При этом локальные ограниченные изменения слизистой оболочки выявляются иногда при сохранении относительно большой по ширине полоски интактной костной ткани между стенкой кистозной полости и дном пазухи. На ортопантомограммах и панорамных рентгенограммах верхней челюсти можно видеть выпячивание дна верхнечелюстной пазухи при кистах, вплотную приближающихся к дну альвеолярной бухты, а иногда и узурацию дна с образованием дефекта, свидетельствующего о врастании радикулярной кисты в верхнечелюстной синус (рис. 9.5). На линейных томо- или зонограммах диагностировать эти детали обычно не удается. О частом отсутствии при радикулярных кистах каких-либо клинических проявлений заболевания свидетельству-
Рис. 9.5. Радикулярная киста у нёбного корня | 6, узура дна верхнечелюстной пазухи. Киста врастает в синус ют результаты использования ортопантомографии как методики «скрининговой диагностики». Кисты нами были обнаружены у 365 из 6000 человек, не предъявлявших жалоб. Далеко не всегда нехарактерные рентгенологические данные могут быть уточнены клиникой, и процесс верифицируется только данными гистологического исследования. Кисты могут достигать гигантских размеров, не давая внешней деформации челюстно-лицевой области (рис. 9.6). По нашим данным, около 3 % кист, занимающих почти полностью тело нижней челюсти, случайно обнаруживается при рентгенологическом исследовании, произведенном по другому поводу. Нижнечелюстной канал при увеличении полости кисты может оттесняться вниз. Целость его стенок также может нарушаться. В этих случаях сосудисто-нервный пучок на операции обнаруживается в кистозной полости, но отделен от ее содержимого соединительнотканной капсулой. Наличие непрорезавшихся зубов в проекции радикулярной кисты может быть обманчивым симптомом, симулирую гцим зубосодержащую фолликулярную кисту. Такая картина чаще наблюдается у молодых людей в зоне нижних моляров КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
и связана с прорастанием зачатков непрорезавшихся зубов эпителиальной выстилкой кисты. Если исключить овальные полости больших размеров, то рентгенологические проявления основной массы радику-лярных кист до последнего десятилетия считались пато-гномоничньми. Новейшие морфологические исследования свидетельствуют о том, что дифференцировать кисту и гранулему по рентгенограммам практически невозможно. Кортикальный ободок и округлую полость обнаруживают одинаково часто при обоих процессах. Выявляемость ободка в значительной степени подвержена влиянию условий рентгенографии. Размеры и однородная прозрачность полости больше связаны между собой, нежели с природой процесса. Мало помогают и данные перкуссии и одонтоди-агностики, так как они могут быть одинаковыми при обоих заболеваниях. Увеличение размеров кисты не всегда является проявлением истинного роста и пролиферации эпителия. Однако данные морфологов свидетельствуют, что и истинный рост при радикулярных кистах возможен. В этих случаях наибольшую опасность представляют радикулярные кисты верхней челюсти, так как они могут распространяться на смежные полости: носовую или верхнечелюстную пазуху. При этом кисты могут либо прорастать дно соседних полостей, либо выдавливать его кверху, что наблюдается почти
Рис. 9. в. Большая киста, вытянувшаяся по длиннику иижней челюсти. Нижнечелюстная кость не деформирована. Случайная рентгенологическая находка
в 46 % случаев. Прорастание радикулярной кисты в верхнечелюстной синус не всегда сопровождается какими-либо клиническими симптомами и может быть случайной рентгенологической находкой. Около 30 % радикулярных кист являются резидуальны-ми и остаются после удаления или выпадения зубов. О происхождении кистозной полости в этих случаях свидетельствует ее локализация в непосредственной близости к лунке отсутствующего зуба. Боковые периодонтальные кисты встречаются обычно у лиц старше 50 лет и обнаруживаются случайно при рентгенологическом исследовании. Только в тех случаях, когда они находятся в непосредственной близости к язычной или щечной костной пластике, может возникать безболезненное костное выбухание, покрытое неизмененной слизистой оболочкой. Полость кисты не связана с гингивальной бороздкой. На рентгенограммах боковые периодонтальные кисты обычно имеют небольшие размеры, располагаются вблизи боковой поверхности корня. Зуб может сохранять частично витальную пульпу, несмотря на возможность вторичного инфицирования периодонта. При гистологическом исследовании полость кисты выстлана эпителием с островками ороговевания, а по периферии окружена сое-динительнотканной капсулой. Гистологические данные свидетельствуют о том, что этот вид кист является пороком развития, связан с одонтогенным эпителием и не имеет ничего общего с латерально расположенной радикулярной кистой, хотя и очень трудно от нее отличается. Кератокиста (примордиальная киста) ранее объединялась в одну группу с фолликулярной. По статистике V.Lund (1985) кератокисты составляют 11% всех одонто-генных кист. Их формирование связано с дегенеративными изменениями звездчатого эпителия на той стадии созревания зубного зачатка, когда плотные ткани его еще не дифференцируются. Поэтому этот вид кист чаще не является зубосодержащим. Однако, развиваясь вблизи формирующегося фолликула, киста может отделяться от него только со-единительнотканной капсулой. В этих случаях создается ложное впечатление наличия зубного зачатка в ее полости. Отличительной особенностью этих кист является керати-низация эпителия, выстилающего их полость. Воспали- КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
тельные изменения в стенках отсутствуют. Кератокиста может быть одно- и многокамерной. В последнем случае рядом с основной, довольно крупной полостью, могут располагаться мелкие, плохо различимые кистозные образования, отделенные от нее тяжами неизмененной костной ткани, чем, возможно, и объясняется склонность к рецидивам кисты при недостаточно радикальном удалении. Кисты этого типа встречаются у лиц различного пола и возраста, но чаще у мужчин. Имеется два возрастных пика их выявления — между 10 и 20 годами и после 50 лет. Поздно обнаруженные кисты, возможно, также развились в молодом возрасте, но длительное время имели бессимптомное течение. Локализация кератокист может быть различной, однако чаще всего они располагаются за 8 | 8 в области угла и ветви нижней челюсти, где выявляют около 75 % образований этого типа. На верхней челюсти кератокисты в основном локализуются в зоне моляров и могут распространяться на верхнечелюстную пазуху. Кератокисты часто проникают в межзубные пространства, полость их может иметь перегородки. Располагаясь в пределах зубного ряда, Кератокиста смещает зубы, но не вызывает резорбции корней или некроза пульпы (рис. 9.7). При многочисленных кератокистах следует заподозрить врожденный синдром Горлина — Гольца и искать базаль-ноклеточные невусы на различных участках кожи, а также скелетные дисплазии. Множественные примордиаль-ные кисты располагаются в разных отделах одной и той же челюсти или в обеих челюстях. Потенции роста кератокист различны — иногда они являются случайной находкой даже при больших размерах полости, а иногда увеличиваются очень быстро, резко истончают кортикальные пластинки нижней челюсти, приводя их к перелому. Быстрый рост характерен для лиц
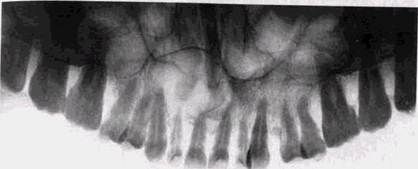
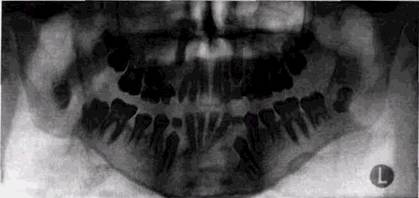
молодого возраста, однако и в этих случаях в мягкие ткани киста обычно не прорастает. При своем росте она увеличивается в переднезаднем направлении больше, чем в мезио-дистальном. Поэтому большие кисты не только приводят к появлению четко очерченного гладкого выбуха-ния, но и могут ограничивать открывание рта. Рентгенологические проявления кератокист не имеют ничего характерного. Прозрачность полости, как и при других видах кист, зависит от ее величины и степени эрозии кортикальных пластинок. От окружающей неизмененной костной ткани кератокиста, как и другие виды кистозных образований, отграничена тонким четким костным ободком. Вздутие пораженного участка кости может полностью отсутствовать, а может быть резко выражено. Поэтому уточнение природы кисты часто требует гистологических данных. Вместе с тем, и морфологические показатели могут быть не всегда достоверны, особенно если исследователь не имеет достаточного опыта. В литературе последних лет встречаются сообщения, авторы которых обнаруживали кератокисты при ретроспективном просмотре препаратов, по которым были ранее установлены другие диагнозы. Частота рецидивов кератокист при их оперативном удалении варьирует от 13 до 45 %. Фолликулярные кисты, по данным патологоанатомов, составляют около 6 % всех кистозных поражений и являются следствием нарушения дифференциации тканей зубного зачатка. Как правило, эти нарушения возникают на стадии формирования зубного сосочка, но изредка и на этапе развития примитивной зубной пластинки. В последнем случае киста может и не содержать зуб, а в ее полости могут находиться корни близко расположенных интактных зубов. Фолликулярная киста связана в своем развитии с эпителием эмалевого органа и образуется чаще всего на стадии формирования коронок зубов (рис. 9.8). Вариантом фолликулярной кисты некоторые авторы считают кисту прорезывания. На ранних стадиях формирования эта киста рентгенологически может выглядеть как увеличение перикорон-кового пространства вокруг не полностью сформированного ^ / пп. тт 853 | 358 зуба (рис. 9.9). Чаще всего располагается в зоне ойо 000 КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
Рис 98 Фолликулярная киста у |_3 однако может исходить и из любого другого зуба. Обычно фолликулярная киста начинает формироваться после дифференцирования твердых тканей коронки в раннем детском возрасте и медленно увеличивается за счет скопления жидкости между капсулой и фолликулом. Кисты небольших размеров бывают случайной рентгенологической находкой, а крупные приводят к появлению безболезненной припухлости. Пергаментный хруст обычно отсутствует. Изредка фолликулярные кисты бывают множественными. Рентгенологический диагноз, как правило, трудностей не представляет. Фолликулярная киста имеет вид округлой или эллипсовидной полости с четкими, слегка волнистыми контурами. Прозрачность ее тени однородна и очень высока. В просвете находятся 1 или 2 зачатка зубов на разной степени созревания. При этом, если в полости кисты располагается почти полностью сфомированный зуб, корни его могут находиться снаружи от стенок. Так как давление жидкости в просвете фолликулярной кисты превышает силы прорезывания, зачаток зуба обычно находится на дне кистозной полосы, а в просвет и обращена коронка. В отличие от радикулярных кист, зубы в полости фолликулярных кист живые. Наличие не полностью сформированного зуба не является абсолютным признаком фолликулярной кисты, так как
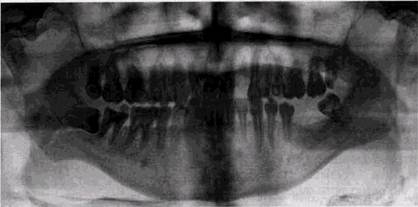
Рис. 9.9. Множественные кисты прорезывания у ребенка 11 лет опухоли и кистозные образования другой природы, развиваясь вблизи зубных зачатков, могут сливаться с ними. Фолликулярные кисты могут воспаляться. При этом они теряют высокую и однородную прозрачность тени. При вскрытии кистозной полости в ней обнаруживают гнойное содержимое. Кортикальные пластинки местами расплавляются, а по окончании воспалительного процесса могут вновь уплотняться. Простота диагностики фолликулярных кист может быть обманчивой. Особенно много ошибок возникает в тех случаях, когда киста впервые обнаруживается у лиц среднего и старшего возраста и не содержит зуба. Возникают сложности и у детей и подростков при отличии кисты от большого фолликула, особенно в зоне премоляров. В сомнительных случаях рекомендуется наблюдение за больным. Если при повторных исследованиях на рентгенограммах констатируется прорезывание зуба, фолликулярную кисту следует исключить. Некоторые специалисты предлагают рассматривать как кисту все фолликулы, превышающие 2,5 см в диаметре. При этом, если силы прорезывания зуба превышают давление жидкости в полости и коронке удается достичь альвеолярного края, кисту называют зубо-содержащей, или кистой прорезывания. К редким кистозным образованиям относятся и срединная киста нижней челюсти, развивающаяся из остатков КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
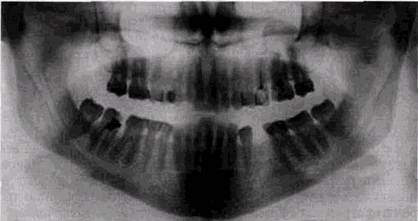
эпителия зубной пластинки на уровне симфиза, а также глобуло-максиллярная киста, которая имеет вид неполной расщелины верхней челюсти и возникает в зоне эмбрионального «склеивания» челюстных фрагментов. Генез травматических кист не совсем ясен, так как травму в анамнезе у их обладателей удается обнаружить далеко не всегда. Некоторые авторы связывают появление травматических кист с неадекватной механической нагрузкой, в частности, при ортодонтическом лечении. Не имея эпителиальной выстилки в полости, травматические кисты являются ложными. Они обычно располагаются на нижней челюсти в области 654111456, а на верхней — у 54 | 45 (рис. 9.10). Полость кисты содержит кровь или серозно-кро-вяное содержимое, имеет округлую или овальную форму, довольно четкие контуры. Стенкой ее является тонкая соеди-нительнотканная капсула. Эти кисты обычно бессимптомны и являются рентгенологической находкой, чаще обнаруживаются у подростков и молодых людей. Травматические кисты не вызывают узурации корней или некротизации пульпы зуба. Некоторые авторы указывают на связь их с ава-скулярными костными зонами, которые иногда встречаются в челюстных костях [Kelley Н. с соавт., 1977], а другие считают их следствием солитарных кровоизлияний [Blue В.,
Рис 9 10 Травматическая киста, развившаяся после вывиха 1 | 1
1968]. Описаны единичные случаи патологического перелома нижнечелюстной кости в зоне травматической кисты. Назо-палатинальная киста встречается довольно часто, по данным W. Petri и соавт. (1985), у 1 % всех людей. Она развивается из пролиферирующих остатков эпителия эмбрионального назо-палатинального протока и располагается внутри соединительнотканного канала. Причиной ее возникновения может быть инфицирование канала из полости носа. Как правило, невоспалившаяся киста не дает никаких проявлений и выявляется случайно на снимках центральных зубов верхней челюсти или верхних панорамных рентгенограммах. В этих случаях любое увеличение диаметра просветления резцового канала свыше 0,7 см рассматривается как проявление кисть!. Далеко не всегда полость кисты имеет на снимках правильную округлую форму, что объясняется дисторсией изображения при наклоне рентгенологического луча. Четкий, ровный кортикальный ободок виден не всегда и не по всему периметру кисты, что также объясняется скиалогическими особенностями изображения (рис. 9.11). Сквозь высокопрозрачную полость прослеживаются корни центральных зубов и кортикальная выстилка лунок, что позволяет отличить эту кисту от радикулярной. Воспаляясь, назо-палатинальные кисты дают выбухание на нёбе, болевые ощущения и выделение гноя в полость рта.
Рис. 9.11. Киста резцового канала КИСТЫ В РЕНТГЕНОЛОГИЧЕСКОМ ИЗОБРАЖЕНИИ
Срединная нёбная киста, напротив, встречается очень редко, располагается в зоне верхних премоляров или моляров и окружена обычно четким кортикальным ободком. Радикальным методом лечения кист одонтогенного происхождения является оперативный. Наличие эпителиальной выстилки в радикулярных кистах препятствует восстановлению костной ткани под воздействием эндодон-тических мероприятий. После оперативного лечения с удалением оболочки кисты ее полость постепенно заполняется костной тканью, которая формируется начиная от периферических отделов. Скорость восстановления нормальной костной структуры зависит от локализации кисты, возраста пациента, методики оперативного вмешательства и использования в его ходе стимулирующих остеогенез препаратов — остима, колапола, костной стружки. В среднем, при отсутствии осложнений значительное восполнение полости кисты костной тканью можно наблюдать уже через 3 мес. Если операция произведена недостаточно радикально, остается часть полости, не выполненная костной тканью, которая может вновь увеличивать свои размеры вследствие воспалительного процесса. Аневризматические костные кисты встречаются у детей и подростков. Они отличаются довольно быстрым экспансивным ростом. При этом раздраженная давлением надкостница может продуцировать костные напластования на
Рис. 9.12. Аневризматическая костная киста. Резорбция кортикальной пластинки нижней челюсти изнутри, смещение и резорбция корня 5"). Напластование кортикальной костной ткани в основании нижней челюсти
кортикальной пластинке, создавая «пеструю» рентгенологическую характеристику этой кисть! с эрозией замыкающей пластинки изнутри и утолщением ее снаружи (рис. 9.12). Как видно из представленной рентгенологической характеристики кист различного генеза, четких признаков, позволяющих дифференцировать их друг от друга, не много. Отличить кистозную полость от зоны опухолевой резорбции тоже не всегда возможно, но следует учитывать, что при наличии перегородок костной ткани в полости просветления, уплотнений в просвете, гиперцементоза корня, можно с большей уверенностью склониться в пользу опухоли или диспластического процесса. Ни один вид кист не имеет характерной клиники. В то же время кисты, выстланные ороговевающим эпителием, имеют более злокачественное течение и склонность к рецидивам. Изредка удается обнаружить элементы амелобластомы в стенках фолликулярных кист, поэтому рекомендуется тщательно производить гистологическое исследование в тех участках их стенок, где есть хоть малейшая неравномерность клеточного состава. Дата добавления: 2015-02-05 | Просмотры: 1114 | Нарушение авторских прав |