|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
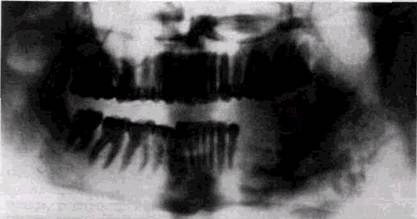
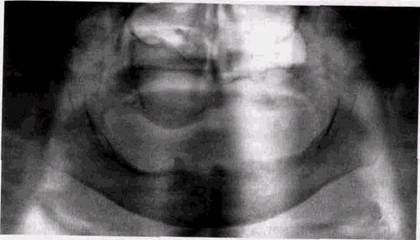
Первичные злокачественные неодонтогенные опухолиХондросаркома — самая частая среди первичных злокачественных образований костей лицевого черепа. У взрослых хондросаркома встречается в 2 раза чаще, чем доброкачественные опухоли хрящевого генеза. Она отличается мультицентрическим характером роста, очень быстро, хоть и на небольшом протяжении, прорывает корковый слой пораженной кости и характеризуется обширным вне-костным конгломератом опухолевой ткани (рис. 8.24). Сохраняя тенденцию к извращенному костеобразованию, опухоль обычно содержит беспорядочные скопления костных вкраплений, тяжей, глыбчатых обызвествлений. Хондросаркомы, развивающиеся на фоне остеохондром, отличаются меньшей агрессивностью и имеют более благоприятный диагноз.
Рис 8 24 Хондросаркома нижней челюсти счева
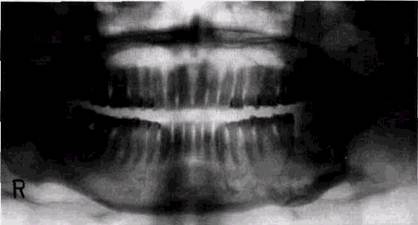
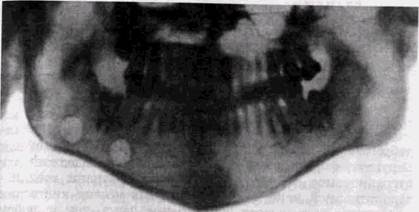
Остеогенные саркомы. Редко поражают кости лицевого скелета и составляют не более 4 % локализаций этой опухоли [Batsakis J., 1974]. В отличие от саркомы других отделов скелета, они обнаруживаются у лиц несколько более старшего возраста; пик выявления остеогенных челюстных сарком — 10-25 лет. Около 15-20 % этих опухолей обусловлены озлокачествлением остеокластомы или болезни Педжета. На верхней челюсти остеогенная саркома обычно растет ближе к полости носа и придаточным его пазухам, а на нижней встречается в различных отделах (рис. 8.25). Преобладает нижнечелюстная локализация саркомы. Клинически опухоль выявляется обычно через 3-4 мес. после начала заболевания. Первичным участком костной резорбции нередко оказываются периапикальные отделы альвеолярных отростков. Гистологическое строение опухоли варьирует не только у разных больных, но и в различных участках опухоли. Около 25% новообразований продуцирует кость разной степени зрелости. Рентгенологически спикулы проявляются только при локализации опухоли на нижней челюсти вблизи коркового слоя. Патологическое костеобразование в остеогенной сарко-
Рис. 8.25. Остеогенная саркома нижней челюсти. Спикулы у дистального отдела опухоли РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
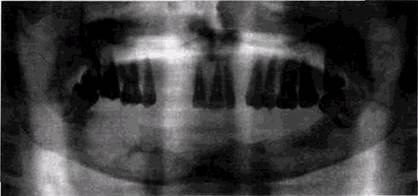
ме может быть проявлением остеогенной потенции этой опухоли и может приводить к нивелированию костной структуры в зоне ее распространения и появлению зон склероза. Линейный периостоз при поражении костей лицевого скелета выражен слабо, ввиду недостаточной активности надкостницы этих костей и более пожилого возраста больных. Наличие «козырька» отмечается только при относительно медленно растущих и эксцентрически расположенных новообразованиях. При быстро увеличивающихся опухолях надкостница обычно гибнет. Прогноз при остеогенных челюстных саркомах несколько более благоприятный, чем при других локализациях этой опухоли: средний срок жизни больных около 6,5 лет при саркоме нижней челюсти и около 2,5 лет при локализации ее на верхней челюсти. Метастазирует опухоль обычно в легкие. Фибросаркома. У детей и взрослых опухоли данного вида менее агрессивны, чем остеогенная саркома. В зависимости от исходной локализации в кости и характера роста различают центральные и периферические формы опухоли. Первые развиваются из соединительнотканных элементов костного мозга, вторые — из элементов надкостницы и муфтообразно окутывают челюстные кости. Фибросаркомы растут относительно быстро, инфильтруют окружающие мягкие ткани, вызывая болевые ощущения. Опухоль имеет плотную консистенцию, не отделяется от основной кости. Характер ее распространения обусловливает клиническую симптоматику: по мере увеличения объема тканей происходит смещение зубов, носа, глазных яблок. В начальных стадиях фибросаркома вызывает исчезновение нормального трабекулярного рисунка кости, затем появляются зоны деструкции и внекостно локализующаяся полутень опухолевых тканей (рис. 8.26). При расположении на верхней челюсти опухоль вызывает затемнение верхнечелюстной пазухи, нарушает целость нижней ее стенки, распространяясь на скуловую кость и орбиту, вызывает узурацию их контуров и появление очаговых зон резорбции. Тень опухоли неоднородна. Периостальная ре-
Рис. 8.26 Фибросаркома нижней челюсти акция для фибросаркомы нехарактерна. Окончательный диагноз устанавливается после биопсии. Фибросаркома, как и другие типы сарком, метастазиру-ет в отдаленные органы, чаще всего в легкие. Опухоль Юинга. В челюстных кобтях опухоль выявляется относительно редко. В литературе она описывается под различными названиями: круглоклеточная саркома, эндотелиальная миелома, ретикулоэндотелиома, лимфанги-оэндотелиома, ретикулярная миелома и др., что отражает пестроту гистологической картины новообразования. Образование исходит из ретикулярных элементов внутрикост-ных сосудов или костного мозга. В 80-90 % случаев опухоль Юинга поражает детей и лиц моложе 20 лет, хотя F.Wustrow (1965) указывает, что поражения челюстных костей встречаются и в более старшем возрасте. Ее особенностью является своеобразное клиническое течение: нередко острое начало, боли, особенно в ночное время. У многих больных повышается температура тела, увеличиваются СОЭ и количество лейкоцитов периферической крови. Клинические проявления опухоли могут напоминать воспалительный процесс с быстрым увеличением припухлости, покраснением кожи над новообразованием. Общее состояние больных долгое время остается РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
хорошим, что объясняет их позднюю обращаемость к врачам.
Рентгенологические проявления опухоли Юинга разнообразны и нехарактерны. Ее формирование часто начинается с появления нескольких очагов в различных участках кости. Очаги деструкции не имеют определенных границ и различны по величине. После разрушения челюсти или прорыва кортикальной пластинки в одном месте опухолевые массы быстро проникают под надкостницу, распространяясь на значительные участки челюсти. Рост опухоли характеризуется периодами ускорения и замедления. Во время последних могут возникать очаги склерозирован-ной костной ткани, и тогда картина еще больше напоминает остеомиелит. Возникновение этих очагов связано с тем, что опухоль Юинга вызывает реактивное костеобразование, хотя ткань ее не обладает остеогенными потенциями и в строме нет тенденции к обызвествлению (рис. 8.27). Дифференциальная диагностика опухоли Юинга затруднена на всех этапах клинического исследования. Как правило, решающими для диагностики являются данные морфологического исследования. Опухоль Юинга метаста-зирует в кости и лимфатические узлы, при этом клинические проявления метастатического процесса могут предшествовать проявлениям первичной опухоли, что иногда дает повод к заключению о наличии первично-множественного злокачественного костного процесса. В последнее время ретикулоэндотелиальные саркомы и саркомы Юинга относят к группе злокачественных лим-фом, источником которых являются ретикулярные клетки и лимфоциты на разных стадиях деформации. Солитарная миелома (плазмоцитома). В гистологической картине имеет много общего с миеломной болезнью. В отличие от последней имеет относительно доброкачест-
венное течение, увеличивается медленно, мало отражается на общем состоянии больных, хорошо поддается хирургическому и лучевому лечению. Поражения челюстных костей встречаются очень редко, значительно реже, чем изменения в костях мозгового черепа. Заболевают лица старшей возрастной группы. Опухоль приводит к появлению довольно крупного очага деструкции с четкими, но неровными контурами. Локализация его может быть различной. Нехарактерность рентгенологических проявлений требует для диагностики подтверждения данными морфологического исследования (рис. 8.28).
Вторичные опухолевые поражения челюстных костей делятся на две группы — вторично инфильтру-ющие и метастатические. Среди инфильтрующих новообразований первое место занимает рак слизистых оболочек полости рта и носа. Опухоли могут исходить не только из слизистой оболочки указанных зон, но и из кожного эпителия и выстилки придаточных пазух носа. По гистологическому строению прева-__________ ___ лирует плоскоклеточный рак и аденокарцинома. Между размерами опухоли в мягких тканях и частотой ее прорастания в кость корреляция отсутствует. ^структивные очаги вторичных инфильтрующих новообразований характеризуются краевым расположе-Рис 829 нием, чаще вблизи альвео- Прорастание опухоли слизистой „„^.тт^т,^. r.^nrr г^ттт» т»»»пт^>т оболочки дна полости рта ЛЯрНОТО Края. Они ИМСЮТ в нижнечелюстную кость Неправильную форму, Не- РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛКЙ
Рис. 8.30. Раковая опухоль, исходящая из слизистой оболочки левой верхне челюстной пазухи четкие контуры (рис. 8.29). Костная ткань может расплавляться не полностью, в зоне поражения костный рисунок имеет «ноздреватый» характер. Почти идентичная картина отмечается при некротических изменениях костной ткани челюстей, возникающих вследствие массивной лучевой терапии базалиом губ и кожи. Только при наличии секвестров рентгенологическая картина позволяет различить эти процессы. В отсутствие таковых дифференциальная характеристика базируется на данных гистологического исследования биоптатов. Особенно важны рентгенологические данные при новообразованиях, исходящих из слизистой оболочки верхнечелюстных пазух, так как эти опухоли длительное время ничем себя не проявляют (рис. 8.30). Первыми признаками рака верхнечелюстной пазухи являются утолщения слизистой оболочки на дне пазухи или других стенках, не отличающиеся от изменений слизистой оболочки при хроническом гайморите. Дополнительно произведенные снимки (панорамные рентгенограммы, ортопантомограммы или линейные зонограммы) позволяют выявить изменения костных стенок пазухи, которые могут быть единственным признаком растущего образования. Однако рентгенологи-
ческие данные непатогномоничны, поскольку деструктивные изменения дна пазухи могут быть следствием воспалительного процесса или саркомы альвеолярного отростка, вторично прорастающей пазуху. В спорных случаях, при неясной клинической картине показано гистологическое исследование. Необходимо учитывать, что исчезновение на обзорных рентгенограммах одной из стенок пазухи или фигуры «перекреста» не всегда обусловлено разрушением костной стенки, а может быть следствием ее смещения тканью растущей опухоли. Изменения в костной ткани челюстей встречаются и при злокачественных поражениях малых и больших слюнных желез. Размеры или клинические проявления первичной опухоли не определяют частоту ее прорастания в кость. Описаны случаи, когда наличие вторичных костных изменений помогло обнаружить небольшую или малосимптом-ную цилиндрому (аденокистозную карциному) железы. Прорастание в костную ткань ветви нижней челюсти приводит к появлению неправильных по форме и нечетко очерченных очагов деструкции, распространяющихся от кортикальной пластинки внутрь костной ткани. Они обычно локализуются поднадкостнично. Для аденокистозных карцином характерен также инфильтративный рост на поверхности кости. Метастаз ы в костях лицевого черепа, в том числе в челюстных, встречаются редко и обычно выявляются случайно при рентгенологическом исследовании, произведенном по другому поводу. В эти кости чаще всего метастази-руют раки легкого, молочной и щитовидной желез. Кости лицевого скелета могут поражаться одновременно с покровными. В челюстных костях метастазы чаще литического характера, образуют округлые или овальные очаги деструкции различной величины, центрально расположенные и иногда сливающиеся между собой. Контуры зон остеолиза неровные, но довольно четкие. Кортикальный слой в различных отделах сохраняет целость, но может истончаться при больших метастатических очагах. Рак щитовидной железы иногда дает метастатические изменения нижней челюсти, имеющие картину ячеистой перестройки костного рисунка. Остеобластические метастазы встречаются в костях лице- РЕНТГЕНОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ОПУХОЛЕЙ
Рис. 8.31. Очаги множественной миеломы в нижнечелюстной кости вого скелета крайне редко, обычно при раке предстательной железы и имеют вид очагов бесструктурной плотной костной ткани. Несколько чаще выявляется метастазирова-ние смешанного типа, при котором сочетаются процессы остеолиза и реактивного костеобразования. При этом деструктивные зоны могут напоминать кистозные полости и даже иметь кортикальные ободки по периферии. Метастазы выявляются в различные сроки после появления первичной опухоли. Почти в 15% случаев первичную опухоль не удается обнаружить. В костях лицевого скелета могут встречаться и проявления миеломной болезни. Рентгенодиагностика в этих случаях трудностей не представляет, так как очаги поражения встречаются одновременно и в покровных костях и имеют характерный вид четко очерченных множественных мелких дефектов, часто располагающихся по ходу сосудистых каналов (рис. 8.31). Миеломная болезнь обычно поражает людей старше 40 лет. Дата добавления: 2015-02-05 | Просмотры: 938 | Нарушение авторских прав |