|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
Врожденные деформацииВрожденные деформации в подавляющем большинстве случаев затрагивают не только лицевой, но и мозговой череп, а иногда и другие отделы опорно-двигательного аппарата. Патогенез их довольно сложен и требует для расшифровки знания особенностей формирования этого отдела скелета, которые в краткой форме мы представляем ниже. Формирование и рост костей лицевого и мозгового черепа происходят в известной мере независимо друг от друга, но подчиняются ряду общих координирующих факторов. Большая часть их костных массивов развивается путем интрамембранозного обызвествления соединительноткан-ных матриц будущих костей, рост которых после рождения осуществляется за счет функции межкостных швов и синхондрозов, а также периостального костеобразования на поверхности, и заканчивается по достижении всеми костями окончательной конфигурации и размеров. Периоды наиболее бурного увеличения костей лицевого и мозгового черепа приходятся на различные возрасты ребенка. Форма мозгового черепа в постнатальном периоде складывается под давлением развивающегося мозга и внутри ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
мозговой жидкости изнутри и формирующихся мышц снаружи. Максимальное приращение его размеров происходит в первые два года жизни. После закрытия больших родничков темпы роста замедляются, дают еще один «всплеск» в возрасте 13-14 лет, а после 18-20 лет череп практически в размерах не меняется, однако в течение всей жизни человека происходит резорбция кости на внутренней поверхности покровных костей и новообразование по наружности. Преждевременное закрытие швов мозгового черепа, которые являются ростковыми зонами, приводит к развитию патологических форм мозгового черепа. Основание черепа образовано костями, большая часть которых имеет хрящевое происхождение. Их окостенение начинается во внутриутробном периоде из центров, которые после рождения превращаются в синхондрозы. Часть синхондрозов окостеневает еще до рождения ребенка, а сфеноокципитальный и сфеноэтмоидальный продолжают функционировать в течение нескольких лет, обеспечивая рост этого отдела. Удлинение передней черепной ямки происходит до 10 лет за счет швов между лобной, решетчатой и основной костями и идет параллельно росту мозгового черепа. После 10 лет продолжается лишь аппозиция костной ткани на наружной поверхности лобной кости, а внутренний контур передней черепной ямы больше не смещается. От рождения до взрослого состояния передняя черепная ямка приобретает изгибы и наклон в среднем на 12,5° (у женщин на 2-3° меньше). Задняя черепная яма удлиняется за счет функции сфе-ноокципитального синхондроза и боковых швов. Этот процесс продолжается во времени параллельно росту лицевых костей. Вся задняя черепная яма, в том числе впадины височно-нижнечелюстных суставов, смещаются назад по отношению к передней и лицевым структурам. Синхондрозы вокруг большого затылочного отверстия закрываются к моменту прорезывания первого моляра, и с этого периода времени размеры затылочного отверстия не изменяются. Турецкое седло достигает размеров, характерных для взрослого человека, к 12-13 годам. Увеличение лицевых костей происходит во всех направлениях. При этом сагиттальные швы — средненебный ин-
термаксиллярный, интерназальный, шов симфиза нижней челюсти обеспечивает рост лицевого черепа в ширину, а черепно-лицевые швы (носовые, слезные, этмоидальные, крыловидного отростка и перпендикулярной пластинки) — в высоту. Важная роль в формировании лицевого черепа принадлежит носо-нёбному хрящу. Рост задних отделов лицевых костей происходит до тех пор, пока перегородка носа и перпендикулярная пластинка решетчатой кости сохраняют хрящевое строение. Когда они замещаются костной тканью, соединяются с боковыми массами решетчатого лабиринта, когда оссифицируется продырявленная пластинка, рост задних отделов заканчивается, и кости лицевого и мозгового черепа объединяются. Продолжается лишь аппозиция костной ткани в задних отделах верхней челюсти. Таким образом, смещение верхней челюсти вниз и вперед в раннем детском возрасте происходит не только за счет роста в швах, но и связано с «расталкивающим» действием хряща перегородки носа. Существенно влияет на рост лицевых костей и деятельность жевательного аппарата, который, в свою очередь, связан в развитии с ростом закладок зубов и их прорезыванием, а также языка с носовым дыханием. Лицевой череп растет несколько дольше мозгового и полностью формируется к 22 годам. Наиболее интенсивные периоды увеличения его высоты приходятся на 1-й, 3-й, 6-7-й и 10-13-й годы жизни, а ширина достигает максимума к 20 годам. Длительность роста каждого участка лицевого черепа индивидуальна. Особое место среди лицевых костей по характеру роста занимает нижняя челюсть. Она увеличивается в длину за счет деятельности слоя фиброзного хряща, покрывающего головку мыщелкового отростка и являющегося частичным аналогом ростковых зон длинных трубчатых костей. Одновременно идет аппозиционное костеобразование в области нижнечелюстного канала, по задней поверхности ветви и в местах прикрепления мышц. Перестройка костной ткани в этих отделах приводит к постепенному уменьшению нижнечелюстного угла и переднему смещению подбородка. Когда рост нижней челюсти заканчивается, ростковые зоны замещаются костной тканью. В течение дальнейшей жизни человека происходят лишь различные виды ремо- ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
делирования элементов височно-нижнечелюстного сустава, обусловленные функциональной нагрузкой. От характера роста нижней челюсти зависит форма, которую лицевой череп приобретает с началом формирования постоянного прикуса. Функция ростковой зоны мыщелкового отростка влияет на высоту ветвей и общую высоту лица, определяя пространство, в которое прорезаются зубы и растут альвеолярные отростки. Аппозиция костной ткани по задней поверхности ветви воздействует на величину гениального угла и форму нижней трети лицевого черепа. Для сохранения правильных пропорций оба эти вида костеобразования должны быть уравновешены. При преобладании аппозиционного остеогенеза формируется «короткое» лицо с широкими невысокими ветвями нижней челюсти и почти прямым гениальным углом. Если превалирует рост в длину, развивается «длинное» лицо с высокими узкими ветвями и тупым углом нижней челюсти. На верхней челюсти аппозиция костной ткани идет со стороны полости рта, а рассасывание — со стороны полости носа. Одновременно происходит смещение вниз твердого неба. Таким образом, краниофациальный рост приводит к смещению лицевого черепа вниз и вперед от основания. Сфеноокципитальный и сфеноэтмоидальный синхондрозы ответственны за переднезаднее положение носо-скуло-мак-силлярного комплекса, хрящевая перегородка носа — за переднюю высоту средней трети лицевого черепа, а ростковая зона нижней челюсти — нижней его трети. Основание черепа занимает промежуточное место, приближаясь по характеру роста то к мозговому, то к лицевому отделам черепа. Лицевой череп у девочек растет медленнее, и масса его несколько меньше. В пожилом возрасте в обеих половых группах череп уплощается, ширина нижней челюсти также уменьшается. Кривая роста лицевых костей является также результатом взаимодействия неврального роста и общего увеличения массы тела. При этом, чем дальше тот или иной лицевой отдел расположен от мозгового черепа, тем меньше невральное влияние и больше влияние роста тела. Скорость роста лицевого черепа максимальна в ширину,
более медленная в длину, самая медленная — в высоту. Длительность роста в каждом направлении также различна, при этом рост в длину по длительности преобладает над другими. Увеличение лицевого черепа по высоте происходит медленнее, но заканчивается позже, чем рост в других направлениях. После 15 лет он практически остается основным видом роста и осуществляется преимущественно за счет нижней челюсти. Формирование лицевых костей тремя путями влияет на прорезывание зубов: рост обеих челюстей в переднезаднем направлении обеспечивает пространство для прорезывания задних зубов, удлинение ветви необходимо для прорезывания остальных зубов, а эволюция альвеолярных отростков является важнейшим фактором, определяющим прорезывание. Прорезыванию зубов предшествует усиленное цементообразование. Основная фаза прорезывания начинается развитием корней и заканчивается установлением окклюзионных контактов, а вторая — функциональное ремоделирование осуществляется в течение дальнейшей жизни человека. Одновременно всю жизнь происходит цементообразование у верхушек корней, компенсирующее стирание коронок, а аппозиция костной ткани в области дна и дистальных стенок лунок с резорбцией ее на медиальных стенках. В результате зубы смещаются медиально, что является признаком адаптации к постоянной потере твердых тканей в контактных точках. В связи с тем, что рост лицевого черепа по вертикали имеет самую большую длительность, все факторы, нарушающие развитие этого отдела, больше всего воздействуют на лицевую высоту. Ширина черепа изменяется под влиянием причин, действующих до 6-7 лет, а переднезадние размеры — до пубертатного периода. Из ростковых зон наиболее активными являются сфеноокципитальньгй син- || хондроз, перегородка носа и головка мыщелкового отростка. Преждевременное прекращение функции ростковых зон и костных швов, которое может быть вызвано разными причинами — наследственными, тератогенными, гормональными, обменными, гематогенными факторами, влекут за собой развитие различных деформаций как лицевого, так и мозгового черепа. Часть дентофациальных деформаций челюстно-лицевой области детерминирована ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
как генетические синдромы, ассоциирующиеся с деформациями других мезодермальных и эктодермальных структур, и связана с хромосомными нарушениями. В части случаев имеет место порок протекания беременности или родовая травма. Среди «приобретенных» факторов наиболее важны: положение языка, особенности глотания и носового дыхания, тяга мышц, сила тракции трахеобронхиального дерева на подъязычную кость и нижнюю челюсть. Специальные исследования показали взаимосвязь положения головы, величины основания черепа и лицевых его отделов и статики тела. Наклон основания черепа по отношению к вертикали с возрастом становится все более открытым, нарастает мандибулярный прогнатизм как следствие развернутости гениального угла и смещение вперед подбородка. На рост лицевого черепа влияют такие факторы, как общее развитие ребенка, его эмоциональное состояние, питание, функция нижней челюсти. Перечисленные внешние факторы чаще вызывают не изменение формы роста, а меняют его направление. Приведенные общие данные об особенностях формирования лицевого и мозгового черепа часто позволяют в каждом конкретном случае деформации не только определить, следствием каких принципиальных причин она является, но и в какие сроки жизни развивается. Эти данные могут представлять интерес для педиатров и детских стоматологов при организации мер профилактики, с той лишь оговоркой, что только часть врожденной аномалии проявляется в раннем постнатальном периоде, а другие становятся очевидными значительно позже и нередко ко времени полового созревания. Несмотря на важность конкретных и четких представлений об этиологии и патогенезе деформаций лицевого черепа, эта проблема изучена пока неудовлетворительно, в связи с чем отсутствуют единые концепции лечения и крайне мало внимания уделяется профилактике деформаций, хотя частота их достаточно велика и имеет тенденцию к нарастанию. Данные рентгенологического исследования имеют большую ценность на всех этапах конкретных клинических и эпидемиологических исследований. К числу наиболее тяжелых по клиническим и рентгено-
логическим проявлениям относятся врожденные дискра-нии и синдромы. Под последними понимают такие пороки, при которых имеется две, три и более различных аномалий. Врожденные синдромы, по данным W. Bell с соавт. (1980), имеются у 1 % всех новорожденных, но только 40 % из них относятся к числу хорошо распознающихся. Точная расшифровка синдрома позволяет определить по фенотипу индивидуальную историю его возникновения, проанализировать риск появления синдрома в будущем потомстве и принять в ряде случаев меры профилактики. По сцеплениям ряда признаков в этих случаях осуществляется более глубокое исследование носителей порока для определения тех его черт, которые еще не проявили себя, но могут проявить в дальнейшей жизни больного. Как показывает наш опыт, у лиц с признаками врожденных череп-но-лицевых дизостозов, например, необходимо тщательно исследовать все отделы позвоночника, сердечно-сосудистую систему, почки. Порок формирования — это первичный структуральный дефект, вызванный локальной ошибкой в морфогенезе. Чем раньше он возникает, тем сложнее и разнообразнее изменения. Основной генетический дефект может привести к одному крупному пороку, из которого исходит много вторичных пороков и аномалий. Например, нейрофибро-матоз сопровождается пороками формирования сосудов, костей, кожи и синдромом жаберных дуг. Если все аномалии объясняются одной эмбриональной причиной, вызвавшей одну ошибку в морфогенезе, может развиться комплекс пороков. При синдроме пороки или комплекс пороков вызываются нередко несколькими различно локализующимися ошибками в морфогенезе, которые могут иметь одну общую действующую причину, например мутацию гена, тератогенное воздействие, хромосомную аномалию. Именно поэтому врожденные пороки и синдромы не специфичны, частота и характер аномалий в них также могут быть различны, и нет никакой патогномоничности для какого-либо синдрома. В каждом из них можно выделять разные по выраженности группы, включая абортивные формы. Деформации врожденного генеза могут быть разделены на несколько групп. ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
1. Изолированные дисплазии черепа: а) недоразвитие всех его отделов; б) краниостазы различных видов, из которых наиболее часто встречаются синдромы Крузона и Апера, башенный и треугольный череп, синдром Трейча. 2. Сочетанньге нарушения роста скелета и черепа: а) мукополисахаридоз; б) ахондроплазия; в) клейдо-краниальный дизостоз; г) несовершенный остеогенез. 3. Эмбриональные дефекты средней линии черепа — расщелины разного типа. 4. Синдромы I и II жаберных дуг: а) мандибуло-фациальный дизостоз или синдромы Три- чера-Коллинза и Франческетти; б) гемифациальная микросомия (отомандибулодизостоз или отокраниостеноз); в) окуло-дентодигитальная дисплазия; г) оро-дигитофациальный синдром. 5. Хромосомные дефекты: а)болезнь Дауна; б) трисомия 13-15-й хромосом или синдром Шеремев-ского — Тернера. 6. Прочие аномалии: а) дворфизм; б) гемифациальная гипертрофия; в) нейрофиброматоз; г) синдром Гетчинсона. Из представленного перечня синдромов основная масса встречается крайне редко, поэтому мы сочли наиболее целесообразным не нагружать данный раздел подробными описаниями рентгенологической характеристики каждого из них (тем более, что скелетные проявления их имеют нередко много общего), а представить рентгеносемиотику в виде таблицы (табл. 10.1). Более подробно будет приведено проявление отдельных групп врожденных деформаций, которые встречаются чаще других а носители этих пороков в различные периоды жизни оказываются объектом внимания представителей различных медицинских специальностей.
Таблица 10.1 Рентгенологические проявления врожденных синдромов
ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
Окончание табл. 10.1
Расщелины нёба и альвеолярного отростка верхней челюсти относятся к самым частым врожденным порокам формирования лицевого черепа. В среднем, по разным географическим регионам мира, их частота варьирует от 1-1,6 на 1000 до 1 на 500 нормальных новорожденных. Многие авторы указывают, что и в дальнейшем частота этого порока будет иметь некоторую тенденцию к повышению, отражая накопления воздействий неблагоприятных тератогенных факторов внешней среды. Отмечено, что расщелина нёба встречается чаще среди девочек, расщелины губы — среди мальчиков, а сочетание обоих видов порока этого типа почти в 2 раза чаще обнаруживается у мальчиков [Фролова Л.Е., 1956; Мессина В.М., 1971; Drillen с соавт., 1966; Meskin, 1963, и др.]. Расщелины представляют собой сборное понятие, объединяющее обширную группу врожденных нарушений формирования мягких тканей и костей черепа, различных по происхождению и протяженности расщепления. В части случаев расщелины твердого и мягкого нёба, губы и альвеолярного отростка являются основным пороком развития, в части — лишь одним из проявлений многочисленных нарушений формирования костей и «мягких» тканей головы и других органов. Как правило, расщелины сопровождаются нарушением формирования носовой полости, хрящей носа и мимической мускулатуры. После рождения ребенка к врожденным изменениям присоединяются вторичные нарушения роста средней зоны лицевого черепа, вызванные смещением точек прикрепления мышц и изменением силы их натяжения. Ко вторичным приобретенным деформациям при расщелинах относятся вестибулярное и нёбное смещение верхней челюсти, аномалия прикуса, а также увеличение дефекта альвеолярного отростка, вызванное отсутствием тонизирующего влияния верхней губы и мышц, искусственным вскармливанием, нарушениями носового дыхания, неправильным положением языка. Изучая роль различных причин в возникновении расщелин, В. М. Мессина (1971) показала, что они представляют собой порок развития полиэтиологической природы с наследственным предрасположением. Медико-генетические исследования свидетельствуют о высокой частоте семей- ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
ных поражений, которые отмечаются в 20-38 % разных типов расщелин. Рентгенологическая характеристика деформаций лицевого черепа у лиц с различными формами расщелин, в том числе получавших различные виды терапии, важна не только для точной диагностики имеющихся изменений, но и для определения их патогенеза. В частности, именно на основании рентгенологических данных Л. А. Лимберг (1951), W. Schweckendick (1966), М. Kuhn (1967), М. Brejch (1983) убедительно доказывают, что у неоперированных больных даже при двусторонней сквозной расщелине нёба и альвеолярного отростка верхней челюсти рост верхнечелюстного базиса и нижней челюсти не нарушается или почти не нарушается. Следовательно, по их мнению, значительная часть деформаций связана с послеоперационными рубцами. Наш опыт позволяет подтвердить эту точку зрения, так как наиболее грубые деформации лицевого черепа обнаруживаются у лиц старшей возрастной группы со сквозной расщелиной нёба и альвеолярного отростка, перенесших раннюю хейло-и уранопластику.
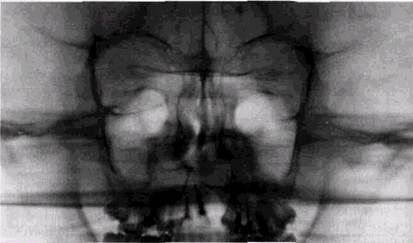
У всех этих больных выявляется выраженная деформация средней зоны лица вследствие недоразвития верхней челюсти (рис. 10.1 и 10.2). Уменьшены не только переднезадние размеры верхнечелюстного базиса, но и его ширина по расстоянию Мх-Мх. При односторонней расщелине всегда отмечается асимметрия лицевого черепа (рис. 10.3). На стороне расщелины уменьшены не только верхняя челюсть, но и скуловая кость и дуга (рис. 10.4), ор- /г__
тушиного гребня перемещается в сторону расщелины и поворачивается вокруг вертикальной оси. Это особенно хорошо видно на рентгенограммах в прямой и аксиальной проекциях, которые выявляют также небольшое укорочение пирамиды височной кости и уменьшение на стороне расщелины размеров основной пазухи. Реже отмечается смещение тела верхней челюсти на стороне расщелины вперед и изгиб перегородки носа в здоровую сторону. Дно полости носа на стороне расщелины частично или полностью отсутствует, как правило, не прорезывается боковой резец.
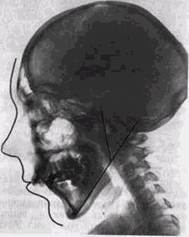
Сопоставление рентгенологических изменений у оперированных и неоперированных взрослых больных свидетельствует, что деформации достигают максимума в тех случаях, когда полная костная пластика производится до смены зубов. У неоперированных больных характер деформации несколько отличен — возникает нередко усиление роста верхней челюсти с альвеолярной протрузией в области центральных зубов из-за отсутствия давления верхней губы. В остальных случаях рост верхней челюсти обычно не нарушен и окклюзия зубов, за исключением зоны расщелины, не изменена. Лицевая высота в среднем отделе, как правило, нарушена у всех лиц с расщелиной: NA больше, a S-Sp. nas.post. меньше нормы. Сопоставление деформаций черепа у лиц с полной и неполной расщелиной Рис 102 Телерентгенограмма черепа в оря свидетельствует, ЧТО разме- мой проекции той же больной Суже ры ОСНОВВНИЯ Черепа В обе- ние верхнечелюстного базиса во ппнттякппм я фронтальной плоскости их ^У™^ ОДИНВКОВЫ, а высота и общий объем моз- ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
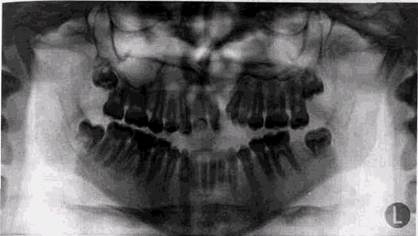
Рис. 10.3 Ортопантомограмма той же больной. Частичио открытый прикус. Асимметрия средней зоны лицевого черепа гового черепа при полной расщелине больше. В обеих группах имеется дистальное смещение костей средней зоны лица, но общая высота по линии NPg больше, чем в норме. Это создает еще большую диспропорцию средней зоны. Достоверных существенных различий в степени нарушения роста верхней челюсти, определяющихся локализацией расщелины (справа или слева, двусторонняя), отметить не удается. При изолированной расщелине твердого и мягкого неба больше страдает фронтальный размер верхней челюсти. Конфигурация полости носа при расщелинах изменяется не только за счет полного или частичного отсутствия ее дна, но и вследствие того, что сохранившиеся его участки асимметрично приподнимаются или опускаются, перегородка всегда смещается, и чаще в сторону расщелины (см. рис. 10.4). Грушевидное отверстие на стороне расщелины увеличивается в поперечнике. Как и асимметрия всей средней зоны лица, деформация полости носа больше выражена при односторонних сквозных расщелинах и меньше всего выявляется у лиц с изолированным расщеплением твердо-
Рис. 10.4. Зонограмма средних отделов лицевого черепа больного с односторонней расщелиной неба и альвеолярного отростка верхней челюсти. Асимметрия полости носа, орбит, лицевых костей го нёба. Изменение в размерах верхнечелюстных синусов следует оценивать с осторожностью, так как они асимметричны и в норме. Однако у Уб больных с расщелинами ширина пазух, по нашим наблюдениям, резко различается, а высота их отличается менее значительно. У части больных наблюдаются признаки нарушения формирования покровных костей черепа — изменение толщины диплоэ, сглаженность сосудистого рисунка и пальцевых вдавлений, раннее синостозирование черепных швов. Изменение прикуса у лиц с расщелиной не закономерно, и если встречается, то обусловлено, в основном, удлинением или укорочением ветви нижней челюсти. Удлинение тела нижней челюсти также встречается почти в 50 % случаев и часто сопровождается увеличением его высоты в подбородочном отделе. В этих случаях развивается открытый прикус с горизонтальным и вертикальным несоответствием челюстей. Данные панорамной рентгенографии и зонографии свидетельствуют, что односторонние расщелины обычно име- ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
ют колбообразную форму (рис. 10.5), а двусторонние— вид щели с довольно ровными контурами (рис. 10.6). Дно полости носа, несмотря на уменьшение высоты альвеолярного отростка на стороне расщелины, часто располагается выше, чем на противоположной стороне, а дно верхнечелюстной пазухи — ниже. Высота альвеолярного отростка больше всего уменьшается не на стороне расщелины, а несколько латеральное, на уровне премо-ляров. Структура и плотность костной ткани нижнечелюстной кости, как и других отделов черепа, при расщелинах не изменяются. Как правило, лишь в центральных отделах нижней челюсти у лиц с открытым прикусом уменьшается густота трабекулярного рисунка. В этих случаях функциональная ориентация костных балок выражена слабее, чем в норме. Как свидетельствуют наши наблюдения, у всех лиц с расщелинами нарушается формирование зубов верхней и нижней челюсти. Почти в 50 % случаев имеется асимметрия их прорезывания с обеих сторон. В 39 % случаев в области расщелины имеется недоразвитие постоянных и молочных зубов. При этом боковые резцы чаще располагаются на дистальной стороне расщелины. Отмечается повышенная стираемость коронок центральных зубов, зазубренность их режущего края, снижение плотности твердых тканей вплоть до картины гипоплазии. Обнаруживается
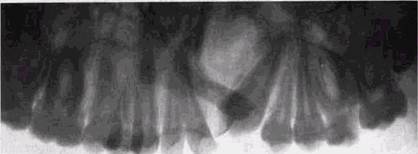
Рис. 10.5. Колбообразная форма левосторонней сквозной расщелины неба и альвеолярного отростка верхней челюсти. Ретенция и дистопия I 12, дефект дна полости носа
Рис. 10.6. Двусторонняя сквозная расщелина нёба и альвеолярного отростка верхней челюсти. Дефекты дна полости носа. Расщелины имеют вид продольных щелей искривление и недоразвитие корней, неправильное положение отдельных зубов. У лиц старших возрастных групп, оперированных в позднем возрасте или совсем не оперированных, базис верхней челюсти чаще сохраняет нормальные размеры как при односторонней, так и при двусторонних расщелинах. При двусторонних поражениях резко выступает вперед центральный костный фрагмент, пропорции лица нарушаются за счет увеличения высоты средней зоны по расстоянию N-A (рис. 10.7). Протрузия центральных резцов у ранее оперированных больных отмечается чаще, чем в предыдущей группе. Еще больше увеличиваются размеры нижней челюсти. Характерные изменения претерпевают элементы височ-но-нижнечелюстных суставов: впадины их узкие, суставные бугорки высокие и узкие, головки длинные, имеют большой наклон по отношению к шейкам. При открыва-нии рта объем их движений обычно превышает норму (рис. 10.8). Почти у всех пациентов наблюдаются диасте-мы, тремы. Альвеолярный отросток верхней челюсти имеет меньшую ширину в области расщелины, что приводит к скученности зубов. Даже у детей до 5 лет с расщелинами удается уловить деформации лицевого отдела черепа и небольшое отстава- ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
ние в размерах его основания, особенно в зоне передней черепной ямки. Ширина альвеолярного отростка верхней челюсти в младшей возрастной группе может не изменяться или даже увеличивается вследствие давления вклинивающегося в расщелину языка. Изредка увеличивается и тело нижней челюсти на стороне расщелины. У всех больных отмечается деформация полости носа с искривлением ее перегородки. При этом, как указывает О. Е. Мануйлов (1966), смещение перегородки выявляется уже у новорожденных. В сменном прикусе состояние средней зоны лица у детей, перенесших ураноп- ластику, но не получавших ортодонтического лечения, заметно отличается от скелетных изменений у детей, перенесших только хейлопластику или леченных ортодон-тически после полного оперативного вмешательства. По мере роста подростков эти различия становятся больше. У неоперированных детей переднезадние размеры верхнечелюстного базиса либо не отличаются от нормы, либо укорачиваются очень незначительно. У оперированных уменьшение размеров основания верхней челюсти обнаруживается почти в ^з наблюдений и достигает больших степеней. Существенно меньше оказывается мезиодистальный размер верхней челюсти, особенно при срединных расщелинах твердого нёба. Сужение альвеолярного отростка больше выражено на стороне расщелины. Увеличивается высота верхней челюсти в переднем отделе и укорачивается в заднем. Группа детей, леченных ортодонтически, по своим показателям приближается к неоперированным. У неоперированных и нелеченных пациентов вследствие
Рис. 10.8. Зонограммы височно-нижнечелюст-ных суставов больного со сквозной расщелиной нёба и альвеолярного отростка верхней челюсти, выполненные при открытом рте. Узкие суставные впадины, высокие суставные головки. Подвывих обеих головок нижней челюсти резкого недоразвития центральных отделов верхней челюсти нередко возникает ложная картина нижней макрогнатии, которая, в отличие от случаев истинного увеличения нижней челюсти, не сопровождается характерными изменениями височно-нижнечелюст-ных сочленений. Во всех возрастных группах комплекс костей средней зоны лица располагается в черепе более проксимально и кзади в соответствии с отчетливым недоразвитием передней черепной ямки. Расщелины нёба и альвеолярного отростка часто сочетаются с другими пороками формирования лицевого и мозгового черепа. В этих случаях они являются одним из проявлений сложных синдромов, таких, как мандибуло-фациальный дизостоз, кра-ниостенозы и т. д. Как уже указывалось, различные аномалии закладок, строения, прорезывания зубов при расщелине являются характерным признаком. Чаще всего наблюдается неправильное расположение 432 | 234. ретенция или полное отсутствие зачатков 321 | 123, поворот верхних клыков вокруг вертикальной оси, отсутствие и несвоевременное прорезывание верхних премоляров. У больных отмечается высокий кариозный индекс, большая частота одонтогенных воспалительных процессов, в том числе и в верхнечелюстных синусах. Имеется связь между характером расщелины и видом аномалии развития зубов. При односторонних расщелинах временный боковой резец и зачатки постоянного бокового резца обычно сохранены. Чем шире расщелина, тем чаще отсутствуют зачатки 2 | 2. Ширина расщелины влияет на наклон и поворот зубов: чем она больше, тем значительнее повороты зубов вокруг вертикальной оси и их смещение ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
по горизонтали как в дистальную и мезиальную сторону, так и вестибулярный и лингвальный наклон. Изменение положения 21 | 12 отмечается и при изолированной расщелине верхней губы. Формирование всех постоянных зубов у детей с расщелинами задерживается в среднем на 6 месяцев — 1 год. Это касается не только зубов верхней, но и нижней челюсти. Нередко обнаруживаются одонтомы, фолликулярные кисты, внутренние остеомы в теле нижней челюсти. На боковых телерентгенограммах у лиц с расщелинами можно отметить и изменения мягких тканей лица: часто верхняя губа располагается позади эстетической плоскости лица, а при протрузии центральных зубов или выстоянии центрального костного фрагмента верхняя губа смещается кпереди от эстетической плоскости лица. Отмечается большая частота изменений ЛОР-органов, что, по-видимому, обусловлено неблагоприятными анато-мо-физиологическими условиями, сопутствующими сквозным расщелинам, в том числе нарушениями носового дыхания, деформациями полости носа и наружного носа, гипертрофией носовых раковин и глоточных миндалин. Больные с этим пороком с детских лет имеют склонность к простудным и аллергическим заболеваниям верхних дыхательных путей и среднего уха. При этом отиты обычно бывают двусторонними, и частота их не зависит от формы расщелин, а больше связана с изменениями функции мягкого нёба. Одним из важных функциональных нарушений, сопровождающих различные формы расщелин, является нарушение речи. В связи с этим важную роль играет рентгенологическое изучение состояния нёбной занавески, верхних отделов глотки и движений мягкого нёба в момент артикуляции различных звуков. Эти исследования выявляют параллелизм между частотой гнусавости и функциональными нарушениями велофарингеального затвора и боковых стенок глотки. Абсолютные размеры нёбной занавески при этом не всегда играют ведущую роль. Особенности функции велофарингеального затвора и ре-трофарингеальное положение языка часто приводят к увеличению задней ротации нижней челюсти. Вместе с тем, некоторые исследования (например, S. Frohlich и соавт.,
1980) показывают, что они вызывают и анатомические нарушения верхних дыхательных путей, которые, в свою очередь, меняют направление роста нижней челюсти. В результате при расщелинах чаще встречается увеличение гениального угла, чем истинное удлинение этой кости. Одновременно изменяющееся положение центральных резцов обеих челюстей поддерживает картину ложной нижней макрогнатии и является причиной открытого прикуса. Клинические наблюдения показывают, что расщелины нёба и альвеолярного отростка приводят, с одной стороны, к нарушению равновесия жевательной мускулатуры, а с другой — к нарушению функции верхних отделов дыхательной системы и возникновению вредных привычек. Они, в свою очередь, усугубляют неправильное соотношение челюстей, способствуют нарушениям формирования лицевого черепа и углубляют деформации и функциональные нарушения зубочелюстной системы. Таким образом, рентгенологические данные у пациентов с различными видами и формами расщелин позволяют сделать заключение, что часть деформаций лицевого черепа при расщелинах патогенетически обусловлена самими особенностями врожденного порока развития. К ним относится, прежде всего, верхневнутреннее смещение всего комплекса костей средней зоны лица, сочетающееся в ряде случаев с укорочением передней части основания черепа. Оно может быть связано, с одной стороны, с нарушением развития перегородки носа, а с другой — с возникновением сопутствующих аномалий костей черепа, в частности краниостеноза. Возможны и другие причины торможения роста костей основания и крыши черепа, в частности перенесенный рахит, часто наблюдающийся у детей с расщелинами. Обусловленность определенных скелетных нарушений при расщелине самим пороком развития подтверждается тем, что сходные изменения костей черепа обнаружены при рентгенологическом исследовании лиц, имеющих только расщелину верхней губы или даже скрытую расщелину. Вместе с тем тот факт, что у лиц, перенесших раннюю урано-хейлопластику, выраженность деформаций различных отделов черепа, особенно верхней челюсти, ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА _____ 335 оказывается значительно большей, чем у неоперированных или оперированных после окончания роста лицевых костей, свидетельствует об усилении деформаций последствиями самого оперативного вмешательства. В патогенезе послеоперационных изменений определенную роль играют нарушения роста верхнечелюстного базиса, вызванные травматизацией надкостницы и Рубцовыми изменениями. Часть деформаций обусловлена ненормальным положением языка, точек прикрепления мышц и изменениями прикуса. Так как расщелины твердого и мягкого нёба относятся к формам патологии, связанным с нарушением развития вторичного нёба, и формируются в относительно поздние фазы эмбрионального периода, сочетание этого порока развития с другими нарушениями формирования черепных костей встречается реже. Сочетание расщелины верхней губы и твердого нёба рассматривается как сосуществование двух разных пороков развития. Врожденные дизостозы Несмотря на относительную редкость врожденных дискраний, подробное изучение их рентгенологических проявлений представляет несомненный интерес, в первую очередь с практической точки зрения, так как эти больные обращаются за медицинской помощью, направленной не только на устранение деформаций, но и на восстановление функциональных дефектов. Лечебные мероприятия, основу которых составляют кожно-реконструктивные операции, требуют тщ,ательной рентгенодиагностики. С другой стороны, рентгенологические данные могут быть одним из важных показателей при попытках расшифровать природу этих врожденных синдромов. Врожденные дизостозы объединяют группу дискраний, при которых различные пороки развития и оссификации костей лицевого и мозгового черепа комбинируются с аномалиями других органов и систем. Их частота колеблется от 0,02 до 4 % по данным различных авторов [Dabud J. с соавт., 1984]. Этиологические факторы, приводящие к возникновению дизостозов, действуют на плод на 2-3 мес. эмбриональной жизни. Как правило, это болезни и травмы матери, а также эндокринопатии, перенесенные в периоде
беременности. На основании анализа литературы и собственных экспериментальных данных, D. Poswillo (1975) утверждает, что дизостозьг можно получить при воздействии на плод различных веществ, в том числе при гипервитаминозе витамина А. Повреждающие те-ратогенные причины нарушают формирование ней-рокраниального тяжа, из которого формируются элементы средней зоны лица, 1-11 жаберных дуг и зубоче-люстной системы. К числу дискраний относят синдромы Тричера-Коллинза, Франческетти, Апера — Крузона, Пьера Робина, че-репно-ключичный дизостоз, мандибуло-фациальный дизо-стоз и различной формы краниостенозы. Клинические проявления этих дискраний нередко схожи, при каждом из них имеются выраженные и абортивные формы. В большинстве случаев поражаются лица мужского пола. Первое подробное сообщение о дискраниях было сделано в 1889 году G. Berry, описавшим случай мандибуло-фаци-ального дизостоза у матери и дочери. Расценил этот вид дизостоза как комплексный синдром английский офтальмолог Тричер-Коллинз (1900), именем которого он назван. Такое название сохранилось за этой аномалией в ряде англоязычных стран Европы и в США, во франкоязычных странах он описывается как синдром Франческетти или Франческетти — Клейн. В настоящее время в литературе описано около 2000 подобных наблюдений, частота семейных поражений варьирует от 30 до 49 %. Внешний вид больных с синдромом Тричера-Коллинза довольно характерен. Их отличает гипертелоризм, анти-монголоидный разрез глазных щелей, большой нос, запа-дение скуловых областей, колобомы нижних век, недоразвитие челюстей. Часто встречаются срединные и боковые ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
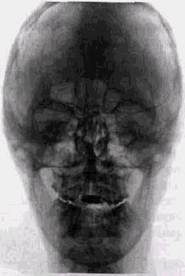
расщелины, деформации ушных раковин, изменения формы языка. Наиболее частые рентгенологические изменения состоят в уменьшении по длине, ширине и высоте латеральных отделов средней зоны лицевого черепа вследствие недоразвития верхнечелюстной, скуловой кости и смещения их кзади (рис. 10.9). Скуловые кости могут полностью отсутствовать, а на их месте в нижненаружных углах орбит располагаются рудиментарные костные фрагменты неопределенной формы. Иногда отмечается деформация или только уменьшение в размерах нормально сформированных скуловых костей (рис. 10.10). У Уз больных отсутствуют или резко истончены скуловые дуги. Изменения скулового комплекса обычно симметричны, но степень их выраженности по сторонам различна. Очень часто наблюдет-ся также гипоплазия верхнечелюстной кости или ее отростков. Вместе с недоразвитием скуловых костей это приводит к изменению формы орбитальных колец, которые приобретают эллипсовидную форму. Могут отсутствовать и слезные кости. Нижнеглазничный край также в ряде случаев имеет дефекты в различных отделах. Нижне- и верхнеглазничные щели иногда более широки, чем в норме. Может отсутствовать нижнеглазничное отверстие на одной или обеих сторонах (рис. 10.11).
Соответственно недоразвитию верхней челюсти уменьшается в размерах верхнечелюстная пазуха, которая может приобретать щелевидную форму, но сохраняет воздушность. Клетки решетчатого лабиринта обычно увеличены по количеству и размерам, а твердое небо имеет «готическую» форму и укорочено. Часто отмечается укорочение и истончение крыловид- Рис. шло. ных отростков, уменьшение Иедор^и™ скуловых костей, от- у ^ я.у-, у ^пишгд! г сутствие скуловых дуг ири синдроме размеров пирамид височных Тричера Коллинза
Рис. 10.11. Гипертелоризм, недоразвитие нижнеглазничных краев при синдроме Тричера-Коллинза костей, склеротический тип сосцевидных отростков и недоразвитие барабанной полости, что соответствует резкому снижению слуха. У подавляющего большинства больных уменьшаются размеры ветви и тела нижней челюсти, отмечается укорочение мыщелковых отростков с недоразвитием суставных головок. Соответственно уплощаются суставные впадины. Венечные отростки, напротив, увеличиваются по высоте и ширине, полулунные вырезки неглубокие, имеют необьтч-ную форму. Уменьшение размеров тела нижнечелюстной кости может быть асимметричным. Отмечается деформация углов, недоразвитие подбородочного отдела и вогнутость основания тела. С большой частотой выявляются изменения со стороны зубов и пародонта. Высота альвеолярных отростков уменьшается, корковый слой по контуру нижней челюсти истончается. Нижнечелюстной канал обычно узкий, смещен краниально. Отмечается ретенция отдельных зубов, расщелины нёба, аномалии прикуса. Соответственно указанным скелетным изменениям, на телерентгенограммах отмечается увеличение угла ANВ, межчелюстного и гениального углов, а лицевой угол уменьшается вследствие дистального смещения костей ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
средней зоны лица. Часто обнаруживаются небольшая микро- и долихоцефалия, истончение диплоэ покровных костей, особенно в области чешуи лобной кости, усиление пальцевых вдавле-ний. Черепные швы синостози-руются раньше времени, турецкое седло при микроцефалии уменьшается в размерах, уменьшается угол ската основной кости. У многих больных наблюдается укорочение передней и задней черепных ямок. Нередко выявляются и изменения со стороны позвоночника: дисплазия тел позвонков, незаращения дужек, костный блок, сколиозы различных отделов, а также деформация ребер и грудины. Отмечаются также пороки формирования почек и сердечно-сосудистой системы. Очень близок к этому синдрому односторонний манди-було-фациальный дизостоз. Он характеризуется недоразвитием одной половины лицевого черепа с выраженной гипоплазией нижней челюсти и ее отростков. Орбита на стороне гипоплазии также приобретает эллипсовидную форму, деформируется верхний зубной ряд (рис. 10.12). Часто встречается микротия, атрезия слухового прохода и глухота. В. Roders, F. Goldenhar (1964) описали больных, у которых синдром Франческетти сочетался с эпибульбар-ным дермоидом, доброкачественными новообразованиями и врожденными фистулами мочевого пузыря. Такая комбинация изменений получила название синдрома Франческетти — Гольденхара. К дискраниям относится и синдром Пьера Робина, для которого наиболее характерны недоразвитие нижней челю-
Рис. 10.13. Недоразвитие мыщелкового отростка слева при отокраниостенозе сти и птоз языка. Последний в положении пациента на спине приводит к тампонаде верхних дыхательных путей и асфиксии. У этих больных полностью отсутствует подбородочный отдел нижней челюсти и резко изменены костные фрагменты височно-нижнечелюстных суставов (рис. 10.13). Синдром обычно сопровождается открытым прикусом, нередко встречаются расщелины нёба и альвеолярного отростка, высокое нёбо, недоразвитие ушных раковин. Г. В. Кручинский (1974) предложил объединить перечисленные выше синдромы, имеющие весьма сходные проявления, под одним названием «синдромы I и II жаберных дуг». Аномалии развития ушных раковин, которые также часто встречаются у этих больных, как доказывает Г. В. Кручинский, могут служить признаком, по которому следует распределить всю группу пороков развития на три подгруппы: синдром I и II жаберных дуг; синдром I жаберной дуги; синдром II жаберной дуги. При синдроме I жаберной дуги скелетные изменения лицевого черепа и его основания аналогичны таковым при синдроме I и II жаберных дуг, однако задние 2/» ушной раковины сохранены (при синдроме I и II жаберных дуг ушные раковины почти полностью отсутствуют). При синдроме I и II жаберной дуги аномалии касаются только ушной раковины, ее задних ^з и мочки. Наблюдается заострение, увеличение ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА _____ 341 раковин в этой области, торчащая и гофрированная ушные раковины. Представляет интерес сообщение Р. Tessier (1975), который справедливо указывает, что в мировой литературе существует множество различных терминов, относящихся к однотипным дискраниям, что порождает не только путаницу в описаниях, но и недоговоренность в оценке имеющихся изменений и схемах их лечения. Он, в частности, утверждает, что пороки формирования, носящие следующие названия: срединная лицевая расщелина, Cranium Ы-fidum, фронто-назальная дисплазия, парааксиальное или парамедиальное расщепление, челюстно-носовая гипопла-зия, скуло-назальная, ото-фациальная, ото-цефалическая, ото-мандибулярная дисплазия, синдромы Тричера-Коллин-за, Франческетти, I и II жаберных дуг, являются различными обозначениями однотипной дискрании, имеющей различные варианты проявлений. На основании анализа клинических проявлений у 336 человек, рентгенологических находок у 292 из них и результатов операций у 254 Р. Tessier предлагает называть их гипоплазиями, сочетающимися с расщелинами различных локализаций, и доказывает наличие истинных костных дефектов как в зоне самого расщепления, так и вокруг него. При этом о расщелине, по его мнению, следует говорить только в тех случаях, когда имеется перерыв в какой-либо ткани. Он указывает, что костные и мягкотканные дефекты далеко не всегда совпадают по локализации и между ними существуют некоторые пространственные различия. При этом возможны случаи, когда имеются только расщелины тканей без скелетных изменений и обратные ситуации. Одну из наиболее частых форм дискрании составляет краниофациальный дизостоз Крузона, при котором мозговой череп имеет почти треугольную или ладьевидную форму, определяются выбухания в области родничков, гипо-плазия средней зоны лица и протрузия нижней челюсти, двусторонний экзофтальм с наружным конвергирующим косоглазием. Своеобразная форма черепа обусловлена брахицефалией вследствие преждевременного закрытия швов, главным образом венечного и ламбд обидного. Поперечник мозгового черепа не меняется или даже увеличивается (рис. 10.14 и 10.15). Вследствие выраженного снижения
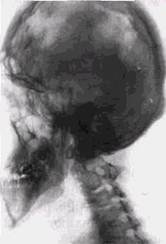
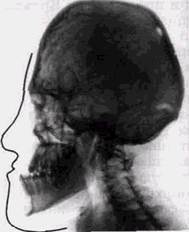
Рис. 10.14. Телерентгенограмма черепа в боковой проекции больного с синдромом Крузона. Преждевременный синостоз черепно-мозговых швов и синхондрозов основания черепа. Микроцефалия. Дистальное положение лицевого черепа. Верхняя микрогна-тия. Нижняя макрогнатия. Отвесный скат основной кости, базилляр-ная импрессия. Аномалия формирования верхних шейных позвонков процессов остеогенеза покровные кости черепа при дизостозе Крузона резко истончены, что приводит иногда к выбуханию мозговых грыж в области родничков. При выраженной брахицефалии обращает на себя внимание широкий лоб и увеличение вертикального размера мозгового черепа. Основание черепа укорочено во всех размерах, а задняя черепная ямка смещается вниз, определяется impres-sio basilaris. Переднезадний размер орбит уменьшен, что приводит к экзофтальму, а расстояние между ними увеличено. Верхняя челюсть существенно недоразвита, а нижняя имеет обычно нормальные размеры, но смещена вследствие дис-тального положения височ- но-нижнечелюстных суставов. Соотношение зубных рядов нарушено. Этот порок развития часто сопровождается укорочением верхней губы и изменением формы носа (широкий и приплюснутый нос). Иногда наблюдаются аномалии внутреннего и среднего уха, косоглазие и атрофия зрительных нервов. Синдром Апера, сочетающий в себе краниофациальный дизостоз с акроцефалией и синдактилией, имеет много общего с дизостозом Крузона, однако при этом виде дис-крании наблюдается раннее синостозирование всех черепных швов, за исключением венечного. Поэтому рост мозгового черепа идет преимущественно по высоте, он приобретает «башенную» форму и остается узким в переднеза-днем и поперечном направлениях. Лоб и затылок широ- ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
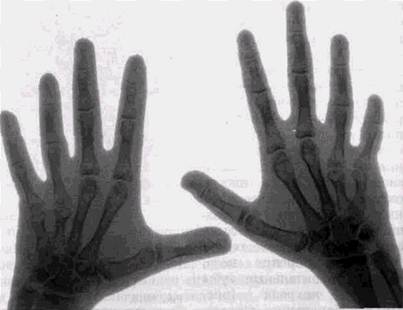
кие и плоские (рис. 10.16). Как и при дизостозе Крузона, отмечается выраженный экзофтальм из-за уменьшения глубины орбиты и гипертелоризм из-за увеличения размеров решетчатого лабиринта. Верхняя челюсть недоразвита, соотношения зубных рядов нарушены, однако сами зубы развиты нормально. При синдроме Апера встречается характерная деформация нижних век — они несколько приподняты и образуют складки, поддерживающие глазные яблоки. Наблюдается также птоз верхних век и косоглазие, уплощение носа. Умственное развитие больных с этим синдромом обычно не нарушается, но отмечается очень резкая эмоциональная возбудимость. Характерно сращение нескольких пальцев верхних или нижних конечностей или другие пороки формирования кистей и стоп (рис. 10.17).
Много общего с двумя последними формами дискрании имеют черепно-ключичные дизостозы. Мозговой череп у плодов, новорожденных детей и взрослых с этим пороком характеризуется рядом особенностей — он большой по объему, особенно в сравнении с лицевым. При этом трансверзальные размеры преобладают над сагиттальными, основание черепа существенно укорочено в пе-реднезаднем размере, средняя зона лица недоразвита и смещена кзади. Окостенение тела и больших крыльев основной кости иногда оказывается незавершенным. Вследствие недоразвития средней зоны лица зачастую отмечается характерное расширение носа, верхние фронтальные зубы выстоят кпереди (рис. рис. ю.15. 10.18). Нарушение ОСТСОГе- Телерентгенограмма черепа в пря-нрчя ттгюилдгтттопФпоттнг! рия мой проекции того же больного. неза преимущественно ска- фронтальные размеры лицевого и ЗЫВаетсЯ На КОСТЯХ КрЫШИ мозгового черепа не изменены
Рис 10 17 Нарушение формирования скелета кистей рук при синдроме Апера ИССЛЕДОВАНИЕ ПРИ ДЕФОРМАЦИЯХ ЧЕРЕПА
реннее и среднее ухо сформированы правильно и слух сохранен. Запаздывает прорезывание постоянных зубов, часто встречаются сверхкомплектные зубы и множественные фолликулярные кисты.
Пороки формирования костей черепа комбинируются с различными изменениями скелета, из которых чаще всего отмечается аплазия или гипоплазия ключиц (рис. 10.19), недоразвитие скелета верхних конечностей, укорочение третьих фаланг кисти, сужение тазового кольца, уплощение головок бедренных костей, несращение дужки а 5, удлинение вторых метакарпальных Дата добавления: 2015-02-05 | Просмотры: 1797 | Нарушение авторских прав |