|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
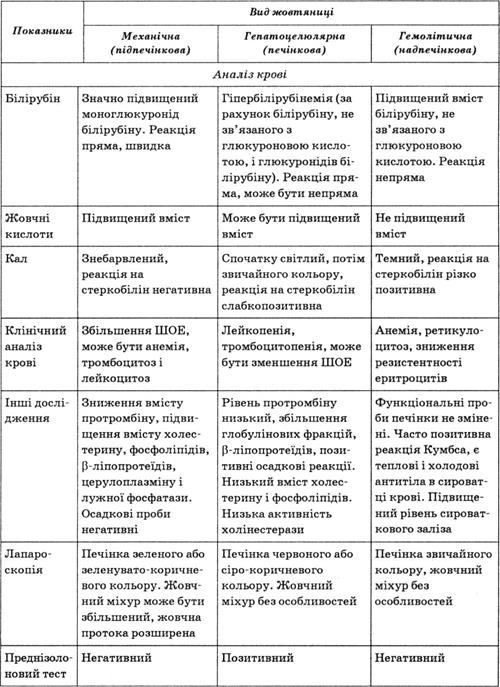
Диференційна діагностика жовтяниць
Лікування При всіх стадіях жовчнокам'яної хвороби рекомендується 4—6-разове харчування з виключенням висококалорійної і багатої на холестерин їжі. Виключають копченості, тугоплавкі жири, подразнювальні приправи. Рекомендують рослинні жири. Дієта повинна включати велику кількість рослинної клітковини з додаванням висівок: це нормалізує перистальтику кишок, зменшує літогенність жовчі. У першій (фізико-хімічній) стадії жовчнокам'яної хвороби, яка характеризується підвищеною літогенністю жовчі, лікувально-профілактичні заходи спрямовані на зниження вмісту в жовчі холестерину і запобігання випаданню його в осад. Для цього пацієнтам рекомендують: • систематичні фізичні вправи, активний руховий режим, туризм (фізичні вправи обмежують хворим з каменями в жовчному міхурі); • раціональне харчування (для запобігання ожирінню і застою жовчі): дієта № 5 з обмеженням жирної і висококалорійної їжі, додаванням щодня 100—150 г сирих овочів і фруктів; особливо корисні житні і пшеничні висівки по 15 г 2—3 рази на день; • оскільки секреція жовчних кислот підвищується під час іди і знижується в період між споживанням їжі, особливо після нічного голодування, а середній темп добової секреції жовчних кислот у хворих на першій стадії жовчнокам'яної хвороби знижений, їм рекомендують часту іду; • корекція ендокринних порушень (гіпотироз, цукровий діабет, порушення обміну естрогенів та ін.); • усунення інфекційно-запального процесу в жовчних шляхах (див. "Хронічний холецистит без каменя"); • адекватне лікування захворювань кишок (дисбактеріозу, коліту — див. відповідні глави); • лікування цирозу печінки і гемолітичної анемії (при цих захворюваннях підвищується продукування непрямого білірубіну зі збільшення його вмісту в жовчі); • зниження рівня гіперхолестеринемії (мевакор або ловастатин по 20 мг 1 раз на день увечері); • стимуляція синтезу і секреції жовчних кислот (фенобарбітал по 0,05 г вранці і в обід; 0,1 г увечері; зиксорин по 0,1 г 3 рази на день); • усунення фізико-хімічних зрушень у жовчі (ліобіл по 0,4—0,8 г 3 рази на день після їди); • є дані про запобігання і гальмування мікрокристалізації та утворенню каменів під впливом НПЗП (ацетилсаліцилова кислота, мелоксикам, німесулід, целекоксиб та ін.), що особливо актуально у хворих із супутнім остеоартрозом. У II (латентній) стадії жовчнокам'яної хвороби, якій властиве безсимптомне носійство каменів, загальні заходи (фізичні вправи з деяким обмеженням, лікувальне харчування, лікувально-профілактичні засоби) здійснюються за схемою лікування жовчнокам'яної хвороби І стадії. Для виведення дрібних каменів у період ремісії за наявності умов виконують різні варіанти тюбажів (пролонговане "сліпе" зондування, холекіне- тики). У разі безуспішності такого лікування або наявності каменів великих розмірів за показаннями проводять медикаментозне лікування, спрямоване на розчинення каменів за допомогою препаратів жовчних кислот: • хенодезоксихолева кислота (хенофальк, хеносан) по 0,75—1,5 г (0,015 г на 1 кг маси тіла) перед сном протягом від 3 міс до 2—3 років; • урсодезоксихолева кислота (урсофальк, урсосан) по 0,5—1 г (0,01 г на 1 кг маси тіла) перед сном протягом від 6 міс до 2 років; • літофальк (поєднання хенодезоксихолевої та урсодезоксихолевої кислот у рівній пропорції) у дозі по 0,4—0,8 г (0,007 г на 1 кг маси тіла) перед сном протягом від 6 міс до 2 років підвищує ефективність лікування. Умови та показання для медикаментозного розчинення (хенотерапії) жовчних каменів: • холестеринові камені (розміром не більше ніж 20 мм рентгенонега- тивні, у кількості від одного до п'яти, які легко зміщуються і випливають наверх при зміні положення тіла); • функціонування жовчного міхура (заповнений каменями не більше ніж на половину об'єму); • відсутність каменів у жовчних протоках; • давність первинної діагностики жовчних каменів не більше ніж 2—3 роки; • заборона вживання клофібрату, холестираміну, антацидів, естрогенів; • високий ризик ускладнень оперативного втручання в осіб похилого віку за наявності вираженого атеросклерозу, недостатність кровообігу; • оптимальний комплаєнс (згода хворого тривалий час — упродовж багатьох місяців — дотримуватися програми лікування). Якщо камені локалізуються в жовчних протоках, медикаментозне розчинення їх не проводять. Хенотерапія протипоказана в таких випадках: • гострі запальні захворювання жовчного міхура і жовчних проток; • розмір каменів понад 20 мм та їх рентгенопозитивність; • нефункціональний жовчний міхур (повністю заповнений каменями об'єм жовчного міхура); • супутні захворювання печінки; • виразкова хвороба; • хронічний панкреатит; • супутній цукровий діабет; • запальні захворювання кишок (виразковий коліт, хвороба Крона тощо); • ураження нирок; • вагітність. Тривалість розчинення холестеринових каменів залежно від їхньої величини і складу становить у середньому від 6 міс до 2 років. Якщо через 18 міс камені не зменшуються, то подальше лікування в більшості випадків стає недоцільним. Під час проведення хенотерапії здійснюють контроль функціонального стану печінки: після закінчення першого місяця лікування, а потім регулярно через кожні 2—3 міс слід визначати рівень у крові трансаміназ, лужної фосфатази, білірубін; проводити контрольні рентгенологічні та ультразвукові дослідження. Пероральна оглядова і прицільна холецистографія в положенні хворого стоячи і лежачи проводиться через 6—10 міс від початку лікування. Для поточного контролю за динамікою розчинення каменя доцільно проводити ультразвукове дослідження. Після успішного розчинення каменів хенопрепарати слід уживати ще З міс. В окремих випадках після відміни лікування жовч знову стає літогенною. Тому в перші три роки після розчинення каменів рекомендується щорічно проводити ультразвукове дослідження. Для недопущення повторного утворення жовчних каменів слід дотримувати дієти з багатим вмістом рослинних волокон (пшеничні висівки, овочі, фрукти). У разі повторного утворення жовчних каменів показане проведення нового курсу лікування. Повного розчинення каменів можна досягти у половини випадків, а часткового — у 30% хворих. Для зменшення літогенності застосовують також ровахол по 1 капсулі на 10 кг маси тіла на день протягом 6—12 міс; ліобіл по 0,4—0,6 г 3 рази на день після іди протягом 4—8 тиж. Літогенність жовчі зменшується також завдяки вживанню фенобарбіталу (100—200 мг на день) та зиксорину (300—400 мг на добу протягом 3—7 тиж). Для неінвазивного подрібнення конкрементів жовчного міхура в клінічній практиці з 1986 р. використовують метод екстракорпоральної ударно-хвильової літотрипсії. Ефективність цього методу залежить від властивостей конкрементів, які визначають успіх їх фрагментації та елімінації, а також від функціонального стану жовчного міхура, що визначає частоту розвитку ускладнень і побічних ефектів періоду елімінації і ранніх рецидивів утворення каменів. Критеріями відбору пацієнтів із жовчнокам'яною хворобою для лікування методом екстракорпоральної ударно-хвильової літотрипсії є: • поодинокі нечисленні (2—4) конкременти діаметром не більше ніж 1 см; • солітарний конкремент діаметром не більше ніж 3 см; • холестеринові камені (при холецистографії такі камені не повинні давати тіні); • нормальна скоротливість жовчного міхура після аліментарного подразнення (зменшення поверхні жовчного міхура на 30—50%); • відсутність рецидивної лихоманки, холестазу і жовтяниці в анамнезі, що дає змогу зі значною долею вірогідності виключити переважно пігментні камені в жовчному міхурі. Дотримання цих умов є необхідним для успішного розчинення фрагментів каменів після подрібнення їх. Протипоказання для проведення екстракорпоральної ударно-хвильової літотрипсії: аномалії розвитку жовчного міхура, значні розміри каменів та їх кальцифікація, порушення функції жовчного міхура, порушення згортання крові. Доцільним є проведення комбінованого лікування: хенотерапія і екстра- корпоральна літотрипсія. За 2 тиж до хенолітотрипсії слід розпочати лікування препаратами жовчних кислот і після сеансів літотрипсії продовжити вживання їх до повного розчинення фрагментів каменів (результат лікування контролюється ультразвуковим дослідженням). Метод екстракорпоральної ударно-хвильової літотрипсії досить ефективний. Часткова або повна фрагментація каменів досягається майже в 95 % випадків. Черезшкірно-черезпечінковий холелітоліз полягає в наступному. Під місцевою і системною анестезією при постійному рентгенівському контролі в жовчний міхур вводять тонкий катетер (через шкіру і тканини печінки), через який здійснюють краплинне вливання 5—10 мл метил-герц-бутилового ефіру — розчинника каменів. Черезшкірно-черезпечінковий холелітоліз може бути застосований за наявності таких умов: • холестеринові камені жовчного міхура з вираженими симптомами захворювання, але без склеротичних змін стінки жовчного міхура; • збереження функції жовчного міхура; • прохідність міхурової і загальної жовчної проток; • операбельність, згода хворого на операцію. Перевагою цього методу є можливість застосування його у хворих із холестериновими каменями будь-яких розмірів і будь-якої кількості, але при збереженій скоротливій функції жовчного міхура і повній прохідності міхурової і загальної жовчної проток. При застосуванні черезшкірно-черезпечінкової літотрипсії вдається розчинити понад 95% жовчних каменів. Після розчинення каменів доцільно застосувати урсодезоксихолеву кислоту по 10 мг на 1 кг маси тіла на день протягом 3 міс, що дозволить запобігти утворенню холестеринових каменів у подальшому. Черезпечінковий лізис жовчних каменів протипоказаний за наявності пігментних і кальцифікованих каменів, аномалій і дуже маленького ложа жовчного міхура, а також у разі порушення згортання крові. Якщо жовчнокам'яна хвороба ускладнена холедохолітіазом, найдоцільнішим методом лікування є ендоскопічна папілосфінктеротомія, що дозволяє запобігти розвитку ускладнень, пов'язаних з порушенням пасажу жовчі. Однак ризик розвитку гострого холециститу в пацієнтів, яким була проведена ендоскопічна папілосфінктеротомія без видалення жовчного міхура, залишається на рівні 5—20 % протягом наступного 3—5-річного спостерігання. Лікування хворих пацієнтів із жовчнокам'яною хворобою III (клінічної) стадії залежить від клінічного варіанта перебігу захворювання. При гострому чи вираженому загостренні хронічного калькульозного холециститу, у період нападу жовчної кольки хворі мають бути госпіталізовані в хірургічне відділення. Для усунення больового синдрому, особливо в разі жовчної кольки, вводять внутрішньом'язово спазмолітики (но-шпа по 2 мл 2% розчину, буско- пан по 1—2 мл 2% розчину, папаверину гідрохлорид по 2 мл 2% розчину, галідор по 2 мл 2,5% розчину), холінолітики підшкірно (платифіліну гідро- тартрат по 1 мл 0,2% розчину, пірензепін по 2 мл 0,5% розчину), інгібітор кальцієвих каналів з міотропним спазмолітичним ефектом дицетел (пінаверію бромід по 0,05 г 3—4 рази на день), знеболювальні (баралгін, новокаїн по 5—10 мл 0,5 % розчину, промедол по 1 мл 2 % розчину; при цьому морфіну гідрохлорид — протипоказаний, тому що викликає спазм сфінктера Одді), валідол, нітрогліцерин по 1 таблетці під язик, настій або настоянка чистотілу, олеметин по 2 капсули 3 рази на день до іди. За відсутності перитонеальних явищ показана гаряча грілка на ділянку правого підребер'я, гаряча ванна, внутрішньошкірна новокаїнова блокада зон шкірної гіперестезії. У разі наявності холестазу призначають ентеросгель по 15 г (розтерти з ЗО мл води) 3 рази на день. Якщо жовчна колька супроводжується лихоманкою протягом 2—3 днів, призначають антибактеріальну і дезінтоксикаційну терапію. Як антибактеріальні використовують такі препарати: • ципрофлоксацин усередину по 500 мг 2 рази на день (в окремих випадках разова доза може становити 750 мг, а кратність застосування 3—4 рази на день). Тривалість лікування — від 10 днів до 4 тиж. За показаннями лікування можна починати з внутрішньовенного (краплинного) уведення 200 мг 2 рази на день; • доксициклін усередину або внутрішньовенно (краплинно) в перший день лікування 200 мг на день, а в подальшому — 100—200 мг на день залежно від тяжкості клінічного перебігу захворювання. Тривалість лікування від 10 днів до 4 тиж; • цефалоспорини (кефзон, фортум, плафоран) внутрішньом'язово по 2 г кожні 12 год або по 1 г кожні 8 год протягом 6—8 днів; • септрин (бактрим, бісептол) усередину по 960 мг 2 рази на добу з інтервалами 12 год або внутрішньовенно (краплинно) з розрахунку 20 мг на 1 кг маси тіла триметроприну і 100 мг на 1 кг маси тіла сульфаметанеазолу за 2 введення на день протягом 2 тиж. У разі гнійного процесу препаратами вибору є меронем (меропінем) по 500 мг внутрішньовенно (краплинно) через кожні 8 год або тієнам (іміленем) внутрішньовенно (краплинно) 2—4 рази на день протягом 10—14 днів. Якщо є потреба, антибактеріальні препарати можна комбінувати залежно від мікробної чутливості та індивідуальної сумісності. Між періодами печінкової кольки у хворих і безсимптомним носійством каменів характер харчування істотно залежить від маси тіла. Хворим з надмірною масою показана малокалорійна збалансована дієта. Обмежують цукор, солодощі, тваринні жири при достатній кількості рослинних жирів (25—40 г). їжа повинна містити велику кількість харчових волокон, які є в овочах, фруктах, неподрібненому зерні, а також у спеціальних препаратах (фібожель, пшеничні висівки, регулакс та ін.). їжа з великою кількістю харчових волокон знижує рівень холестерину жовчі, збільшує холато-холестериновий коефіцієнт, переважно за рахунок збільшення пула хенодезоксихолатів. Рекомендується 5—6-разове споживання їжі невеликими порціями, що веде до зниження апетиту і сприяє випорожненню жовчного міхура. З раціону виключають м'ясні, рибні та грибні навари, приправи, міцний оцет, перець, гірчицю, хрін, часник, цибулю, ковбаси, дуже солоні страви, консерви, копчене м'ясо і рибу, смажені продукти. Особливо обмежують продукти, які багаті на холестерин (яєчні жовтки, тваринні тугоплавкі жири). Забороняють страви, виготовлені з печінки, нирок, інших субпродуктів. До харчового раціону можна включити сир, молоко, кефір, яєчні білки, овочеві та молочні супи, нежирні, варені та парові — м'ясо, рибу, овочі (крім бобових), фруктові соки, яблучне пюре, протертий овочевий суп чи вегетаріанський борщ без сметани. У період загострення і після нападу печінкової кольки слід застосувати більш сувору дієту. На короткий час виключають чорний хліб, сирі овочі та фрукти, м'ясо, рибу. Дозволяють протерті вегетаріанські супи, протерті каші та овочеве пюре, черствий пшеничний хліб грубого помелу. Для боротьби із закрепами до комплексу лікування доцільно включати ректальні процедури із застосуванням мінеральної води, які рефлекторно викликають спорожнення жовчного міхура. Теплолікування слід використовувати досить обережно, особливо невдовзі після загострення. Грязьові аплікації, озокерито- і парафінотерапію призначають за щадною методикою. Хворим, які недавно перенесли напад печінкової кольки, доцільно призначити електрофорез 10 % розчину магнію сульфату або новокаїну, УВЧ-тера- пію. Седативний ефект дають хвойні або радонові ванни. Курортне лікування показане хворим у період ремісії, за винятком тих, в яких жовчнокам'яна хвороба ускладнена інфекцією і частими загостреннями, а також тих, які потребують хірургічного втручання (наявність множинних або великих поодиноких конкрементів, закупорювання жовчних шляхів). Хворим з частими і тяжкими нападами жовчнокам'яної хвороби і наявністю активної інфекції (збільшення ШОЕ, лейкоцитоз), а також хворим із жовтяницею санаторно-курортне лікування протипоказане. У разі неефективності консервативної терапії хворі з жовчною колькою підлягають хірургічному лікуванню. Абсолютними показаннями для оперативного лікування пацієнтів із жовчнокам'яною хворобою є: • гострий холецистит; • жовчні кольки, що часто рецидивують у хворих із жовчним міхуром, що не функціонує; • холедохолітіаз; • водянка, гангрена жовчного міхура; • перфорація чи загроза перфорації жовчного міхура; • розвиток кишкової непрохідності. Як відносні показання до хірургічного втручання визначені такі стани в клініці жовчнокам'яної хвороби: • хронічний калькульозний холецистит і стадії загострення; • відключений жовчний міхур; • наявність великих (понад 3 см) конкрементів, які загрожують виникненню пролежнів; • наявність дрібних (5 мм і менше) каменів (небезпеку виходу їх у жовчні протоки). Дата добавления: 2015-11-25 | Просмотры: 3415 | Нарушение авторских прав |