ТЕРМИНОЛОГИЯ, КЛАССИФИКАЦИЯ И ИСХОДЫ ВОСПАЛЕНИЯ
В большинстве случаев наименование воспаления той или другой ткани
(органа) принято составлять, прибавляя к латинскому и греческому названию
органа или ткани окончание «itis», а к русскому — «ит». Так, воспаление
плевры обозначают как pleuritis — плеврит, воспаление почки — nephritis —
нефрит, воспаление десен — gingivitis — гингивит и т. д. Воспаление некоторых
органов обозначают специальными терминами. Так, воспаление зева обозна-
чают термином «жаба», «ангина» (от греч. ancho — душу, давлю), воспаление
легких — «пневмония», воспаление некоторых полостей со скоплением в них
гноя — «эмпиема» (например, эмпиема плевры, червеобразного отростка,
желчного пузыря, верхнечелюстной, или гайморовой, пазухи). Гнойное воспа-
ление волосяного фолликула с прилежащей сальной железой и тканями назы-
вают ф у р у н к у л о м (от лат. furiare — приводить в ярость) и т. д.
При классификации воспаления учитывают характер течения процесса
и тканевых реакций, а также этиологию. По течению выделяют острое,
подострое и хроническое воспаление, по преоблада-
нию той или иной фазы воспалительной реакции— альтера-
тивное, экссудативное и пролиферативное воспаление.
В зависимости от причинных факторов различают банальное,
или неспецифическое, и специфическое воспаление. Первое
вызывается самыми разнообразными факторами (биологическими, физически-
ми, химическими), второе — специальными возбудителями (туберкулеза, сифи-
лиса, лепры, склеромы и сапа).
Для каждого вида банального и специфического воспаления характерны
следующие морфологические формы.
I. Альтеративное воспаление (паренхиматозное)
II. Экссудативное воспаление
Серозное воспаление.
Фибринозное воспаление: крупозное, дифтеритическое.
Гнойное воспаление: абсцесс, флегмона.
Гнилостное воспаление.
Геморрагическое воспаление.
Катаральное воспаление (катара слизистых оболочек): серозный катар, слизистый
катар, гнойный катар, атрофический катар, гипертрофический катар.
Смешанное воспаление.
III. Продуктивное (пролиферативное) воспаление
Межуточное (интерстициальное) воспаление.
Гранулематозное воспаление: гранулемы при острых заболеваниях (сыпной и
брюшной тифы, бешенство); гранулемы при хронических заболеваниях (бруцеллез, ту-
ляремия, микозы, ревматизм, ревматоидный артрит, саркоидоз); гранулемы при спе-
цифическом воспалении (туберкулез, сифилис, лепра, склерома, сап); воспаление
вокруг животных паразитов и инородных тел (гранулемы инородных тел).
Продуктивное воспаление с образованием полипов и остроконечных кондилом.
Исход воспаления различен в зависимости от его этиологии и характера,
состояния организма и структуры органа, в котором оно развивается. Про-
дукты тканевого распада подвергаются ферментативному расщеплению и фа-
гоцитарной резорбции, происходит рассасывание продуктов распада. Благода-
ря клеточной пролиферации очаг воспаления постепенно замещается ново-
образованными клетками соединительной ткани. Если очаг воспаления был
небольшим, может наступить полное восстановление предшествующей ткани.
При значительном дефекте ткани на месте очага образуется рубец.
БАНАЛЬНОЕ ВОСПАЛЕНИЕ
Клинические и морфологические проявления банального (неспецифическо-
го) воспаления отличаются разнообразием. Выделяют три основные морфо-
логические формы воспаления: альтеративное, экссудативное и продуктивное
(пролиферативное).
Альтеративное воспаление
Альтеративное воспаление характеризуется преооладанием по-
вреждения (дистрофия, некроз) ткани, главным образом паренхимы органов
(паренхиматозное воспаление). Если повреждение проявляется не-
крозом, говорят о некротическом воспалении; сосудисто-мезенхи-
мальная реакция при этом выражена слабо. Это дало повод некоторым иссле-
дователям отрицать существование альтеративного воспаления как самостоя-
тельной формы.
Локализация альтеративного воспаления — паренхиматозные органы, тка-
ни головного и спинного мозга, периферические нервы.
Морфологическая картина характерна: паренхиматозные органы становят-
ся дряблыми, тусклыми, на разрезе принимают вид вареного мяса.
Причина альтеративного воспаления связана с действием различных хими-
ческих веществ и токсинов бактерий. Иногда этот вид воспаления может быть
проявлением реакции гиперчувствительности немедленного типа.
Исход зависит от глубины поражения ткани: некротические изменения за-
вершаются склерозом.
Значение альтеративного воспаления определяется важностью пораженного
органа и глубиной его повреждения. Особенно опасно альтеративное воспале-
ние в миокарде и нервной системе.
Экссудативное воспаление
Экссудативное воспаление характеризуется преобладанием ре-
акции сосудов микроциркуляторного русла и образованием экссудата. По ха-
рактеру экссудата выделяют следующие виды экссудативного воспаления:
Рис. 67. Серозный гепатит.
1) серозное; 2) фибринозное; 3) гнойное; 4) гнилостное; 5) геморрагическое-,
6) катаральное; 7) смешанное.
1. Серозное воспаление характеризуется образованием экссудата,
содержащего до 2% белков, небольшое количество клеточных элементов. Те-
чение серозного воспаления острое.
Локализация — чаще серозные полости, слизистые оболочки, мозговые
оболочки, реже — внутренние органы, кожа.
Морфологическая картина: в серозных полостях и между листками
мягкой мозговой оболочки накапливается мутноватая жидкость —
серозный экссудат, бедный по сравнению с другими видами экссудата белка-
ми и клеточными элементами, среди которых преобладают спущенные клетки
мезотелия серозных полостей, встречаются единичные нейтрофилы. Оболоч-
ки, выстилающие полости, полнокровны. При воспалении слизистых
оболочек к экссудату примешиваются слизь и слущенные клетки эпителия,
слизистая оболочка полнокровна; возникает с е р о з н ы й катар слизистой
оболочки (см. с. 130). В печени (рис. 67) жидкость накапливается в перисину-
соидальных пространствах, в миокарде — между мышечными волокнами,
в почках — в просвете клубочковой капсулы Шумлянского — Боумена. Се-
розное воспаление кожи, например при ожоге, выражается образованием
пузырей, возникающих в толще эпидермиса, заполненных мутноватым выпо-
том. Иногда экссудат накапливается под эпидермисом и отслаивает его от
подлежащей ткани с образованием крупных пузырей.
Причиной развития серозного воспаления является воздействие термиче-
ских и химических факторов, аутоинтоксикация (например, при тиреотоксико-
зе, уремии), различные инфекционные агенты, такие, как микобактерия тубер-
кулеза, диплококк Френкеля, менингококк, шигелла.
Исход серозного воспаления обычно благоприятный. Даже значительное
количество экссудата может рассасываться, не оставляя следов. Во внутрен-
них органах (печень, сердце, почки) в исходе серозного воспаления иногда
развивается склероз.
Значение определяется степенью функциональных нарушений. В полости
сердечной сорочки выпот затрудняет работу сердца, в полости суставов он
ограничивает их подвижность, а в плевральной полости приводит к коллапсу
(сдавлению) легкого.
2. Фибринозное воспаление характеризуется образованием экс-
судата, богатого фибриногеном, который при поступлении в ткань сверты-
вается и превращается в фибрин. Этому процессу способствуют альтера-
Рис. 68. Крупозное воспаление толстой кишки.
тивные изменения тканей, вследствие
чего при гибели клеток высвобождается
большое количество тромбопластина,
ускоряющего переход фибриногена в
фибрин.
Локализация — слизистые и сероз-
ные оболочки, реже фибринозный вы-
пот образуется в толще органа.
Морфологическая картина: на поверхности слизистой или серозной оболоч-
ки появляется белесовато-серая пленка, которая может быть связана с подле-
жащей тканью рыхло или плотно. Если фибринозная пленка связана с подле-
жащей тканью рыхло и отделяется легко, говорят о крупозном воспалении
(от шотл. croup — пленка на языке птиц); если она связана с подлежащей
тканью плотно и отделяется с трудом — о дифтеритическом (от греч. diphte-
га — кожистая пленка) воспалении.
Крупозное воспаление возникает при неглубоком некрозе ткани
и пропитывании некротических масс фибрином. Поэтому оно захватывает по-
верхностные слои слизистой или серозной оболочки (рис. 68). Пленка лежит
рыхло, придает слизистой или серозной оболочке тускловато-серый вид.
Иногда кажется, что оболочка как бы посыпана отрубями или опилками.
Слизистая оболочка при крупозном воспалении в связи с указанными
изменениями утолщается, набухает. Если пленка отделяется, возникает по-
верхностный дефект. Серозные оболочки становятся тусклыми, шеро-
ховатыми, как бы покрытыми волосяным покровом — нитями фибрина. Осо-
бенно ярко такая картина проявляется в эпикарде — в этом случае говорят
о «волосатом сердце» (рис. 69). Аналогичные картины наблюдаются
при воспалении плевры. Крупозное воспаление развивается также в легком
(крупознаяпневмония).
Дифтеритическое воспаление развивается при глубоком некро-
зе ткани и пропитывании некротических масс фибрином. Оно обычно наблю-
дается на слизистых оболочках, характеризуется некротическими из-
менениями слизистого и подслизистого слоев, выпадением фибрина в стенке.
Рис. 69. Фибринозный перикардит
(«волосатое сердце»).
Рис. 70. Дифтеритическое воспаление зева.
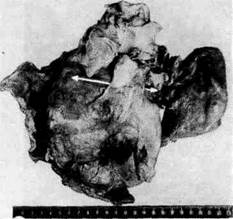
Рис. 71. Спайки сердечной сорочки (показаны
стрелками).
Выходящий из просвета сосудов фиб-
риноген свертывается на всем некроти-
зированном участке ткани, фибриноз-
ная пленка оказывается плотно спаян-
ной с подлежащей тканью, при оттор-
жении пленки возникает глубокий де-
фект.
Понятие «дифтеритический» (пленчатый) яв-
ляется чисто патологоанатомическим и его не
следует смешивать с этиологическим понятием
«дифтерийный», связанным с дифтерийной ин-
фекцией.
Вид фибринозного воспаления (кру-
позное или дифтеритическое) зависит не
только от глубины поражения подлежащей ткани, но и от характера
эпителия, выстилающего слизистые оболочки. На слизистых оболочках,
покрытых плоским эпителием (полость рта, зев, миндалины, надгортанник,
пищевод, истинные голосовые связки, шейка матки), пленки обычно плотно
связаны с эпителием, хотя некроз и выпадение фибрина ограничиваются иног-
да эпителиальным покровом (рис. 70). Это объясняется тем, что плоский эпи-
телий тесно связан с подлежащей соединительной тканью и поэтому «крепко
держит» пленку, нити которой переплетаются с клетками эпителия.
В слизистых оболочках, покрытых призматическим эпителием (верхние
дыхательные пути, желудочно-кишечный тракт и др.), связь эпителия с подле-
жащей тканью рыхлая. Образующиеся здесь пленки легко отделяются вместе
с эпителием даже при глубоком выпадении фибрина. Поэтому клиническое
значение фибринозного воспаления в зеве и трахее оказывается неравноз-
начным даже при одной и той же этиологии. Например, при дифтерии на
миндалинах пленки плотно спаяны с подлежащими тканями, и размножаю-
щиеся под пленками микробы вызывают интоксикацию. В то же время плен-
ки в трахее легко отделяются вместе с эпителием и его подлежащей тканью.
Интоксикация в этих случаях незначительная, но возникает другая опасность:
легко отделяющиеся пленки могут аспирироваться и быть причиной асфиксии
(см. рис. 398, 399).
Причины фибринозного воспаления разнообразны. Оно может вызываться
диплококками Френкеля, стрептококками и стафилококками, микобактерией
туберкулеза, вирусами гриппа, возбудителями дифтерии и дизентерии. Кроме
инфекционных агентов, фибринозное воспаление может быть вызвано ядами
эндогенного (например, при уремии) или экзогенного (при отравлении суле-
мой) происхождения.
Течение фибринозного воспаления, как правило, острое. Однако, например,
при туберкулезе серозных оболочек оно имеет обычно хронический характер.
Исход фибринозного воспаления неодинаков на слизистых и серозных обо-
лочках. На слизистых оболочках возникает расплавление и отторже-
ние пленок. В этом процессе большую роль играют нейтрофилы. После от-
торжения пленок остаются разной глубины дефекты— язвы. При крупозном
воспалении язвы поверхностные. По краю язв развивается грануляцион-
ная ткань, постепенно заполняющая дефект. При крупозном воспалении
чаще происходит восстановление ткани, при дифтеритическом — образуются
рубцовые изменения.

| На серозных оболочках воз-
можно рассасывание фибринозного экс-
судата. Однако нередко отторжение и ли-
зис фибринозных масс не происходит в
связи с выпадением фибринолитической
функции мезотелия, и массы фибрина под-
вергаются организации путем прораста-
ния их грануляционной тканью, что при-
водит к образованию спаек между се-
розными листами плевры, брюшины, сер-
дечной сорочки (рис. 71). Образование
спаек ведет к нарушению деятельности
легких, сердца, кишечника. В результате
фибринозного воспаления может прои-
зойти полное зарастание серозной полости
соединительной тканью — ее облите-
рация.
Значение фибринозного воспаления для
организма очень велико, так как оно со-
ставляет морфологическую основу многих
болезней, таких как дифтерия, дизенте-
рия, наблюдается при уремии, других
интоксикациях. При образовании пле-
нок в гортани, трахее возникает опасность асфиксии; при оттор-
жении пленок в кишечнике возможно кровотечение из образующихся язв.
После перенесенного фибринозного воспаления в кишечнике могут оставаться
длительно незаживающие, рубцующиеся и стенозирующие просвет язвы.
3. Гнойное воспаление характеризуется преобладанием в экссудате
нейтрофилов, которые вместе с жидкой частью экссудата образуют гной. Для
гнойного воспаления характерен лизис тканей. Гной представляет со-
бой мутную густую жидкость, имеющую зеленоватый оттенок. В гное, поми-
мо распадающихся нейтрофилов, которые называют гнойными тельца-
ми, встречаются лимфоциты и макрофаги, погибшие клетки воспаленной
ткани, микробы.
Локализация гнойного воспаления — любая ткань и любой орган, серозные
и слизистые оболочки.
Морфологическая картина: гнойное воспаление может быть двух видов:
абсцессом и флегмоной.
Абсцесс — очаговое гнойное воспаление, которое характеризуется обра-
зованием полости,заполненной гноем (рис. 72). Абсцесс, или гнойник, разви-
вается в тех случаях, когда в очаге воспаления происходит некроз ткани, про-
питывание ее лейкоцитами и расплавление в результате протеолитического
действия ферментов, высвобождающихся из лейкоцитов при их гибели. Обра-
зовавшийся гнойник отграничивается от соседней ткани валом грануляцион-
ной ткани, богатой капиллярами, через стенки которых происходит усиленная
эмиграция лейкоцитов, т. е. образуется как бы оболочка. Эта оболочка имеет
разную структуру. Снаружи она состоит из соединительнотканных волокон,
которые прилежат к неизмененной ткани, а внутри образована грануляцион-
ной тканью и сгущенным гноем, непрерывно обновляющимся благодаря вы-
делению грануляционной тканью гнойных телец. Оболочка абсцесса, продуци-
рующая гной, носит название пиогенной мембраны.
Флегмона — разлитое гнойное воспаление, при котором гнойный экссу-
дат распространяется диффузно между тканевыми элементами, пропитывая
и расслаивая ткани. Чаще всего флегмона наблюдается там где гнойная ин-
фильтрация распространяется легко, например по межмышечном прослойкам,
по ходу фасций, в подкожной клетчатке, вдоль сосудисто-нервных стволов, по
ходу сухожилий и т. д. Флегмону волокнисто-жировой клетчатки называют
целлюлитом. Она отличается безграничным распространением, напри-
мер, при нагноении ран. Ткани при флегмонозном воспалении набухают, про-
питываются гноем.
Различают мягкую и твердую флегмону. Мягкая флегмона харак-
теризуется отсутствием очагов некроза в ткани, твердая флегмона-
наличием таких очагов, не подвергающихся гнойному расплавлению, вслед-
ствие чего ткань становится очень плотной; мертвые ткани постепенно от-
торгаются.
Причиной гнойного воспаления в большинстве случаев являются
гноеродные микроорганизмы: стафилококки, стрептококки, гонококки,
менингококки. Реже причиной гнойного воспаления могут быть дип-
лококки Френкеля, брюшнотифозные палочки, микробактерия тубер-
кулеза, грибы и др. Гнойное воспаление может развиваться и без участия
микроорганизмов. Такое асептическое гнойное воспаление развивается при
попадании в ткань некоторых химических веществ.
Течение гнойного воспаления может быть острым и хроническим.
Острое гнойное воспаление имеет тенденцию распространяться по
межтканевым щелям и прослойкам или же отграничивается от окружающих
тканей в виде гнойника. Гнойники благодаря гнойному расплавлению капсул
органов могут прорываться в соседние полости, а при локализации в подкож-
ной клетчатке — наружу. При этом между гнойником и полостью, куда про-
рвался гной, возникают свищевые ходы. Гнойное воспаление получает даль-
нейшее распространение, переходит на соседние органы и полости (например,
при абсцессе легкого возникает плеврит, при абсцессе печени — перитонит).
При распространенных флегмонах гнойный процесс может перейти на лимфа-
тические сосуды и вены и вызвать гнойные флебиты, тромбофлебиты, лим-
фангиты. В этих случаях возбудитель гнойного воспаления попадает в ток
крови, что может привести к развитию сепсиса (см. «Сепсис»).
Хроническое гнойное воспаление развивается в тех случаях,
когда гнойник, образовавшийся в глубине тканей, инкапсулируется. В окру-
жающих тканях при этом развивается склероз. Если гной в таких случаях на-
ходит выход, появляются хронические свищевые ходы, или фи-
стулы, которые вскрываются через кожные покровы наружу. При длитель-
ном течении гнойное воспаление распространяется по рыхлой клетчатке
и образует обширные затеки гноя, вызывающие резкую интоксикацию
и приводящие к истощению организма. Это наблюдается после огне-
стрельных ранений, осложнившихся нагноением, которое приводит к так на-
зываемому раневому истощению (И. В. Давыдовский).
Хронические гнойники с фистулами обычно встречаются в тех случаях,
когда в очаге воспаления имеются трудно растворимые инородные тела (на-
пример, костные секвестры при остеомиелите, костном туберкулезе и т. д.)
и при ослаблении реактивности организма. Если свищевые ходы не откры-
ваются, а процесс продолжает распространяться, гнойники могут возникать
на значительном отдалении от первичного очага гнойного воспаления, Такие
отдаленные гнойники носят название натечного абсцесса, или на-
те чни к а.
Исход гнойного воспаления зависит от его распространенности, вирулент-
ности микроба и состояния организма. В неблагоприятных случаях может на-
ступить генерализация инфекции с развитием сепсиса. Если процесс отграни-
чивается, абсцесс вскрывается спонтанно или хирургически, что приводит
к освобождению от гноя и спадению полости. Абсцесс заполняется грануля-
Рис. 73. Катаральный бронхит.
ционной тканью, которая
затем созревает; на месте
гнойника образуется ру-
бец. Возможен и другой
исход: гной сгущается,
превращается в некроти-
ческий детрит, подвер-
гающийся петрификации.
Длительно протекающее
гнойное воспаление часто
ведет камилоидозу.
Значение гнойного вос-
паления для организма оп-
ределяется распростране-
нием его, локализацией и
этиологией. Так, абсцесс
и флегмона подкожной
клетчатки не представляют большой опасности для организма и могут быть
ликвидированы с помощью антибиотиков или хирургического вмешательства.
В то же время абсцесс мозга очень опасен и может закончиться смертью
больного. Не менее опасна и флегмона кишки. Большую опасность предста-
вляет сепсис, который всегда может осложнить течение гнойной инфекции.
В каждом случае гнойного воспаления важно установить его этиологию, так
как эффективность терапии антибиотиками в значительной мере определяется
характером возбудителя и степенью его устойчивости к препаратам.
4. Гнилостное воспаление (гангренозное, ихорозное, от греч. ic-
hor — сукровица) развивается обычно вследствие попадания в очаг воспаления
гнилостных бактерий, вызывающих разложение ткани с образованием дурно-
пахнущих газов.
5. Геморрагическое воспаление возникает в тех случаях, когда
экссудат содержит много эритроцитов. Этот вид воспаления наблюдается при
сибирской язве, чуме, гриппе и др. Иногда эритроцитов бывает так много,
что экссудат напоминает кровоизлияние (например, при сибиреязвенном
менингоэнцефалите).
Исход геморрагического воспаления зависит от вызвавшей его причины.
Присоединение геморрагического воспаления ухудшает течение болезни.
6. Катаральное воспаление (от греч. katarrheo — стекаю) разви-
вается на слизистых оболочках и обозначается как катар их (рис. 73). При
катаре слизистых оболочек экссудат обычно жидкий, смешан со слизью, боль-
шие количества которой выделяются на поверхность и покрывают слизистую
оболочку; к экссудату примешиваются опущенные клетки покровного эпите-
лия. В зависимости от состава экссудата катар может быть серозным,
слизистым и гнойным. Если катар принимает хронический характер,
то он сопровождается атрофией (атрофический катар) или гипертро-
фией (гипертрофический катар) слизистой оболочки.
Причины катарального воспаления слизистых оболочек различны. Чаще
всего катары имеют инфекционную природу. Они могут развиваться при ау-
тоинтоксикации в ходе выделения каких-либо патологических продуктов, на-
пример азотистых шлаков при уремии. Таковы уремический катаральный га-
стрит и колит. Катары слизистых оболочек могут развиваться также
в результате термических повреждений и химических раздражений, быть про-
явлением аллергии.
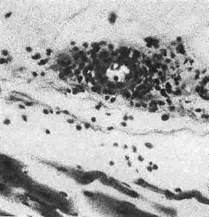
Рис. 74. Межуточный миокардит.
Рис. 75. Межуточное воспаление с периваскулярным инфльтратом.
Течение катарального воспаления может быть острым и хроническим.
Острый катар продолжается в течение 2 —3 нед и проходит, не оставляя
следов. Воспаление начинается обычно ссерозного катара, который перехо-
дит в слизистый, а затем в гнойный. xронический катар ведет к ги-
пертрофии или атрофии, перестройке и склерозу слизистой оболочки.
Значение катарального воспаления для организма определяется его локали-
зацией и интенсивностью. Наибольшее значение приобретают катары сли-
зистых оболочек дыхательных путей, нередко принимающие хронический ха-
рактер и приводящие к эмфиземе легких. Хронический катар желудка
способствует развитию опухоли.
7. Смешанное воспаление наблюдается в тех случаях, когда
к одному виду экссудата, например серозному, присоединяется другой,
гнойный или фибринозный. Тогда воспаление носит название серозно-гнойно-
го или серозно-фибринозного. Это наблюдается при присоединении новой ин-
фекции, изменении реактивности организма. Такой же смешанный характер
могут иметь и катары слизистых оболочек-
Дата добавления: 2015-11-26 | Просмотры: 883 | Нарушение авторских прав
|