|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология
|
ВИРУСНЫЕ БОЛЕЗНИ. Вирусные болезни разнообразны, что определяется не только раз- нообразием вирусов, но и их способностью избирательно поражать клетки определенных органов и
Вирусные болезни разнообразны, что определяется не только раз-
нообразием вирусов, но и их способностью избирательно поражать клетки
определенных органов и тканей (тропизм вирусов). Проникновение ви-
руса в клетку обусловлено, с одной стороны, характером репепторов оболоч-
ки клетки (гликопротеиды или липопротеиды), а с другой — особенностями
«фермента проникновения» вируса. Так, вирусы гриппа и аденовирусы, содер-
жащие специфические ферменты (нейраминидазу, муциназы), реагируют с гли-
копротеидными (полисахаридными) рецепторами и легко проникают в цито-
плазму и ядро эпителиальных клеток дыхательных путей. Вирус полиомиелита
реагирует с липопротеидными рецепторами, имеющими сродство с богатой ли-
пидами мозговой тканью, и проникает в цитоплазму нейрона. Ферменты клетки
разрушают белки-капсомеры вируса, вследствие чего происходит высвобожде-
ние в цитоплазму вирусной нуклеиновой кислоты и включение ее в ультра-
структуры клетки-хозяина. Нарушается белковый обмен клетки, отмечают ги-
перплазия и деструкция митохондрий, канальцев эндоплазматической сети, ри-
босом. Репродукцию нуклеиновой кислоты обеспечивают в ядре РНК-
и ДНК-полимеразы, а на рибосомах эндоплазматической сети строятся белки-
капсомеры вируса. Комплекс Гольджи гибнет, а вместе с этим прекращается
и специфическая функция клетки. Возникают извращение белкового обмена
клетки, белковая дистрофия, приводящие к коагуляционному или колликва-
ционному некрозу клетки.
ОСТРЫЕ РЕСПИРАТОРНЫЕ ВИРУСНЫЕ ИНФЕКЦИИ
Ост рые респираторные вирусные инфекции (ОРВИ)—
группа клинически и морфологически сходных острых воспалительных забо-
леваний органов дыхания, вызываемых пневмотрогшыми вирусами. Эти ин-
фекции широко распространены и в развитых странах суммарно превышают
заболеваемость другими инфекциями. ОРВИ чаще появляются в холодное
время года и протекают в виде спорадических случаев, эпидемий и пандемий.
Среди ОРВИ наибольшее значение имеют грипп, парагрипп, аденовирус-
ная и респираторно-синцитиальная инфекции.
Грипп
Грипп (от франц. grippe — схватывать) — ОРВИ, вызываемая вирусами
гриппа. Кроме человека, им болеют многие млекопитающие (лошади, свиньи,
собаки, рогатый скот) и птицы. Источником заболевания людей является
только больной человек. Возможна гибридизация вирусов животных и челове-
ка, что ведет к изменчивости возбудителя и появлению пандемически опасных
штаммов.
Этиология. Возбудители гриппа — пневмотропные РНК-содержащие ви-
русы трех антигенно обусловленных серологических вариантов: A (A1, A2),
В и С, относящихся к семейству Orthomyxoviridae. Частицы вируса гриппа
(вирионы) округлой формы, диаметром 80—100 нм, состоят из молекулы
РНК, окруженной липогликопротеидной оболочкой (капсидом). Благодаря
наличию специфических рецепторов капсид обеспечивает адсорбцию вируса на
эпителиальных клетках. С помощью нейраминидазы вирус растворяет обо-
лочку и проникает, внутрь клетки хозяина. РНК-полимераза активирует ре-
продукцию вируса.
Патогенез. Инфекция распространяется воздушно-капельным путем. Инку-
бационный период длится 2 — 4 дня. Первичная адсорбция, внедрение и раз-
множение вируса происходят в клетках бронхиолярного и альвеолярного эпи-
телия, в эндотелии капилляров, что ведет к первичной вирусемии. Репродук-
ция вируса в эпителиальных клетках бронхиол и легких сопровождается их
гибелью и высвобождением возбудителя, который заселяет эпителий бронхов
и трахеи. Острый бронхит и трахеит являются первыми клиническими призна-
ками начала заболевания. Вирус гриппа оказывает цитопатическое дей-
ствие на эпителий бронхов и трахеи, вызывает его дистрофию,некроз,десква-
мацию. Нарушение целостности эпителиального барьера бронхов и трахеи
определяет возникновение вторичной вирусемии и возможность проявления
ряда свойств вируса. Среди этих свойств вируса наибольшее значение в патоге-
незе гриппа имеют вазопатическое (вазопаралитическое) дей-
ствие (полнокровие, стазы, плазмо- и геморрагия) и угнетение за-
щитных систем организма — нейтрофилов (подавление фагоцитоза),
моноцитарных фагоцитов (подавление хемотаксиса и фагоцитоза), иммунной
системы (развитие аутоаллергии, появление токсических иммунных комплек-
сов). Вазопатическое и иммунодепрессивное действие вируса гриппа опреде-
ляет присоединение вторичной инфекции, характер местных
(ринит, фарингит, трахеит, бронхит, пневмония) и о б щ и х (дисциркулярные
расстройства, дистрофия паренхиматозных элементов, воспаление) измене-
ний.
Внедрение вируса не всегда ведет к развитию острого инфекционного про-
цесса. Возможны латентные (бессимптомные) и хронические формы болезни,
которые имеют большое значение, особенно в перинатальной патологии.
Патологическая анатомия. Изменения при гриппе различны и зависят от
тяжести его течения, которая определяется типом возбудителя (грипп А2 всег-
да течет тяжелее), силы его воздействия, состояния макроорганизма и присое-
динения вторичной инфекции. Различают легкую (амбулаторную), средней тя-
жести и тяжелую формы гриппа.
Легкая форма гриппа характеризуется поражением слизистой оболоч-
ки верхних дыхательных путей, где развивается острый катаральный
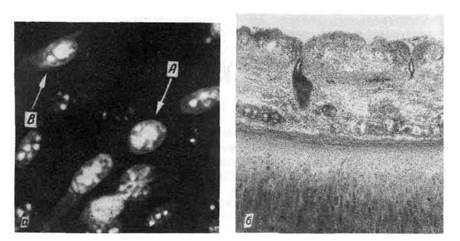
Рис. 319. Грипп.
а — специфическая люминесценция вируса в ядрах (А) и перинуклеарной зоне (5);' 6 — некроти-
ческий трахеит.
риноларинго-трахеобронхит. Слизистая оболочка становится на-
бухшей, гиперемированной, с избыточным серозно-слизистым отделяемым.
Микроскопически на фоне полнокровия, отека и лимфоидно-клеточной ин-
фильтрации субэпителиального слоя отмечается вакуольная дистрофия клеток
мерцательного эпителия, потеря ими ресничек; усиливается секреторная ак-
тивность бокаловидных клеток и серозно-слизистых желез, многие клетки
эпителия десквамируются. Характерно наличие в цитоплазме эпителиальных
клеток базофильных и оксифильных (фуксинофильных) включений. Мелкие
базофильные включения представляют собой микроколонии вируса гриппа,
что подтверждается методом флюоресцирующих антител (рис. 319). Окси-
фильные включения являются продуктом реакции клетки на внедрение вируса
и появляются вследствие очаговой деструкции ее органелл. Цитоплазматиче-
ские включения и антиген гриппа могут быть обнаружены в мазках-отпечат-
ках со слизистой оболочки носа в самой ранней стадии гриппа, что имеет зна-
чение для его диагностики. Легкая форма гриппа течет благоприятно,
заканчивается через 5 — 6 дней полным восстановлением слизистой оболочки
верхних дыхательных путей и выздоровлением.
Грипп средней тяжести протекает с вовлечением в патологиче-
ский процесс слизистой оболочки не только верхних дыхательных путей, но
и мелких бронхов, бронхиол, а также легочной паренхимы. В трахее и брон-
хах развивается серозно- г е морр аги ч ес к о е воспаление, иногда
с очагами некроза слизистой оболочки(некротический трахеит, см.
рис. 319). Эпителиальные клетки слущиваются на значительном протяжении
в виде пластов, заполняя просвет бронхов, что ведет к развитию очагов ате-
лектаза и острой эмфиземы легких. На фоне полнокровия участков ателектаза
и острой эмфиземы появляются очаги гриппозной пневмонии
(рис. 320): в альвеолах виден серозный экссудат, альвеолярные макрофаги, де-
сквамированные клетки альвеолярного эпителия, эритроциты, единичные ней-
трофилы; иногда обнаруживаются гиалиновые мембраны; межальвеолярные
перегородки утолщены за счет пролиферации септальных клеток и инфильтра-
ции лимфоидными клетками. Иногда пневмония имеет характер геморрагиче-
ской. В цитоплазме бронхиального и альвеолярного эпителия обнаруживают-
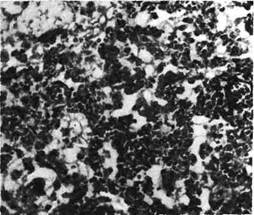
| Рис. 320. Гриппозная пневмония.
ся включения вируса. Воспалитель-
ные, некробиотические и десквама-
тивные процессы в легких сочетают-
ся с регенераторными.
Течение гриппа средней тяжести
в целом благоприятное: выздоровле-
ние наступает через 3—4 над. У ос-
лабленных людей, стариков, детей, а
также больных сердечно-сосудисты-
ми заболеваниями пневмония может
приобрести затяжное течение, явить-
ся причиной сердечно-легочной не-
достаточности и смерти.
Тяжелая форма гриппа
имеет две разновидности: первая об-
условлена резко выраженной общей интоксикацией, вторая — легочными ос-
ложнениями в связи с присоединением вторичной инфекции.
При тяжелом гриппе с выраженной общей интоксикацией на
первый план выступает цито- и вазопатическое действие вируса. В трахее
и бронхах возникает серозное-геморрагическое или некротическое воспаление.
В легких на фоне расстройств кровообращения и массивных кровоизлияний
имеется множество мелких (ацинозных, дольковых) очагов серозно-геморра-
гической пневмонии, чередующихся с фокусами острой эмфиземы и ателекта-
за. В случаях молниеносного течения гриппа возможен токсический геморра-
гический отек легких. Кровоизлияния появляются и за пределами легких:
в головном мозге, внутренних органах, серозных и слизистых оболочках, ко-
же. Нередко такие больные погибают на 4 — 5-й день заболевания от кровоиз-
лияний в жизненно важные центры или дыхательной недостаточности.
Тяжелый грипп с легочными осложнениями обусловлен присое-
динением вторичной инфекции (стафилококк, стрептококк, пневмококк,
синегнойная палочка), которая существенно меняет характер морфологиче-
ских изменений в органах дыхания. Обычно степень воспалительных и де-
структивных изменений нарастает от трахеи к легким, но в наиболее тяжелых
случаях в гортани и трахее развивается фибринозно-геморрагическое воспале-
ние с обширными участками некроза в слизистой оболочке и образованием
язв. В бронхах развивается деструктивный панбронхит, что ведет к формиро-
ванию острых бронхоэктазов, очагов ателектаза и острой эмфиземы. Харак-
терна бронхопневмония (ацинозная, дольковая, сливная дольковая) с наклон-
ностью к абсцедиоованию, некрозу, кровоизлияниям. В клетках эпителия
определяются цитоплазматические включения и антиген вируса, в срезах лег-
ких — колонии микробов. Легкие увеличены в объеме, на разрезе пестрого
вида — «большое пестрое гриппозное легкое». Нередко в про-
цесс вовлекается плевра, появляется серозный или фиброзный плеврит.
Возможно развитие эмпиемы плевры, которая может осложниться гнойным
перикардитом и гнойным медиастинитом.
Во внутренних органах при гриппе наблюдается сочетание дистро-
фических и воспалительных изменений с циркуляторными расстройствами.
В сердце, печени и почках, помимо полнокровия и петехиальных кро-
воизлияний, находят белковую и жировую дистрофию; воспалительные изме-
нения возникают редко и в основном при наличии легочных осложнений (пнев-
монии). Дистрофические изменения клеток интрамуральных ганглиев сердца
могут явиться причиной острой сердечной недостаточности. В головном
мозге при тяжелой форме гриппа циркуляторные расстройства ведут
к острому набуханию, сопровождающемуся вклиниванием миндалин мозжеч-
ка в большое затылочное отверстие и смерти больных. Иногда встречается
серозный менингит, который может быть изолированным или соче-
таться с энцефалитом. Для гриппозного энцефалита характерны
множественные мелкие кровоизлияния, периваскулярные лимфоцитарные ин-
фильтраты, нейроглиальные узелки, дистрофические изменения нервных кле-
ток. Дистрофические и воспалительные изменения наблюдаются также в уз-
лах блуждающего и симпатического нервов, а также в стволах
периферических нервов.
В.венах конечностей, надпочечников, почек, мозговых синусах воспали-
тельные изменения сочетаются с образованием тромбов (тромбофле-
бит), а в артериях очаговый лизис внутренней эластической мембраны
с утолщением интимы и пристеночными тромбами (тромбоартериит).
Особенности течения гриппа у детей. У детей раннего возраста заболевание
протекает тяжелее, чем у взрослых, с частыми легочными и внелегочными ос-
ложнениями. Отмечается преобладание обшей интоксикации с поражением не-
рвной системы, обилием петехий во внутренних органах, серозных и сли-
зистых оболочках. Местные изменения иногда сопровождаются катаральным
воспалением и отеком слизистой оболочки гортани, сужением ее просвета
(ложный круп) и асфиксией.
Осложнения гриппа наблюдаются главным образом в легких. Карнифика-
ция экссудата, облитерирующий бронхит и бронхиолит, склероз стенки брон-
хов ведут к развитию бронхоэктазов, пневмофиброза, хронической обструк-
тивной эмфиземы, хронической пневмонии, легочно-сердечной недостаточно-
сти. У детей бронхоэктатическая болезнь в 75 % наблюдений связана
с тяжелым гриппом в раннем возрасте. Осложнения, возникающие в нервной
системе (энцефалит, арахноидит, периферический неврит), способствуют дли-
тельной инвалидизации больных.
Смерть при гриппе наступает от интоксикации, кровоизлияний в жизненно
важные центры (головной мозг), от легочных осложнений (пневмония, эмпие-
ма плевры), сердечной или сердечно-легочной недостаточности. Большую
опасность грипп представляет для маленьких детей, стариков и больных сер-
дечно-сосудистыми заболеваниями.
Парагрипп
Парагрипп (от греч. para — возле, около) — гриппоподобное острое ин-
фекционное заболевание, вызываемое вирусами парагриппа; характеризуется
преимущественным поражением дыхательных путей и умеренной интоксика-
цией. Распространен повсеместно, составляет около 20% от общего числа ОР-
ВИ. В эпидемии гриппа нередко является сопутствующим заболеванием. Бо-
леют люди разного возраста, но преимущественно дети.
Этиология и патогенез. Возбудители парагриппа — пневмотропные РНК-со-
держащие вирусы 1—4-го типа, относятся к семейству Paramyxoviridae. Ви-
русы имеют форму неправильных сфер диаметром 150 — 300 нм или длинных
спиралей. Капсид вируса имеет фактор, вызывающий образование много-
ядерных клеточных симпластов. Вирусы парагриппа менее агрессивны по
сравнению с вирусами гриппа.
Патогенез парагриппа сходен с таковым при гриппе, однако интоксикация
выражена меньше и течение заболевания более легкое. Вместе с тем ката-
ральные изменения верхних дыхательных путей с частым вовлечением в про-
цесс гортани (острый ларингит) возникают в первые часы заболевания. Пара-
грипп, вызванный вирусами 1-го и 2-го типов, протекает как легкая форма
гриппа, однако при этом часты острый ларингит и отек гортани, осложняю-
щиеся ложным крупом и асфиксией. Вирус парагриппа 3-го типа ведет к пора-
жению нижних дыхательных путей, а вирус 4-го типа вызывает интоксикацию.
Показана возможность размножения вируса парагриппа в клетках эпендимы
и сосудистых сплетений головного мозга, чем и объясняется развитие
менингоэнцефалита.
Патологическая анатомия. Изменения органов дыхания при парагриппе
сходны с описываемыми при гриппе, но выражены в меньшей степени. Харак-
терным является пролиферация эпителия трахеи и бронхов с появлением по-
лиморфных клеток, имеющих одно или несколько пузырьковидных пикно-
тичных ядер. Такие клетки образуют подушкообразные разрастания. Такие же
многоядерные клетки встречаются при поражении легких в серозно-десквама-
тивном экссудате, при этом интерстициальная клеточная реакция выражена
умеренно, а кровоизлияния редки.
Осложнения парагриппа наблюдаются при присоединении вторичной ин-
фекции. Наиболее часты среди них бронхопневмония, ангина, синуситы, отит,
евстихеит.
Смерть больных при неосложненном парагриппе может наступить от ас-
фиксии, обусловленной ложным крупом, или вирусной пневмонии, при при-
соединении вторичной инфекции — от легочных осложнений. Парагрипп осо-
бенно опасен для детей раннего возраста в связи с возможностью
генерализации инфекции.
Дата добавления: 2015-11-26 | Просмотры: 603 | Нарушение авторских прав
|


