ОПУХОЛИ ПОЛОВЫХ ОРГАНОВ И МОЛОЧНОЙ ЖЕЛЕЗЫ
Опухоли половых органов и молочной железы чрезвычайно разнообразны.
Это эпителиальные и мезенхимальные доброкачественные и злокачественные
новообразования, многие из которых отличаются органной специфичностью.
Рак матки среди злокачественных опухолей женских половых органов
занимает второе место после рака молочной железы. Различают рак шейки
и рак тела матки.
Рак шейки матки встречается чаще, чем рак тела матки и других жен-
ских половых органов. Установлено, что раку шейки матки предшествуют
предраковые состояния, к числу которых относятся эндоцерви-
к о з ы (псевдоэрозии, аденоматоз шейки матки, эндоцервицит, полипы канала
шейки, дисплазии эпителия влагалищной порции). Различают рак влагалищ-
ной порции шейки матки и рак цервикального канала. Рак влагалищной
порции шейки матки обычно растет экзофитно, в полость влагалища, рано
изъязвляется (рис. 311). Реже он растет в стенку шейки и окружающие ее тка-
ни. Рак цервикального канала, как правило, имеет эндофитный рост.
Он прорастает шейку, окружающую клетчатку и врастает в стенки мочевого
пузыря и прямой кишки. При изъязвлении опухоли образуются влагалищно-
пузырные или влагалищно-прямокишечные свищи (соустья).
Рак шейки матки может быть неинвазивным (cancer in situ)
и и н в а зивны м.
По гистологической структуре различают рак, развивающийся из эпите-
лия — плоскоклеточный рак, и возникающий из мюллерова эпите-
лия— аденогенный, или железистый, рак. Каждый из них может
иметь разную степень дифференцировки. Помимо плоскоклеточного и желе-
зистого, выделяют также железист о-плоскоклеточный рак и э н -
дометриоидную аденокарциному шейки матки.
Метастазы при раке шейки матки возникают рано и распространяются
прежде всего по лимфатическим путям в лимфатические узлы малого та-
за, паховые и забрюшинные; позднее наблюдаются и гематогенные мета-
стазы.
Рак тела матки наблюдается чаще у женщин старше 50 лет. В раз-
витии рака тела матки большое значение придается нарушению гормональ-
ного баланса (содержание эстрогенов), что обусловливает гиперпластические
изменения эпителия слизистой оболочки матки, ведущие к злокачественному
превращению. Возникновению рака предшествуют предраковые
процессы, к которым относят гиперплазию и полипы эндо-
метрия.
Рак тела матки представляет собой экзофитные разрастания, имеющие вид
цветной капусты или полипа на широком основании (экзофитный рост). В не-
которых случаях опухоль занимает всю полость матки, подвергается распаду
и изъязвляется. Эндофитный рост наблюдается редко. Развивается рак из по-
верхностного цилиндрического эпителия или из эпителия желез и имеет строе-
ние аденокарциномы, которая может быть высоко-, умеренно- или низ-
кодифференцированной. Иногда находят недифференцированный
рак тела матки.
Метастазы при раке тела матки наблюдаются прежде всего в лимфати-
ческих узлах малого таза, гематогенные метастазы встречаются редко.
К органоспецифическим злокачественным опухолям матки относится х о -
рионэпителио-ма (см. с. 215).
Рак яичников занимает среди опухолей женских половых органов вто-
рое место после рака шейки матки. Он может развиваться из нормальных
компонентов яичника (покровный мезотелий, яйцеклетка и ее производные,
гранулезные клетки), рудиментарных его образований (вольфое канал), а так-
же эмбриональных остатков. Однако большинство раковых опухолей яични-
ков развивается в результате озлокачествления доброкачественных эпите-
лиальных серозных или муцинозных опухолей. Рак яичников имеет обычно
вид бугристого узла различных размеров. Речь идет обычно о злокаче-
ственных серозных (синонимы: аденокарцинома, папиллярная цистаде-
нокарцинома, злокачественная аденофиброма) и злокачественных му-
цинозных (синонимы: аденокарцинома, цистаденокарцинома, злокаче-
ственная цистаденофиброма) опухолях.
Метастазы опухоли бывают лимфо- и гематогенными, встречаются
в лимфатических узлах, брюшине и во внутренних органах.
Рак молочной железы занимает первое место среди всех злокаче-
ственных новообразований у женщин. Заболеваемость женщин раком молоч-
ной железы в СССР (на 100 тыс. жителей) составляет 27%, а смертность от
рака этой локализации — 5,3%. В большинстве случаев рак молочной железы
развивается на фоне предраковых изменений. Это прежде всего до-
брокачественные дисплазии молочной железы и папил-
ломы протоков.
Рак молочной железы макроскопически представлен узловатой и диффуз,-
ной формами, а также раком соска и соскового поля (болезнь Педжета мо-
лочной железы). Для узловатого рака характерно наличие узла, имею-
щего диаметр до нескольких сантиметров. В одних случаях узел плотный,
пронизан белесоватыми прослойками ткани, проникающими а окружающую
жировую клетчатку; в других -«- мягкий, сочный на разрезе, легко распадается.
Диффузный рак охватывает железу на значительном протяжении, кон-
туры опухоли обозначены плохо (рис. 312). Иногда рак прорастает кожу
и образует на ее поверхности грибовидное распадающееся образование (ра-
ковая язва). В некоторых случаях опухоль распространяется по поверх-
ности молочной железы и вся железа становится покрытой сковывающим ее
плотным панцирем (панцирный рак, см. рис, 312).
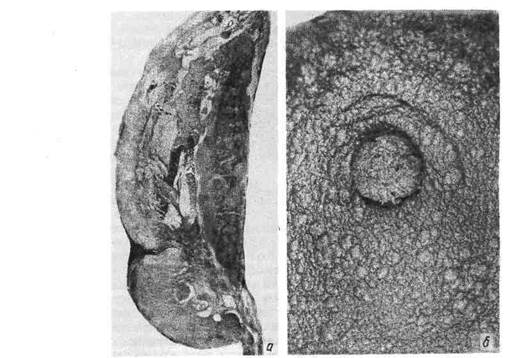
Рис. 312. Рак молочной железы.
а — диффузный; 6 — панцирный.
По гистологическому строению выделяют следующие типы рака молочной
железы: 1) неинфильтрирующий: внутридольковый и внутрипротоковый; 2)
инфильтрирующий; 3) особые.
Неинфильтрирующий (неинвазивный) рак молочной железы
может быть внутридольковый (дольковый рак in situ, см. рис. 147)
и внутрипротоковым (протоковый рак in situ, см. рис. 148).
Инфильтрирующий (инвазивный) рак характеризуется различ-
ной степенью тканевого и клеточного атипизма, что позволило выделить три
степени его злокачественности.
К особым типам карциномы молочной железы относится бо-
лезнь Педжета (см. с. 214).
Распространение рака молочной железы связано с прорастанием ее
мягких тканей: клетки опухоли проникают в межтканевые промежутки, лим-
фатические и кровеносные сосуды, прорастают фасциальные прослойки и вне-
дряются в прилежащие мышцы. Лимфогенные метастазы появляются
в регионарных лимфатических узлах: подмышечных, передних грудных, под-
ключичных, надключичных окологрудинных. Гематогенные мета-
стазы обнаруживаются в костях, легких. печени почках. После удаления ра-
ка молочной железы рецидивы могут возникать через 3 — 5 лет и позднее.
Рак предстательной железы встречается примерно в 1 — 2%
случаев по отношению к раковым опухолям других органов и наблюдается
у мужчин пожилого возраста. В развитии рака предстательной железы иг-
рают роль гормональные факторы, в частности нарушение выделения андро-
генов. Нередко развитию рака предшествует гипертрофия предста-
тельной железы.
Предстательная железа увеличена в размере, плотная, бугристая, на разре-
зе состоит из переплетающихся тяжей фиброзной ткани, между которыми
расположена раковая ткань серо-желтого цвета. Иногда рак распознается
только при микроскопическом исследовании.
Микроскопически рак предстательной железы чаще имеет строение а д е -
нокарциномы, реже недифференцирова.нного рака.
Рак предстательной железы может распространяться на соседние органы
и особенно часто прорастает стенку мочевого пузыря, прямой кишки, се-
менные пузырьки.
Метастазы бывают как в лимфатических узлах малого таза,
подвздошных и паховых, так и гематогенные — во внутренних органах,
особенно часто в костях.
Рак яичек встречается редко. Происхождение его и морфологическое
строение крайне разнообразны. Помимо наиболее часто встречающейся с е -
м и н о м ы, в яичках находят эмбриональный рак., тератобласто-
м у. В редких случаях из тератоидных опухолей яичника развивается х о-
рионэпителиома (хорионкарцинома). Рак яичка не достигает
больших размеров, но дает лимфогенные и гематогенные мета-
стазы в различные органы и ткани.
Опухоли придатка, семенного канатика и оболочек яич-
ка по сравнению с опухолями яичек еще более редки. Опухоли этой группы
могут быть эпителиальными и неэпителиальными, доброкачественными
и злокачественными. В придатке яичка преобладают эпителиальные опухоли,
в семенном канатике и оболочках яичка — неэпителиальные. Среди опухолей
этой группы встречаются аденоматоидная опухоль (мезотелио-
ма придатка яичка), рак придатка, мезотелиома влагалищной оболочки,
саркома (ювенильная рабдомиосаркома) семенного канатика
и др.
БОЛЕЗНИ БЕРЕМЕННОСТИ
И ПОСЛЕРОДОВОГО ПЕРИОДА
Возникающие при беременности нейрогуморальные изменения могут вести
к нарушению ее нормального развития, что создает предпосылки для возник-
новения патологии беременности.
К патологии беременности относят: 1) эклампсию; 2) внематочную бере-
менность; 3) самопроизвольный аборт; 4) преждевременные роды; 5) пузыр-
ный занос. После родов или аборта развиваются плацентарный полип, хо-
рионэпителиома, родовая инфекция матки.
Эклампсия — один из видов токсикозов беременности, развивающихся
во второй ее половине, в родах, а также в послеродовом периоде. Клинически
эклампсия выражается недостаточностью функции почек и печени, тяжелыми
приступами судорог с потерей сознания.
Этиология и патогенез. Предполагают, что причиной эклампсии является
аутоинтоксикация продуктами, выделяемыми тканями плода или последом;
большое значение придается недостаточности функции почек, нарушениям эн-
докринного баланса во время беременности (гиперфункция гипофиза, недоста-
точность надпочечников и околощитовидных желез), диссеминированному
внутрисосудистому свертыванию крови. Заслуживает внимания аллергическая
теория эклампсии, согласно которой организм беременной женщины сенсиби-
лизируется белковыми продуктами плода и последа. Ряд морфологических
находок (повышение сосудистой проницаемости, фибриноидный некроз сосу-
дов) свидетельствует в пользу этой теории.
Рис. 313. Внематочная трубная бере-
менность. В просвете и стенке трубы
разрастания ворсин хориона.
Патологическая анатомия. При
вскрытии находят желтуху, отеки,
резко выраженные изменения пе-
чени и почек. Печень увеличена,
на поверхности ее встречаются
многочисленные кровоизлияния,
что придает ей пестрый вид. На
разрезе она тусклая, глинистая,
с многочисленными различной ве-
личины очагами кровоизлияний '
и некроза. При микроскопическом
исследовании, помимо кровоиз- ^, ж..,,
лияний и очагов некроза, особен-
но в периферических отделах до-
лек, находят тромбы в мелких сосудах, белковую или жировую дистрофию
гепатоцитов.
Почки увеличены, дряблы, корковый слой их набухший, бледный, мозго-
вой — резко полнокровный, цианотичный. Иногда возникают симметричные
некрозы коркового вещества почек. При гистологическом исследовании нахо-
дят дистрофию и некроз эпителия канальцев главных отделов нефрона, эмбо-
лию клетками последа капилляров клубочков, фибриноидный некроз стенок
сосудов, кровоизлияния в межуточной ткани, особенно пирамид. Помимо пече-
ни и почек, множественные кровоизлияния встречаются в тканях головного
мозга, легких, сердца, серозных оболочках.
Смерть наступает от недостаточности печени или почек, а также от кро-
воизлияний в жизненно важные органы.
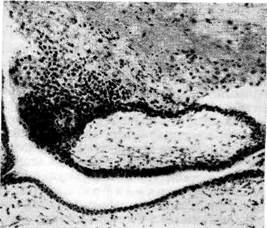
Внематочная беременность характеризуется развитием плода вне
полости матки — в трубе (трубная беременность), в яичнике (яичниковая
беременность) или вбрюшной полости (брюшинная беременность). Раз-
витие внематочной беременности связывают с теми изменениями маточных
труб, которые препятствуют продвижению по ним оплодотворенного яйца
(хроническое воспаление, ведущее к сужению просвета и перегибам труб, вро-
жденные аномалии, опухоль и т. д.).
Трубная беременность, как правило, наблюдается в одной трубе.
Если яйцо прикреплено и развивается в брюшном конце трубы, говорят об
ампулярной трубной беременности, если в маточном конце трубы
(область истмуса) — об интерстициальной трубной беременности. При
росте плодное яйцо может разорвать трубу и внедриться между листками ши-
рокой связки, тогда возникает внематочная интерлигаментарная
беременность. Наиболее часто встречается трубная беременность; яич-
никовая и брюшинная беременность редки.
При трубной беременности в слизистой оболочке трубы, где прикрепляет-
ся и развивается яйцо, развивается децидуальная реакция, которая ха-
рактеризуется появлением как в слизистой оболочке, так и в стенке трубы
крупных и светлых децидуальных клеток. В слизистой оболочке развивается
также ворсинчатая оболочка плода, причем ворсины хориона проникают
в мышечный слой и его сосуды, разрушая тканевые элементы трубы (рис.
313). Со временем разрыхленная стенка трубы не в состоянии противостоять
увеличению плодного яйца, что определяет течение и исход трубной беремен-
ности. На II —III месяце трубной беременности возможно кровотечение в по-
лость трубы и выделение плода в полость трубы (неполный трубный
аборт). Погибший плод и его оболочки, пропитанные кровью, остаются
в трубе (кровяной занос) или же выбрасываются через фимбриальный
конец в брюшную полость (полный тру бный а б о р т).
Возможны разрыв стенки трубы и кровотечение в брюшную
полость, которое бывает иногда таким значительным, что может привести
к гибели женщины. Если при разрыве трубы образуется небольшое отверстие,
то оно может тампонироваться свертками крови («прикрытый р а з -
р ы в»). В таких случаях возможны повторные кровотечения.
При разрыве трубы погибший плод может оказаться в брюшной полости,
где он частично рассасывается, организуется или пропитывается известью. Ред-
ко при разрыве трубы и попадании плодного яйца в брюшную полость раз-
вивается вторичная брюшная беременноет'ь. Однако обычно в та-
ких случаях плод погибает и мумифицируется («бумажный пло д») или
обызвествляется (литопедион).
При внематочной беременности нередко производится операция удаления
трубы с плодным яйцом. В таких случаях основанием для диагноза внематоч-
ной беременности является обнаружение ворсин хорина и децидуальных кле-
ток, не говоря уже об элементах плода.
В слизистой оболочке матки, иногда и в противоположной трубе
при внематочной беременности, наблюдается децидуальная реакция, размеры
матки несколько увеличиваются.
Самопроизвольный аборт, преждевременные роды пред-
ставляют собой прерывание беременности, происходящее в разные сроки.
Прерывание беременности и выделение плода из матки раньше 14 нед от
момента зачатия обозначают как аборт (выкидыш), в сроки от 14 до
28 нед — как поздний аборт. Прерывание беременности в сроки от 28 до
29 нед называют преждевременными родами.
При аборте из матки исторгается все плодное яйцо (плод и оболочки), ко-
торое может быть сохранным или поврежденным, со свертками крови. При
преждевременных родах сначала происходит рождение плода, а затем оболо-
чек с детским местом. При гистологическом исследовании обрывков плодного
яйца, выделившихся самостоятельно или удаленных при абразии (выскаблива-
нии полости матки), обнаруживаются оболочки плода, ворсины хориона и де-
цидуальная ткань.
Часто аборт происходит при гибели плода в результате неполного внедре-
ния плодного яйца в слизистую оболочку матки, несостоятельности самой
слизистой оболочки, при наличии кровоизлияний, опухоли и т. д. Искус-
ственный аборт производится по медицинским показаниям, в медицин-
ском учреждении и не представляет какой-либо опасности. Аборт, произве-
денный в антисанитарных условиях, вне медицинского стационара, может
явиться причиной инфекции матки, развития сепсиса; он может быть пред-
метом судебного разбирательства (криминальный аборт).
Пузырным заносом (mola hydatidosa), который чаще всего встре-
чается у молодых женщин, называют плаценту с гидропическим и кистозным
превращением ворсин хориона, что сопровождается пролиферацией эпителия
и синцития ворсин, резким увеличением их количества и превращением в
конгломерат кист, напоминающих гроздья винограда. Плод при этом
погибает.
Преобладание пролиферативных процессов в эпителии и синцитии ведет
в ряде случаев к врастанию ворсин в глубокие слои матки, особенно в вены,
и даже прорастанию всей стенки матки (деструирующий пузырный
занос). При деструирующем пузырном заносе проявляется физиологическая
(ферментативная) активность трофобласта, свойственная всякой нормальной
беременности (врастание ворсин в миометрий, в венозную систему матки
с возможной плацентарной эмболией легких). Пузырный занос может ослож-
ниться хорионэпителиомой (см. с. 215).
Причина пузырного заноса неизвестна. Возможно, он возникает на почве
нарушений гормональной функции яичников, в которых при пузырном заносе
нередко наблюдаются фолликулярные кисты.
Плацентарный полип образуется в слизистой оболочке матки на
месте задержавшихся в ней частей последа после родов или аборта. Полип со-
стоит из ворсин, свертков фибрина, децидуальной ткани, которые подвер-
гаются организации. В матке появляется соединительнотканная площад-
ка. Плацентарный полип мешает послеродовой инволюции матки, поддержи-
вает воспаление в ее слизистой оболочке и является причиной крово-
течений.
Родовая инфекция матки — очень опасное осложнение послеродо-
вого периода, причем наибольшее значение среди возбудителей имеют стреп-
тококк, стафилококк и кишечная палочка.
Инфицирование матки ведет к воспалению эндометрия, развивается
гнойный эндометрит (endometritis purulenta). Эндометрит может наблю-
даться до родов (endometritis sub partum), во время родов (endometritis intra
partum) или после родов (endometritis post partum). Родовая инфекция возни-
кает экзогенно (несоблюдение правил асептики) или эндогенно (эндометрит
до родов, вспышка инфекции во время родов).
Септический эндометрит в наиболее тяжелых случаях имеет диф-
теритический гнойный или гнилостный характер. Внутренняя поверхность
матки становится грязно-серой, покрывается гнойным налетом. В матке ин-
фекция распространяется по ходу лимфатических сосудов и вен (лимфогенно
и гематогенно). Наблюдаются лимфангиты, флебиты и тромбофлебиты.
К эндометриту присоединяются метрит и периметрит, что ведет к перитони-
ту. В результате этого матка превращается в огромный септический очаг,
определяющий генерализацию инфекции, развитие сепсиса.
БОЛЕЗНИ ЖЕЛЕЗ
ВНУТРЕННЕЙ СЕКРЕЦИИ
Функция эндокринных желез в значительной мере определяется влияниями
нервной системы, поэтому гормональные и нервные регуляторные механизмы
тесно связаны. Они представляют собой нейрогормональную регу-
ляторную систему, обеспечивающую гомеостаз. Под влиянием как
экзогенных, так и эндогенных факторов могут развиваться нарушения струк-
туры и функции этой системы. Так возникают болезни желез внутренней се-
креции, проявляющиеся гиперфункцией, гипофункцией или дис-
функцией той или иной железы. Изменения функции железы сопрово-
ждаются ее структурной перестройкой, которая выражается дистро-
фическими, атрофическими, диспластическими (гипер- и гипопластическими)
и склеротическими процессами, а также развитием опухолей.
Поскольку эндокринные железы тесно связаны между собой, поражение
одной железы всегда сопровождается структурно-функциональной перестрой-
кой других желез. Особенно.четко эта взаимосвязь прослеживается между ги-
пофизом и эндокринными железами, в отношении которых он осуществляет
тропные гормональные влияния. Обычно страдает одна железа, однако воз-
можно одновременное поражение многих эндокринных желез (п л ю р и -
гландулярная недостаточность).
ГИПОФИЗ
Расстройства функции и структуры гипофиза приводят к разнообразным
патологическим нарушениям в организме. Это зависит как от многообразия
гормональной деятельности гипофиза, осуществляющего координацию функ-
ций всей эндокринной системы, так и от тесной связи его с головным мозгом,
особенно с гипоталамической областью. Поэтому в ряде случаев можно гово-
рить о церебрально-гипофизарных заболеваниях. Сюда относятся: 1) акроме-
галия; 2) гипофизарный карликовый рост; 2) церебрально-гипофизарная ка-
хексия; 4) болезнь Иценко —Кушинга; 5) адипозогенитальная дистрофия;
6) несахарный диабет; 7) опухоли гипофиза.
Акромегалия. Заболевание, причиной которого является опухоль передней
доли гипофиза, развивающаяся из эозинофильных клеток (обычно эозино-
фильная аденома, реже — аденокарцинома). Гормон, выделяемый этими клет-
ками в повышенном количестве, стимулирует рост тканей, главным образом
производных мезенхимы: соединительной, хрящевой, костной, а также парен-
химы и стромы внутренних органов (сердца, печени, почек) и т. д. Особенно
заметно увеличение размеров носа, губ, ушей, надбровий, нижней челюсти,
костей и стоп (рис. 314). Рост костей сочетается с их перестройкой, возобно-
влением энхондрального остеогенеза. Если болезнь развивается в молодом
возрасте, возникает картина гигантизма. Акромегалия сопровождается
изменениями других эндокринных желез: зобом, атрофией инсулярного аппа-
рата, гиперплазией вилочковой и шишковидной желез, коры надпочечников,
атрофией половых желез. Эти изменения имеют характерные клинические
проявления.
Гипофизарный карликовый рост (гипофизарный нанизм). Встречается при
врожденном недоразвитии гипофиза или при разрушении его ткани в детском
возрасте (воспаление, некроз). У больных отмечается общее недоразвитие при
сохранившейся пропорциональности сложения, однако половые органы, как
правило, недоразвиты.

| Церебрально-гипофизарная кахексия, или болезнь Симмондса. Проявляется
в нарастающей кахексии, атрофии внутренних органов, снижении функции по-
ловых желез. Наблюдается главным образом у женщин в молодом возрасте
и нередко после родов. В гипофизе, особенно в передней доле, находят очаги
некроза, появляющиеся на почве эмболии сосудов, или рубцы на месте этих
очагов. Эмболия сосудов возникает чаще всего во время родов. В ряде слу-
чаев разрушение передней доли гипофиза связано с сифилитическим, туберку-
лезным или опухолевым
процессом. Помимо изме-
нений в гипофизе, отме-
чаются дистрофические
или воспалительные из-
менения в промежуточном
мозге. Иногда изменения
мозга преобладают над
изменениями гипофиза.
В таких случаях говорят
о церебральной ка-
хексии.
Рис. 314. Акромегалия. Справа —
здоровый, слева — больной ак-
ромегалией.
Болезнь Иценко-Кушинга. Связана с развитием в передней доле гипофиза
опухоли из базофильных клеток (обычно базофильная аденома, реже — адено-
карцинома). Заболевание проявляется ожирением лица, туловища (верхний
тип ожирения). На коже живота появляются борозды (стрии), похожие на те,
которые встречаются у беременных. Развивается гиперплазия коры надпочеч-
ников, с чем связаны гиперкортицизм, артериальная гипертония, гипертрихоз
(усиленное оволосение), гипергликемия и глюкозурия (диабет).
Адипозогенитальная дистрофия (от лат. adiposus — жировой и genitalis — по-
ловой), или болезнь Бабинского-Фрелиха. Заболевание, характеризующееся
прогрессирующим ожирением, недоразвитием половых органов и снижением
функции половых желез. В основе болезни лежат патологические изменения
в гипофизе и гипоталамусе, развивающиеся под влиянием опухоли или ней-
роинфекции. Адипозогенитальная дистрофия может сочетаться с гипотирео-
зом, недостаточностью функции коры надпочечников и несахарным диабетом.
Несахарное мочеизнурение, или несахарный диабет (diabetes insipidus). Забо-
левание, возникающее при поражении задней доли гипофиза (опухоли,
воспаление, склероз, например в связи с травмой и т. д.). Наряду с пораже-
нием задней доли гипофиза постоянно встречаются изменения промежуточно-
го мозга. Мочеизнурение связано с выключением функции антидиуретическо-
го гормона и потерей способности почек концентрировать мочу, что ведет
к выделению большого количества мочи (полиурия) и повышенной жажде
(полидипсия); с потерей воды и нарушениями минерального обмена связаны
тяжелые последствия несахарного диабета.
Опухоли гипофиза. В большинстве случаев они являются гормонально-ак-
тивными органоспецифическими. Они развиваются из главных, эозино-
фильных, базофильных или хромофобных клеток, из остатков гипофизарного
хода; могут быть как доброкачественными, так и злокачественными.
НАДПОЧЕЧНИКИ
Секреция гормонов мозгового слоя надпочечников (адреналин, норадрена-
лин, другие катехоламины) стимулируется раздражением нервной системы,
а секреция гормонов коры (глюко- и минералокортикоиды) — клетками пере-
дней доли гипофиза, выделяющими адренокортикотропный гормон (АКТТ).
Усиление тропных влияний гипофиза может вести к гиперплазии коры надпо-
чечников (болезнь Иценко-Кушинга), ослабление — к атрофии ее. К атрофи-
ческим изменениям коркового вещества ведет и длительная терапия сте-
роидными гормонами. Гипофункция надпочечников может быть связана и
с разрушением их ткани, а гиперфункция — с развитием гормонально-актив-
ной опухоли.
Аддисонова болезнь (по имени английского врача Т. Аддисона, описавшего
это заболевание в 1849 г.), или бронзовая болезнь. Это заболевание обусловле-
но двусторонним поражением преимущественно коркового вещества надпо-
чечников и выключением (акортицизм) или уменьшением (гипоадре-
нокортицизм) продукции его гормонов. Наиболее часто причиной
бронзовой болезни является туберкулез (гематогенный туберкулез надпочеч-
ников), реже — двусторонние первичные опухоли или метастазы в оба надпо-
чечника, амилоидоз (эпинефропатический амилоидоз), лимфогранулематоз,
гистоплазмоз, некроз в связи с тромбозом сосудов. Аддисонова болезнь мо-
жет развиться в результате аутоиммунизации (первичная аддисонова бо-
лезнь — истинное аутоиммунное заболевание). В отдельных случаях болезнь
обусловлена нарушениями в гипоталамо-гипофизарной системе (уменьшение
секреции АКТТ или кортикотропин-рилизинг-фактора) или имеет наслед-
ственный характер.
При аддисоновой болезни находят гиперпигментацию кожи (меланодер-
мию) и слизистых оболочек вследствие повышенного образования меланина,
бурую атрофию миокарда, уменьшение просветов аорты и магистральных со-
судов как приспособление к нарушениям гемодинамики (гипотония, адина-
мия). Обнаруживается адаптивная (гипогликемия) гиперплазия клеток остров-
кового аппарата поджелудочной железы, атрофия слизистой оболочки желудка,
особенно обкладочных клеток. Находят также гиперплазию лимфоидной тка-
ни и вилочковой железы.
Смерть при аддисоновой болезни наступает от кахексии (супраре-
нальная кахексия) или недостаточности сердечно-сосудистой системы.
Иногда больные умирают от генерализации туберкулезного процесса.
Гормонально-активные опухоли надпочечников. Развиваются из клеток как
коркового (альдостерома, андростерома и кортикостерома), так и мозгового
вещества (феохромоцитома). При альдостероме развивается синдром Конна
(первичный альдостеронизм), при андростероме — вирильный, или андрогени-
тальный, синдром, при кортикостероме — синдром Иценко —Кушинга. При
феохромоцитоме нередко наблюдается гипертензионный синдром (см. «Опу-
холи»).
Дата добавления: 2015-11-26 | Просмотры: 718 | Нарушение авторских прав
|