|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
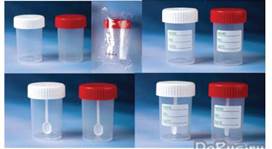
АЛГОРИТМ ДІЙ ГАЛУЗЕВОГО СТАНДАРТУ ОСВІТИ. Оснащення: Чистий горщик, дерев’яна або скляна паличка, контейнер (скляний або пластмасовий). ЕТАПИ ОБГРУНТУВАННЯ 1.Ввічливо“ БРАТИ КАЛ НА ЯЙЦЯ ГЕЛЬМІНТІВ” 1.ПФ.С.23.ПП.Н.20.03 Оснащення: Чистий горщик, дерев’яна або скляна паличка, контейнер (скляний або пластмасовий).
“ БРАТИ КАЛ НА КОПРОЛОГІЧНЕ ДОСЛІДЖЕННЯ” 1.ПФ.С.23.ПП.Н.19.04 Оснащення: Чистий горщик, дерев’яна або скляна паличка, контейнер (скляний або пластмасовий).
Білет № 18 2. “ВИЗНАЧАТИ ДОБОВИЙ ДІУРЕЗ”
Оснащення: Ємність для збирання сечі, горщик, температурний лист
Білет № 20 2. Омфаліт – запалення пупкової ранки. Може бути катаральна, флегмонозна, некротична форми. Катаральна форма – мокнучий пупок виникає при уповільненій епітелізації пупкової ранки. При цьому вона довго мокне, з’являються грануляції, серозні або серозно- гнійні виділення. Процес загоювання іноді триває кілька тижнів. Загальний стан дитини не порушений. Флегмонозна форма – характеризується поширенням запального процесу навколо пупка і на прилеглі до нього тканини. Шкіра навколо пупка є гіперемованою і набряклою. Якщо натиснути на прилеглу до пупка ділянку, то з пупкової ранки виступає гній. Загальний стан дитини погіршується, вона стає неспокійною, підвищується температура тіла, втрачається апетит, знижується маса тіла, з’являються диспепсичні явища. Некротична форма – приєднується некротичний процес тканин. При будь – якої патології пупкової ранки є реальна небезпека поширення інфекції на пупкові судини і розвитку пупкового сепсису. Лікування При катаральній формі омфаліту пупкову ранку припікають 5% розчином калію перманганату або 70* спиртом. При гнійних виділеннях з ранки її спочатку промивають 3% розчином перекису водню, а потім припікають вказаними препаратами і присипають порошком стрептоциду або ксероформу. При флегмонозній формі застосовують антибіотики широкого спектра дії, аскорбінову кислоту, тіамін, при інтоксикації показане в/в введення глюкози, неогемодезу, альбуміну, для підвищення імуних сил в/м призначають імуноглобулін. При некротичній формі – додатково призначають оперативне втручання – видалення некротичних тканин оперативним шляхом.
Білет № 21 2.Гостра пневмонія – гостре інфекційно – запальне захворювання, за якого уражуються всі структурні елементи легеневої тканини, в тому числі альвеоли Етіологія Гостра пневмонія – поліетіологічне захворювання, її збудниками є: бактерії, віруси, гриби, найпростіші, гельмінти, сторонні тіла (аспірація в дихальні шляхи). Провідна роль належить змішаній вірусно – бактеріальній інфекції. Вірус частіше буває активізатором бактеріальних збудників. Інфекція потрапляє в організм різними шляхами, а саме: аерогенним, гематогенним, лімфогенним, аспірації навколоплідних вод під час пологів, аспірації сторонніх тіл. Патогенез При гострій пневмонії діють механізми формування дихальної недостатності, гіпоксемії і гіпоксії, має значення токсичний вплив інфекційного агента на ЦНС, симпатико – адреналову систему, серцево – судинну систему, порушення тканинного метаболізму. Гіпоксемія виникає внаслідок формування запального процесу у легенях: в альвеолах – випотівання рідини, посилене злущування епітелію, набряк інтерстиціальної тканини і порушення перфузії газів. Гіпоксемія супроводжується дихальною недостатністю, респіраторним ацидозом і накопиченням вуглекислого газу в крові, який подразнює дихальний центр і викликає компенсаторну задишку. Розлад центральної та гуморальної регуляції дихання і кровообігу посилює гіпоксемію. Гіпоксемія та інтоксикація виснажують депо вітамінів і знижують активність тканинних дихальних ферментів. Гіпоксія – кисневе голодування тканин. При цьому клітини організму дитини втрачають спроможність засвоювати кисень, і встановлюється анаеробний тип обміну. В тканинах накопичується метаболічний ацидоз. Гіпоксія призводить до розладів гемодинаміки й мікроциркуляції, в першу чергу страждають ЦНС і печінка. Класифікація За формою: 1.Вогнищева 2.Сегментарна 3.Крупозна 4.Інтерстиціальна За важкістю перебігу: 1.Нетоксична 2.Токсична з синдромами: а) гострої дихальної недостатності б)кардіоваскулярний в)диспептичний г)обструктивний д)гіпертермічний е)гострої недостатності нирок є)нейротоксикоз Клініка Клінічні прояви вогнищевої пневмонії: - виникає частіше на 1 – му або на 2 – му році життя на тлі ГРВІ, - погіршується загальний стан, підвищується температура тіла до 39*С, - посилюється кашель, - гостро розвиваються симптоми дихальної недостатності, - під час перкусії визначається вкорочення перкуторного звука над ділянкою одного або двох сегментів, - під час аускультації вислуховується жорстке або послаблене дихання, постійні дрібні вологі хрипи або крепітація в ділянках вкороченого перкуторного звуку. На рентгенологічному знімку виявляють інфільтративні вогнища 0,3 -0,5 см в діаметрі, частіше однобічні, краї інфільтратів розмиті, нечіткі. У периферичній крові визначають лейкоцитоз, нейтрофільоз, зсув формули вліво, прискорену ШОЕ. Клінічні прояви пневмонії новонароджених: - стан тяжкий: адинамія, млявість, гіпотонія м’язів, пригнічення ЦНС може змінюватись збудженням і судомами, гіпотермія, - розлади з боку травного тракту: зригування, блювання, рідкі часті випорожнення, знижується маса тіла, розвивається гіпотрофія, у клінічній картині переважають симптоми дихальної недостатності: часте поверхневе дихання з апное, напруження і тремтіння крил носа, нахиляння голови в такт диханню, пінка в кутах рота і в носових ходах, - кашель рідкий, вологий, але частіше відсутній, - під час огляду – генералізована блідість, мармуровість, ціаноз кінчика носа, кінцівок. Визначається здуття грудної клітки, втягування міжреберних проміжків на вдиху,особливо помітне втягування місця, де прикріплюєтьсядіафрагма, - під час перкусії – тимпанічний перкуторний звук, - під час аускультації –ослаблене дихання, крепітація тільки на початку вдиху, коли дитина кричить, - межі серця розширені, тони глухі, систолічний шум, - печінка збільшена, виступає на 3 – 4 см з – під правої реберної дуги, - геморагічний синдром є показником дуже важкого стану, зумовленого дисемінованим внутрішньосудинним зсіданням крові, - часто виражені симптоми ураження інших органів і систем, за перевагою яких говорять про наявність синдрому: кардіоваскулярний – тахікардія, аритмія, тони серця приглушені, наявність систолічного шуму, зниження або підвищення АТ, диспептичний - зниження апетиту, блювання, діарея, зниження маси тіла, сухий язик з нальотом, метеоризм, обструктивний – шумне дихання з утрудненним видихом, катаральні явища в легенях, бронхоспазм, наявність густого секрету в бронхах, нейротоксикоз – неспокій, що змінюється млявістю дитини, напруження або випинання тім’ячка, ригідність потиличних м’язів, клонічні і тонічні судоми, набряк мозку, підвищений внутрішньочерепний тиск, гіпертермічний – підвищена температура тіла до 39 – 40*С, внаслідок періферічного спазму судин, утруднена тепловіддача, гостра ниркова недостатність – порушення фільтрації клубочків, розвивається там, де є природжена аномалія нирок. Олігоурія, набряки, напруження тім’ячка, гостра дихальна недостатність – збільшення частоти дихання, участь допоміжних м’язів у акті дихання. Лікування Обов’язкова госпіталізація. Дієта залежить від ступеня токсикозу. Оксигенотерапія. Парентерально – інфузійна терапія. Антибіотикотерапія- в/м, в/в, цефалоспоріни Антигістамінні Відхаркуючі засоби Відволікаюча терапія Імунна і стимулююча терапія Фізіотерапевтичне лікування Посиндромна терапія: Нейротоксикоз – седативні, протисудомні, глюкокортикоїди,діуретики, гангліоблокатори, інфузійна терапія, жарознижувальні Гіпертермічний – фізичні методи охолодження, антипіретики, літична суміш (аміназін, димедрол, анальгін) Гостра дихальна недостатність – ШВЛ, оксигенотерапія, спазмолітики, серцеві глікозди, седативні, інфузійна терапія, діуретики Кардіоваскулярний – серцеві глікозиди, кортікостероїди, панангін, АТФ,ККБ Диспептичний – дієта, питний режим, корекція об’єму циркулюючої крові, ферментні препарати, імунотерапія Диспансеризація дітей- протягом року. Медсестринський процес: МЕДСЕСТРИНСЬКЕ ОБСТЕЖЕННЯ 1 СКАРГИ АНАМНЕСТИЧНІ ОБ’ЄКТИВНО МАТЕРІ ДАННІ Е - озноб, гарячка, - переохолодження дитини, - температура тіла до 38*С, Т - кашель, - природні дефекти органів - вологий кашель, А - задишка, дихання. – задишка, П - слабкість. – ціаноз шкіри, - під час аускультації вологі хрипи, крепітація, послаблене дихання. ПРОБЛЕМИ ПАЦІЄНТА 2 1. Гіпертермія. Е 2. Вологий кашель. Т 3. Задишка. А 4. Дихальна недостатність. П ВИЗНАЧЕННЯ МЕТИ МЕДСЕСТРИНСЬКОГО ДОГЛЯДУ 3 1. Підготовка пацієнта та взяття матеріалу для лабораторних досліджень Е 2. Догляд та медсестринське спостереження за пацієнтом Т 3. Виконання лікарських призначень А 4. Навчити матір пацієнта маніпуляціям по догляду П 4 ПЛАНУВАННЯ ОБСЯГУ МЕДСЕСТРИНСЬКИХ ВТРУЧАНЬ Е 1. Взяття крові на загальний аналіз. Т 2. Годувати дитину з визначенням ступеня інтоксикації. А 3. Здійснювати догляд за дитиною під час кашлю. П 4. Систематичний контроль за температурою тіла, ЧСС, частотою дихання. 5. Виконання лікарських призначень: антибіотикотерапія, відхаркувальні, дезінтоксикаційна терапія в/в крапельно, імунна і стимулююча терапія, фізіотерапія, симптоматична терапія, ЛФК, масаж. 5 ОЦІНКА РЕЗУЛЬТАТІВ ТА КОРЕКЦІЯ ДОГЛЯДУ Е 1. Зникнення інтоксикації, покращання загального стану Т 2. Відновлення дихання. А 3. Корекція мед сестринських втручань можлива при різних ускладненнях. П Білет № 22 Геморагічний васкуліт – захворювання, в основі якого лежить централізоване гіперергічне запалення дрібних судин, яке характеризується поліморфними проявами. Чинники можуть бути ендогенними і екзогенними. Головні чинники: - віруси, - бактерії - отруєння, - алергійна реакція на лікарські препарати, - харчова алергія, - реакція на повторне введення вакцин, сироваток, імуноглобулінів. Велику роль відіграють інфекції, тому захворювання часто починається через 1-4 тижні після перенесеної ангіни, ГРВІ., скарлатини тощо. У деяких випадках до розвитку геморагічного васкуліту призводять алергійні реакції в організмі дитини. Класифікація За формою 1.Шкірна 2.Суглобова 3.Абдомінальна 4.Ниркова 5.Змішана 6.Блискавична Клініка початок захворювання гострий, він характеризується симптомами загальної інтоксикації: - підвищена температура тіла, - загальна слабкість, - знижений апетит, - головний біль Шкірна форма Поетапно, починаючи з нижніх кінцівок, з’являється висипка, яка має свої характерні риси: - геморагічна, яскраво – червона, елементи виступають над рівнем шкіри, середина папули втягнута, - поліморфна – у вигляді петехій, розеол, папул, екхімозів, - болісна, іноді некротична, - під час висипки – свербіж, - симетрична з локалізацією переважно на нижніх кінцівках, на поверхні стоп, гомілок, стегон, сідниць, рідше на поверхні передпліччя та плеча. Тільки у важких випадках висипка поширюється на тулуб, обличчя, слизові оболонки, - з 2-ої доби висипка згасає, послідовно стає синюшно – коричневою, коричневою, жовтою. Характерною рисою шкірної форми є хвилеподібний перебіг, спостерігають частіше 2-4 хвилі висипання, тому одночасно на шкірі присутні свіжі та пігментовані елементи. Суглобова форма(ревматоїдна) Ураження суглобів має симетричний характер, переважно змінюються великі суглоби: колінний, гомілково – стопний, променево – зап’ястковий, ліктьовий. Крововиливи відбуваються в суглоб, синовіальні оболонки суглоба. Внаслідок цього суглоб набрякає, шкіра над ним стає гіперемованою, місцево підвищується температура, обмежується рухливість. Після зникнення больового синдрому рухомість суглоба відновлюється. Абдомінальна форма. Уражається очеревина, брижа, шлунок, тонкі і товсті кишки. У підслизовий шар кишок потрапляє запальний ексудат, у слизовій оболонці виникають дрібні крововиливи, розвивається спазм кишок, що спричинює абдомінальний синдром. Раптово з’являються гострий переймистий біль у животі, блювання, приєднується пронос. Живіт здувається, гази не відходять. Діти набувають вимушеного положення (на боці з приведеними до живота ногами).Під час пальпації живіт запалий або здутий, діагностують симптоми гострого живота. Ниркова форма Спостерігають симптоми гострого гломерулонефриту: іу дітей підвищується АТ, з’являється набряк, який починає поширюватись з обличчя.В аналізі сечі: білок понад 1%, гематурія, циліндрурія, незначна кількість лейкоцитів. Нирковий синдром має переважно затяжний, важкий перебіг. Блискавична форма Розвивається сепсис з проявами синдрому дисемінованого внутрішньо судинного згортання (ДВЗ – синдром), який клінічно діагностується за поширеними крововиливами на шкірі та слизових оболонках, а також масивною кровотечею з внутрішніх органів. Лікування Забезпечити дотримання суворого ліжкового режиму. Призначити молочно – рослинну дієту з виключенням алергенів, гострих, смажених, концентрованих страв. Застосувати антигістамінні препарати: супрастин, піпольфен, діазолін, фенкарол. Гормональні препарати використовують короткими курсами – 5 – 7 днів. Для зміцнення судинної стінки використовують полівітаміни, аскорутин, аскорбінову кислоту. Дітям у важкому стані призначають антикоагулянти: Прямої дії – гепарин - 100- 150 ОД на кг маси тіла на добу під контролем визначення часу згортання крові, Непрямої дії – нікотинову кислоту, дику марин, неодикумарин. Застосовувати протизапальні препарати з імунодепресивною дією – індометацин, ортофен, вольтарен. Геморагічний васкуліт – захворювання, в основі якого лежить централізоване гіперергічне запалення дрібних судин, яке характеризується поліморфними проявами. Етіологія. Головними чинниками є: віруси, бактерії, отруєння, алергійна реакція на лікарські препарати, харчова алергія, реакція на повторне введення вакцин, сироваток, імуноглобулінів. Велику роль відіграють інфекції, тому захворювання часто починається через 1 - 4 тижні після перенесеної ангіни, ГРВІ, скарлатини. Медсестринський процес: МЕДСЕСТРИНСЬКЕ ОБСТЕЖЕННЯ 1 СКАРГИ АНАМНЕСТИЧНІ ОБ’ЄКТИВНО МАТЕРІ ДАННІ Е - озноб, гарячка, - перенесені ангіни, ГРВІ, - гіперемія, набряк суглобів, Т - загальна слабкість, скарлатини, - геморагічна висипка, А - висип на шкірі, - харчова алергія, - підвищена температура тіла, П - біль в суглобах. – проведена вакцинація. – крововиливи. ПРОБЛЕМИ ПАЦІЄНТА 2 1. Гіпертермія. Е 2. Висип на шкірі. Т 3. Крововиливи. А 4. Біль в суглобах. П 5. Гіперемія, набряк суглобів. ВИЗНАЧЕННЯ МЕТИ МЕДСЕСТРИНСЬКОГО ДОГЛЯДУ 3 1. Підготовка пацієнта та взяття матеріалу для лабораторних досліджень Е 2. Догляд та медсестринське спостереження за пацієнтом Т 3. Виконання лікарських призначень А 4. Навчити матір пацієнта маніпуляціям по догляду П 4 ПЛАНУВАННЯ ОБСЯГУ МЕДСЕСТРИНСЬКИХ ВТРУЧАНЬ Е 1. Взяття крові на загальний аналіз; сечі на загальний аналіз. Т 2. Годувати дитину раціонально, з виключенням харчових алергенів. А 3. Здійснювати догляд за шкірою, пупковою ранкою. П 4. Систематичний контроль за температурою тіла, ЧСС, частотою дихання, АТ. 5. Виконання лікарських призначень: антигістамінні, гормонотерапія, антикоагулянти, судиннозміцнювальні, дезінтоксикаційна терапія в/в крапельно, імунокоригувальна терапія, симптоматична терапія. ОЦІНКА РЕЗУЛЬТАТІВ ТА КОРЕКЦІЯ ДОГЛЯДУ Е 1. Зникнення кровотеч, покращання загального стану. Т 2. Нормалізація температури тіла. А 3. Корекція мед сестринських втручань можлива при різних ускладненнях. П Білет № 30 мЕТОДИКА ВВЕДЕННЯ ІНСУЛІНУ Оснащення: Флакон з інсуліном, інсуліновий шприц, стерильні ватні кульки, 70* спирт, лотки, гумові рукавички.
Білет № 33 Дата добавления: 2015-12-15 | Просмотры: 690 | Нарушение авторских прав |