|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология
|
АЛГОРИТМ ДІЙ ГАЛУЗЕВОГО СТАНДАРТУ ОСВІТИ
ВИМІРЮВАТИ ОБВІД ГОЛОВИ, ГРУДНОЇ КЛІТКИ
1.ПФ.С.24.ПП.О.11.01
Оснащення: гумові рукавички, емність з дезінфікуючим розчином, сантиметрова стрічка, пелюшка, 70% етиловий спирт, серветки
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1.Роз ‘яснити матері мету і хід обстеження, отримати згоду матері
| Забезпечення прав дитини, матері на інформацію
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості процедури
| | 3.Вимити, висушити руки, одягнути рукавички
| Забезпечення інфекційної безпеки
| | 4.Покласти дитину на сповивальний стіл
| Забезпечення комфортних умов для дитини
| | 5.Накласти сантиметрову стрічку на голову дитини по орієнтірам:
а)ззаду – на потиличний горб,
б)зпереду – на лоб дитині на рівні надбровних дуг
| Забезпечення достовірності результатів обстеження
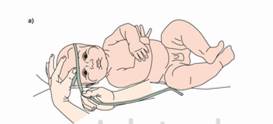
| | 6.Визначити показники окружності голови, записати результат
| Забезпечення передачі інформації
| | 7.Накласти сантиметрову стрічку на грудну клітку по орієнтірам:
а)ззаду – на рівні нижніх кутів лопаток,
б)зпереду – на рівні сосків
| Забезпечення достовірності результатів обстеження
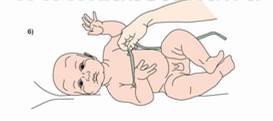
| | 8. Вимити, висушити руки, зняти рукавички
| Забезпечення інфекційної безпеки
| | 9.Визначити показники окружності грудної клітки, записати результат
| Забезпечення передачі інформації
| Білет № 31
ПРОВОДИТИ ГІГІЄНІЧНУ ВАННУ
1.ПФ.С.24.ПП.Н.07.01
Оснащення: Ванночка (краще емальована), водний термометр, емальована кружка або глечик, дитяче мило, пелюшка, простирадло, чистий одяг, охолоджена та гаряча переварена вода, махрова рукавичка, стерильна рослинна олія або дитяча присипка, гумові рукавички, 3% розчин хлораміну, мішок для брудної білизни
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1.Роз’яснити матері мету і хід проведення процедури
| Забезпечення правильного щоденного догляду за дитиною
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості виконання процедури
| | 3. Поставити ванночку в стійке положення
| Забезпечення безпеки проведення процедури
| | 4.Вимити і висушити руки,надягти рукавички
| Забезпечення інфекційної безпеки
| | 5.Обробити внутрішню поверхню ванночки дезрозчином. Вимити ванночку щіткою, облити окропом
| Забезпечення інфекційної безпеки
| | 6.Протерти сповивальний столик дезрозчином і покласти на нього пелюшку
| Забезпечення інфекційної безпеки
Створення комфортних умов для дитини
| | 7.Покласти на дно ванночки чисту пелюшку, складену в декілька шарів. У перші місяці життя дитину можна занурювати у воду в пелюшці
| Створення комфортних умов для дитини
| | 8.Покласти в ванночку водний термометр. Наповнити ванну водою на ½ або на 2/3, температура води 36 – 37*С, температура повітря 22 –24*С (спочатку налити холодну, а потім гарячу воду)
| Профілактика опіків у дитини
Забезпечення безпеки дитини
Виключення утворення водяної пари
| | 9. Набрати з ванни воду в глечикабо кружку для ополіскування дитини
| За час купання вода в глечику вистигає на 1-2*С і забезпечує загартовуючий ефект
| | 10. Роздягнути дитину, викинути брудний одяг в мішок для використаної білизни
| Підготовка дитини до процедури
Попередження забруднення навколишнього середовища
| | 11.Взяти дитину на руки, підтримуючи лівою рукою спину і потилицю, правою – сідниці і стегна
| Найбільш зручна фіксація дитини
| 12.Повільно занурити дитину в воду
(спочатку ножки і сідниці, потім – верхню половину тулуба). Вода повинна доходити до лініїї сосків дитини, верхня частина грудної клітки залишається відкритою. Звільнити праву руку, продовжуючи лівою підтримувати голову і верхню половину тулуба дитини

| Забезпечується максимальне розслаблення м’язів
Виключення перегрівання дитини
Найбільш зручна фіксація дитини при проведенні процедури
Попереджується потрапляння води до слухових ходів дитини
| | 13.Надягнути на вільну руку «рукавичку» (при необхідності намилити її дитячим милом) і мити дитину в слідуючій послідовності: голова(від лоба до потилиці), шия, тулуб, кінцівки. В останню чергу миють статеві органи та міжсідничну складку.
| Виключення травмування шкіри
Попередженняпопадання води і мила в очі, вуха
Попередження переноса інфекції з найбільш забруднених ділянок шкіри на інші її поверхні
| | 14.Зняти «рукавичку». Трохи підняти дитину над водою. Перегорнути дитину обличчям донизу. Облити дитину чистою водою з глечика
| Забезпечення інфекційної безпеки
Зменьшення вірогідності потрапляння води в очі і вуха
Забезпечення загартовуючого ефекту
| 15.Загорнути дитину в простирадло, покласти на сповивальний столик. Просушити шкіру обережними промокуючими рухами, не розтираючи її
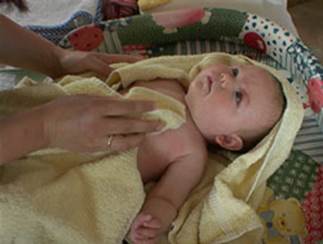
| Попередження переохолодження
Забезпечення безпеки дитини
Попередження появи подразнення шкіри дитини
| 16.Обробити природні складки шкіри стерильною рослинною олією або дитячою присипкою
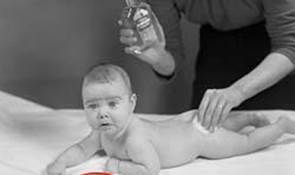
| Попередження появи попрілостей
| 17. Одягнути або сповити дитину і покласти в ліжко

| Забезпечення комфортного стану дитини
| | 18.Пелюшку з сповивального столика і «рукавичку» покласти в мішок для брудної білизни. Злити воду з ванночки та облити її водою. Зняти рукавички, вимити та висушити руки
| Забезпечення інфекційної безпеки
|
Білет № 30
ПРОВОДИТИ ТУАЛЕТ ПУПКОВОЇ РАНКИ, ЗАЛИШКУ ПУПОВИНИ
1.ПФ.С.24.ПП.Н.03.01
Оснащення:
Стерильні марлеві серветки, піпетки, палички з ватними кульками, 96% етиловий спирт, 5% розчин перманганату калію, 3% розчин перекису водню, гумові рукавички, стерильний лоток, лоток для відпрацьованого матеріалу, 3% розчин хлораміну.
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1.Роз’яснити матері мету і хід проведення процедури
| Забезпечення правильного щоденного догляду за дитиною
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості і швидкості проведення процедури
| | 3.Вимити і висушити руки, одягнути рукавички. Обробити сповивальний столик дезрозчином і застелити його пелюшкою
| Забезпечення інфекційної безпеки
| | 4.Покласти дитину на сповивальний столик
| Найбільш зручне положення дитини
| | Туалет залишку пуповини
| | - Пуповинний залишок не треба накривати пов’язками або підгузниками.
- За умови відсутності раннього контакту “шкіра до шкіри ” матері і дитини та подальшого відокремлення від матері з метою профілактики колонізації госпітальною флорою рекомендується обробка пуповинного залишку та пуповинної ранки розчином діамантового зеленого.
- При забрудненні пуповинного залишку (залишки сечі, випорожнень тощо) необхідно відразу промити пуповинний залишок теплою кип’яченою водою з милом та ретельно просушити його чистою пелюшкою або серветкою.
- Необхідно підтримувати пуповинний залишок завжди сухим та чистим.
- Спостерігати за імовірними ознаками інфекції.
| Нема необхідності обробляти пуповинний залишок антисептиками та антибактеріальними засобами за умови забезпечення раннього контакту матері і дитини “шкіра-до-шкіри” з подальшим спільним перебуванням
За наказом № 152 від 04.04.2005 «Про затвердження Протоколу медичного догляду за здоровою новонародженою дитиною»
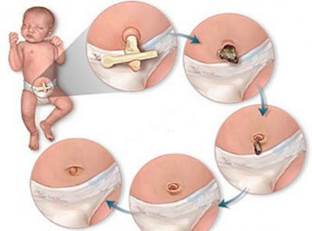
| | Туалет пупкової ранки
| | 5.Розведи краї пупкової ранки вказівним і великим пальцями лівої руки
| Забезпечення максимального доступу до пупкової ранки
| | 6. Набері декілька крапель 3% розчину перекису водню, закапай 1 – 2 краплі 3% розчину перекису водню в пупкову ранку. Візьми індивідуальну паличку з ватною кулькою, видали «піну», що утворилася в пупковій ранці рухами з центра до периферії, кожен раз, виходячи на периферію, змінюючи паличку.
| Забезпечення механічного очищення пупкової ранки
Обробка рухами з центру до периферії попереджує занесення інфекції до пупкової ранки
| | 7. Зберігаючі розтянутими краї пупкової ранки, закапати 1 - 2 краплі 70% етилового спирту в пупкову ранку. Почекай, доки спирт випариться.
| Забезпечення дезінфікуючого і підсушуючого ефекту
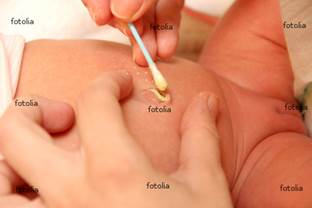
| | 8.Обробити (по необхідності) пупкову ранку (не доторкуючись до шкіри навколо пупкового кільця) 5 % розчином перманаганату калію за допомогою індивідуальної ватної палички
| Забезпечення дезінфікуючого і підсушуючого ефекту
5% розчин перманганату калію може викликати опік шкіри
| | 9. Сповити дитину і покласти в ліжко
| Забезпечення безпеки дитини
| | 10. Забрати пелюшку зі сповивального столика і покласти її в мішок для брудної білизни. Протерти робочу поверхню сповивального столика дезрозчином. Зняти рукавички, вимити і висушити руки
| Забезпечення інфекційної безпеки
|
Білет № 29
“ЗАКАПУВАТИ КРАПЛІ У: НІС, ВУХА, ОЧІ”
1.ПФ.С.22.ПП.Н.09.07
Оснащення: Лікарські препарати, піпетки, ватні турунди, стерильні ватні кульки
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1.Ввічливо привітатися, назвати себе, отримати дозвіл на проведення процедури. Роз ‘яснити матері мету і хід процедури
| Встановлення контакту з пацієнтом та його батьками
Забезпечення прав дитини, матері на інформацію
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості виконання процедури
| | 3.Знезаразити руки, одягнути гумові рукавички
| Забезпечення інфекційної безпеки
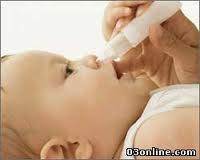
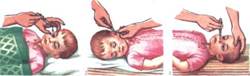
| | 4. Надай дитині комфортне положення (в залежності від віку).Проведи туалет носа. Набери краплі в піпетку. Нахили голову дитини назад і в бік носового ходу, в який потрібно закапати краплі. Лівою долонею зафіксуй голову, великим пальцем тієї самої руки підніми кінчик носа. Не торкайся піпеткою носа. Закапай декілька крапель лікарського препарату в носовий хід таким чином, щоб він потрапив на слизову оболонку зовнішньої стінки носа. Через 1 – 2 хвилини повтори закапування крапель в інший носовий хід за тими ж правилами. В умовах стаціонару зроби відмітку в листку призначень.
| Закапування крапель у ніс
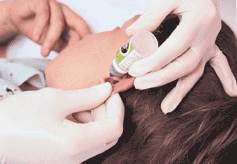
| | 5. Надай дитині комфортне положення (в залежності від віку). Проведи туалет вух. Підігрій краплі до температури 36 – 37*С. Поверни голову набік (при закапуванні у праве вухо – на лівий бік, у ліве вухо – на правий бік). Лівою рукою відтягнути вушну раковину назад і вгору, а правою – випустити 2 –3 краплі у зовнішній слуховий прохід. Легко натисни на завиток, щоб краплі потрапили в середнє вухо. В такому положенні дитина знаходиться 15 – 20 хвилин. Повтори закапування крапель в друге вухо за тими ж правилами. В умовах стаціонару зроби відмітку в листку призначень.
| Закапування крапель у вухо
| | 6. Надай дитині комфортне положення (в залежності від віку). Проведи туалет очей. Набери ліки в піпетку, за допомогою ватних кульок відкрий очну щілину (дітям старшого віку відтягни нижнє віко).Закапай 1 – 2 краплі лікарського препарату в кожне око. Просуши залишки крапель стерильними ватними кульками. Повтори закапування крапель в друге око за тими ж правилами. В умовах стаціонару зроби відмітку в листку призначень.
| Закапування крапель в очі

| | 7. Зняти гумові рукавички, вимити і висушити руки.
| Забезпечення інфекційної безпеки
|
Білет № 26
“ ПРОМИВАТИ ШЛУНОК”
1.ПФ.С.20.ПП.Н.16.06
Оснащення: Шлунковий зонд з скляним перехідником, лійкою, емальований кухоль, цератовий фартух, стерильна склянка, переварена вода кімнатної температури, пелюшки
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1.Ввічливо привітатися, назвати себе, отримати дозвіл на проведення процедури. Роз ‘яснити матері мету і хід процедури
| Встановлення контакту з пацієнтом та його батьками
Забезпечення прав дитини, матері на інформацію
| 2.Підготувати необхідне оснащення
| Забезпечення чіткості виконання процедури

| | 3.Знезаразити руки, одягнути гумові рукавички, одягнути фартух
| Забезпечення інфекційної безпеки
| | 4. Один з помічників надягає клейончастий фартух, сідає, бере дитину на руки, стискаючи її ноги між своїми. Однією рукою він фіксує руки хворого, другою притримує голівку.
| Забезпечення безпеки дитини
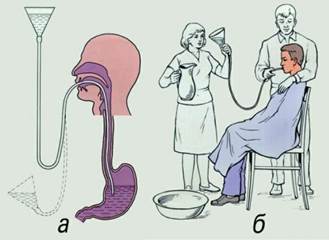
| | 5.Візьми стерильний зонд, виміряй відстань від перенісся до пупка. Зроби позначку. У разі відмови великим та середнім пальцями натискають на обидві щоки на рівні зубів. У момент відкривання рота швидко вводять шпатель, обгорнутий марлею, або роторозширювач. Медпрацівник стає праворуч від хворого, у правій руці тримає зволожений водою зонд на відстані 10 – 15 см від кінця. Лівою рукою обіймає шию дитини.
| Забезпечення правильності введення зонда у шлунок
| | 6. Кінець зволоженого кип’яченою водою зонда кладуть на корінь язика, просять хворого зробити кілька ковтальних рухів і в цей момент швидко просувають зонд по стравоходу. При позивах на блювання введення зонда припиняють, а хворому пропонують зробити кілька ковтальних рухів і глибоко подихати через ніс. При попаданні зонда в дихальні шляхи хворий починає кашляти, синіти і втрачати голос. У такому випадку зонд негайно витягують і через кілька хвилин процедуру повторюють.
| Попередження попадання зонду в дихальні шляхи
| | 7.Увівши зонд до позначки, до вільного кінця приєднують скляний перехідник, гумову трубку і закріплюють скляну лійку. Тримаючи лійку на рівні колін хворого в нахиленому положенні, щоб не ввести повітря в шлунок, наливають у неї близько 1 л води. Повільно піднімають лійку вище від голови хворого - вода при цьому поступає в шлунок. При наближенні рівня води до вічка лійки, її опускають униз у вихідне положення і тримають на цьому рівні до того часу, поки вода з шлунка з домішками слизу і їжі не заповнить її. Вміст лійки виливають у таз. Промивні води збери у стерильну склянку і відправ в бактеріологічну лабораторію.
| Кількість виділеної води приблизно повинна бути такою ж, як кількість введеної води.
Слідкуйте, щоб не вся вода із лійки потрапила в шлунок, тому що в такому разі зворотне надходження рідини із шлунка в лійку може бути порушеним.
| | 8.Процедуру повторюють до того часу, поки промивні води не будуть абсолютно чистими.
Після закінчення процедури від’єднайте лійку, швидким рухом витягніть зонд, протягуючи його через рушник.
| Принцип сполучених судин
| | 9. Лійку, зонд і трубку після використання промивають проточною водою, замочують зонд у миючому розчині на 30хв, полощуть під проточною водою, потім у дистильованій воді кип’ятять 30 хв. Зберігають зонди в 1% розчині борної кислоти. Перед використанням їх споліскують перевареною водою. Зняти гумові рукавички, вимити і висушити руки. Гумові рукавички знезаразити в 3% розчині хлораміну
| Забезпечення інфекційної безпеки
| | 10.Зроби відмітку про промивання шлунку в листку призначень.
| Забезпечення передачі інформації
|
Білет № 22
“ ЗАСТОСОВУВАТИ ГАЗОВИВІДНУ ТРУБКУ”
1.ПФ.С.20.ПП.Н.15.04
Оснащення: М’який гумовий катетер (один кінець якого закруглений, а другий косо зрізаний), ниркоподібний лоток з водою, вазелін, церата, пелюшка
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1.Ввічливо привітатися, назвати себе, отримати дозвіл на проведення процедури. Роз ‘яснити матері мету і хід процедури
| Встановлення контакту з пацієнтом та його батьками
Забезпечення прав дитини, матері на інформацію
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості виконання процедури
| | 3.Знезаразити руки, одягнути гумові рукавички
| Забезпечення інфекційної безпеки
| 4. Дитину вкладають на лівий бік або на спину з піднятими вгору ніжками. Під таз стелять церату, а на неї ставлять лоток

| Забезпечення зручного положення дитини

| | 5. Візьми газовивідну трубку, змаж закруглений кінець вазеліном. Лівою рукою розводять сідниці хворого і обертальними рухами правої руки обережно вводять трубку в анальний отвір на 8 – 10 см. Зовнішній кінець її опускають у лоток з водою, оскільки через неї разом із газами можуть виділятися рідкі калові маси. Тривалість процедури 20 - 30 хвилин. Протягом доби процедуру можна повторити декілька разів.
| Забезпечення зручного положення дитини
| | 6. Після виведення трубки шкіру навколо ануса протирають або обмивають теплою водою, а потім змащують вазеліном. Поклади пелюшку в бак для брудної білизни.
| Забезпечення інфекційної безпеки
| | 7. Занурь газовідвідну трубку в дезозчин на 1 годину. Промий під проточною водою, знежир. Дезінфікуй методом кип’ятіння протягом 30хвилин. Зберігай в сухому про маркірованому посуді. Знезаразити церату дезрозчином. Зняти гумові рукавички, вимити і висушити руки. Гумові рукавички знезаразити в дезрозчині.
| Забезпечення інфекційної безпеки
| | 8.Після виконання процедури в умовах стаціонару зроби відмітку в листку призначень.
| Забезпечення передачі інформації
|
Білет № 23
“ НАДАВАТИ НЕВІДКЛАДНУ ДОПОМОГУ ПРИ
ГІПЕРТЕРМІЇ”
1.ПФ.С.25.ПП.Н.15.09
Оснащення: Гумовий балончик, стерильні марлеві серветки, гумові рукавички, міхур з льодом, лікарські препарати
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1. Гіпертермічний синдром - це терморегуляторне підвищення температури тіла, яке представляє собою організовану і координовану відповідь організму на захворювання або інший подразник.
| Визначення стану дитини
| | 2.Підготувати необхідне оснащення.
| Забезпечення чіткості виконання процедури
| | 3.Розкрити дитину. Якщо у дитини озноб, розтерти шкіру тулуба, кінцівок 40% спиртом за допомогою грубого рушника до почервоніння. Якщо у дитини відчуття жару, обтерти шкіру тулуба і кінцівок розчином оцту 1: 10. До голови прикласти міхур з льодом на 20 хв. або холодний компрес. Через 30 хв. процедуру повторити. Прикласти до магістральних судин шиї, пахвини, в ліктьових і підколінних ямках пляшечки з холодною водою. Зробити очисну клізму з водою, охолодивши її до 14 – 18 *С.
| Застосування фізичних методів охолодження
| | 4. Вимий і висуши руки, одягни гумові рукавички
| Забезпечення інфекційної безпеки
| | 5.Після очисної клізми зробити лікувальну клізму з 50% розчином анальгіну – 0,5 – 1 мл в 2 – 3 чайних ложках води. Внутрішньом’язово ввести 50% розчин анальгіну – 0,1 мл на рік життя разом з 2% розчином супрастину – 1 – 2 мг на кг маси тіла. Якщо немає ефекту, ввести внутрішньом’язово літичну суміш: 50% розчин анальгіну – 1 мл, 2,5% розчин піпольфену – 1 мл, 2,5% розчин аміназину – 1 мл, 0,5% розчин новокаїну – 5 мл. Суміш дозувати – 0,1 - 0,15 мл на 1 кг маси тіла. В термінових випадках ввести внутрішньом’язово або внутрішньовенно преднізолон – 2 мг на кг маси тіла, гідрокортизон – 5 мг на кг маси тіла.
| Догоспітальна допомога
| | 6.Анальгетики: 50% розчин анальгіну – 0,1 мл на рік життя, внутрішньом’язово, цефеконові свічки – 2 – 4 рази на добу. Препарати: 2,4 % розчин еуфіліну – 3 мг на кг маси тіла внутрішньовенно; 2% розчин папаверину гідрохлориду з 0,2 % розчином платифіліну гідрохлориду або з 1 % розчином дибазолу по 0,1 мл на рік життя внутрішньом’язово. Препарати: 0,25% розчин дроперидолу – 0,1 - 0,2 мл або 0,5 – 1 мг на кг маси тіла, 0,5 % розчин сибазону – 0,1 мл на кг маси, 0,5% розчин седуксену – 0,5 – 1 мг на кг маси тіла. Нейролептичні препарати треба вводити внутрішньом’язово разом з 0,1 % розчином тавегілу, 2,5% розчином піпольфену або 2% розчином супрастину – по 1 – 2 мг на кг маси.
| Для розширення судин і збільшення тепловіддачі
Для проведення нейровегетативної блокади
| | 7.Фізичне охолодження проводити тільки одночасно з нейровегетативною блокадою.
Проводити терапію основного захворювання
| Забезпечення етіологічної терапії.
| | 8. Вимити і висушити руки, зняти рукавички
| Забезпечення інфекційної безпеки
| | 9.Зробити відмітку про виконання маніпуляцій в листку призначень.
| Забезпечення передачі інформації
| «ЗДІЙСНЮВАТИ ДОГЛЯД ЗА ШКІРОЮ
В РАЗІ НАЯВНОСТІ ПОПРІЛОСТЕЙ»
Оснащення:
Стерильні серветки., рушник, стерильне вазелінове масло, пелюшки, розчини відварів череда, ромашки, кори дуба, слабко - рожевий розчин перманганату калію, стерильна вата, присипки с оксидом цинку., тальком, 1% розчин фукорцину, резорцину, мазі
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1. Ввічливо привітатися, назвати себе, отримати дозвіл на проведення процедури. Роз 'яснити матері мету і хід процедури
| Встановлення контакту з пацієнтом та його баньками. Забезпечення прав дитини, матері на інформацію
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості виконання процедури
| | З.Знезаразити руки, одягнути гумові рукавички
| Забезпечення інфекційної безпеки
| | 4. Визначити ступень попрілості. Розрізняють ступені: 1 - почервоніння шкіри без порушення її цілісності, 2 - різке почервоніння з роз'їданням поверхневого шару шкіри (ерозії), 3 - мокнуча поверхня шкіри, яка утворилася в результаті злиття ерозій
| Забезпечення правильності догляду за хворим
| | 5. Проведи лікувальну ванну за загально прийнятою методикою. Для проведення ванни використовуй відвари череди, ромашки, кори дуба або слабко -рожевий розчин перманганату калію. Просуши уражені ділянки шкіри стерильною серветкою.
| Забезпечення дії лікарських трав на шкіру
| 6. При попрілостях 1 ступеня: Оброби стерильною ватною кулькою, зволоженою в стерильному вазеліновому маслі, складки шкіри
| Забезпечення цілісності шкіри
| | 7. При попрілостях 2 ступеня: Оброби шкіру присипками з оксидом цинку, тальком
| Запобігання поширенню ерозій
| | 8.При попрілостях 3 ступеня: Оброби шкіру 1% розчином резорцину, фукорцину, 1% розчином перманганату калію. При зменшенні запального процесу використовуй мазі, які містять седативні, протизапальні, пом'якшувальні, антибактеріальні, вітамінні компоненти. Мазь наклади на уражені ділянки шкіри ватним тампоном.
| Забезпечення підсушування мокнучої поверхні шкіри
| | 9.Зняти гумові рукавички, вимити і висушити руки. Гумові рукавички знезаразити в 3% розчині хлораміну
| Забезпечення інфекційної безпеки
| | 10.Зроби відмітку про догляд за дитиною в листку призначень.
| Забезпечення передачі інформації
|
Білет № 24
“ ПРОВОДИТИ ЕКСПРЕС – ДІАГНОСТИКУ ГЛЮКОЗИ ТА КЕТОНОВИХ ТІЛ У СЕЧІ”
1.ПФ.С.23.ПП.Н.07.02
Оснащення: Суха чиста ємність для збирання сечі, глюкотест у наборі, гумові рукавички
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | 1.Ввічливо привітатися, назвати себе, отримати дозвіл на проведення процедури. Роз ‘яснити матері мету і хід процедури.
| Встановлення контакту з пацієнтом та його батьками
Забезпечення прав дитини, матері на інформацію
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості виконання процедури
| | 3.Знезаразити руки, одягнути гумові рукавички
| Забезпечення інфекційної безпеки
| | 4. Збери сечу в чисту суху ємність. Папір з набору глюкотесту занурь в сечу на 2 – 3 сек. Поклади цю стрічку паперу на білу пластинку з набору глюкотесту. Отримане забарвлення на папері порівняй з кольоровою шкалою, яка є в наборі. Якщо в сечі є глюкоза, папір змінює своє забарвлення. За шкалою визнач рівень глюкози.
| Забезпечення правильності виконання методики.
 У здорової дитини глюкози і кетонових тіл в сечі немає.
У здорової дитини глюкози і кетонових тіл в сечі немає.
| | 5. Зняти гумові рукавички, вимити і висушити руки
| Забезпечення інфекційної безпеки
| | 6. Отримані данні запиши до історії розвитку дитини або в листок призначень лікаря.
| Забезпечення передачі інформації
|
“РОЗРОБЛЯТИ РЕКОМЕНДАЦІЇ ПО РАЦІОНАЛЬНОМУ ВИГОДОВУВАННЮ ”
4.ПФ.С.01.ПР.Р.06.01
Оснащення:
Суміші для догодовування, страви для підгодовування, чайна ложечка, тарілка, чашка, пелюшка, серветки, перекип’ячена вода.
| ЕТАПИ
| ОБГРУНТУВАННЯ
| | Розрахунок добової і разової кількості їжі
| | 1. Розрахуйте добову кількість їжі дітям першого року життя, проводьте об’ємний або калорійний (енергетичний) методи. Для доношених новонароджених перших 10 днів життя добову кількість їжі розраховуйте за допомогою формули Фінкельштейна: (70 х п) або (80 х п), де п – кількість днів життя дитини, коефіцієнт 70 - якщо маса тіла дитини при народженні менше ніж 3200 г; коефіцієнт 80 – якщо більше ніж 3200 г.
| Для недоношених дітей перших 10 днів життя добову кількість їжі розраховуйте за формулою Зайцевої: (2% від М х п), де М – маса тіла при народженні, п – кількість днів.
Недоношену дитину з масою тіла менше ніж 2000 г годуйте 8 – 10 разів на добу.
| | 2. З 10 – ї доби життя до 2 місяців добова кількість їжі дорівнює 1/5 маси тіла;
З 2 до 4 міс – 1/6;
З 4 до 6 міс – 1/7;
З 6 до 9 міс – 1/8.
Об’єм їжі не повинен перевищувати 1 л.
| Об’ємний метод.
| | 3. На 1 кг маси тіла дитина повинна отримувати:
Перші 3 місяці – 120 ккал на добу;
3 – 6 міс – 115 ккал на добу;
6 – 9 міс - 110 ккал на добу;
9 – 12 міс – 100 ккал на добу.
1 л жіночого молока в середньому містить 700 ккал, тому розраховуйте добову потребу в молоці (х) так:
1000 мл – 700 ккал
Х мл – кількість ккал, яка необхідна дитині.
| Калорійний метод.
| | 4. Розрахуйте разову дозу їжі. Для цього добову потребу в їжі поділіть на кількість годувань. Разова доза їжі не повинна перевищувати 200 мл.
| Новонароджену дитину необхідно годувати 7 разів на добу (кожні 3 години з 6 – год. нічною перервою).
6 – 9 – 12 – 15 – 18 – 21 – 24
| | 5. При грудному вигодовуванні практикуйте вигодовування дитини за її потребою, а не за розкладом.
| Вільний режим годування груддю найкращий стимул для лактації.
| | 6. Для корекції вмісту в раціоні вітамінів та мікроелементів дитині дайте сік. Починайте давати з кількох крапель, поступово збільшуючи кількість соку і за 5 – 7 діб доведіть до необхідного об’єму.
| Сік дитині введіть після 3 місяців. Добову кількість соку краще давати в декілька приймань.
| | 7. З 2- місячного віку до введення підгодовування дитину годують 6 разів на добу (кожні 3,5 години).
Після введення підгодовування дитину годують 5 разів на добу (кожні 4 години).
| 6 – 9.30 – 13 – 16.30 – 20 – 23.30
6 – 10 – 14 – 18 - 22
| | Введення догодовування
| | 1.Роз ‘яснити матері мету і хід догодовування, отримати згоду матері.
Догодовування призначають при недостатній кількості молока в матері та неефективності заходів профілактики гіпогалактії, дитину переводять на змішане вигодовування.
| Забезпечення прав дитини, матері на інформацію
| | 2.Підготувати необхідне оснащення
| Забезпечення чіткості процедури
| | 3.Вимити, висушити руки
| Забезпечення інфекційної безпеки
| | 4.Провести дитині контролююче зважування. Контролююче зважування проводьте кілька разів, визначте середнє значення.
| Визначення кількості висмоктаного молока з груді матері.
| | 5. Визначить необхідну кількість молочної суміші для догодовування.
| Забезпечення достовірності результатів обстеження
| | 6. Догодовування молочною сумішшю дайте тільки після годування грудьми, щоб дитина не відмовлялася від грудного молока, втамувавши голод солодкою сумішшю.
| Діти звикають отримувати їжу без особливих зусиль із пляшечки через соску, часто починають менш охоче смоктати груди, що посилює гіпогалактію, а потім зумовлює і повну відмову дитини від грудей.
| | 7. Залежно від кількості молока в матері догодовування дайте після кожного годування грудьми або після деяких годувань.
| Навіть при невеликій кількості грудного молока в матері необхідно якомога довше зберегти його в раціоні дитини.
| | 8. Краще давати догодовування з ложечки. Безпосередньо перед годуванням суміш підігрівайте на водяній бані до температури 37* - 40*С. Молочна суміш для догодовування не повинна бути занадто холодною або гарячою.
| Забезпечення безпеки, комфортних умов дитини
| | 8. Вимити, висушити руки.
| Забезпечення інфекційної безпеки
| | 9. Про проведення контрольного зважування та введення догодовування дитині зробіть відмітку в «Історії розвитку дитини» (форма №112/о)
| Забезпечення передачі інформації
| | Введення підгодовування
| | 10. Перше підгодовування дітям вводьте у 6 – місячному віці. Підгодовування необхідне для задоволення зростаючих потреб організму дитини в білках, жирах, вуглеводах, вітамінах та для забезпечення функції жувального апарату.
| Підгодовування вводять усім здоровим дітям, незважаючи на достатню кількість молока в матері.
| | 11. Перша страва для підгодовування – овочеве пюре або 5% молочна каша. Підгодовування вводьте поступово, починаючи з 1 – 2 чайних ложок, перед грудним вигодовуванням (краще другим).
| Дітям із нормальною масою тіла, при анемії, рахіті, паратрофії, алергійному діатезі першим підгодовуванням є овочеве пюре. Дітям із дефіцитом маси тіла першим підгодовуванням є 5% молочна каша.
| | 12. Друге підгодовування вводьте після введення першого, коли дитина адаптується до нього. Для другого підгодовування використовуйте 5% молочну кашу або овочеве пюре, залежно від страви для першого підгодовування. Через 7 – 10 діб 5% кашу на половинному молоці замініть на кашу на незбираному молоці, а ще через тиждень чергуйте рисову, гречану, вівсяну, манну кашу. Через місяць дитині дайте 10% кашу.
| Поступово збільшуйте кількість підгодовувань і (за 7 днів) доведіть до повного об’єму, замінюючи повністю одне годування груддю або сумішшю.
| | 13. Енергетичну цінність страв для підгодовування збільшуйте за рахунок введення м’ясного бульйону та мясного пюре. Дітям бульйон та мясне пюре уводьте у 6 міс. Дітям першого року життя кількість бульйону становить 30 – 50 мл, кількість пюре – 30 – 50 г. З 8 – місячного віку вводьте фрикадельку, з 10 місяців – парову котлету.
| Не вводьте одночасно дві нові страви для підгодовування. Не слід давати одну й ту саму страву двічі на добу.
| | 14. Третє підгодовування вводьте у 8 місячному віці Третє грудне вигодовування замініть на незбираний кефір.
| Третє підгодовування краще давати на ніч (останнє годування).
| | 15. Пам’ятайте:
- підгодовування вводять тільки здоровим дітям;
- підгодовування дають перед годуванням груддю;
- страви для підгодовування вводять поступово, починаючи з малих доз;
- страви для підгодовування дають з ложечки, вони повинні бути гомогенними.
| Правила введення підгодовування.
| | 16. Про введення підгодовування дитині зробіть відмітку в «Історії розвитку дитини» (форма №112/о)
| Забезпечення передачі інформації
| | | | |
Білет № 27, 32
Дата добавления: 2015-12-15 | Просмотры: 799 | Нарушение авторских прав
|





















 У здорової дитини глюкози і кетонових тіл в сечі немає.
У здорової дитини глюкози і кетонових тіл в сечі немає.