|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
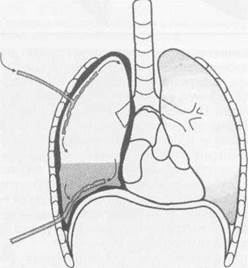
Несостоятельность культи главного бронха после пневмонэктомии по поводу гангрены легкогоЛетальность после радикального хирургического лечения гангрены легкого, к сожалению, остается высокой не только из-за полиорганной дисфункции в условиях плевропульмонального сепси- Рис. 12. Схема дренирования плевральной полости после пульмонэктомии по поводу гангрены легкого.
В зависимости от величины свища Е. А. Вагнер и соавт. (1993) разделяют НКБ на три степени: I — диаметр свища до 0,4 см, II — до 1 см, III —более 1 см и полное расхождение стенок бронха. Несостоятельность культи бронха возникает вследствие нарушений условий, необходимых для заживления ран первичным натяжением, — это раздавливание бронха браншами сшивающего аппарата, некачественное прошивание культи отдельными танталовыми скобками, дополнительное наложение частых швов на поврежденный участок, обусловливающее нарушение кровоснабжения культи бронха и провоцирующее повторную несостоятельность. Кровоснабжение тканей культи нарушается при выделении бронха из клетчатки корня; проведение швов через слизистые оболочки и просвет бронха способствует ин- хирургическая инфекция и гнойно-септическая хирургия
Рис. 14. Пациент И. после внутрипросветной миобронхопластики.
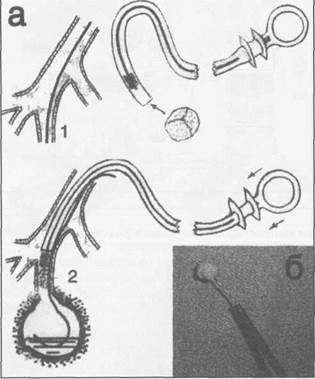
Вышеприведенные факторы обусловили формирование нового направления - внутри-просветного формирования культи главного бронха. В качестве пластического материала использовали как мышечную ткань (широчайшая мышца спины), так и большой сальник. Существо метода внутрипросветного закрытия несостоятельности культи бронха и бронхиального свища с использованием мышечного лоскута с сохраненным осевым кровоснабжением заключалось в следующем (рис. 13). Мобилизовали аутотранс-плантат из широчайшей мышцы спины путем пересечения трех точек фиксации - от гребня подвздошной кости, остистых отростков позвонков, нижних ребер. Из него формировали большой и подвижный мышечный лоскут (а). Далее из дистального конца мышечного трансплантата формировали три пряди (б). Среднюю прядь адаптировали к размеру просвета культи бронха и внедряли до карины трахеи под контролем фибробронхоскопа (в). Крайние пряди располагали перибронхиально и фиксировали отдельными швами циркулярно (г). Тем самым достигали эффективной окклюзии свища. В качестве иллюстрации приводим следующее наблюдение. Больной И., 46 лет, доставлен в клинику 23.08.96 машиной скорой помощи в тяжелом состоянии. Ранее, в 1995 г., перенес пневмонэктомию по поводу распространенной гангрены правого легкого. На протяжении всего послеоперационного периода чувствовал себя неплохо. За последние два месяца появилась одышка в покое, слабость, кашель с отхожде-нием зловонной мокроты в объеме до 500-700 мл за сутки. За медицинской помощью, до момента поступления в клинику, не обращался. При поступлении: АД 60/0 мм рт.ст., пульс на периферических сосудах нитевидный, одышка до 38 в минуту. Сознание угнетено (сопор). Больной помещен в палату интенсивной терапии и реанимации, где переведен на искусственную вентиляцию левого легкого. При дренировании правой плевральной полости эвакуировано 1500 мл мутной жидкости с хлопьями и неприятным запахом. При фибробронхоскопии осмотрена культя правого главного бронха длиной до 1 см - видны лигатуры и металлические скрепки, при дыхательных экскурсиях обнаружен дефект культи в 1/4 ее просвета. На обзорной рентгенограмме грудной клетки определяется уровень жидкости до I ребра. Слева, по всей легочной ткани, определяются множественные инфильтративные тени, больше выраженные в базальных отделах. В течение 5 сут проводилась продленная ИВЛ, санация плевральной полости, антибактериальная, симптоматическая терапия. После стабилизации состояния, 28.08.96 переведен в общее отделение, где была продолжена антибактериальная, противовоспалительная терапия, санация плевральной полости. 30.11.96 больному была выполнена операция: внутрипросветная миобронхопластика. Доступом, разработанным в клинике (рис.14), обнажена широчайшая мышца спины и отсечена от 3-х точек ее фиксации с сохранением осевого кровоснабжения (a. et v. thoracodorsalis). Мышца истончена, видны признаки ее рубцового перерождения. Единым блоком резецированы III—VI ребра. Объем плевральной полости до 800 мл, стенки покрыты рыхлым фибрином, небольшое количество мутной жидкости. Париетальная декортикация. Свищ культи бронха диаметром 1,5 см. Выполнена внутри-
Рис. 15. Оментобронхопластика при бронхиальном свище культи главного бронха.
Рис. 16. Алгоритм лечебных мероприятий в зависимости от степени легочного кровотечения.
БАГ - бронхиальная артериография; ФБС - фибро-бронхоскопия; ТБС - ригидная трахеобронхоско-пия; ОБ - окклюзия бронха; ЭОБА - эндоваскуляр-ная окклюзия бронхиальной артерии; ЭРИТ - эндо-васкулярная регионарная инфузионная терапия.
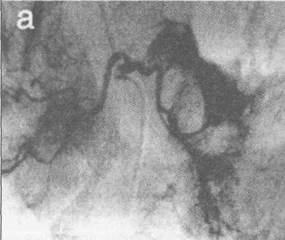
а - ранняя артериальная фаза. Массивная экстравазация контрастированной крови в 3-м сегменте левого легкого (3); б - после эндоваскулярной окклюзии обеих ветвей бронхиального ствола.
просветная миобронхопластика. Контроль на герметичность. Дренирование плевральной полости. Ушивание раны. Послеоперационный период протекал гладко. Выписан с выздоровлением 24.01.96 Пациент осмотрен через 2 года, жалоб не предъявляет, работает по специальности (водитель). В случаях нарушения осевого кровоснабжения широчайшей мышцы спины или ее атрофии целесообразно производить внутрипросветную омен-тобронхопластику. Ее проводили по следующей методике: после мобилизации культи бронха и санации плевральной полости выполняли верхнесрединную лапаротомию, мобилизовали большой сальник. Сохранение кровоснабжения трансплан- тата осуществлялось ветвями левой желудочно-сальниковой артерии. Проведение трансплантата в грудную полость осуществляли через окно в диафрагме в области реберно-диафрагмального синуса. И далее по аналогии мышечного трансплантата выполняли внутрипросветную бронхопластику (рис.15). Опыт лечения 66 больных НКБ показал преимущество пластических способов укрытия при первичных и вторичных операциях по поводу гангрены легкого. Рецидивы свища произошли в 9,2 % случаев, послеоперационная летальность снизилась с 79,4 до 15,6%.
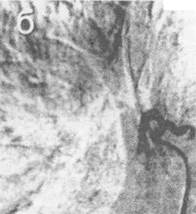
а - схема манипуляции; б - внешний вид фибробронхоскопа с окклюдером; 1 - коникостомический катетер; 2 - окклюдер
Дата добавления: 2015-12-15 | Просмотры: 850 | Нарушение авторских прав |
 са, но и локальных, трудно корригируемых осложнений, среди которых особое место занимают несостоятельность культи бронха и бронхиальные свищи. Частота развития несостоятельности культи бронха (НКБ) может достигать 50-65%, а летальность при возникновении этого жизнеутрожающе-го осложнения составляет 56-70%.
са, но и локальных, трудно корригируемых осложнений, среди которых особое место занимают несостоятельность культи бронха и бронхиальные свищи. Частота развития несостоятельности культи бронха (НКБ) может достигать 50-65%, а летальность при возникновении этого жизнеутрожающе-го осложнения составляет 56-70%.




 Рис. 13. Миобронхопластика при несостоятельности культи главного бронха.
Рис. 13. Миобронхопластика при несостоятельности культи главного бронха.

 фицированию тканей раны, формированию лигатурных бронхоплевральных сообщений; пересечение вблизи бифуркации, где выражена ригидность хрящевого каркаса, вызывает прорезывание краев раны швами. Приведенные выше причины НКБ универсальны для оперативных вмешательств, выполненных при любой легочной патологии. В случае распространенной гангрены легкого добавляется еще один немаловажный фактор - это явления некротического панбронхита. Гистологические исследования краев пересеченного бронха продемонстрировали глубокое вовлечение в деструктивный воспалительный процесс всех его слоев, включая хрящевую ткань.
фицированию тканей раны, формированию лигатурных бронхоплевральных сообщений; пересечение вблизи бифуркации, где выражена ригидность хрящевого каркаса, вызывает прорезывание краев раны швами. Приведенные выше причины НКБ универсальны для оперативных вмешательств, выполненных при любой легочной патологии. В случае распространенной гангрены легкого добавляется еще один немаловажный фактор - это явления некротического панбронхита. Гистологические исследования краев пересеченного бронха продемонстрировали глубокое вовлечение в деструктивный воспалительный процесс всех его слоев, включая хрящевую ткань.

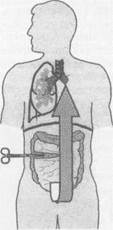
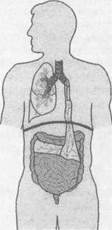




 Рис. 17. Бронхиальная артериография больного М.
Рис. 17. Бронхиальная артериография больного М.