|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
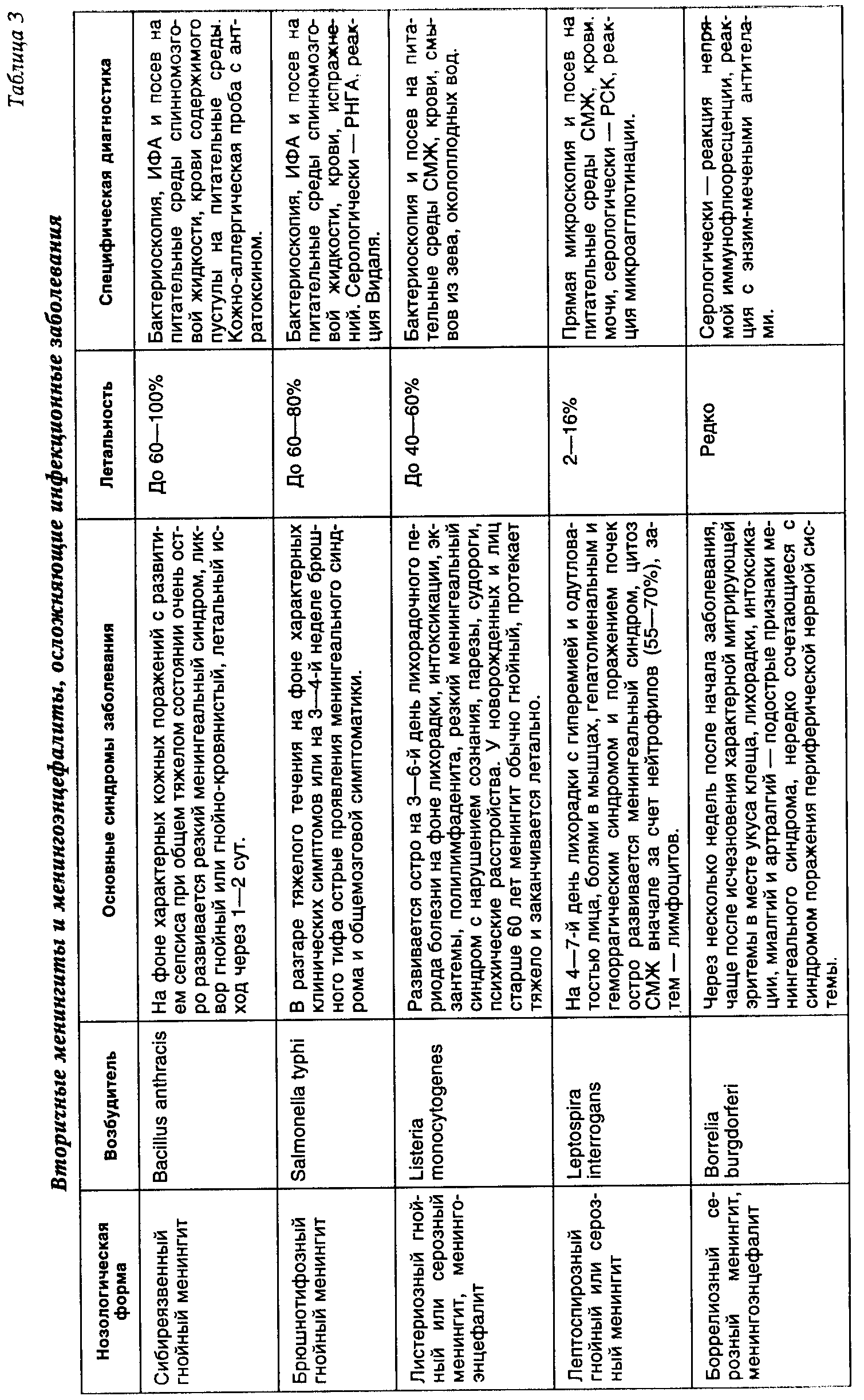
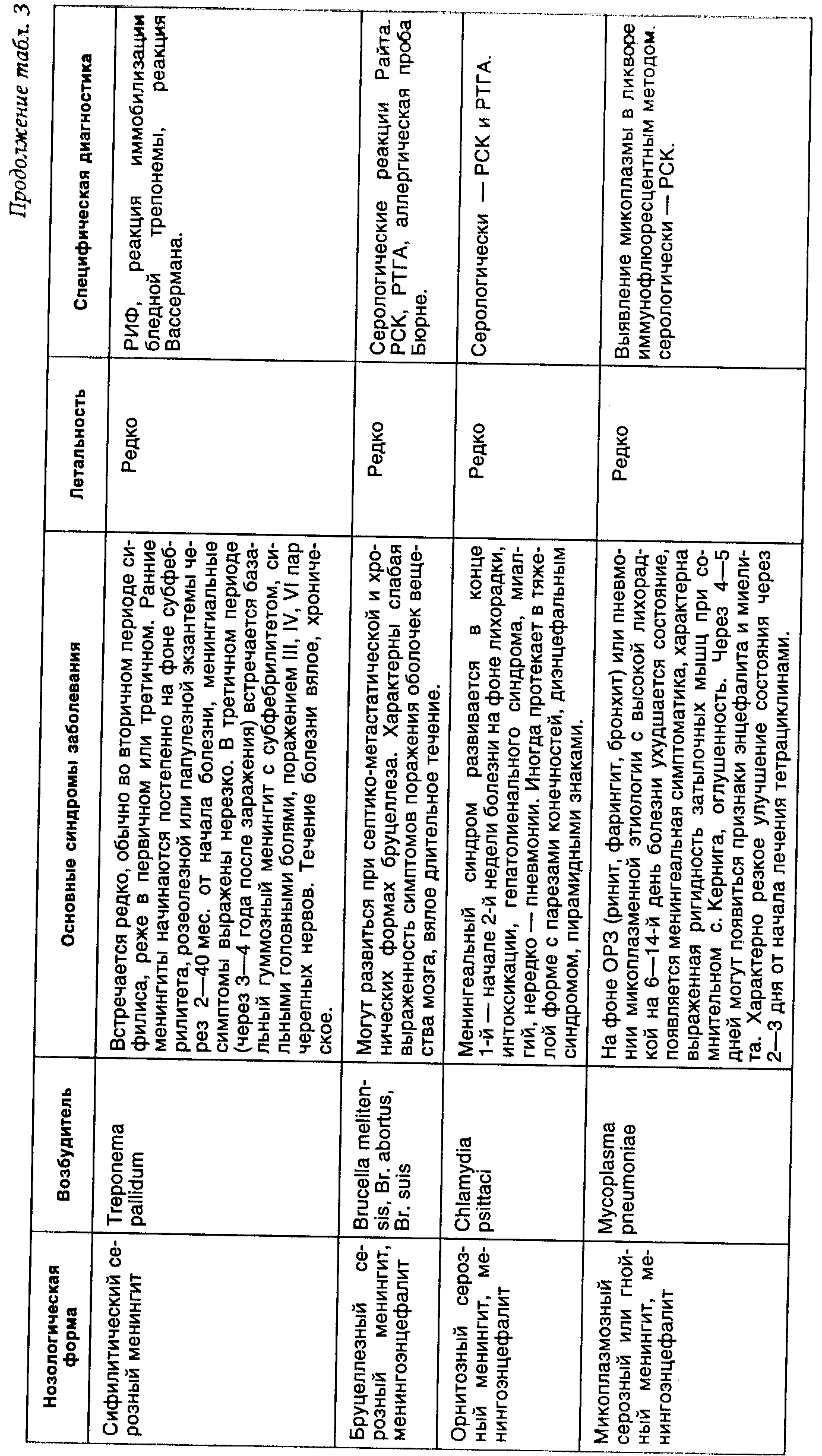
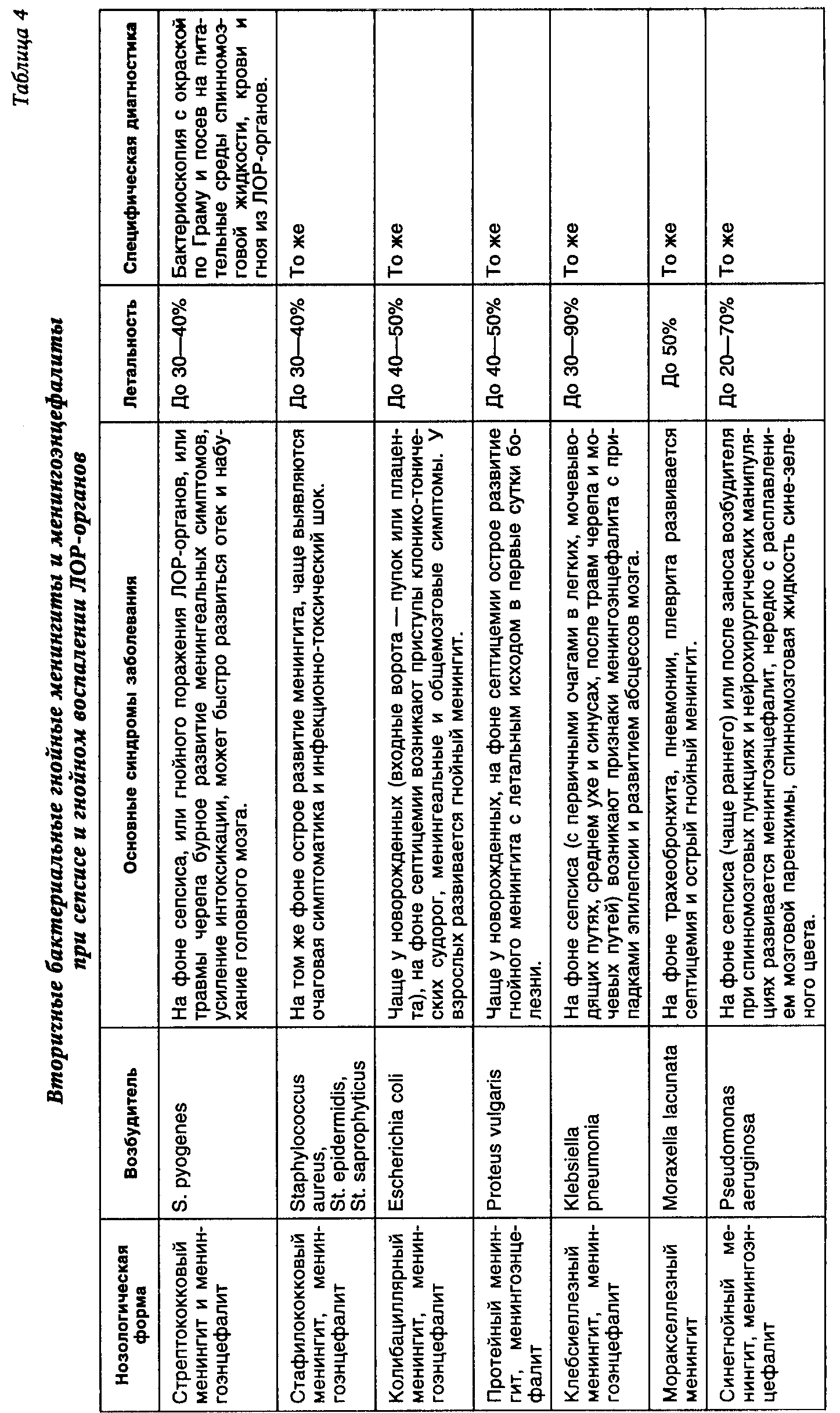
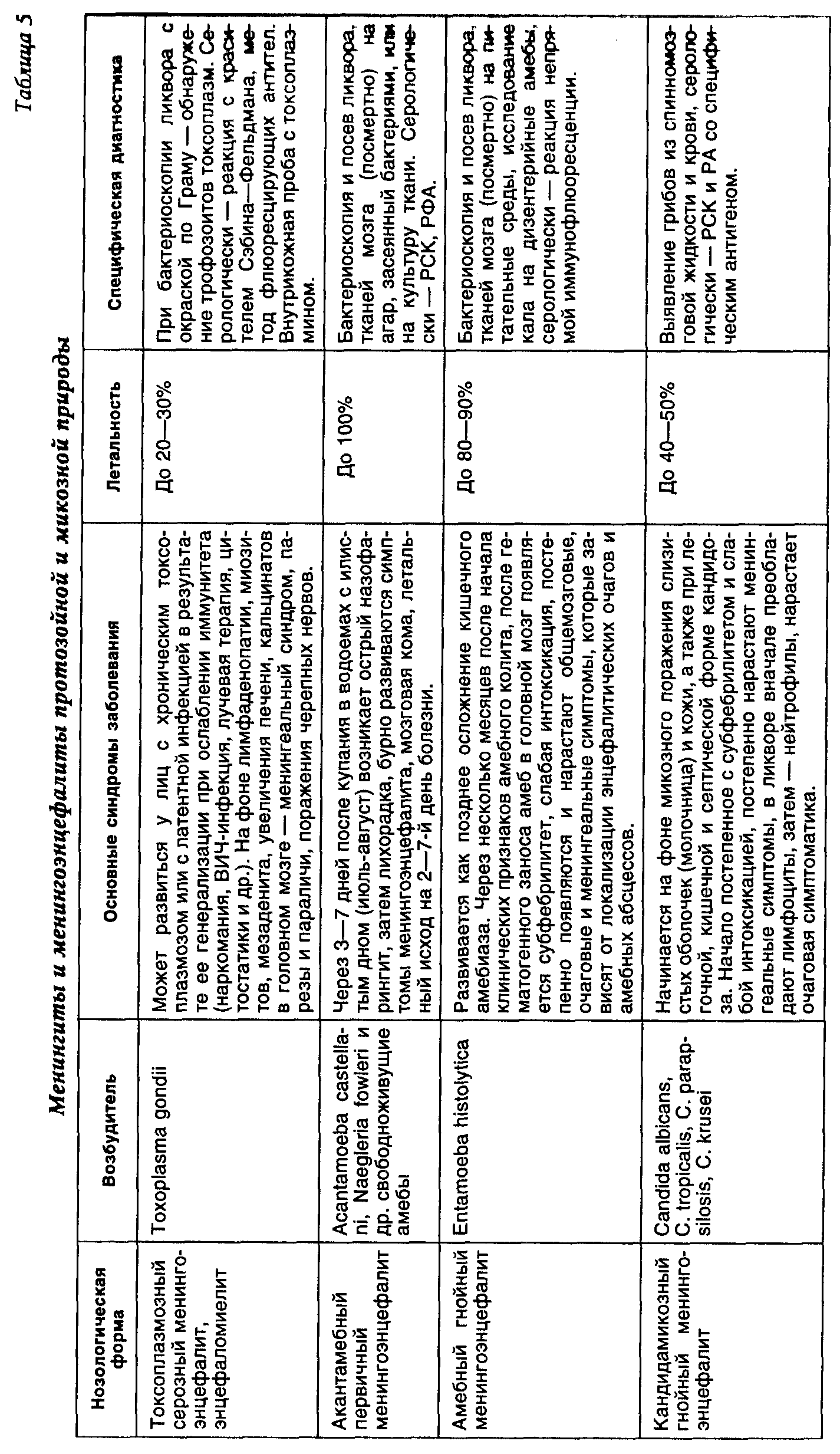
БАКТЕРИАЛЬНЫЕ МЕНИНГИТЫ И МЕНИНГОЭНЦЕФАЛИТЫ
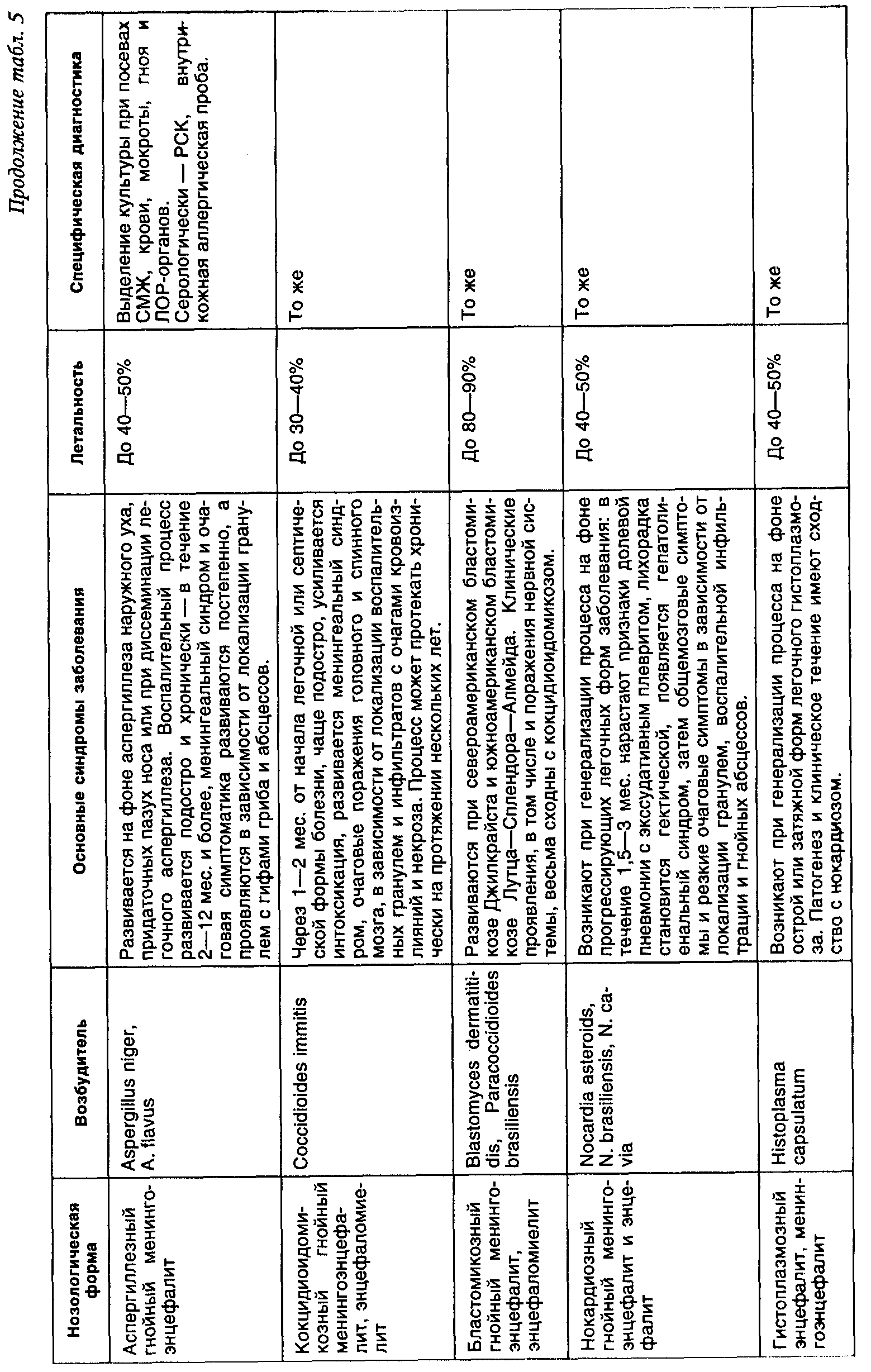
Менингиты и менингоэнцефалиты бактериальной природы — инфекционные заболевания, обусловленные различными возбудителями, характеризующиеся гнойным или серозным воспалением оболочек головного и спинного мозга (клинически проявляющимся синдромом менингита), а также тканей головного мозга, иногда вплоть до белого вещества (синдром энцефалита). Бактериальные менингиты и менингоэнцефалиты подразделяют на первичные и вторичные. К первичным принято относить менингиты (менингоэнцефалиты), возникшие как самостоятельные заболевания (табл. 2). В эту группу входят менингококковый, пневмококковый, пфейфферовский и туберкулезный менингиты и менингоэнцефалиты. Ко вторичным относят менингиты и менингоэнцефалиты, развившиеся как осложнение основного заболевания или гнойно-воспалительного процесса и других органах и тканях. В эту группу входят менингиты, осложняющие бактериальные инфекционные заболевания: сибиреязвенный, брюшнотифозный, листериозный, лептоспирозный, боррелиозный, сифилитический, бруцеллезный, орнитозный, микоплазмозный менингиты и менингоэнцефалиты (табл.3). К вторичным относятся также менингиты и менингоэнцефалиты при сепсисе и гнойном воспалении ЛОР-органов: стрептококковой, стафилококковой, колибациллярной, протейной, клебсиеллезной, моракселлезной, синегнойной природы (табл. 4). Особую группу представляют важные в дифференциально-диагностическом отношении менингоэнцефалиты и энцефало- миелиты протозойной и микозной природы: токсоплазмозный, акантамебный, амебный, кандидомикозный, аспергиллезный, кокцидиоидомикозный, бластомикозный, нокардиозный и гистоплазмозный (табл. 5). Актуальность этой патологии заключается в тяжелом течении менингоэнцефалитов с нередкими летальными исходами и остаточными органическими изменениями поражения нервной системы, приводящими к нарушениям трудоспособности и инвалидизации. К примеру, удельный вес летальности от гнойных менингитов у лиц молодого возраста на протяжении последних 30 лет составляет 25% от смертельных исходов при всей инфекционной патологии. Последствия менингитов и менингоэнцефалитов составляют 27—29% от всех органических заболеваний нервной системы (В. И. Покровский). Этиологическая структура бактериальных менингитов характеризуется многообразием и зависит от эпидемической обстановки в том или ином регионе, а также социально-гигиенических условий жизни, труда и быта различных возрастных групп населения. Подавляющая часть бактериальных менингитов в Европе, США и Африке вызывается сравнительно небольшой группой микробов — менингококком, пневмококком и палочкой Афанасьева—Пфейффера (гемофильная палочка инфлюэнцы). В периоды эпидемии менингококковой инфекции удельный вес менингитов этой этиологии у взрослых и детей повышается до 66—90%. В межэпидемический период доля менингококковой инфекции снижается до 15—25%, возрастает удельный вес пневмококковых менингитов (до 10—25%), у лиц пожилого возраста — стрептококковых (0,7—10,5%), стафилококковых (0,7—7,8%) и гнойных менингитов другой этиологии. У детей этиология гнойных менингитов сущест- венно зависит от возраста: в период новорожденности (от 0 до 29 дней) наиболее частым этиологическим агентом является кишечная палочка, у детей грудного возраста (от 1 мес. до 2-х лет) — гемофильная палочка инфлюэнцы, в дальнейшем (от 2 до 16 лет) возрастает доля менингококковых и пневмококковых менингитов. В середине XX столетия значительный удельный вес имел туберкулезный менингит у детей (до 14,8% от всех менингитов). Затем число заболеваний уменьшилось до единичных, однако в последние годы вновь имеется тенденция к повышению заболеваемости, в том числе и у взрослых. Гораздо реже встречаются менингиты другой этиологии. Тем не менее многие из гнойных менингитов (протейный, клебсиеллезный, синегнойный, сибиреязвенный, брюшнотифозный, листериозный) и редко встречающиеся протозойные и микозные менингоэнцефалиты протекают очень тяжело и при поздней диагностике и лечении чаще всего могут заканчиваться летальным исходом. В группе серозных бактериальных менингитов, осложняющих некоторые инфекционные заболевания (лептоспироз, клещевой боррелиоз, сифилис, бруцеллез, орнитоз, микоплазмоз), воспалительный процесс в оболочках мозга протекает более доброкачественно, однако при запоздалой диагностике и лечении могут оставаться остаточные изменения нервной системы. Пути проникновения инфекционного агента в мягкие мозговые оболочки и ткани мозга различны. При инфекционных заболеваниях, сопровождающихся бактериемией, и при сепсисе инфекционный агент проникает в оболочки мозга гематогенным путем. При гнойных менингитах, осложняющих гнойно-воспалительные заболевания ЛОР-органов (синуситы, отиты, мастоидиты) бактериальная инфекция проникает в мозговые оболочки контактным или сегментарно-васкулярным путем. При лабиринтогенном пути воспалительный процесс распространяется из среднего уха во внутреннее, а затем через внутренний слуховой проход в субарахноидальное пространство. Тимпаногенный путь проходит через щели в tegmen tympani, существующие для прохождения кровеносных сосудов. После травм черепа играют роль вновь образованные сообщения между полостью среднего уха, придаточных пазух носа и мозговыми оболочками вследствие разрушения костей. При первичных гнойных менингитах акантамебной природы воротами инфекции является слизистая оболочка носа, откуда амебы по обонятельным нервам проникают в оболочки и головной мозг. Синдромальный или этиологически недифференцированный диагноз менингита устанавливается на основании сочетания следующих клинико-патогенетических синдромов: менингеального (оболочечного); синдромов инфекционного заболевания; изменений спинномозговой жидкости. Менингеалъный синдром складывается из общемозговых и собственно менингеальных симптомов. К общемозговым симптомам относятся очень интенсивная, мучительная головная боль распир-а ющего, диффузного характера, рвота, нередко без предшествующей тошноты, не приносящая больному облегчения; при тяжелом течении — психомоторное возбуждение, бред, галлюцинации, судороги, периодически сменяющиеся вялостью и нарушением сознания (оглушенность, сопор, кома). Собственно менингеальные симптомы можно разделить на 4 группы. К 1-й группе относится общая гиперестезия — повышенная чувствительность к раздражителям органов чувств — световым (светобоязнь), звуковым (гиперакузия), тактильным. Ко 2-й группе менингеальных симптомов относятся мышечные тонические напряжения. Наиболее важные из них: ригидность затылочных мышц (затруднение при попытке наклонить голову больного к груди), симптом Кернига (затруднение и болевая реакция при попытке распрямить согнутую в коленном и тазобедренном суставах ногу), симптомы Брудзинского - верхний (попытка наклонить голову больного к груди приводит к сгибанию нижних конечностей в коленных и тазобедренных суставах), средний (надавливание на лобок приводит к такой же реакции) и нижний (максимальное пригибание согнутой в коленном суставе одной ноги к животу сопровождается автоматическим сгибанием другой ноги в коленном и тазобедренном суставах). Ригидность длинных мышц спины приводит к тому, что больной изогнут кзади и не может согнуться вперед. При тяжелом течении менингита очень характерна поза больного: голова запрокинута назад, туловище максимально разогнуто, ноги приведены к животу, живот втянут, у новорожденных и грудных детей выявляется симптом Лес-сажа («подвешивания»), при котором приподнимание ребенка за подмышечные впадины приводит к сгибанию ног в тазобедренных и коленных суставах, подтягиванию их к животу и длительной фиксации в таком положении (у здорового ребенка ножки свободно двигаются). У детей отмечаются также напряжение и выпячивание большого родничка как проявление внутричерепной гипертензии. К 3-й группе менингеальных симптомов относятся реактивные болевые феномены: болезненность при надавливании на глазные яблоки, в местах выхода на лице ветвей тройничного нерва, в местах выхода больших затылочных нервов (точка Керера); на переднюю стенку наружного слухового прохода (симптом Менделя); усиление головной боли и болевая гримаса при перкуссии скуловых дуг (симптом Бехтерева) и черепа (симптом Пулатова). К 4-й группе менингеальных симптомов можно отнести изменения брюшных, периостальных и сухожильных рефлексов: вначале их оживление, а затем неравномерное снижение (анизорефлексия). При менингитах нередко выявляются признаки поражения черепных нервов, головного и спинного мозга; диагностика и оценка этих симптомов должна проводиться с участием невропатолога. При менингитах (менингоэнцефалитах) выявляется ряд клинико-патогенетических синдромов и симптомов, характерных для инфекционных болезней: общая интоксикация, лихорадка, экзантема и энантема, лимфаденопатия, увеличение печени и селезенки, изменение функций различных органов и систем. Это позволяет провести дифференциальную диагностику менингита от неинфекционных заболеваний. Для подтверждения диагноза менингита необходимо исследование спинномозговой жидкости (СМЖ). Показанием для выполнения спинномозговой пункции служит появление менингеальных симптомов, даже если они слабо выражены. В норме СМЖ прозрачна и бесцветна, вытекает при поясничном проколе в положении больного лежа под давлением от 100 до 200 мм вод. ст. (0,98 -0,96 кПа), содержит (2 - 10) х 10 6/л лимфоцитов, 0,23-0,33 г/л белка, хлоридов 120—130 ммоль/л, сахара от 0,42 до 0,6 г/л (т. е. не ниже 50% уровня в сыворотке крови). В случаях нормального содержания в СМЖ клеток, белка, хлоридов и сахара, при вытекании ее под повышенным давлением у больных с признаками общемозговой менингеальной симптоматики констатируется менингизм. Клинические признаки менингизма вызваны не воспалением мозговых оболочек, а их токсическим раздражением и повышением внутричерепного давления при гриппе и других ОРЗ, менингококковом назофарингите, ангине, брюшном тифе и других болезнях. Этиологическая расшифровка этих болезней проводится с использованием клинических и лабораторных методов. Менингизм проявляется обычно в остром периоде болезни и держится, как правило, не более 1—3 дней. Если менингеальные явления не исчезают, а тем более нарастают, необходимо делать повторные диагностические пункции. Наличие прозрачной или опалесцирующей СМЖ с умеренным плеоцитозом (от нескольких десятков до нескольких сотен клеток в 1 мм3, преимущественно лимфоцитов) свидетельствует о серозном менингите. Мутная СМЖ с высоким нейтрофильным плеоцитозом и повышенным содержанием белка дает основание диагностировать гнойный менингит. Специфическая диагностика предусматривает выявление возбудителя в СМЖ с помощью бактериоскопии, ИФА и получения культуры после посева ликвора на питательные среды, одновременно при заболеваниях, сопровождающихся бактериемией, делается посев на питательные среды крови, при воспалительных заболеваниях ЛОР-органов — гнойного экссудата из них. Используются серологические реакции (РСК, РТГА, РНГА и др.) со специфическими диагностикумами. Решающую роль в комплексном лечении больных менингитами и менингоэнцефалитами играет этиотропная терапия. Подавляющее большинство возбудителей наиболее часто встречающихся бактериальных менингитов и менингоэнцефалитов чувствительно к антибиотикам пенициллинового ряда. При менингитах менингококковой, пневмококковой, стрептококковой, листериозной, лептоспирозной, боррелиозной, сифилитической, сибиреязвенной природы препаратом выбора является бензилпе-нициллин. В связи со слабой проницаемостью антибиотиков через гемато-энцефалический барьер для достижения в воспаленных тканях оптимальной концентрации бензилпенициллин применяется в массивных дозах (200— 300 ЕД/кг/сут. внутривенно и внутримышечно в 6 введений). Этиотропная терапия менингитов проводится до улучшения состояния больного, исчезновения менингеальной симптоматики и снижения цитоза в ликворе менее 100 клеток с преобладанием лимфоцитов. Из других препаратов пенициллинового ряда целесообразно использовать в тех же дозах: при стафилококковом менингите — оксациллин или ампициллина-клавуланат; при пфейфферовском, эшерихиозном, сальмонеллезном — ампициллин, или амоксициллин, или ампициллин-клавуланат, или ампициллин/сульбактам, при протейном и клебсиеллезном — тикарциллин-клавуланат, при синегнойном — азлоциллин или пиперациллин. Препаратами резерва при перечисленных менингитах могут являться: левомицетина-сукцинат 50—75 мг/кг/сут. внутривенно в 3 введения, рифампицин 20—30 мг/кг/сут. внутрь в 3 введения, цефтриаксон 75 мг/кг/сут. внутривенно в 2 введения, меропенем 80—90 мг/кг/сут. внутривенно в 3 введения, амикацин 30 мг/кг/сут. внутривенно в 2 введения. При бруцеллезном, орнитозном и микоплазмозном менингитах показано применение тетрациклина — 2,0 г в сутки в 4 введения, или рифампицина 1,2 г в 3 введения, или амоксициллин 1,5 г в 3 введения. При токсоплазмозном менингите рекомендуется дараприм внутрь 200 мг в 2 введения первые два дня, затем по 50 мг в день в сочетании с сульфадимезаном по 4,0 г в сутки в 4 приема. При туберкулезном менингите применяется сочетание препаратов: изо-ниазид 15 мг/кг/сут. в 2 введения, или фтивазид 40 мг/кг/сут. в 3 приема в сочетании с рифампицином 30 мг/кг/сут. в 3 введения, или канамицином 50 мг/кг/сут. в 3 введения. При амебном энцефалите назначают метронидазол по 750 мг 3 раза в день в сочетании с ятреном по 650 мг 3 раза в день и дегидроэметином по 1 мг/кг/сут., при формировании абсцесса — хирургическое лечение. При но-кирдиозном менингите эффективен ко-тримоксазол 20 мг/кг/сут. внутривенно в 3—4 введениях. При акантамебном, кандидозном, аспергиллезном, кокцидиоидомикозном, бластомикозном, гистоплазмозном менингоэнцефалитах назначают амфотерицин В до 1000 ЕД/кг/сут. внутривенно в 5% растворе глюкозы в течение 6 ч один раз в день в сочетании в рифампицином. При генерализованном кандидо-зе с поражением нервной системы применяется флуконазол по 200—400 мг в сутки внутривенно. При формировании абсцессов - хирургическое лечение.
Всем больным менингитами и менингоэнцефалитами проводится интенсивная инфузионная патогенетическая терапия, направленная на дезинтоксикацию, дегидратацию головного мозга, коррекцию водно-электролитного состава, кислотно-щелочной, свертывающей и противосвертывающей систем крови и борьбу с осложнениями (ИТШ, отек-набухание головного мозга и др.).
Дата добавления: 2015-12-16 | Просмотры: 1487 | Нарушение авторских прав |