|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
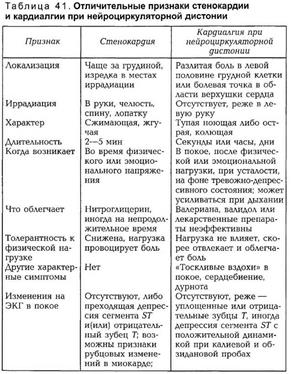
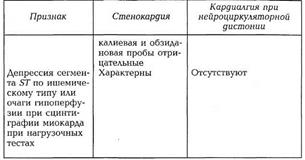
Новые стратегии нефармакологического лечения ФПОтсутствие какого-либо одного препарата или методики, которые бы безопасно и эффективно излечивали от ФП, породило большое количество нефармакологических подходов. Хотя у каждой есть свои ограничения, эти методики могут вызывать клиническое улучшение у большого количества больных в будущем. У некоторых больных нефармакологические методы терапии могут способствовать появлению эффекта от ранее неэффективной фармакотерапии. Возможно, у некоторых пациентов потребуется сочетание различных подходов для эффективного лечения ФП. Например, электронный ИВР может быть полезным дополнением к антиаритмической терапии у больных с дисфункцией синусового узла для того, чтобы появилась возможность приема эффективного препарата, который без искусственной стимуляции вызывает неприемлемую брадикардию. 27. Дифференциальная диагностика при болях в области сердца (ОИМ, ТЭЛА, стенокардия, остеохондроз позвоночника, НЦД). Боль в области сердца является одной из наиболее распространенных жалоб, по поводу которой больные обращаются за медицинской помощью. Зна чение правильного (или неверного) установления ее причины и соответствующего лечения чрезвычайно велико. Нераспознавание тяжелого заболевания, например инфаркта миокарда или расслаивающей аневризмы аорты, может привести к запоздалому оказанию медицинской помощи. С другой стороны, гипердиагностика стенокардии имеет вредные психологические, а также социально-экономические последствия, включая проведение ненужного дорогостоящего инструментального обследования. Необходимо подчеркнуть, что интенсивность и значительная частота возникновения боли не обязательно свидетельствуют о ее связи с тяжелым заболеванием сердца. Основные причины боли в области сердца разнообразны и, кроме заболеваний сердца и сосудов, включают патологию других органов грудной клетки (легких, плевры, средостения, диафрагмы), пищеварительного тракта, костно-мышечных и нервных структур грудной стенки, а также психогенные состояния. Очевидно, что такое многообразие причин боли обусловливает трудности, с которыми может сталкиваться врач при проведении дифференциальной диагностики. Особенно важно своевременно поставить диагноз при острой, нестерпимой боли в области сердца, которая возникла впервые или резко изменила свой характер и заставила больного обратиться за медицинской помощью спустя несколько минут или часов после ее появления. Основными причинами такой боли являются инфаркт миокарда, нестабильная стенокардия, ТЭЛА и расслаивающая аневризма грудной части аорты. Все эти заболевания имеют острое начало и в типичных случаях характеризуются жгучей загрудинной болью длительностью более 30 мин, не поддающейся действию нитроглицерина и купирующейся только наркотическими анальгетиками. Боль часто сопровождается одышкой, цианозом и артериальной гипотен-зией, вплоть до развития шока. При инфаркте миокарда боль имеет характерную для стенокардии иррадиацию. Ишемия миокарда часто обусловливает появление III или IV тона. В случаях осложнения острой левожелудочковой недостаточностью характерно ортопноэ с признаками застоя в легких. Диагноз устанавливают на основа нии характерной динамики ЭКГ и содержания в крови кардио- специфических ферментов, особенно МБ КФК и ЛДГ-1. Эти данные позволяют отдифференцировать инфаркт миокарда от нестабильной стенокардии (последней не свойственна острая сердечная недостаточность). При массивной ТЭЛА, как и при инфаркте миокарда, боль, обусловленная легочной гипертензией и растяжением легочной артерии, локализуется за грудиной, однако не имеет типичной иррадиации. В случаях окклюзии мелких ветвей легочной артерии с развитием инфаркта сегмента легкого она связана с раздражением плевры и появляется спустя несколько часов и даже дней от начала заболевания. Отличительными клиническими признаками являются сочетание боли с цианозом и одышкой, повышение ЦВД при отсутствии ортопноэ и признаков венозного застоя в легких. Иногда она сопровождается кровохарканьем, хотя его отсутствие ни в коей мере не исключает диагноз ТЭВЛА. В анамнезе тромбофлебит, перенесенное хирургическое вмешательство, пребыва ние на постельном режиме. Подтвердить диагноз позволяют повышение с первых суток заболевания уровня ЛДГ, особенно ЛДГ-3, при нормальном уровне КФК, а также характерные электрокардиографические и рентгенологические изменения, которые, однако, в части случаев могут отсутствовать. Для верификации диагноза можно использовать сканирование легких и ангиопульмонографию. При расслоении грудной части аорты боль обусловлена раздражением нервных окончаний в адвентиции при образовании гематомы под интимой в результате ее надрыва или кровотечения из vasa vasorum. Локализация этой боли и некоторые сопутствующие ей симптомы определяются распространением гематомы с возможным сдавлением ветвей аорты и разрушением кольца аортального клапана. Для болевого синдрома характерна загрудинная локализация с иррадиацией в спину, иногда шею, голову, живот. По своей интенсивности она, как правило, превосходит боль при инфаркте миокарда и ТЭВЛА, и для ее устранения требуется введение больших доз сильнодействующих анальгетиков. В отличие от этих заболеваний, при расслоении аорты боль не сопровождается сердечной или дыхательной недостаточностью, АД час то повышено и, как и пульс, не одинаково на обеих руках. Важное дифференциально-диагностическое значение имеют признаки аортальной недостаточности, прежде всего аускуль-тативные, дисфагия, ухудшение зрения, очаговая неврологическая симптоматика, гематурия, которые, однако, могут отсутствовать. Изменения на ЭКГ и активности ферментов не характерны. Диагноз устанавливают при выявлении расширения аорты на рентгенограмме и при визуализации ее расслоения на ЭхоКГ, лучше чреспищеводной. В неясных случаях подтвердить диагноз позволяет магниторезонансная томография. Необходимо подчеркнуть, что отсутствие жгучей нестерпимой боли не исключает возможности наличия рассматриваемых заболеваний. Боль может быть кратковременной, повторяющейся и иметь меньшую интенсивность, а при инфаркте миокарда иногда вообще отсутствовать (так называемый безболевой инфаркт миокарда). Причинами остро или подостро (давностью примерно до 1 мес) возникающей повторяющейся боли в области сердца меньшей выраженности, кроме этих заболеваний, могут быть: впервые возникшая стенокардия или стенокардия Принцметала, острый перикардит, миокардит (реже), пневмоторакс, сухой плеврит (или острая пневмония с вовлечением плевры), медиастинит, трахеобронхит, а также травмы ребер и их хрящей слева и Herpes zoster. При дифференциальной диагностике прежде всего необходимо разграничить коронарогенную боль, т. е. стенокардию, и некоронарогенную — кардиалгию, и уточнить ее ге-нез. Стенокардия обусловлена ишемией миокарда и отличается четко очерченными и довольно постоянными клиническими признаками. В отличие от нее кардиалгия имеет значительно более разнообразные проявления. Боль ноющая, ддительная либо колющая (длится часами или даже несколько дней), возникает без видимой причины в покое либо связана с дыханием, кашлем, определенным движением или положением тела, приемом пищи, и, как правило, не купируется нитроглицерином. В части случаев боль сопровождается неспецифическими изменениями на ЭКГ, в том числе сегмента ST и зубца Г, которые связаны с основным заболеванием. Исключение ишемического генеза кардиалгии и возможности сочетания ее с ИБС осуществляется с учетом динамики при клиническом наблюдении и данных холтеровского мониторирования ЭКГ, нагрузочных тестов и других дополни тельных методов исследования. При впервые возникшей нестабильной стенокардии, в отличие от сравниваемых заболеваний, боль обусловлена ишемией миокарда, имеет ангинозный характер и купируется одной или несколькими таблетками нитроглицерина. Уточнить характер боли позволяют выявление преходящих ишемических изменений на ЭКГ в виде депрессии или подъема сегмента ST, а после стабилизации состояния — положительные результаты нагрузочных тестов. Для стенокардии Принцметала характерны яркие интенсивные ангинозные приступы продолжительностью 10— 15 мин, которые возникают чаще в покое, особенно ночью, под утро, при хорошей переносимости физических нагрузок в дневное время, в отличие от нестабильной стенокардии. Нитроглицерин обычно дает эффект, иногда временный. Диагноз ставят при регистрации на ЭКГ при боли значительных подъемов сегмента ST без образования в этих отведениях в ди намике отрицательных зубцов Г или патологических — О, в от личие от инфаркта миокарда, хотя во время приступа возможны развитие инфаркта и внезапная смерть. Характерна положительная эргометриновая проба, при коронарографии — малоизмененные эпикардиальные венечные артерии. При остром перикардите болевой синдром обусловлен главным образом воспалением соседней париетальной плевры. В связи с этим он обычно ярко выражен при инфекционных перикардитах, имеет значительно меньшую интенсив ность или вообще отсутствует — при асептических. Его отличительными особенностями являются локализация за грудиной в нижней ее части, иногда также в области надчревья и левого плеча вследствие раздражения небольшого количества рецепторов диафрагмального нерва, и отсутствие иррадиации. Боль тупая, монотонная, и, в отличие от ангинозной, длится часами и даже днями, Вследствие своего плевритического компонента она усиливается при глубоком дыхании, кашле, движениях и в положении лежа, уменьшаясь в положении сидя с наклоном туловища кпереди, Дифференциально-диагностическое значение имеют признаки основного заболевания, осложнением которого является перикардит, иногда — темпе ратурная реакция. Характерны шум трения плевры и конкор-дантные подъемы сегмента ST дугой книзу на ЭКГ, а при накоплении экссудата — соответствующие признаки, особенно эхокардиографические. Необходимо иметь в виду, что асептический перикардит может быть ранним или поздним осложнением инфаркта миокарда. Для кардиалгии при миокардитах различного генеза характерны локализация в области сердца, тупой ноющий или, наоборот, колющий характер, длительность (часами), отсутствие связи с физической нагрузкой и эффекта от прекращения движений и приема нитроглицерина. Дифференциально-диагностическое значение имеет связь заболевания с инфекцией или воздействием токсического вещества с соответствующими лабораторными изменениями в этот период. При наличии неспецифических изменений сегмента ST и зубца Т характерно их постепенное формирование и обратная динамика в течение нескольких дней, в отличие от проходящих в течение 2—10 мин ишемических эпизодов. Отрицательные ре зультаты дают и другие методы выявления ишемии. При острых заболеваниях органов дыхания боль обусловлена главным образом вовлечением в патологический процесс париетальной плевры, трахеи или крупных бронхов, тогда как легочная паренхима и висцеральная плевра лишены болевых рецепторов. Ее отличительными особенностями являются локализация в проекции очага поражения или, при раздражении диафрагмального нерва, за грудиной в ее нижней части, острый, колющий характер и связь с дыханием, движением, кашлем. При плеврите и плевропневмонии боль может усиливаться во время пальпации, сопровождается одышкой, повышением температуры тела и у ряда больных — признаками интоксикации. Характерны шум трения плевры и при пневмонии — соответствующие физикальные и рентгенологи ческие изменения, а также сдвиги воспалительного характера в крови. Хотя при медиастините боль также носит плев-ритический характер, однако ее загрудинная локализация и испытываемое частью больных чувство стеснения иди давления в груди требуют дифференциальной диагностики с инфарктом миокарда. При спонтанном пневмотораксе связь боли с дыханием и кашлем отмечается обычно только в начале заболевания. В дальнейшем смещение органов средостения может вызывать тупую постоянную боль в области грудины и шеи. Болевой синдром сопровождается одышкой, которая обычно беспокоит больного больше, чем боль, иногда сухим кашлем. Сочетание коробочного перкуторного тона с резким ослаблением дыхания позволяет поставить диагноз. При остром трахеобронхите может отмечаться чувство жжения за грудиной, которое связано с кашлем и проходит при его купировании. При Herpes zoster боль может на несколько дней предшествовать появлению сыпи, что затрудняет раннее установление ее причины. При хронической, повторяющейся боли в области сердца, как и при острой, дифференциальную диагностику начинают с разграничения стенокардии и кардиалгии различного генеза. Склонившись в пользу диагноза стенокардии, переходят к уточнению ее причины. Из хронических заболеваний сердечно-сосудистой системы стенокардию необходимо прежде всего дифференцировать с широко распространенной кардиалгией при нейроциркулятор-ной дистонии, которую называют также несердечной болью в грудной клетке, или болью левой молочной железы. Она обычно связана с гипервентиляцией и симптомами тревоги. В отличие от стенокардии встречается чаще у женщин, особенно молодого возраста, локализуется в левой половине груд ной клетки и имеет характер либо острой колющей, иногда пронзающей, продолжительностью несколько секунд, либо тупой ноющей волнообразной, длящейся часами или даже несколько дней. Основные дифференциально-диагностические признаки представлены в табл. 41.
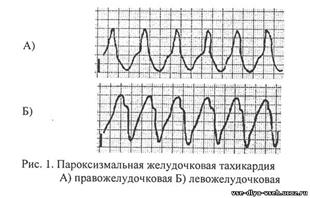
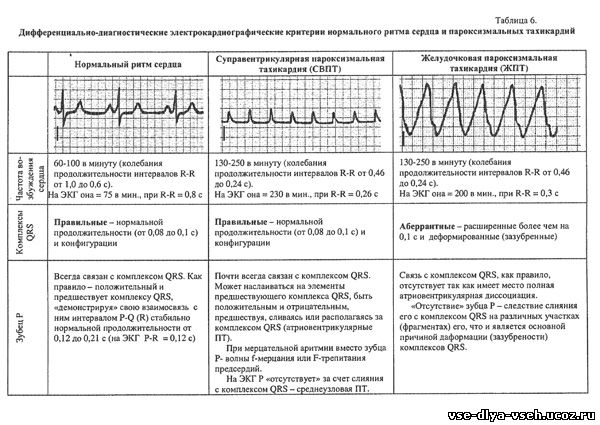
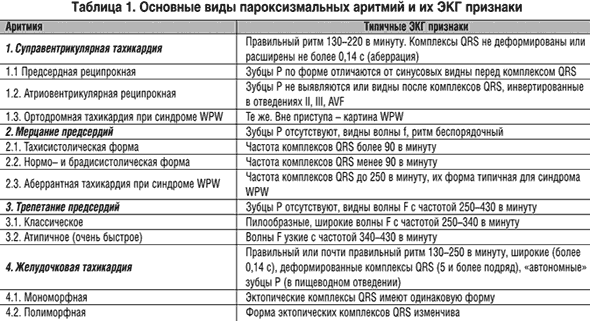
При пролапсе митрального клапана кардиалгия имеет такой же характер и, вероятно, генез, как и при ней-роциркуляторной дистонии. Возможны также неспецифические изменения зубца Г и сегмента ST. Диагноз подтверждают данные эхокардиографии, а сопутствующую ИБС исключают по данным нагрузочных тестов. Кардиалгия при ревмокардите имеет такой же характер, как при миокардите или нейроциркуляторной дистонии. Подтвердить диагноз позволяют связь развития или рецидива заболевания со стрептококковым фарингитом или тонзиллитом, температурная реакция, суставной синдром, признаки поражения эндокарда. Для так называемых специфических кардиомиопатий (термин ВОЗ), или, по отечественной номенклатуре, миокардио-дистрофий, характерно наличие признаков основного заболевания, с которым связано вторичное поражение миокарда. Особенно актуальной является дифференциальная диагностика стенокардии с дисгормональной климактерической кардиомиопатией. Особенностями кардиалгии при этом заболевании являются ее локализация в области сердца, длительность и волнообразный характер с периодами усиления без связи с физической нагрузкой, Боль возникает без причины или связана с эмоциональными факторами и сопровождается характерными вегетативными кризами и приливами. На ЭКГ часто обнаруживают глубокие отрицательные зубцы Т, амплитуда которых подвержена изменениям при исследовании в динамике, не связанным, однако, с кардиалгией. Эти зубцы обычно становятся положительными при калиевой и обзидановой пробах. Возможны ложноположительные результаты нагрузочных проб с электрокардиографическим кон тролем, поэтому для уточнения диагноза из неинвазивных методов более информативна нагрузочная сцинтиграфия миокарда. Заболевания аорты (атеросклероз, аортиты, аневризмы различного генеза) часто сопровождаются упорной, длящейся часами, загрудинной болью различной интенсивности (от жгучей до тупой), не купирующейся нитроглицерином, — так называемой аорталгией. При распространении процесса на устья венечных артерий сердца боль приобретает ангинозный компонент. Она обусловлена раздражением чувствительных окончаний из-за смещения органов грудной полости или сдав-лением нервных корешков, Аневризма аорты может приводить к асимметрии наполнения пульса и АД и появлению симптомов сдавления соседних органов (осиплость голоса, сухой кашель, дисфагия). Заболевание диагностируют на основании данных рентгенологического исследования, эхокардиографии, при необходимости — рентгеноконтрастной аортографии, компьютерной и магниторезонансной томографии. Для кардиалгии при заболеваниях костно-мышечной системы и нервных структур характерны связь с определенными движениями плечевого пояса и туловища и усиление при пальпации отдельных точек грудной стенки. Боль чаще всего локализуется в местах сочленения хрящей ребер с грудиной и костными ребрами. Больных беспокоит острая колющая либо тупая ноющая боль, которая длится часами и даже днями. Возможно также чувство стеснения в груди вследствие спазма мышц. При осмотре характерна локальная пальпаторная болезненность грудной клетки в проекции этих сочленений, которая изредка сопровождается выраженными местными признаками асептического воспаления реберных хрящей в местах их прикрепления к грудине — припуханием, покраснением кожи и гипертермией. Этот симптомокомплекс носит название синдрома Титце. При межреберной невралгии боль локализуется по ходу межреберий, отмечается болезненность при пальпации, движениях туловища и левой руки. Постоянная неопределенная боль в прекардиальной области может отмечаться и при синдроме большой грудной мышцы, который встречается при остеохондрозе, климаксе, инфаркте миокарда и других заболеваниях. Для них характерны локальная пальпаторная болезненность в местах прикрепления этой мышцы к грудине и провокация или усиление боли во всей мышце при надавливании на триггерные точки в области II — V ребер по парастернальной линии слева. При нижнешейном или верхнегрудном корешковом синдроме вследствие остеохондроза или спондилоартроза часто отмечается боль в прекардиальной области. Она обуслов лена сдавлением нервных корешков смещенными позвонками, дисками или остеофитами, никогда не локализуется за грудиной и обычно носит характер тупой, постоянной боли, на фоне которой временами при определенных движениях головой или отведении рук возникает резкая пронзающая боль. Эти симптомы натяжения можно воспроизвести при отведении левой руки больного вверх и назад и пассивном наклоне головы, повернутой влево (симптом Спурлинга). Боль часто ирради-ирует в левое плечо или руку и сопровождается нарушениями ее чувствительности. Отмечается также болезненность пара-вертебральных точек в проекции выхода корешков. Эти признаки, а также отсутствие связи с физической нагрузкой позволяют отдифференцировать корешковую боль от ангинозной. Приступообразная боль в области сердца, связанная с поворотами головы или длительным вынужденным положением (лежа ночью) и сопровождающаяся болью в левой половине головы, характерна для синдрома позвоночного нерва, или шейной мигрени. Он обусловлен раздражением симпатического сплетения позвоночной артерии при остеохондрозе и спондилоартрозе или при атеросклерозе артерии. Поставить диагноз позволяют нарушения зрения, кохлеовестибулярного аппарата и чувствительности левой половины шеи, головы и надплечий. Причиной боли в прекардиальной области с иррадиацией в шею и левую руку может быть так называемый синдром грудного выхода. При этом боль обусловлена периодиче с -ким сдавлением плечевого сплетения дополнительным шейным ребром или напряженной вследствие раздражения корешков шейного сплетения при остеохондрозе и фибротизирован-ной передней лестничной мышцей (синдром передней лестничной мышцы). По своей иррадиации и периодическому характеру боль напоминает ангинозную. Важными отличительными признаками являются четкая связь с движениями туловища, плечевого пояса, руки и не свойственная стенокардии продолжительность — либо несколько секунд, либо часами. Нарушения кровообращения вследствие сдавления подключичных сосудов и иннервации левой руки подтверждают диагноз. Боль в прекардиальной области и левой руке может отмечаться также при плечело пат очном периартрите, связанном с дистрофическими изменениями в головке плечевой кости и капсуле сустава вследствие раздражения шейного сплетения остеофитами. При этом боль в грудных мышцах или реберно-хрящевых сочленениях носит проводной характер и вызвана натяжением мышц и связок сустава. В отличие от стенокардии она связана с движением руки (ее отведением), а не с общей физической нагрузкой, и часто приводит к ограничению объема движений в суставе. Иногда также отмечается тупая длительная боль в покое по ночам. Характерна пальпатор-ная болезненность в месте прикрепления к плечевой кости дельтовидной мышцы и развитие ее атрофии. Этот синдром может быть поздним осложнением инфаркта миокарда. Похожая боль, сопровождающаяся ограничением объема движений, отмечается при субакромиальном бурсите, тендините двуглавой мышцы и артрозе плечевого сустава. В связи с распространенностью кардиалгии мышечно-скелетного генеза обследование всех больных с жалобами на боль в области сердца должно включать пальпацию основных болевых точек грудной стенки. При нетипичном болевом синдроме и наличии пальпаторной болезненности в этих точках необходимо учитывать возможность сочетанной патологии. Заболевания пищеварительного тракта. Жгучая загрудинная боль возникает при спазме пищевода, пептическом эзофагите и рефлюкс-эзофагите вследствие раздражения слизистой оболочки пищевода кислым желудочным соком. Она напоминает ангинозную боль, так как может иметь ту же иррадиацию и купироваться нитроглицерином. Распознать эти заболевания позволяет связь боли с приемом пищи и ее уменьшение после нескольких глотков воды или приема антацидов, а также наличие дисфагии. При синдроме Мэллори — Вейса интенсивная загрудинная боль возникает сразу после натуживания при длительной рвоте и сопровождается появлением в рвотных массах крови. Жгучая боль за грудиной и в надчревной области может иметь место и при язвенной болезни желудка. Ее особенностями являются появление примерно через 1 ч после еды и купирование приемом молока или антацидов. Подтвердить диагноз болезней пищевода и желудка позволяет фиброгастроскопия. Реже затруднения возникают при оценке боли в нижней части грудины и надчревной области, появляющейся через 1—2 ч после еды, что характерно для холецистита и холангита. При грыже пищеводного отверстия диафрагмы боль или ощущение дискомфорта за грудиной возникает или усиливается сразу после еды, особенно при переходе в горизонтальное положение, ослабевая в положении стоя, при ходьбе, после отрыжки, рвоты, приема антацидов. Рентгенологическое исследование пищевода в горизонтальном положении подтверждает диагноз. Неопределенная боль или ощущение дискомфорта за грудиной в ее нижней части отмечается при кардиоспазме и подчас вызывает трудности при дифференциальной диагностике со стенокардией, так как хорошо купируется нитроглицерином. Заподозрить это заболевание позволяет связь боли с актом глотания, особенно при волнении, и наличие дисфагии, которая является его ранним признаком. Диагноз ставят после тщательного рентгенологического исследования. При всех рассматриваемых заболеваниях пищеварительного тракта необходимо учитывать возможность провокации, даже при минимально атеросклеротически измененных сосудах истинной стенокардии: по типу висцеро-висцераль-ного рефлекса. Это особенно характерно для заболеваний билиарной системы (холецистокардиальный синдром), грыжи пищеводного отверстия диафрагмы и язвенной болезни. Одной из причин кардиалгии являются психогенные состояния, которые в ряде случаев сопровождаются ощущением комка или стеснения за грудиной, чаще в ее верхней части. Это ощущение обычно связано с эмоциональным напряжением, но не с физической нагрузкой, длится свыше 30 мин, волнообразно меняя свою интенсивность, Убежденность таких больных в наличии у них заболеваний сердца, несмотря на отсутствие объективных признаков, подчас приводит к их инвалидизации. Дифференциальная диагностика стенокардии различного генеза. В подавляющем большинстве случаев стенокардия об условлена коронарным атеросклерозом и представляет собой нозологическую форму. Значительно реже она как кардиалгия является симптомом других заболеваний, при которых она может быть связана с коронаритом либо возникает при неизмененных венечных артериях сердца. Во всех этих случаях стенокардия имеет одинаковые клинические проявления и сопровождается сходными изменениями на ЭКГ. При прогрессирующей стенокардии, в отличие от стабильной, ангинозная боль отличается большей продолжительностью (свыше 10 мин, но не более 20 мин), интенсивностью, возникает не только при нагрузке, но и в состоянии покоя. Для ее купирования часто требуется прием нескольких таблеток нитроглицерина. На ЭКГ у значительной части больных регистрируются изменения сегмента ST и зубца 7, исчезающие после достижения стабилизации. Возможно умеренное повышение активности MB КФК и выявление мелких очагов некроза кардиомиоцитов при сцинтиграфии с 99тТс. В пользу васкулита свидетельствуют признаки системного поражения сосудов нескольких бассейнов, особенности которого зависят от нозологической формы, часто — клинические и лабораторные признаки воспаления. С развитием коронарографии оказалось, что у 10—30 % больных со стенокардией венечные артерии сердца не изменены. У части таких больных, вероятно, имеются начальные мор фологические признаки их поражения без сужения просвета.Отличительными особенностями стенокардии Принц-метала являются признаки спазма субэпикардиалъных артерий: беспричинное возникновение ангинозной боли в покое, чаще во время сна, с обязательным выраженным подъемом сегмента ST при сохраненной толерантности к физической нагрузке в течение дня. Распространение коронарографии позволило в последние годы все чаще диагностировать врожденную аномалию миокарда с образованием мышечных мостиков, вызывающих при сокращении в период систолы сдавление извне венечных артерий, в большинстве случаев передней нисходящей. Поскольку в период диастолы их просвет полностью восстанавливается, при нормальной ЧСС коронарный кровоток не страдает. Ишемия развивается только при тахикардии более 90 в 1 мин. При стенозе устья аорты стенокардия развивается при значительном, более 50 мм рт.ст., градиенте давления и обусловлена относительным снижением коронарного кровотока. Таков же ее генез при гипертрофической кардио-миопатии.У больных старших возрастных групп возникновению ангинозной боли способствует присоединение коронарного атеросклероза. При обоих заболеваниях характерно сочетание стенокардии с обмороками и одышкой. Стеноз устья аорты диагностируют при выявлении характерного шума. О гипертрофической кардиомиопатии следует подумать при сочетании этих симптомов с выраженной гипертрофией левого желудочка и глубокими отрицательными зубцами Т при отсутствии системной артериальной гипертензии. Стенокардии при неизмененных венечных артериях сердца подвержены также больные с выраженной аортальной недостаточностью любого генеза, главным образом вследствие снижения коронарного перфузионного давления. Диагноз ставят на основании выраженных периферических признаков и аускультативных данных. При высокой артериальной легочной гипертензии, независимо от этиологии, характерен болевой синдром в области сердца различного характера, в том числе ангинозного. Стенокардия обусловлена низким МОС и неадекватной перфузией гипертрофированного миокарда правого желудочка, и возникает обычно при повышении потребности миокарда в кислороде. Более чем у 10 % больных с типичной стенокардией при ко- ронарографии определяются неизмененные сосуды при отсутствии рассматриваемых заболеваний сердца, которые могут быть ее причиной. Такие случаи заболевания получили название микрососудистой стенокардии, или синдрома X. Причиной боли является аденозин, выделяющийся при спазме преартериол, обеспечивая расширение артериол и устранение ишемии. Причины спазма не вполне понятны. Подход к больному с болью в области сердца. При детальном расспросе важное значение имеет уточнение характеристик болевого синдрома и в частности факторов, вызывающих и обегчающих боль. Так, ее усиление при дыхании и кашле указывает на вовлечение плевры, перикарда или средостения, а также возможность поражения структур грудной стенки, для которого характерна связь с движением. Заболеваниям пищевода и желудка свойственна связь боли с приемом пищи. Диагностический поиск в ряде случаев можно ограничить также при наличии характерного симптома или синдрома, которыми сопровождается боль. Так, затруднение глотания характерно для заболеваний пищевода и кардиоспазма и может отмечаться при аневризме аорты. Сочетание боли с резкой артериальной гипотензией требует диф ференциальной диагностики инфаркта миокарда, ТЭВЛА и расслаивающей аневризмы аорты, а с одышкой и цианозом — оценки возможности также пневмоторакса, плевропневмонии, пороков сердца и легочной гипертензии. При повышении температуры тела следует подумать о воспалительных и опухолевых заболеваниях органов дыхания, а также инфаркте лег кого, медиастините, остром перикардите, особенно инфекционном, ревмокардите с высокой активностью процесса. Положительный эффект от приема нитроглицерина характерен для ангинозной боли, а также кардиоспазма и может отмечаться также при болезнях пищевода. Чтобы полагаться на этот признак, необходимо уточнить время наступления эффекта. Следует также иметь в виду, что при нестабильной стенокардии нитроглицерин может не уменьшать боль, которая в этом случае очень интенсивная. Необходимо подчеркнуть, что значимость любого отдельно взятого симптома не следует переоценивать. Важную диагностическую информацию можно получить при тщательном объективном исследовании. Так, наличие при осмотре цианоза свидетельствует о гипоксемии, обусловленной либо сердечной, либо дыхательной недостаточ ностью. Ксантелазмы указывают на гиперлипопротеинемию. При неодинаковом АД на обеих руках необходимо подумать о расслаивающей аневризме аорты. Важное диагностическое значение имеет воспроизведение боли и выявление болевых точек при пальпации грудной стенки и пассивных движениях головой и плечом. При этом весьма убедительным является устранение локальной боли путем инфильтрации местноанес-тезирующим средством. При исследовании легких можно обнаружить шум трения плевры, инфильтрат или застой. Аус-культация сердца позволяет обнаружить грубые шумы вследствие пороков сердца, шум трения перикарда и акцент II тона над легочной артерией, указывающий на легочную гипертен-зию. При исследовании живота можно заподозрить язвенную болезнь или холецистит. Весьма полезным бывает исследование в то время, когда больной испытывает боль, с регистрацией ЭКГ и оценкой эффекта тех или иных методов ее купирования. Хотя различные заболевания, вызывающие боль в груди, имеют типичные клинические признаки и часто сопровождаются специфическими изменениями данных дополнительных методов обследования, при их интерпретации в каждом случае следует учитывать вероятность предполагаемой причины у больного данного возраста, пола и с соответствующим анамнезом. Такой подход сознательно или неосознанно используют опытные клиницисты, и его справедливость подтверждается результатами коронарографии. 28. Дифференциальная диагностика и лечение пароксизмальных нарушений ритма. ПАРОКСИЗМАЛЬНЫЕ НАРУШЕНИЯ РИТМА СЕРДЦА Важность своевременной диагностики и лечения пароксизмальных (приступообразных) аритмий определена характером жизнеопасных и фатальных осложнений, развивающихся в случае пролонгации сроков их купирования: отека легких, аритмогенного шока, нарушения перфузии жизненно важных центров с соответствующей симптоматологией, тромбоэмболии. Тактика оказания помощи при данных аритмиях предусматривает: - неотложное купирование пароксизмов нарушений ритма сердца, - стабилизацию достигнутого эффекта и профилактику рецидивов. Вышесказанное достигается как медикаментозными, так и немедикаментозными способами в комплексе с этиотропным лечением основного заболевания на фоне которого развился пароксизм аритмии. Без предварительных общих сведений о нормальном сердечном ритме оптимальное решение вышеприведенных задач практически нереально. Представление о нормальном (правильном) ритме сердца основано на его способностях ритмично (регулярно) возбуждаться и сокращаться в строго определенной последовательности с частотой от 60 до 100 раз в минуту. Именно все перечисленные критерии нормального ритма, наряду с достаточной сократительной функцией сердца, гарантируют выполнение им одной из главных функций организма, функции кровообращения. Она связана с доставкой к органам и тканям крови в количестве адекватном для обеспечения их потребностей в кислороде, питательных веществах и удаления продуктов обмена. При нарушении хотя бы одной из составных правильного ритма развивается клинико-электрокардиографический синдром аритмии,подчас не только угрожающий жизни больного, но и являющийся причиной его смерти. Последнее особенно часто имеет место при пароксизмальных нарушениях ритма сердца, к которым относятся пароксизмальные тахикардии (ПТ), пароксизмальная мерцательная аритмия (ПМА). В ряду различных форм нарушений ритма сердца, встречающихся у 60-70% пациентов, большой удельный вес занимают пароксизмальные нарушения ритма сердца. Они относятся к группе аритмий, обусловленных нарушением частоты, "плотности" ритма, превышающей 100 возбуждений (сокращений) сердца в 1 минуту, последовательности (десинхронизации) возбуждений различных отделов сердца и, подчас, ритмичности. ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ (ПТ) - резкое приступообразное учащение сердечных сокращений от 130 до 250 в 1 минуту с внезапным началом и внезапным окончанием. В зависимости от локализации источника ПТ, их делят на: 1. Наджелудочковые (суправентрикулярные) 1. Синусово-предсердные 2. Предсердные (мерцательная аритмия) 3. Трепетание предсердий 4. Мерцание (фибриляция) предсердий 5. Атриовентрикулярные 6. Верхнеузловые 7. Среднеузловые 8. Нижнеузловые П. Желудочковые (вентрикулярные) 1. Левожелудочковые 2. Правожелудочковые 3. Политопные, двунаправленные типа "пируэт". Электрокардиография остается основным методом диагностики ПТ. В связи со сказанным приводим дифференциально-диагностические особенности наджелудочковых и желудочковых ПТ, основываясь на анализе ЭКГ, представленном в таблице 1. ПТ осложняют чрезвычайно разнообразные по своей этиологии заболевания, а иногда имеют место у пациентов без каких-либо очевидных нозологических форм, составляя синдромный вариант дисрегу ляторных проявлений в вегетативной и центральной нервной системе. Наиболее часто ПТ символизируют органические повреждения миокарда при миокардитах, ардиомиопатиях, пороках сердца, обменно-дистрофических нарушениях, гранулематозах, заболеваниях проводящей системы сердца. Интригой (провоцирующим фактором) ПТ являются дисэлектролитные инциденты при неадекватном применении диуретиков (гипотиазид, фуросемид), лекарственные средства, дестабилизирующие электрическую активность миокарда (сердечные гликозиды, эуфиллин), интоксикации (кофеин, никотин, алкоголь) и рефлекторные влияния, исходящие из пораженных органов и позвоночника (холецистит, грыжа пищеводного отверстия диафрагмы, заболевания желудка, кишечника, остеоартоз преимущественно шейного отдела позвоночника и др.). Необходимость максимально точного определения этиологии заболеваний, сопровождающихся ПТ, диктует диффренцированный подход в выборе лекарственных средств и предотвращает фатальные аритмогенные катастрофы. НАДЖЕЛУДОЧКОВЫЕ (СУПРАВЕНТРИКУЛЯРНЫЕ) ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ СВПТ) возникают чаще всего в результате механизма re-entry и micro re-entry (повторного входа возбуждения). В 2/3 - 3/4 всех случаев СВПТ развивается у лиц без какой-либо патологии сердца. СВПТ имеет место у пациентов с синдромом преждевременной деполяризации (возбуждения) желудочков, ВОЛЬФА- ПАРКИНСОНА-УАЙТА (WPW), характеризующегося врожденной аномалией проводящей системы сердца, а именно, наличием дополнительных параатриовентрикулярных шунтовых путей (пучков ПАЛАДИНО-КЕНТА, МАХАЙМА, ДЖЕЙМСА), а также у пациентов с синдромом преждевременной реполяризации восстановления электрической активности) желудочков (СРРЖ) природа которого не детерминирована. В связи с тем, что ПТ по своей природе являются эктопическими (из гетеротопных центров), то выделение синусовой ПТ, как разновидности СВПТ, вряд ли целесообразно. Клиническая картина СВПТ определяется степенью гемоди- намических нарушений, обусловленных укорочением диастолы и десинхронизации функций предсердий и желудочков. Эти нарушения - главная причина уменьшения МОК (развитие центральной, сердечной недостаточности кровообращения), снижения артериального давления (развитие периферической, сосудистой недостаточности кровообращения) и ухудшения перфузии жизненно важных центров. ПТ дебютируют синдромом сердечной недостаточности в обоих кругах кровообращения. Гемодинамические нарушения при СВПТ более благоприятны, за исключением ее атриовентрикулярной формы, и менее выражены чем при ЖПТ. Ощущения больных при СВПТ стереотипны: головокружение, обмороки, резкое внезапное учащение сердцебиений, слабость, одышка, стеснение или боль за грудиной. Характерны внезапность развития и исчезновения СВПТ, хотя известен вариант постепенного завершения ее. Важна интерпретация головокружения, обмороков, испытываемых больными при СВПТ, как признака дисциркуляторной энцефалопатии из-за нарушений церебрального кровотока. Одышка при СВПТ, как символ нарушения кровообращения в малом круге, чаще всего, слабо выражена, хотя она, на фоне органического поражения сердца, носит характер смешанного (инспираторного) удушья и расценивается как признак крайней степени острой сердечной недостаточности по левому типу - отека легких, сердечной астмы. Как правило, начало СВПТ ассоциируется больным с "громом средь ясного неба": он испытывает необычный толчок в области сердца (начальная экстрасистола), а затем, резкое учащение сердцебиений. В более редких случаях приступу СВПТ предшествует аура: легкое головокружение, шум в голове, сжатие в области сердца. В момент ПТ кожа и видимые слизистые оболочки бледные, яремные вены иногда набухшие и пульсируют синхронно с артериальным пульсом, т.е., частота венозного и артериального пульса одинакова. Пульс на лучевой артерии ритмичный, слабого наполнения, с трудом поддается подсчету и практически не изменяет своих свойств в течение всего приступа. При этом ритм сердца маятникообразный, с частотой соответствующей частоте ПТ без меняющейся громкости тонов сердца. Вследствие недостаточного диастолического наполнения желудочков первый тон на верхушке сердца хлопающий, второй ослаблен. Развитие приступообразной коронарогенной кардиалгии при СВПТ у лиц с органическим поражением венечных артерий - признак острого коронарного синдрома (острой коронарной недостаточности) и иногда является проявлением инфаркта миокарда, что чаще всего имеет место при ЖПТ. Следует особо подчеркнуть характерную "окраску" СВПТ такими частыми символами дисфункции вегетативной нервной системы как: потливость, дрожь, тошнота, частые мочеиспускания. Типична синхронизация ухудшений в течение сопутствующих заболеваний с приступами ПТ вообще и СВПТ в частности. Положительный результат рефлекторных ваготонических проб, как правило, подтверждает СВПТ, однако, при отрицательном значении их она не исключается. Физикальное исследование больных с СВПТ не имеет решающего значения в ее диагностике и в большей степени подтверждает основное (фоновое) заболевание, хотя частота сердечных сокращений более 200 в минуту, скорее всего в пользу именно СВПТ. Она же, в сочетании с положительными ваготоническими пробами, резко повышает синдромную диагностику СВПТ. Той же цели служат такие вегетативные метки данной аритмии как дрожь, потливость, полиурия после приступа. Идентифицирующее значение для СВПТ принадлежит ЭКГ. ЭКГ диагностика СВПТ - легкая. Тем не менее, следует иметь в виду особый ее вариант - суправентрикулярную аберрантную пароксиз- мальную тахикардию (СВАПТ). Она обусловлена нарушением внутрижелудочковой проводимости по типу полной блокады одной из ножек пучка Гиса или же аномальным проведением импульса. СВАПТ характеризуется наличием на ЭКГ аберрантного (расширенного и деформированного) комплекса QRS, как признака полной блокады левой или правой ножки пучка Гиса и зубца Р, предшествующего и четко связанного с желудочковым комплексом при частоте ритма от 130 до 250 в минуту. Иногда, для визуализации зубца Р прибегают к регистрации ЭКГ в пищеводном отведении. Актуальность дифференциальной диагностики СВАПТ и ЖПТ мотивируется различиями в выборе купирующих антиаритмических средств. Неоп1лот:ная помощь имеет своей целью купировать приступ СВПТ либо путем немедикаментозного повышения тонуса блуждающего нерва (рефлекторные ваготонические пробы), либо путем использования антиаритмических лекарственных средств. Наиболее эффективными ваготоническими пробами, используемыми для прерывания СВПТ, являются: 1. Проба Вальсальвы: натуживание на высоте максимального вдоха и зажатом носе в течение 30 сек. 2. Проба Чермака-Геринга: механическое давление на область каротидного синуса, локализующегося в области бифуркации общей сонной артерии. Проба проводится в положении больного лежа на спине путем надавливания на внутреннюю поверхность верхней трети грудино-ключично-сосцевидной мышцы на уровне верхнего края щитовидного хряща. Давление на каротидный синус осуществляется большим пальцем правой руки медленно и постепенно по направлению к позвоночнику (позвоночному столбу) не более чем 30 сек при постоянном контроле пульса, а лучше - синхронной ЭКГ. Проба противопоказана при выраженном атеросклерозе коронарных и церебральных артерий, в поздних стадиях гипертонической болезни, при интоксикации сердечными гликозидами. 3. Проба Ашнера-Даньини: умеренное и равномерное давление на оба глазных яблока в горизонтальном положении больного не более 30 сек. Для этого концами больших пальцев давят на закрытые глаза пациента сразу же под верхними надглазничными дугами. Данная проба менее эффективна по сравнению с предыдущей. Еще менее эффективными пробами являются искусственное вызывание рвоты, сильное и резкое давление на верхнюю часть живота (раздражение солнечного сплетения), сгибание и приведение ног к животу, холодное обтирание и др. При безрезультатности вышеперечисленных проб используют все ниже перечисленные лекарственные средства в вену, струйно: Верапамил (изоптин, финоптин) 4 мл 0,25% раствора АТФ (аденозинтрифосфат) 2 мл 1% раствора Новокаинамид 10 мл 10% раствора. Из-за резкого снижения АД и вероятности развития ортостатического (постурального) коллапса препарат вводят в положении больного лежа на спине под контролем АД, имея наготове 0,3 мл 1% мезатона для внутривенного введения. Кордарон (амиодарон) 6 мл 5% раствора Аймалин (гилуритмал) 4 мл 2,5% раствора Индерал (обзидан, пропранолол) 5 мл 0,1% раствора - медленно. Дизопирамид (ритмилен;ритмодан) 10 мл 1% раствора Дигоксин 2 мл 0,025% раствора При неэффективности медикаментозного купирования СВПТ прибегают к ЭИТ - электроимпульсной терапии (дефибрилляции, кардио- версии) и ЭКС - электрической стимуляции сердца (электрокардиостимуляции) с помощью пищеводного, эндокардиального электродов. ОКАЗАНИЕ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ ОСОБЫХ ВАРИАНТАХ СВПТ: 1.СВПТ, являющаяся осложнением гликозидной интоксикации, - абсолютное противопоказание для применения сердечных гликозидов. Для ее купирования используют весь арсенал средств борьбы с передозировкой сердечными гликозидами: ЭДТА, унитиол, гепарин. 2.Эктопическая предсердная СВПТ, проявляющаяся частыми "залповыми" групповыми эктопическими комплексами - противопоказание для рефлекторных ваготонических проб,АТФ и кардиоверсии. З.СВПТ при синдроме WPW ~ противопоказание для использования сердечных гликозидов и верапамила. ЖЕЛУДОЧКОВЫЕ (ВЕНТРИКУЛЯРНЫЕ) ПАРОКСИЗМАЛЬНЫЕ ТАХИКАРДИИ (ЖПТ) возникают в результате механизмов re-entry либо функционирования эктопического центра ритма (дигиталисная интоксикация). ЖПТ, как правило, развиваются при выраженных органичес поражениях миокарда у больных ИБС, при передозировке сердечных гликозидов (чаще- наперстянки), других заболеваниях и исключительно редко у здоровых людей. Заметное ускорение диастолы, значительная десинхронизация в деятельности предсердий и желудочков при ЖПТ - главная причина выраженных острых форм сосудистой и сердечной недостаточности в обоих кругах кровообращения. Объективизацией данных синдромов служит катастрофическое падение АД и значений МОК. Поэтому гемодинамические нарушения при ЖПТ, как правило, более выражены чем при СВПТ и прогностически менее благоприятны, а отек легких, аритмогенный шок, тромбоэмболии и нарушение функции жизненноважных центров встречаются часто. ЖПТ - частый сателлит острого инфаркта миокарда и его осложнений (аневризма левого желудочка). В век использования высочайших достижений научно-технического прогресса особенно поразительны техногенные и ятрогенные варианты ЖПТ: она осложняет катетеризацию сердца, лечение нтиаритмическими препаратами и сердечными гликозидами. Клиническая картина ЖПТ во многом сходна с проявлениями СВПТ, однако, в силу более значительного укорочения диастолы и более выраженной функциональной предсердно-желудочковой десин хронизации изменения гемодинамики при ЖПТ куда заметнее и тяжелей. Для данной аритмии патогномоничны такие жизнеопасные осложнения, как отек легких, аритмогенный шок, инфаркт миокарда,тромбоэмболии в большом и малом кругах кровообращения, фибрилляция желудочков (Табл. 7). Начинаясь и заканчиваясь внезапно, ЖПТ чаще всего дебютирует не симптомами вегетативной дисфункции, "вегетативной бурей", как СВПТ, а клиническими эквивалентами острой сосудистой, сердечной и коронарной недостаточности: резким падением АД, отеком легких, коронарогенной кардиалгией, аритмогенным шоком. Вследствие более грубых нарушений церебральной гемодинамики при ЖПТ головокружение и обмороки более часты. Мало того, более тяжелыми являются и остаточные явления ЖПТ: на ЭКГ, после приступа ЖПТ регистрируются признаки посттахикардиального синдрома - отрицательные зубцы Т, иногда со смещением интервалов ST, удлинением электрической систолы (интервала Q-T), как прогностически неблагоприятного признака развития фибрилляции желудочков. Осмотр больных с ЖПТ выявляет цианоз кожи, слизистых оболочек. Частота пульса на лучевой артерии превосходит частоту венозного пульса(сосуды шеи) из-за соответствия последнего нормально му(не учащенному) ритму предсердий. Аускультация сердца при ЖПТ констатирует типично меняющуюся громкость сердечных тонов синхронно с такими же изменениями наполнения пульса на лучевой артерии. ЭКГ диагностика ЖПТ не представляет трудностей (см. табл. 7) и зиждется на выявлении аберрантных (расширенных более чем 0,1 - 0,14 сек, и деформированных) комплексов QRS. Ритм желудочков при ЖПТ подвержен более значительному варьированию: если при СВИТ разница интервалов R - R не превышает 0,01 сек, то при ЖПТ она достигает 0,03 сек. Временами пароксизм ЖПТ прерывается экстрасистолической (залповой) тахикардией - появлением одного или нескольких комплексов синусового генеза. Для ЖПТ специфична атриовентрикулярная диссоциация: полное отсутствие связи между зубцами Р и комплекса QRS, что лежит в основе дифференциальной диагностики между ЖПТ и суправентрикулярной аберрантной пароксизмальной тахикардией (СВАПТ). На рис.1 представлены типичные ЭГК варианты а) правожелудочковой и б) левожелудочковой пароксизмальной тахикардии, идентифицированные по признакам, приведенным в табл. 6.
Рис. 1. Пароксизмальная желудочковая тахикардия А) правожелудочковая Б) левожелудочковая Выделяют особый вариант политопной ЖПТ, отличающийся полиморфизмом желудочковых комплексов. Он регистрируется при двунаправленной тахикардии с чередованием желудочковых комплексов с различным направлением главных зубцов, что весьма характерно для гликозиднои интоксикации. Существование множественных очагов эктопического возбуждения желудочков в частом и беспорядочном ритме является главной причиной хаотической ЖПТ часто переходящей в фибрилляцию желудочков. Двунаправленно веретенообразная ЖПТ ("пируэт"), как правило, характерна для больных с синдромом удлиненной электрической систолы (интервала Q - Т). Неотложная помощь при ЖПТ основана на эксплуатации купирующего эффекта следующих антиаритмических средств, вводимых В ВЕНУ СТРУЙНО: Новокаинамид 10 мл 10% раствора, медленно. Кордарон (амиодарон) б мл 5 % раствора, медленно. Лидокаин 6-8 мл 2 % раствора, предпочтительно в виде болюса. Этмозин 4 мл 2,5 % раствора, медленно. Этацизин 2 мл 2,5 % раствора, медленно. Мекситил 10 мл 2,5 % раствора, медленно. Аймалин (гилуритмал) 4 мл 2,5 % раствора, медленно. Дизопирамид (ритмилен; ритмодан) 10 мл 1 % раствора, медленно. Рефлекторные ваготонические пробы при ЖПТ неэффективны, противопоказано использование верапамила, индерала, АТФ, сердечных гликозидов. При вариантной ЖПТ типа "пируэт" у пациентов с синдромом удлиненного интервала Q-T нецелесообразно купировать пароксизм препаратами, удлиняющими электрическую систолу сердца: новокаинамид, дизопирамид, хинидин. В данном случае оптимально использование лидокаина и мекситила. При неэффективности медикаментозного купирования ЖПТ прибегают к кардиоверсии. Если же и она - безрезультатна, то используют метод частой фазосинхронной электрокардиостимуляции (ЭКС). К сожалению, ПТ имеют особенность повторяться (рецидивировать). Поэтому, кроме купирующего, используют предупреждающий (профилактический) вариант их лечения. Для этого на фоне этиотропной терапии основного заболевания пациентам рекомендуют стабилизирующие курсы успокаивающих и нтиаритмических средств внутрь: кордарон 0,6 в сутки с подбором минимальной эффективной поддерживающей дозы, новокаинамид 2,0 - 4,0 в сутки, хинидин 0,2 до 4 раз в сутки, анаприлин 0,01 - 0,04 до 3 раз в сутки. При синдроме WPW, осложняющемся рецидивирующей ЖПТ, используют аймалин, этацизин, этмозин, дизопирамид, а при изнуряющечастых приступах ПТ с рефрактерностью к вышеперечисленным препаратам проводят хирургическое пересечение аномальных параатриовентрикулярных шунтовых путей. При неудачной профилактической терапии ЖПТ показана радиочастотная электрокардиостимуляция. Таблица 6. Дифференциально-диагностические электрокардиографические критерии нормального ритма сердца и пароксизмальных тахикардии
Таблица 7.
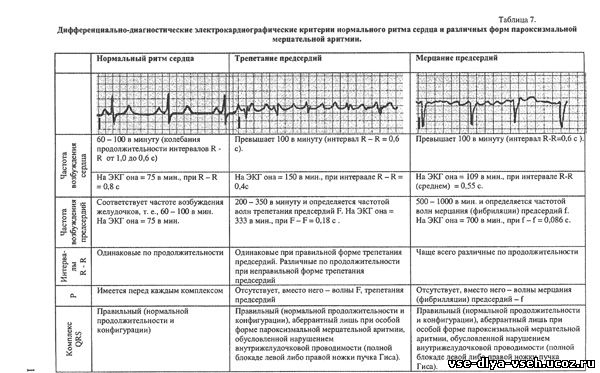
ПАРОКСИЗМАЛЬНАЯ МЕРЦАТЕЛЬНАЯ АРИТМИЯ (ПМА) характеризуется приступообразным, чаще в форме тахисистолии, течением мерцания (фибрилляции) и трепетания предсердий. Будучи разновидностью СВПТ, ее предсердной формой, ПМА имеет аналогичные с ней этиологические и патогенетические факторы. "Безпричинная" ПМА называется идиопатической и так же, как все другие разновидности, МА патогенетически апеллирует к теории re-entry и существованию очагов эктопической гетеротопной активности. Оба эти механиэма сосуществуют на определенных этапах эволюции мерцательной аритми (МА), тогда как при трепетании предсердий, как правило, имеет место лишь одна волна циркуляции либо действует лишь один эктопический центр автоматии. Именно это и обусловливает частоту предсердного ритма в диапазоне 200 - 350 в минуту. При множественных волнах кругового движения возбуждения по предсердиям или активности мультицентрических (множественных) очагов автоматии, частота предсердного ритма достигает 500 - 1000 в минуту и характерна для такой разновидности МА, как мерцание предсердий. Тяжесть клинических проявлений ПМА обусловлена несколькими причинами, главными среди которых являются: 1.Гемодинамические нарушения в основе которых лежит отсутствие сократительной активности предсердий, приводящее к уменьшению сердечного (ударного) выброса желудочков. 2.Неэффективная сердечная деятельность: из-за значительного укорочения диастолы последующее систолическое сокращение желудочков осуществляется "вхолостую" ибо при нем нет выброса крови на периферию (дефицит пульса). 3, Появление оптимальных условий для тромбообразования в предсердиях (асистолия предсердий) и тромбоэмболии в бассейне большого и малого кругов кровообращения. 4.Ухудшение венечного кровообращения из-за значительного снижения коронарного кровотока. Клиническая картина ПМА характеризуется симптомами вегетативной дисфункции развивающимися внезапно как и ощущение приступообразных беспорядочных сердцебиений. Дрожь, полиурия (до и после приступа), потливость появляются наряду с другими жалобами: одышкой, тяжестью в правом подреберье (синдром сердечной недостаточности), головокружением, а иногда и обмороком (синдром нарушения церебрального кровотока). Все вышеперечисленные жалобы возникают на фоне симптоматологии основного заболевания, осложнившегося ПМА. Из данных физикального исследования больных с ПМА, кроме признаков основного заболевания, выявляют также признаки сердечной недостаточности - цианоз, тахикардию с меняющейся громкостью тонов синхронно с альтернирующим наполнением пульса. Последний, как правило, неравномерный и с дефицитом. Электрокардиографические критерии различных форм ПМА (трепетания и мерцания предсердий) представлены в таблице 8. Неотложная помощь при ПМА аналогична таковой при СВПТ и преследует главную цель: купировать приступ(пароксизм), что означает перевести тахисисолическую форму МА в нормо- либо брадисистолическую с помощью тех же лекарственных средств и путей их введения (в вену). Конечно же, считается оптимальным восстановление номотопного (синусового) ритма с нормальной частотой. Трепетание предсердий возможно прервать чреспищеводной ЭКС. При отсутствии эффекта от медикаментозной терапии при одновременно прогрессирующем ухудшении состояния больного прибегают к кардиоверсии, парной стимуляции. Для успешного купирования пароксизмальных аритмий необходима точная идентификация их разновидностей по данным ЭКГ. Основные виды этих аритмий, разделенные по принципу дифференцированной тактики лечения, и их ЭКГ признаки представлены в таблице 1.
Экспресс–диагностика пароксизмальных аритмий может вызывать затруднения. В частности, пароксизмальную суправентрикулярную тахикардию или трепетание предсердий с аберрантными желудочковыми комплексами бывает трудно отличить от желудочковой тахикардии. В ряде случаев точная диагностика возможна лишь при помощи регистрации пищеводного отведения ЭКГ, позволяющего выявить зубцы Р или волны F, не различающиеся в стандартных отведениях. 29. Дифференциальная диагностика кардиомегалий (пороки сердца, миокардиты, ИБС, кардиомиопатии).
Дата добавления: 2015-12-16 | Просмотры: 828 | Нарушение авторских прав |