|
|
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология |
ГОЛОВНЫЕ БОЛИ
Головная боль • Болезненное или иное неприятное ощущение, которое локализуется от уровня орбит до подзатылочной области. • Одна из самых распространенных и универсальных жалоб во врачебной практике, которая может отражать неблагополучие не только в самой голове, но и в организме в целом • Вещество головного мозга не обладает болевой чувствительностью, поэтому ГБ может быть вызвана лишь раздражением болевых рецепторов твердой мозговой оболочки, артерий основания мозга и их крупных ветвей, вен и венозных синусов, ветвей наружной сонной артерии, черепных нервов, верхних шейных корешков, мышц основания черепа и шейных мышц. Объективизация боли • Для диагностики болевых синдромов мы используем данные анамнеза, клиники и дополнительных методов исследования: MPT, KT, психологические тесты - СМИЛ (стандартизированный многофакторный метод исследования личности, состоящий из 566 вопросов). Реже используем злектромиографию, электрознцефалографию, дуплексную сонографию сосудов головы и шеи. Для Объективизации болевых синдромов и контроля эффективности лечения в противоболевом центе применяют: визуально аналоговую шкалу, Мак-Гилловский болевой опросник, опросник Роланда-Морриса (Боль в нижней части спины и нарушение жизнедеятельности), опросник Освестри. ВАШ • Этот метод субъективной оценки боли заключается в том, что пациента просят отметить на неградуированной линии длиной 10 см точку, которая соответствует степени выраженности боли. Левая граница линии соответствует определению «боли нет», правая - «худшая боль, какую можно себе представить». Как правило, используется бумажная, картонная или пластмассовая линейка длиной 10 см Визуально аналогавая шкала (ВАШ) • Визуально аналоговая шкала (ВАШ) представляет собой прямую линию длиной 10 см (100 мм). Начальная точка линии обозначает отсутствие боли - 0, затем идет слабая, умеренная, сильная, конечная, невыносимая боль - 10. От пациента требуется отметить уровень боли точкой на этой прямой 0 1 2 3 4 5 6 7 8 9 10. Врач отмечает боль в истории болезни в см. • Инструкция больному: перед вами прямая линия в длиной 10 см (100 мм). Отметьте уровень силы вашей боли точкой на этой прямой, где начальная точка обозначает отсутствие боли - 0, затем Идет слабая боль, умеренная боль, сильная боль и конечная точка - невыносимая боль - 10. Головные боли Первичные • ГБН • Мигрень • Кластерная ГБ и другие тригеминальные вегетативные цефалгии • Кластерная ГБ • Пароксизмальная гемикрания • Односторонняя невралгическая ГБ с кратковременными приступами, инъекцией склер и слезотечением Вторичные-вследствие различных неврологических и соматический заболеваний, травм, метаболических расстройств, интоксикации или приема ЛС • ЦВЗ (САК, апоплексия гипофиза, ОНИК, тромбоз церебральных вен и венозных синусов) • АГ • Височные артерииты • Повышение ВЧД при опухоли, абсцессе, гематомы) • Снижение ВЧД (из-за просачивания ЦСЖ через дефект в мозговых оболочках) • Боль при физическом напряжении, натуживании, кашле, наклонах головы (опухоли 3ЧЯ, краниовертебральные аномалии • Оргазмическая (коитальная) головная боль у мужчин • Гипоксия при заболевания легких • Цервикогенная ГБ (цервикокраниалгия) Головные боли Первичные (другие формы первичной ГБ) • Первичная прокалывающая ГБ • Первичная кашлевая ГБ • Первичная ГБ, связанная с физическим усилием • Первичная ГБ, связанная с половой активностью • Первичная «громоподобная» ГБ • Гипническая ГБ • Постоянная гемикрания • Вновь возникшая ежедневная персистирующая ГБ Вторичные • Задний шейный симпатический синдром • Невралгия затылочного нерва • Острые синуситы воспалительные и аллергические, риниты • Синдром височно-нижнечелюстного сустава • Острая закрытоугольная глаукома • Посттравматическая ГБ • Хлыстовые травмы ШОП • Хронические субдуральные гематомы • Инфекции с лихорадкой (в т.ч. Менингиты, энцефалиты и абсцессы мозга) • Канцероматоз мозговых оболочек • Интоксикации и метаболические расстройства • Синдром хронической усталости • Гипогликемические состояния • При диализе • Эндокринные состояния (тиреоиднт, тиреотоксикоз. гиперпаратиреоз) • СКВ, АФС, воспалительные заболевания толстой кишки Лекарственные средства, вызывающие ГБ • Сосудорасширяющие (нитраты, курантил, антагонисты кальция) • Противоаритмические средства • Гликозиды, диуретики • Обезболивающие средства • НПВС (индометацин) • Производные эрготамина, триптаны • Антигистаминные средства • Барбитураты, бензодиазепины • АЭС (антиэпилептические средства: карбамазепин) • Препараты спорыньи • ГКС • Препараты щитовидной железы • Оральные контрацептивы (гестагены, эстрогены) • Гиполипидемические средства • миорелаксанты • Антибактериальные средства (тетрациклин), противомалярийные средства • Другие: ацетазоламид, амантадин, бромокриптин, гризеофульвин, метронидазол, нитрофуран, пентоксифиллин, теофиллин, фенитоин, рифампицин) • Отмена ЛС - регресс ГБ!!! Психогенные (истерические) ГБ • Включены во вторичные формы ГБ связанные с первичным психическим заболеванием • В качестве критерия принадлежности или непринадлежности ГБ к психическому заболевания (т.е. в том случае, если новая ГБ впервые появляется в тесной связи с психическим заболеванием) • Истерические ГБ отличаются от Г БН (головной боли напряжения): - интенсивность боли и лексикон (использование более разнообразной терминологии при описании ГБ); - динамическая связь с ФНС - большая выраженность психопатологического синдрома (по тестам ММРI) при отсутствии корреляционной связи между интенсивностью боли и высотой шкал профиля • Если при ГБ болевой синдром прекращается или существенно уменьшается после успешного лечения или спонтанной ремиссии психического заболевания • В качестве теста для диагностики психогенных болей - провокация и купирование симптомов с помощью введения физ. р-ра с одновременным внушением Позитивные критерии диагностики психогенной (истерической) боли • Множественная локализация боли как одновременно, так и следовательно (голова, спина, конечности, грудная клетка, живот и др.); • Высокая интенсивность боли по ВАШ - как фоновой (7-8 баллов), так и приступообразной (9-10 баллов); • Диссоциация интенсивности боли и степени дискомфорта, который больной испытывает: 1. При интенсивности боли (9-10 баллов) отсутствует беспокойство и не нарушается обычная деятельность; 2. Длительная интенсивная боль не сопровождается ни расстройствами сна и аппетита, ни потерей веса; 3. При незначительной интенсивности боли может наблюдаться выраженная социальная и физическая инвалидизация. • Связь боли в ФНС (функциональным неврологическим синдромом) по времени и локализации: 1. Наличие ФНС (в момент исследования и в анамнезе) 2. Выявление неорганических паттернов при неврологическом осмотре (неанатомические нарушения чувствительности, положительные тесты, подтверждающие психогенный характер расстройств, характерные физиологические паттерны (ступенчатая слабость и др) • Наличие болевого поведения в виде: 1. Вербальные и невербальные проявления (стоны, гримасы, жесты); 2. Использование дополнительных видимых приспособлений: ношение «шапочки». воротника, корсета, использование палки/костыля, опора о предметы обстановки и др. • Мраморные особенности личностей структуры: 1. Пессимизм, депрессивность и социальная зависимость, мазохизм, пассивно-агрессивные черты, тревожность, ипохондричность, демонстративность; 2. Повышенная физическая травматизация, преобладание медицинских профессий. • Признаки социальной инвалидизации: 1. Частые обращения к врачу и вызовы «скорой помощи» 2. Частые и регулярные госпитализации; 3. Группа инвалидности или демонстрация «героической позы» сопротивления болезни; 4. Частая связь дебюта боли с физической травмой; 5. При умеренной боли невозможность выполнения домашних и профессиональных обязанностей из-за боли Срочная консультация невролога и дополнительные обследования необходимы при: • Вновь возникшие интенсивные ГБ или изменения характера ранее существовавших болей; • ГБ, царапающие на протяжении нескольких дней или недель; • ГБ, усиливающиеся при физическом напряжении, натуживании, кашле, чиханье, наклонах; • ГБ, возникшие на фоне лихорадки и других системных явлений, менингеального синдрома; • ГБ, сопровождающиеся появлением неврологических или психических расстройств (нарушение речи, координации, слабостью или онемением в конечностях, судорожными припадками, повышенной сонливостью, снижением памяти и интеллекта, изменением личности); • ГБ, нарушающие сон; • Наличие рвоты, предшествующей ГБ; • Возникновение ГБ у больного со злокачественным новообразованием, васкулитом или другим системным заболеванием. Показания для КТ/МРТ у пациента с головной болью Особенности ГБ: • Крайне интенсивная боль (самая сильная боль, которую • пациент когда-либо испытывал) • Подострая ГБ. Нарастающая по частоте и тяжести • Прогрессирующая или вновь возникшая ежедневная боль • Головная боль, всегда возникающая с одной и той же стороны • Головная боль, не реагирующая на лечение • Головная боль, впервые возникшая в возрасте старше 50 лет Сопутствующие симптомы: • Лихорадка, менингеальные знаки, тошнота. рвота • Очаговые неврологические симптомы (не связанные с мигренозной аурой) • Нарастающие когнитивные и личностные нарушения • Застойные диски зрительных нервов • Анамнестические указания на онкологическое заболевание Дифференциальная диагностика ГБ
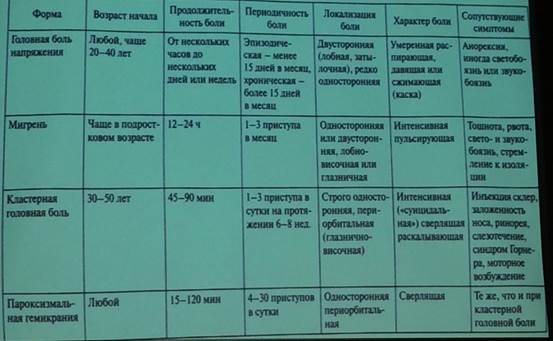
Диагностика ГБ (признаки, облегчающие диагностику ГБ и возможные причины) Внезапное начало • Субарахноидальное кровоизлияние • Кровоизлияние в опухоль • Апоплексия гипофиза • Объемное образование задней черепной ямки Провление ГБ после 50 лет • Височный артрит • Объемное образование • Зеребоваскулярное заболевание • Цервикогенная боль Лихорадка, менингеальный синдром, сыпь, системные проявления • Менингит • Энцефалит • Общая инфекция • Васкулиты Прогрессирующая ГБ • Объемное образование • Лекарственная зависимость Очаговые неврологические симптомы • Объемное образование • Инсульт • Артерновенозная мальформация • Васкулиты • Антифосфолипидный синдром Отек дисков зрительных нервов • Объемное образование • Доброкачественная внутричерепная гипертензия • Гидроцефалия ГБН - головная боль напряжения • Самая частая по распространенности • Может появляться в любом возрасте (чаще в 25-30 лет и у женщин) • По интенсивности: легкая или умеренная • По длительности: от неск.десятков минут до нескольких суток • По локализации: двусторонняя, локализована в затылочной, височной или лобной областях • По характеру: давящие, сжимающие (ощущение каски, стягивающей голову), не сопровождаются рвотой, иногда могут сопровождаться анорексией, тошнотой, свето- и звукобоязнью, не усиливается при физической активности ГБН • Диагноз исключения! (отсутствие других заболеваний способных объяснить наличие подобной ГБ) • Может сопровождаться или не сопровождаться длительным болезненным напряжением перикраниальных мышц (скальпа и основания черепа); напряжение можно выявить при пальпации • Может возникать время от времени (эпизодическая форма ГБН) либо каждый или почти каждый день на протяжении многих месяцев или лет (хроническая ГБН 15 дней в месяц на протяжении как минимум 3 мес) • Психические расстройства, сопутствующие хронизации ГБ - тревога и депрессия • Нарушение жизнедеятельности Лечение ГБН • Анальгетики (парацетамол, аспирин); комбинированные (но-шпалгин, седалгин) • НПВС (ибупрофен, напроксен) • Анальгетики не принимать более 3 раз/ неделю и суточная доза не более 2-3 табл Профилактика: • Нефармакологические методы (массаж шеи и шейно-воротниковой зоны, ИРТ, аутогенный тренинг, методы БОС, нормализация режима дня, ограничение потребления алкоголя и кофе, дозированные физические нагрузки, плацебо) • Антидепрессанты (ТЦАД-амитриптиллин; ИОЗС-флуоксетин, эсциталопрам, сертралин, пароксетин; ИОЗСН-венлафаксин) • Бензодазепины коротким курсом • Аспирин • Миорелаксанты • Антиконвульсанты • Инъекции ботулотоксинов в перикраниальные мышцы • Выявить и устранить факторы, которые усиливают боль или поддерживают ежедневный цикл ГБ (отмена анальгетиков, которыми злоупотребляет), коррекция коморбидных психических и соматических заболеваний (АГ, жкт; эндокринопатий) Немедикаментозная терапия психогенных болевых синдромов • Техники релаксации (аутогенная тренировка, медитация, глубокое дыхание и физические упражнения • Биологическая обратная связь • Поведенческая и когнитивно-поведенческая терапия a. Постепенное увеличение физической активности; b. Изменение социального подкрепления болевого поведения; c. Уменьшение зависимости от анальгетической терапии переход от приема препарата «по необходимости» на прием через строго определенные интервалы времени; d. Обучение пациента навыкам самоконтроля поведения с помощью мониторирования уровня боли и физической активности; e. Коррекция представлений пациента о природе возникновения болевых ощущений; f. Обучение поведенческим навыкам, помогающим преодолеть последствия или составляющие боли: позитивному подкреплению, релаксации, отвлечению внимания • Вопросы, касающиеся психосоциальных аспектов болезни, так же как и психотерапии, целесообразно начинать обсуждать на фоне уменьшения болевого синдрома под влиянием медикаментозной терапии; • Лечение проводить под контролем лечащего врача. Достаточно назначить регулярные (1-2 раза/мес) короткие визиты, для того, чтобы сохранить климат открытости и доброжелательности, иметь возможность разрешать сомнения и страхи, фиксировать больного на достигнутых результатах и тем самым поддерживать терапевтический альянс. Кроме того, такой постоянный контакт с лечащим врачом позволяет предотвращать частые телефонные звонки, нежелательные контакты обращения в другие ЛПУ и обращения за неотложной помощью Мигрень • Повторяющиеся приступы интенсивной ГБ • Наследственная предрасположенность (метабилическая дисфункция, нарушающая метаболизм в корковых занах) • В патогенезе боли играет активация нейронов ядра тройничного нерва, образующих тринеминноваскулярную систему. Из нервных окончаний выделяются БАВ, вызывающие фокальное нейрогенное возпаление, отек сосудов и прилегающего участка твердой мозговой оболочки Классификация мигрени • Мигрень без ауры (простая мигрень) • Мигрень с аурой (классическая) • Детские периодические синдромы, часто предшествующие мигрени • Ретинальная мигрень • Осложнения мигрени Факторы, провоцирующие приступы мигрени Гормональные • Менструация‚ овуляция, прием КОК, замещающая терапия эстрогенами Диетические • Нерегулярность питания, алкоголь (красное вино), шоколад, сыр, орехи, кремы, йогурт, куриная печень, авокадо, цитрусовые, бананы, соленые или маринованные продукты, супы из концентратов, блюда китайской кухни, жареная свинина, сосиски, пицца, кофеинсодержащие продукты (кофе, кола, чай) или их внезапная отмена Психологические • Стресс, релаксация после сгресса (выходные,каникулы), тревога, депрессия, усталость Сомногенные • Избыточность сна или недосыпание Лекарственные • Нитроглицерин, резерпин, гидролазин, ранитидин Др. факторы • Изменение погоды, воздействие яркого или мерцающего света, громкого шума‚ пребывание в накуренной комнате или на высоте, травма головы или шеи, запах парфюма Клиническая картина мигрени • Продром за неск.часов -2 сут (угнетеннное настроение или эйфория, раздражительность, вялость, сонливость, свето- и звукобоязнь, жажда‚ учащенное мочеиспускание, тошнота, запор, диарея • Аура (очаговые неврологические симптомы, которые предшествуют боли или сопровождаю ее). Развивается в течение 5-20 мин и длится от 10-30 мин (не более 1 часа), головная боль возникает не позднее 60 мин после окончания ауры Виды мигренозной ауры • Зрительная (офтальмическая): вспышки света, движущиеся мерцающие точки, светящиеся зигзаги, за ними слепое пятно-скотома. Микро/макропсия; метаморфопсия, метахроматопсия • Сенсорная: комбинация позитивных (парестезии) и негативных (онемение) симптомов в руке, периоральной области, 1/2 языка • Двигательная: парез (кисть-предплечье-1/2 тела), речевые нарушения Осложнения мигрени • Мигренозный статус (приступ боли или несколько приступов быстро следующих друг за другом продолжаются более 72 ч (исключая время сна); • Мигренозный инфаркт головного мозга • Персистирующая аура без инфаркта • Хроническая мигрень • Эпилептические припадки, вызываемые мигренью Клиническая картина мигрени • ГБ имеет чаще односторонний характер (происходит от термина «гемикрания» или начинаясь с однои стороны генерализуется и становится двусторонней • Начало постепенное, интенсивность нарастает в течение 30 мин-2ч - стабилизация - спадает через 4-72 ч (в среднем 24ч) • Интенсивная, пульсирующая, в лобно-височной или глазничной области, усиливается при физической активности (подъеме по лестнице, наклонах, движении головой,кашле) и уменьшается в неподвижном состоянии) • Сопровождается анорексией, тошнотой/рвотой‚диареей, заложенностью носа, кишечной коликой, полиурией, бледность/ гиперемия лица, профузное потоотделение, ощущением жара/ холода, головокружением и даже предобморочным состоянием • Свето-звукобоязнь • Локальный отек головы и лица, болезненность покровов головы, напряжение и болезненность мышц шеи • Сон и рвота могут прекратить приступ; после приступа усталость раздражительность, депрессия (редко - свежесть и эйфория) Лечение приступа мигрени • Чувствует себя легче в тихой, затемненной комнате; теплый/ холодный компресс, слегка сдавливающий голову • Анальгетики (анальгин, аспирин, парацетамол+кофеин, Залдиар (парацетамол+трамадол) как можно раньше в растворенном виде, т.к. с началом приступа нарушается моторика желудка, что замедляет всасывание) • Кофеин усиливает действие анальгетиков ‚ улучшает их всасывание, но при регулярном приеме в высоких дозах несколько раз в неделю более 300-500мг = 3-4 ЧАШКАМ КОФЕ) вызывает рикошетные (абстинентные) головные боли • Противорвотные средства (церукал, мотилиум) за 10-20 мин до приема анальгетика (улучшают его всасывание). При рвоте в/м или ректально • НПВС (ибупрофен, кеторолак, кетопрофен, диклофенак, ксефокам) в виде растворимых форм • Триптаны(ИМИГРАН, ЗОМИГ, НАРАМИГ, МАКСАЛТА, РЕЛПАКС) при раннем приеме, сразу после появления симптомов приступа • При неэффективности Кофетамин, Кофергот (эрготамина тартрат) • Редко- закапывание в нос 4% раствора лидокаина Профилактика мигрени • Устранение провоцирующих факторов • Регулярное питание • Полноценный сон • Снижение потребления кофеина и алкоголя • Дозированные физические нагрузки • Коррекция АГ неврологических расстройств • Ограничение КОК (оральных контрацептивов) • Ведение специального дневника головной боли Нефармакологические методы: • метод психомоторной релаксации; • БОС; • Поведенческая терапия (контроль за поведением, способы предупреждения и разрешения стрессовых ситуаций) • Применение плацебо • Мануальная терапия и массаж шейно-воротниковой зоны, ИРТ, ФЗТ, локально ботулотоксин) • Коррекция прикуса (при патологии височно-нижнечелюстного сустава) Фармакологические методы (не менее 1-2 мес до 3-6 мес): • Бета-блокаторы (анаприллин) • Антидепрессанты (амитриптиллин ‚ флуоксетин, сертралин и т.д.) • НПВС (малые дозы аспирина 100-350 мг через день, кетопрофен) • Антиконвульсанты (депакин, топамакс, габапентин) • Антисеротониновые средства • Антагонисты кальция • Ингибиторы АПФ ‚ препараты магния, но-шпы ‚ рибофлавин, никотиновая к-та • При менструальной мигрени: прием НПВС за 2-3 дня до начала до 10 дней, ибупрофена, магния, амитриптиллина, пропранолола, наратриптана, эстрогены) • ЛФК
Лекция 5 ТРАВМЫ НЕРВНОЙ СИСТЕМЫ. Закрытые ЧМТ. ЧМТ- механическое повреждение черепа и внутричерепных структур (головного мозга, сосудов, ЧМН, мозговых оболочек) · Первичная травма: ДТП, падения, производственные, спортивные, бытовые повреждения · Вторичная травма: падение больного, вызванное неврологическим или соматическим заболеванием (эпилепсия, кардиогенный обморок) · Алкогольное опьянение видоизменяет клиническую картину и ухудшает прогноз Патогенез ЧМТ Первичное повреждение ГМ – наступает в момент травмы (непосредственно связано с механическим воздействием) Локальное – в зоне непосредственно приложения механической силы или в месте противоудара Ушиб или контузия – травматическое размозжение мозговой ткани ВЧ гематома Диффузное – связано со смещением и деформацией больших полушарий относительно жестко фиксированного ствола при линейном или вращательном ускорении или резкими ликвородинамическими сдвигами в момент травмы. Вторичное повреждение ГМ – развивается вследствие осложнений травмы. Патогенез ЧМТ. Изменение физико-химических свойств ткани мозга, функционального состояния нейронных мембран и синапсов, что приводит к нарушению аксонального транспорта с отеком и лизисом волокон с последующей их дегенерацией в течение 12-24 ч («терапевтическое окно») и нарушению тонуса сосудов (разрыв, спазм) с последующими множественными мелкими кровоизлияниями или ишимией мозга. Вторичное повреждение ГМ при ЧМТ Связано с гипоксией, ишимией, отеком мозга, ВЧГ, инфекцией, нарушением системной гемодинамики и водно-электролитного баланса Диффузный отек мозга, нарушение микроциркуляции и ауторегуляции мозгового кровообращения способствуют ишемии мозга и делают мозг особенно уязвимым к гипоксии и снижению системного АД Возникает в результате внечерепных осложнений, вызывающих гипоксию (пневмонии, ТЭЛА, артериальной гипотензии) или внутричерепных осложнений (ВЧ гематома, отек мозга или инфекция) Предупреждение и своевременное лечение осложнений уменьшает вероятность летального исхода и тяжелой инвалидизации больного. Фаза восстановления в головном мозге после ЧМТ. Дегенерация и гибель поврежденных клеток, а также нейронов утративших связи с другими структурами и их трофическую поддержку, валлеровскую дегенерацию поврежденных волокон; разрастание отростков сохранившихся нейронов с установлением новых функциональных систем и перераспределением функций в пределах интактных мозговых структур. Разрастание глиозной ткани, замещающей образовавшиеся микро- и макроструктурные дефекты. Классификация ЧМТ Закрытая ЧМТ - целостность кожных покров не нарушена Открытая ЧМТ Ранение мягких тканей головы с повреждением апоневроза, либо перелом костей основания черепа, сопровождающейся истечением ЦСЖ из носа или уха. Возможность инфицирования выше - Проникающая (повреждение твердой мозговой, оболочки сообщение, СА пространства внешней средой) - Непроникающая ЧМТ по тяжести состояния 1. Легкая 2. Среднетяжелая 3. Тяжелая Факторы, определяющие степень тяжести ЧМТ: - Продолжительность утраты сознания (коматозного состояния) - Степень угнетения сознания на момент первичного осмотра или госпитализации - Продолжительность посттравматической (антероградной) амнезии - Выраженность очаговой неврологической симптоматики, в том числе связанной с повреждением дизицефально-стволовых структур. - Наличие САК - Выраженность системных осложнений. ЧМТ по характеру повреждения 1. Сотрясение ГМ 2. Ушиб мозга 3. Тяжелое аксональное повреждение 3.Сдавление ГМ Ушиб мозга (степень) Легкая, средняя, тяжелая. Принципы обследования больного с ЧМТ Осмотр общий: проходимость дыхательных путей, ЧСС, ЧДД, АД, определить наличие признаков сочетанной травмы (грудная клетка, живот – исключить гемо и пневмоторакс, абдоментальное кровотечение – ОСОБЕННО ПРИ НАЛИЧИИ ШОКА, который почти никогда не связан с повреждением мозга!!! Осмотр головы (ранения, ушибы, кровоподтеки); при лобной локализации иметь ввиду возможность гиперэкстензионной травмы ШОП. Оценка состояния сознания по шкале комы Глазко (в 10е сутки без крайне необходимости не использовать седативные средства в связи с затруднением динамической оценки сознания. Если больной пришел в себя – проверить ориентацию во времени, месте, собственной личности, посчитать от 20 до 1, назвать месяцы в обратном порядке, сжать пальцы в кулак 20 раз). Типы нарушения сознания - сопор - кома 2 Состояния помрачения сознания - делириозный синдром - аментивный синдром - онейроидный синдром - сумеречное помрачнение сознания - амбулаторные автоматизмы - транс - Locked-in синдром (замыкания в себе) Оценка нарушения сознания больного - наиболее существенный интегральный симптом, отражающий тяжесть повреждения мозга. - ясное (при легкой ЧМТ) - сопор - больной реагирует только на сильные болевые раздражители - кома (полная утрата сознания) Шкала комы Глазго - оценка ряда наиболее существенных симптомов в возрасте больного от 4-х лет и старше.
Чем больше баллов, тем лучше состояние больного; 7 баллов и менее - тяжелая форма ЧМТ
Принципы обследования ЧМТ - Оценка неврологического статуса (состояние зрачком, спонтанные и рефлекторные движения глазных яблок и конечностей, ассимметрию мышечного тонуса и сухожильных рефлексов, наличие патологических стопных знаков, наличие менингеальных симптомов - после абсолютного исключения травмы ШОП. - До исключения с помощью РГ нестабильной травмы ШОП целесообразно фиксировать его с помощью жесткого воротника!!! - Сбор анамнеза у больного или сопровождающих его лиц (обстоятельства травмы, возможность первичного заболевания, алкоголизма, прием антикоагулянтов, учет возраста больного, длительность утраты сознания и посттравматической (антероградной) амнезии - что происходило до и после травмы) - Исключение вдавленных\ линейных переломов свода или основания черепа - Наличие пневмоцефалии - Исключение внутричерепной гематомы - Исключение ВЧГ (офтальмоскопия) - Лабораторная диагностика (ОАК, ОАМ, гематокрит, б\х, на содержание алкоголя, коагулограмма) Обследование при ЧМТ - РГ черепа в 2-х проекциях - РГ ШОП (прямая+боковая проекция с изображением всех шейных позвонков от затылочной кости до TH1!!!) - Эхо-ЭС (исключение ВЧГ и гематомы внутричерепной) Повышение ВЧД приводит к: - Нарушению метаболической функции ликвора - К расширению диплоических вен и вен глазного дна Застойный диск зрительного нерва - Истечение ЦСЖ из носа или уха (содержит глюкозы в отличие от слизи) - Симптом Баттля - кровоподтек за ушной раковиной в области сосцевидного отростка через 24-28 ч после травмы - Повреждение ЧМН (перелом пирамиды височной кости-слуховой и лицевой нерв, решетчатой кости - обонятельный нерв) - Кровотечение из уха или носа (исключать повреждение слизистой носа, наружного слухового прохода и барабанной перепонки) Люмбальная пункция при ЧМТ - Обычно не приносит дополнительной полезной информации, способной повлиять на тактику лечения - Опухоли ГМ, расположенные в задней черепной ямке - Застойные ДЗН - Признаки вклинения - Блокада ликворных путей - Состояния, сопряженные с возможностью геморрагических осложнений (коагулопатии, тромбоцитопения, антикоагулянтная терапия) - Инфекционные процессы в поясничной области (эпидуральный абсцесс, воспалительные кожные заболевания) При наличии вклинения в вырезку намета мозжечка и большое затылочное отверстие, выполнение люмбальной пункции чрезвычайно опасно и может спровоцировать фатальное ухудшение состояния пациента. Признаки внутричерепной гематомы, требующей экстренного нейрохирургического вмешательства: - Появление и нарастание признаков ВЧГ: головной боли, рвоты, психомоторного возбуждения\ угнетения сознания, особенно после “светлого промежутка”, повышения АД + брадикардия + нарушение ритма дыхания - Появление признаков вклинения (одностороннее расширение зрачка с утратой его реакции на свет + гемипарез на этой же или противоположной стороне) Симптомы вклинения миндалин мозжечка в большое затылочное отверстие, сдавления варолиева моста и продолговатого мозга: Причина: объемные процессы в задней черемной ямке - Резкая головная боль с иррадиацией в затылок - Мозжечковая атаксия - Ригидность затылочных мышц - Угнетение сознания - Нарушения дыхания - Брадикардия - Артериальная гипертензия Признаки внутричерепной гематомы: - Появление или нарастание очаговой неврологической симптоматики (гемипарез, афазия, атаксия, появление двустороннего симптома Бабинского) - Проведение КТ и МРТ (при необходимости в динамике через 12-24 ч) Причины возможного ухудшения состояния больного при ЧМТ: - Гипоперфузия ГМ, вызванная кровопотерей или СН; - Затруднение ВО (венозного оттока) от головы (при излишнем сгибании головы, тугом шейном воротнике и т.д.) - Нарушение водно-электролитного баланса (гипонатриемия) - Действия седативных средств Клиника легкой ЧМТ (сотрясение ГМ) Кратковременная (несколько сек\мин) утратой сознания, ориентации и других неврологических функций, обычно наступающих немедленно после травмы После восстановления сознания - амнезия(не более 1ч), головного боль, нарушение сна, вегетативные нарушения(изменение зрачковых реакций, колебания АД, лабильность пульса, рвота, бледность, гипердроз), вазодепрессорный обморок, мышечная гипотония, ассимметрия рефлексов, анизокория, вестибулярные нарушения (головокружение, нистагм), атаксия и др. очаговые симптомы, иногда легкие менингеальные симптомы (регрессируют спонтанно в течении нескольких дней). Клиника ушиба ГМ легкой степени. В отличие от сотрясения ГМ Более стойкая очаговая симптоматика (до 1-3 нед), а иногда и более выраженные общемозговые симптомы (по Глазго до 13-14 баллов за счет дезориентации и спутанности) Возможен линейный перелом свода черепа На КТ обнаруживается очаг пониженной плотности, который в последующем регрессирует или признаки САК. Критерии тяжести и клинико-патогенетические варианты ЧМТ
Легкая ЧМТ (сотрясение ГМ, ушиб ГМ легкой степени) Главная особенность легкой ЧМТ - принципиальная обратимость неврологических нарушений, однако процесс восстановления может затянуться на несколько нед\мес (посткоммоционный синдром) При ДТП часто сочетается с хлыстовой травмой шеи, вследствие резких движений головы из-за внезапного переразгибания головы с последующим быстрым сгибанием. Сопровождается растяжением связок и мышц и проявляется болью в шейно-затылочной области и головокружением. Лечение легкой ЧМТ РГ черепа + ШОП Далее риск возникновения гематомы уменьшается и при нормальном сознании, отсутствие рвоты и тяжелой головной боли, очаговых и менингеальных симптомов может быть отпущен домой под наблюдение родственников. В случае ухудшения состояния - срочная повторная госпитализация! - При интенсивной боли НПВС и анальгетик - Для стабилизации вегетативных функций:бета-адреноблокаторы (пропранолол), противорвотные (церукал, мотилиум) - Ограничение жидкости - Ноотропы (?) (пирацетам, церебролизин, кортексин, пиритинол, фенотропил, противоастеничекие препараты (когитум, бемитил, цитруллин, адаптогены)) - Избегать длительного постельного режима - Избегать физического, психоэмоционального перенапряжения, ограничение длительной зрительной нагрузки и работы, требующей повышенной концентрации внимания - Бюллетень: на 1-3 мес с учетом специфики работы и состояния (ограничение трудоспособности из-за нарушения внимания) Лечение посттравматической ГБ Посттравматическая мигрень: бета-блокаторы (пропранолол), антидепрессанты (амитриптиллин и др.), НПВС, антагонисты кальция (верапамил), АЭС (вальпроаты) и др. Посттравматическая ГБН - массаж шейно-воротниковой зоны, антидепрессанты, НПВС, миорелаксанты (сирдалуд) Психотерапия ЛФК, ФЗТ, ИРТ Отдаленные последствия ЧМТ: - Посткоммоционный синдром (в т.ч. хронический) - Цефалгии (посттравматическая мигрень, посттравматическая ГБН, цервикогенная ГБ, затылочная невралгия) - ВЧГ - Гипоталамический синдром - Гематомы, абсцессы - Посттравматический церебральный арахноидит (редко) - Посттравматическая энцефалопатия - Посттравматическая эпилепсия Посткоммоционный синдром (от лат. Commotio - сотрясение) - Результат сложного взаимодействия органических изменений в ГМ, обусловленных легким диффузным аксональным повреждением и социально-психологическими факторами (сохраняются длительное время структурные и функциональные изменения, выявляемые с помощью SPECT и ПЭТ, нейропсихологическое исследование, ЭЭГ, ВП - отражают дисфункцию интегративных структур лобной и височной долей и регрессируют в течение нескольких месяцев) - Головная боль, головокружение - Снижение внимания и памяти, замедленность психической деятельности - Быстрая утомляемость, раздражительность, нарушение сна - Тревога, депрессия, аффективная лабильность, апатия, вегетативная дисфункция Хронический посткоммоционный синдром - Сохраняется у 10-15% после легкой ЧМТ в течение 1 года головная боль, головокружение, астения - Утрачивается связь с тяжестью травмы и обычно наблюдается в контексте выраженных эмоциональных расстройств (депрессии), социальной неустроенности, рентных устремлений больного. - У некоторых больных может иметь место сознательная аггравация с целью получения тех или иных материальных выгод - Неверная оценка тяжести травмы в остром периоде (при локализации очага в базальных отделах лобной доли) - проведение тщательного нейропсихологического исследования, КТ\МРТ - для прогностического заключения. Психотерапия, адекватная симптоматическая терапия, антидепрессанты (ИОЗС-флуоксетин, сертралин) _ ноотропы и легкие седатики облегчают состояние. Среднетяжелая и тяжелая ЧМТ - Продолжительная потеря сознания и амнезия, стойкие когнитивные нарушения и очаговая симптоматика - Контузионные очаги, диффузное аксональное повреждение, ВЧГ, отек мозга, первичное или вторичное повреждение ствола, САК - Посттравматический отек мозга нарастает в течение 24-72ч. Имеет вазогенный характер, поражает чаще белое вещество (перифокальный-окружает очаги и контузии; диффузный) Осложнения тяжелой ЧМТ - Кома с последующим вегетативным состоянием и децебрационной ригидностью - ВЧГ - Отек мозга, множественные рассеянные геморрагические и негеморрагические очаги в белом веществе, базальных ганглиях, верхних отделах ствола, мозолистом теле. - Диэнцефально-катаболический синдром (вегетативная бурая, АГ, тахипноз, гипертермия, тахикардия) - Нарушение ритма дыхания, СН - Внутричерепная гематома - Жировые эмболии (при массивных переломах длинных трубчатых костей - при смещениии отломков или попытке их репозиции) - Тромбозы мозговых артерий (с развитием ищемического инсульта) или венозного синуса - Инфекционные осложнения (менингит) при открытой ЧМТ (перелом основания черепа) - Нарушения зрения - Несахарный диабет (повреждение ножки гипофиза) - Сепсис, пневмонии, полиорганная недостаточность Лечение тяжелой ЧМТ Коррекция гипоксии, артериальной гипотензии\ гипертензии, ВЧГ, гипертермии, гипергликемии, гипонатриемии, ДН Купирование психомоторного возбуждения, эпиприпадков Профилактика\коррекция ДВС-синдрома Антиоксиданты, антигипоксанты, нейропротекция (блокаторы кальциевых каналов), антагонисты возбуждающих аминокислот (амантадин) Ноотропы - в восстановительном периоде (для стимуляции - пирацетам, глиатиллин, церебролизин, кортексин) Антиобтики (профилактика менингита, бронхолегочных осложнений + ингалляции, массаж грудной клетки) Профилактика патологии ЖКТ (стрессовые язвы и аспирации) Профилактика мочевой инфекции Профилактика пролежней и контрактур Принципы ведения коматозных (обездвиженных) больных: - Повороты больного с бока на бок - Обтирание тела камфорным спиртом - Санация рото-носоглотки - Санация трахеобронхиального дерева (при проведении ИВЛ) - Введение жидкости - Постановка назогастрального зонда и кормление больного - Контроль за состоянием мочевого пузыря и кишечника - Пассивная ЛФК и массаж конечностей - Профилактическое введение низкомолекулярного гепарина - Защита глаз Сдавление ГМ - Наиболее опасное осложнение, угрожающее развитием вклинения и ущемления ствола мозга. Причины: - Внутричерепная гематома - Вдавленный перелом черепа - Очаг ушиба с перифокальным отеком - Скопление ЦСЖ под твердой мозговой оболочкой (субдуральная гитрома) - Пневоцефалия (скопление воздуха в полости черепа) Виды внутричерепных гематом ВЧ гематома- скопление крови в различных отделах и возникает в результате ранения мозговых артерий, вен или венозных синусов - Внутримозговая гематома - в веществе мозга (чаще висок и лоб через 24 ч) - Эпидуральная - между костью и твердой мозговой оболочкой (при переломе чеши височной кости) - Субдуральная - под твердой мозговой оболочкой Хроническая субдуральная гематома - Развивается спустя несколько недель или даже месяцев после травмы - Способствуют: алкоголизм, эпилепсия, диабет, нарушение свертываемоти крови (в том числе на фоне приема антикоагулянтов), гемодиализ, низкое ВЧД (церебральная фистула), церебральная атрофия - Ранний детский и пожилой возраст Клиническая картина - Головная боль, нарастающие на протяжении нескольких дней\недель\месяцев изменения поведения, сонливость - Гемипарез, застойные ДЗН,патологические стопные знаки, афазия, гемианопия, эпиприпадки - Диагноз с помощью КТ\МРТ - ЛС противопоказана! - Лечение оперативное Посттравматическая энцефалопатия Состояние, вызываемое тяжелой или среднетяжелой ЧМТ и преимущественно проявлющееся нейропсихологическими и поведенческими расстройствами, нарушающими жизнедеятельность и социальную адаптацию. Субстрат: очаговые и диффузные изменения вещества мозга, которые выявляются при КТ\МРТ (церебральная атрофия с расширением мозговых желудочков, множественные очаги в белом веществе, кисты порэнцефалические и др) Когнитивная дисфункция (память, внимание, мышление, решение профессиональных и бытовых проблем, способность планирования и контролирования своих действий - вовлечение лобной и височной долей) Грубая очаговая неврологическая симптоматика (гемипарез) Аффективные нарушения (тревога, депрессия) Нарушение сна Немотивированные вспышки агрессии Сексуальные нарушения (снижение либидо, нарушение эрекции, сексуальная расторможенность) Лечение посттравматической ЭП - Психотерапия - Нейропсихологический тренинг - ПФТ (минимальные эффективные дозы!, избегать полипрогмазии!!) осторожно бензодиазепины и холинолитики, нейролептики, антиконвульсанты, бета-блокаторы - Ноотропы (для улучшения когнитивных функций - пирацетам, фенотропил, церебролизин, кортексин, глиатиллин, цераксон и др) - При деменции: ингибиторы ХЭ (галантамин, ривастигмин), мемантин - При снижении внимания, апатии, быстрой утомляемости: психостимуляторы в небольных дозах, антагонисты дофаминовых рецепторов (бромкриптин, пирибедил), амантадин - При депрессии: антидепрессанты - Псевдобульбарный синдром (насильственный смех или плач) леводопа. Посттравматическая эпилепсия - Развивается при тяжелой ЧМТ (при наличии переломов черепа, ВЧ гематомах, наличии очаговой симптоматики ранних эпилептических припадках (в течение первой недели после травмы) - Возникают чаще в течение 1 года (если не появились в течение первых 5 лет, в дальнейшем вряд ли возникнут) - Тип припадков: чаще парциальные, нередко с вторичной генерализацией (абсансы нехарактерны) - Длительный прием АЭС не предупреждает развития (не тормозит процессы формирования очага эпилептогенеза) - В 50% случаев - ремиссия в течение первых 3-х лет (но менее вероятна при наличии признаков очагового поражения, грубых структурных измененях на КТ\МРТ, высокой частоте припадков) - Легкая ЧМТ не увеличивает вероятность развития - Возникновение эпиприпадков у лиц, перенесших ЧМТ, отнюдь не означает, что именно ЧМТ причина эпилепсии. Сроки восстановления после ЧМТ Длительность восстановления пропорциональна степени тяжести, длительности потери сознания и посттравматической амнезии. Скорость и полнота восстановления снижаются в пожилом возрасте и при повторной ЧМТ Алкоголизм, низкий уровень образования, неоднократные травмы, преморбидные аффективные нарушения, псхиосоциальные проблемы Травмы спинного мозга Различаются закрытые и открытые повреждения позвоночного столба (перелом, вывих) и спинного мозга. Травма только позвоночного столба или спинного мозга и комбинированные Сотрясение СМ Ушиб СМ Сдавление СМ Гематомиелия Сотрясение СМ. Преходящие функциональные нарушения Возникают сразу после травмы, нарастают в близжайшие часы и полностью регрессируют в течение 1 суток. В остром периоде (в зависимости от уровня повреждения): - парезы - расстройства чувствительности - снижение\повышение рефлексов - нарушение мочеиспускания (задержка\недержание) Ушиб СМ - Нарушение целостности СМ - Выраженность симптомов зависит от тяжести травмы: ограниченный отек и набухание мозговой ткани с мелкими кровоизлияниями или размозжение участков мозга с разрывом проводящих путей и массивными кровоизлияниями - Отмечается стойкая симптоматика поражения проводникового и сегментарного аппарата СМ + парезы или параличи (спастические, вялые) + нарушения чувствительности + трофические нарушения + нарушение функций органов малого таза Сдавление СМ - при переломах тел и дужек позвонков при смещении их в позвоночный канал - клиника завист от уровня повреждения позвоночного столба - на уровне сдавления появляются симптомы поражения корешков и сегментарного аппарата, а книзу от него - проводниковые симптомы: нарушение чувствительности, центральные парезы\параличи ног, нарушение трофики, функции тазовых органов. Гематомиелия. - Кровоизлияние в вещество СМ, которое возникает сразу после травмы - Симптомы поражения сегментарного аппарата, диссоциированное расстройство чувствительности, снижение или утрата рефлексов - В зоне поражения - периферический парез, книзу от нее - проводниковые расстройства (повышение рефлексов, парезы, снижение чувствительности и др) - Вначале симптоматика нарастает, затем стабилизируется и регрессирует Лечение травм СМ - иммобилизация позвоночного столба (уложить даже при отсутствие повреждений позвоночного столба) - При переломе тел или дужек позвонков со смещением костных отломков и сдавлением СМ - оперативное лечение - Дегидратация, гемостаз, противоболевые средства - Рассасывающие средства - массаж - ЛФК - ФЗТ - Саматорно-курортное лечение - профилактика пролежней - катетеризация мочевого пузыря - профилактика инфекции мочевых путей и гипостатической пневмонии Опухоли ГМ Новообразования растущие из: 1. Вещества ГМ 2. Оболочек и сосудов ГМ
1. Первичные 2. Метастатические
1. Доброкачественные 2. Злокачественные
1. Одиночные 2. Множественные
1. Экстрацеребральные 2. Интрацеребральные
По локализация: Супратентоиальные (полушарные, внутрижелудочковые, подкорковые и т.д.) Опухоли гипофизарной области (гипофиз, облатсь турецкого седла) Субтенториальные (мозжечок, ствол, 4 желудочек)
Глиомы(нейроэктодермальные опухоли) 1. Незрелые - Медуллобластома - мультиформная спонгиобластома с быстрым инфильтративным ростом 2. Созревающие и зрелые - полярная спонгиобластома - астроцитома - олигодендроглиома - эпендимома - невринома Виды опухолей ГМ 1. Оболочно-сосудистые (редко) - менингеома - ангиоретикулома
2. Гипофизарные - аденома - аденокарцинома - краниофаренгеома Виды опухолей ГМ 1. Метастатические (из легких, молочной железы, желудка, щитовидной и предстательной желез) - Рак - Саркома - гипернефрома - меланобластома 2. Истинные опухоли в полости черепа - Паразитарные образования (цистицеркоз, эхинококкоз) - Инфекционные грануломы (туберкулома, гумма)
Симптомы при опухолях ГМ 1. Общемозговые: обусловлены повышение ВЧД, нарушением кровообращения, ликвородинамики, отеком-набуханием мозга, интоксикацией (распад ткани опухоли) 2. Очаговые: их появление связано с непосредственным воздействием опухоли на участок мозга, где она развивается 3. Дислокационные: возникают в связи с изменениями ликворо- и кровообращения, отеком-набуханием, сдавлением и смещением ткани мозга Общемозговые симптомы при опухолях ГМ - Головная боль (раздражение болевых рецепторов мозговых оболочек, сдавливание стенок сосудов, растяжением желудочков). Может быть диффузной и местной, постоянной\приступообразной, усиливаться ночью или утром (связано с повышением ВЧД в это время суток) - Рвота (не связана с приемом пищи, на высоте головной бол, по утрам из-за раздражения центра рвоты) - Застойные ДЗН - признак ВЧГ. “Затуманивание” зрения. Переходит во вторичную атрофию ДЗН. - Головокружение - сопровождается ощущением вращения предметов, тошнотой, вегетативно-сосудистыми пароксизмами. - Эпиприпадки - характерны для супратенториальных опухолей (височная и лобная доли, реже теменная и затылочная) - Психические нарушения: оглушенность, сопор, кома. расстройства памяти, мышления, поведения, характера - Нарушения дыхания, сердечной деятельности
Очаговые симптомы при опухолях ГМ опухоли лобной доли - “Лобная психика” снижение критики к своему состоянию, дурашливость, склонность к плоским шуткам и остротам, неопрятность, снижение интеллекта, благодушие, эйфория - лобная атаксия, астазия-абазия - моторная афазия - хватательная симптом Янишевского - нарушение сочетанного поворота головы и глаз в сторону - эпиприпадки - парезы и параличи конечностей с высокими сухожильными и периостальными рефлексами Опухоли базальной локализации - гипосмия (аносмия) - синдром фостера-кеннеди (атрофия ДЗН на стороне опухоли и застойный ДЗН на противоположный) Опухоли предцентральной извилины - симптомы раздражения двигательного анализатора: джексоновские припадки, которые могут генерализоваться - симптомы выпадения функции двигательного анализатора: монопарезы, гемипарезы, центральные парезы лицевого и подъязычного нервов - моторная афазия (при левосторонней локализации) - оперкулярные приступы: жевательные, глотательные движения и облизвания губ Опухоли постцентральной извилины - Симптомы раздражения (джексоновские чувствительные приступы, начинающиеся с локальных сенситивных расстройств - онемение, покалывание, “ползание муркашек”. - Симптомы выпадения (моноанестезия\ гемигипестезия, сенситивная астерогнозия) Опухоли теменной доли - Нарушение чувствительности на противоположной 1\2 (расстройство сложных видов чувствительности: суставно-мышечного чувства. чувства локализации, стереогнозии) - гемипарестезия - аутотопагнозия, анозогнозия, пальцевая агнозия - апраксия - алексия - аграфия - амнестическая афазия (помогает подсказка), семантическая афазия Опухоли височной доли - Галлюцинации: вкусовые, обонятельные, слуховые, зрительные - Общие эпилептические припадки - сенсорная и амнестическая афазия (подсказка не помогает) - своеобразное состояние сознания (ощущение чего-то близкого, родного, пережитого) - агнозия: слуховая, обонятельная - гемианопсия: гомонимная, квадрантная - височная атаксия (атаксия ног и туловища) - когнитивные нарушения (память) Опухоли затылочной доли - гомонимная гамианопсия - зрительная агнозия - фотопсия - метаморфопсия - мерцательные скотомы - сужение полей зрения - зрительные галлюцинации - расстройство цветоощущения Опухоли мозолистого тела. - Оглушенность - Заторможенность - Бред - Слабоумие - Снижение памяти - Корсаковский синдром (нарушение запоминания нового материала, нарушение ориентации во времени и пространстве, конфабуляции и т.д.) - Сумеречное расстройство сознания - “Хватательные” рефлексы - Псевдобульбарные явления - Апраксия - Аграфия - Недержание мочи. Опухоль подкорковых узлов - Гиперкинезы - Гипокинетико-ригидный синдром - Эндокринно-обменные нарушения Опухоли зрительного бугра - Таламическая боль - Гемианестезия - Гемигиперпатия - Гемипарестезия - Сенситивная астерогнозия - Гемиатаксия - Гамианопсия - Гемипарез - Трофические расстройства - Сонливость, оглушенность - Эйфория\депрессия - атетоз - насильственный смех\плач Опухоли шишковидного тела (эпифиза) - раннее половое созревание - преждевременное половое развитие - увеличение размеров наружных половых органов - адипозогенитальный синдром - бессонница\сонливость - глазодвигательные расстройства - четверохолмный синдром (паралич взора вверх и вниз) Опухоли гипофизарной области - аденогипофизарные (хромофобные, эозинофильная, базофильная аденома, аденокарцинома) - краниофарингеома (опухоль, растущая из эмбриональных остатков гипофизарного хода) - эндокринно-обменные нарушения - симптомы поражения зрительного нерва - поражение турецкого седла Хромофобная аденома гипофиза - Сонливость - половое бессилие - недоразвитие наружных половых органов - аменорея (дисменорея) - адипозогенитальный тип ожирения (бедер, таза, нижней части живота, молочных желез, затылка) - Полидипсия - Булимия - Анорексия - Изменение кривой глюкозы, гипогликемия - Бледность и сухость кожи - Раннее выпадение волос, ломкость ногтей - Повышение АД Элзинофильная аденома гипофиза - акромегалия (крупный нос, массивный подбородок,большой язык увеличение кистей, стоп, внутренних органов, гигантизм). Головная боль, иррадиирующая в глазницы и надбровья. - Половая слабость - аменорея (дисменорея) - расстройства водно-солевого, углеводного и жирового обмена
Базофильная аденома гипофиза - Синдром Ищенко-Кушинга (отложение жира на животе, туловище, шее) - округлое, багрово-красное лицо - аминорея - полосы растяжения на коже бедер, живота и груди - повышение АД - гипергликемия - гирсутизм - эритремия - снижение основного обмена - холистеринемия - повышение содержания гемоглобина в крови Краниофарингеома - проявляется в детском возрасте - инфантилизм - задержка роста и развития половых органов - отсутствие вторичных половых признаков - аменорея (дисменорея) - отложение жира преимущественно в област бедер, таза, внизу живота молочных желез - гипергликмия - имеет тенденцию к кистообразованию. При прорыве кисты внезапно наступает сильная головная боль, рвота,психомоторное возбуждение, повышение температуры телао до 39-40 градусов, нарушение сознания. ССС, менингеальные симптомы и эпиприпадки - Характерно обызвествление участков опухоли (на РГ черепа) Опухоли мозжечка Опухоль червя: статистическая атаксия, падение назад в позе Ромберга, нистагм, мышечная гипотония, пошатывание при ходьбе, вынужденное положение головы и туловища, рвота Опухоли полушария: нистагм при взгляде в сторону пораженного полушария, атаксия, скандированая речь, адиадохокинез, дисметрия, неуверенность при выполнении ПНП и ПКП, “пьяная походка”, мегалография, асинергия Бабинского, пошатывание при ходьбе в сторону поражения, головная боль в затылке с иррадиацией в шею. Опухоли мозгового ствола: Ствол: альтернирующие синдромы (симптомы поражения ядер ЧМН на стороне очага и проводниковые расстройства - на противоположной стороне) Ножки мозга: альтернирующие синдромы Вебера и Бенедикта Мост: синдром Фовилля, Мийяра-Гублера Продолговатый мозг: сочетание симптомов поражения ядер ЧМН 9,10,12 и проводниковых расстройств, вынужденное положение головы Дислокационные синдромы Возникают в связи с изменениями ликовро- и кровообращения, отеком-набуханием, сдавлением и смещением ткани мозга При височной локализации опухоли: происходит ущемление парагиппокампальной извилины в отверстии мозжечкового намета, сдавление промежуточного мозга, ножек мозга и оральных отделов мозгового ствола, появляютя глазодвигательные симптомы (птоз, расширение зрачков,диплоопия, косоглазие) Синдрома Брунса: связан с ущемлением миндалин мозжечка и каудальных отделов ствола в большом затылочном отверстии. Расстройства сознания, дыхания, ССС, тоническими судорогами Лечение опухолей ГМ - паллиативное лечение: химиотерапия, рентгенотерапия - декомпрессионная трепанация - дегидратация Опухоли СМ - растущие из паренхимы - из оболочек - из корешков
- интрамедуллярные - внутри СМ - экстрамедуллярные - вне СМ Сирингомиелия Хронического прогрессирующее заболевание, характеризующееся разрастанием глии и образованием полостей в сером веществе СМ Чаще локализуется в нижнешейном и верхнегрудном отделах СМ, поражая область задних боковых рогов, передней серой спайки Причина развития: дефект эмбрионального развития СМ Клиники сирингомиелии - Нарушение чувствительности, атроческие парезы и параличи, вегетативно-трофические расстройства и дизрафический статус - диссоциированный (сирингомиелический) типа: нарушение болевая и температурная чувствительность в виде “куртки” или “полукуртки”, но сохраняется суставно-мышечное чувство и вибрационная чувствительность - часты рубцы ожогов (не чувствует боли) - двигательные расстройства: снижение периостальных и сухожильных рефлексов на руках, а также верхних брюшных рефлексов, повышены коленный и ахиллов рефлексы - “когтистая лапа” - атрофия мышц кистей рук, реже предплечий - вегетативно-трофические изменения: атрофия\гипертрофия кожи, изъявления, ногти утрачивают блеск и становятся ломкими - возможны некрозы кожи, дистальных фаланг, отторжение ногтей, болезненные панариции - увеличение пальцей и кистей Клиника сирингомиелии Изменения костей (остеопороз) и суставов Вазомоторные и секреторные расстройства, цианоз кистей, выраженный стойкий красный дермографизм, повышенная или пониженная потливость Синдром Горнера (птоз, миоз, энофтальм) Различный цвет радужки Сегментарные диссоциированные расстройства чувствительности на лице Симптомы бульбарного паралича Дизрафический статус: кифоз, кифосколиоз, ассиметричная или деформированная грудная клетка, незаращение дужек позвонков, непропорционально длинные руки, добавочные соски и т.д. Течение прогрессирующее. Трудоспособность ограничена. Бульбарные расстройства опасны для жизни Лечение: радиотерапия, РГ-терапия, витамин, прозерин, ЛФК Синдром Арнольда- Киари Аномалия развития кранио-вертебральной зоны, характеризуется гетеротопией (опущением) мозжечка и продолговатого мозга, что приводит к компрессии каудального отдела продолговатого мозга, миндалин мозжечка и краниальных отделов спинного мозга.
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ ЦНС
- Менингиты - Энцефалиты - полиомиелит - абсцессы мозга - нейросифилис - нейроспид - лайм-боррелиоз - ревматическое поражение цнс
Менингит - воспаление оболочек головного и спинного мозга 1. Лептоменингит - воспаление мягкой и паутинной оболочек 2. Пахименингит - воспаление твердой и мозговой оболочки
В клинике под термином “менингит” обычно подразумевают воспаление мягких мозговых оболочек. Классификация менингитов 1. По характеру воспалительного процесса в оболочках и ЦСЖ - серозный (лифоциты) - гнойный (нейтрофильный плеоцитоз) 2. По патогенезу - первичные - вторичные 3. По локализации - генерализованные Дата добавления: 2015-12-16 | Просмотры: 1174 | Нарушение авторских прав |